Оценка риска развития рака
При подтвержденном РМЖ консультация онколога-маммолога Портного Сергея Михайловича — БЕСПЛАТНО .
Наиболее изученными генами предрасположенности к развитию РМЖ являются гены BRCA1 и BRCA2 (BReast CAncer – рак молочной железы). Мутации этих генов обуславливают чрезвычайно высокий риск развития РМЖ и рака яичников (РЯ), нарастающий с возрастом (см. таблицу 1, рис. 1 и 2).
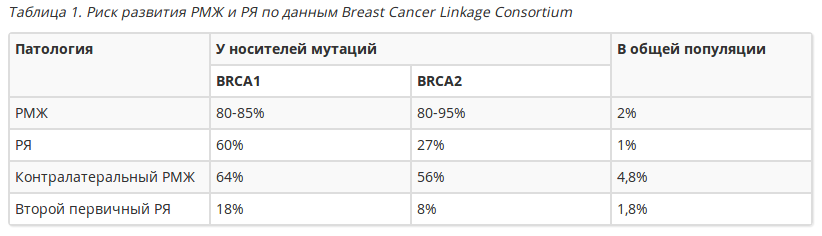
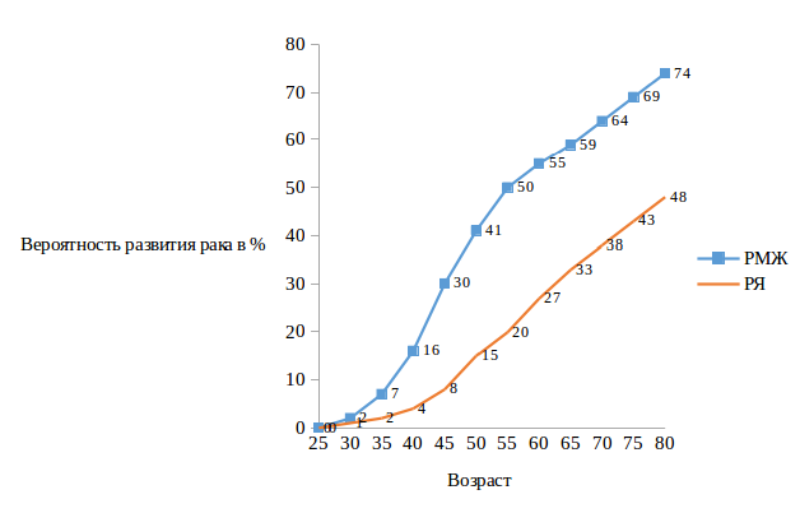
Вероятность развития РМЖ и РЯ у носителей мутаций гена BRCA1
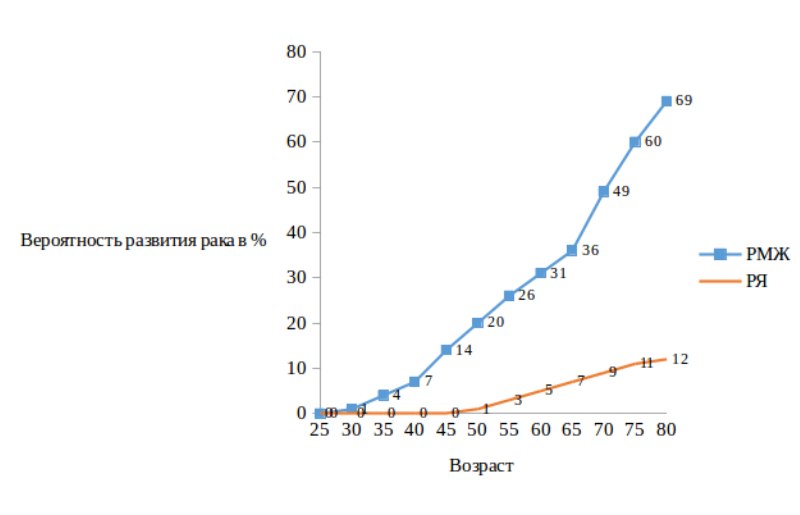
Вероятность развития РМЖ и РЯ у носителей мутаций гена BRCA2
Дополнительные сведения о генах предрасположенности к развитию РМЖ представлены в таблице 2.
Сергей Михайлович Портной "Исследование BRCA1 и BRCA2"
Меры профилактики развития РМЖ у носителей мутации генов предрасположенности
Прежде всего, хотелось бы понять, какова эффективность наименее травматичных мер профилактики, которые известны для общепопуляционного РМЖ, в частности, ранние роды и приём тамоксифена. К сожалению, исходя из результатов исследований, специалисты делают вывод, что эти меры неэффективны (или их эффект полностью не изучен) у носителей мутаций генов предрасположенности.
Две операции снижают риск заболеть РМЖ: удаление придатков матки (сальпинго-оофорэктомия) и удаление молочных желёз (двустороння профилактическая мастэктомия).
Cальпинго-оофорэктомия снижает риск развития РМЖ на 53% у носителей мутаций гена BRCA1, такой же эффект, — 53% получен и у носителей мутаций гена BRCA2. Указанная операция также приводит к снижению риска РЯ у носителей мутаций генов BRCA1/2 на 79%.
Эффективность двусторонней профилактической мастэктомии изучалась в двух группах пациенток: в группе с высоким риском и в группе с умеренным риском развития РМЖ. В группе с умеренным риском: ожидалось 37,4 случая РМЖ, наблюдалось 4, снижение риска развития болезни – 89,5%. В группе с высоким риском развития РМЖ 3 случая рака развились у 214 оперированных женщин. Из 403 женщин, не подвергшихся профилактической мастэктомии, рак развился у 156, снижение риска развития болезни – 96%. Кроме того, профилактическая мастэктомия сопровождалась снижением смерти от РМЖ не менее, чем на 90%. Позже, когда были открыты гены BRCA1 и BRCA2, у этих же женщин дополнительно было оценено влияние операции на риск развития РМЖ именно у носителей мутаций этих генов. Снижение риска составило 89,5%-100%.
Законный вопрос: почему РМЖ имеет шанс развиться, если молочные железы удалены?
Дело в том, что при операциях раннего периода могла оставаться часть железистой ткани, из которой потом развивалась опухоль. После того, как этот факт был установлен, подход к технике операции ужесточился. При соблюдении принципа полного удаления железистой ткани эффект операции достигает 100%. В частности, у женщин, оперированных нами, не было случаев возникновения РМЖ, то есть эффект = 100%.
Итак, профилактическая двусторонняя мастэктомия надёжно защищает от развития РМЖ.
Естественно, что, если болезнь не развилась, не требуются те мероприятия, которые используются при её лечении:
- удаление подмышечных лимфатических узлов,
- химиотерапия,
- лучевая терапия,
- гормонотерапия.
Операция может выполняться с одномоментной реконструкцией молочных желёз или без реконструкции. При выполнении реконструкции возможно дополнительное изменение размеров и формы молочных желёз.
Пациентки, которым не выполнена профилактическая мастэктомия, имеют повышенный риск развития РМЖ, в том числе и в относительно ранних возрастных группах, что снижает возможности раннего выявления болезни с помощью маммографического скрининга. Женщинам, являющимся носителями мутации гена, ответственного за развитие РМЖ, может быть предложена следующая программа профилактического обследования. В возрасте от 25 до 50 лет – УЗИ молочных желёз 1 раз в 6 месяцев, при наличии технической возможности — 1 раз в год МРТ-маммография. После 50 лет – маммография 1 раз в год.
Двухсторонняя профилактическая мастэктомия с одномоментной реконструкцией груди, пациентке 33 года.
Принципиальными особенностями технологии являются:

Онкология не приговор! Своевременно начатое лечение повышает шансы на полное выздоровление.

Лечение онкозаболеваний требует немалых финансовых затрат. Программа онкострахования предоставляет возможность получения своевременной помощи.

Страхование на случай онкозаболевания доступно каждому и решает многие проблемы, с которыми можно столкнуться при организации лечения.


Подавая заявку на страхование, изучите все юридические аспекты договора и его особые условия.
Онкология – не новая болезнь. Согласно археологическим находкам, рак костей встречался у людей около 5 тысяч лет назад. Но настоящей проблемой рак стал в ХХ веке. Испытания ядерного оружия, повсеместное строительство АЭС, курение табака, выхлопные газы и загрязненная атмосфера стали дополнительными факторами, повлиявшими на стремительное распространение онкозаболеваний.
Статистика раковых заболеваний
Сейчас онкозаболевания стоят на одном из первых мест в мире в списке смертельных болезней. По данным статистики 2012 года злокачественные опухоли были обнаружены у 14 миллионов людей (в том числе 480 тысяч жителей России), а для 8,2 миллионов (из которых 288 тысяч наших соотечественников) это заболевание стало смертельным. В 2014 году 287 тысяч больных в России прошли курс лечения, из которых 53% подверглись хирургическому вмешательству.
По данным oncology.ru, наиболее подверженными онкозаболеванию областями организма становятся кожа (14% от всех заболевших в России в 2013 году), молочная железа (11,4%), дыхательная система (10,5%), желудок (7%). Причем мужчины наиболее подвержены раку легких, предстательной железы и кожи, а женщинам, прежде всего, стоит опасаться рака молочной железы, кожи и матки.
По данным ВОЗ, самой распространенной причиной возникновения злокачественных опухолей является курение – это первый фактор риска. В процессе тления листьев табака высвобождается множество канцерогенных веществ, в том числе и яды, которые нарушают работу дыхательной системы, повышая риск образования злокачественных опухолей. Во всем мире около 70% заболеваний раком легких вызваны употреблением табака.
Другой причиной являются вирусы гепатита B и C, а также определенные вирусы папилломы человека. Инфекции, проникая в организм человека, попадают в клетки и нарушают процесс их деления. Согласно статистике (по данным ВОЗ), эти вирусы вызывают возникновение рака в 20% случаев.
Существует немалый процент людей, у которых предрасположенность к раку является наследственной (около 7-10% случаев). Однако чаще речь все-таки идет о спорадическом (или приобретенном) виде рака. Он характеризуется отсутствием у близких родственников заболевшего онкозаболеваний того же органа и чаще всего вызван негативным воздействием внешних факторов, таких как токсины или вирусы, вызывающих мутации клетки.
Итак, к основным факторам, значительно повышающим риск развития заболевания, относятся:
- курение (повышает вероятность рака трахеи, бронхов, легких);
- лишний вес, ожирение (рак пищевода и кишечника);
- алкоголь (полость рта, глотки, гортань, пищевод);
- инфекции (рак печени, рак шейки матки);
- загрязненная атмосфера (рак легких);
- воздействие радиации (лейкемия);
- плохая наследственность.
- работники предприятий, род деятельности которых связан с взаимодействием с канцерогенными веществами и радиацией;
- жители крупных городов с загрязненным воздухом;
- люди, злоупотребляющие алкоголем и курением, а также вредной, жирной пищей;
- получившие чрезмерную дозу облучения;
- население старше 60 лет;
- люди с плохой наследственностью или пережившие сильный стресс.
Данные категории граждан должны особо внимательно относиться к своему здоровью и регулярно посещать онколога.
На основании приведенных выше факторов можно сказать, что если человек ведет нездоровый образ жизни, проживая в крупном мегаполисе с неблагоприятной экологической атмосферой или работая с опасными для здоровья материалами, то вероятность возникновения злокачественных опухолей значительно повышается. Также влияние на развитие болезни оказывают регулярные стрессы, они снижают эффективность защитных систем организма, позволяя клеткам рака развиваться.
Статистические данные по развитию раковых заболеваний складываются из изучения определенных групп людей – с различными привычками, образом жизни, местом проживания и т.д. При этом выявляются характерные особенности человеческого организма на подверженность или наоборот стойкость к развитию раковых клеток. Но статистика не в силах спрогнозировать появление болезни у каждого конкретного человека, ведь в данном случае в расчет должны приниматься абсолютно все показатели условий жизни, наследственности и физических характеристик, а также их сочетания – эти данные настолько индивидуальны, что можно говорить лишь о приблизительной вероятности. Даже полное отсутствие факторов, положительно влияющих на возможность возникновения опухолей, не может гарантировать безопасность.
Одним из самых эффективных методов борьбы с болезнью является ее диагностирование на ранней стадии. В этом случае на лечение нужно затратить гораздо меньше сил и денежных средств. Но проблема в том, что ранние стадии рака часто протекают без симптомов, а жалобы на здоровье возникают уже на последующих этапах развития заболевания. Для того чтобы существенно снизить риск образования опухолей, люди прибегают к таким операциям, как мастектомия (удаление молочной железы) или овариэктомия (удаление яичников). Например, известная актриса Анджелина Джоли решилась на двойную мастектомию, так как результаты обследования показали, что вероятность возникновения рака груди в ее случае равна 87%.
На сегодня существует несколько методов диагностики раковых заболеваний:
- Самообследование. Наиболее применимым этот метод является для определения рака молочных желез. Он основан на выявлении уплотнений с помощью ощупывания органа. Врачи рекомендуют выполнять самообследование молочной железы 1 раз в месяц, в первую неделю после менструации, поскольку в это время грудь не увеличена.
- Тактильный и визуальный осмотр у онколога . Характерен для первичного приема у врача. Специалист производит пальпацию и визуальный осмотр органов, чтобы на основании полученных данных назначить необходимые анализы и дальнейшие исследования.
- Анализы на наличие онкомаркеров . Онкомаркеры – это особые вещества, которые присутствуют в крови и моче больного. Этот метод подходит для определения рака даже на ранних стадиях, так как онкомаркеры попадают в кровь организма с момента возникновения опухоли.
- Проведение генетических исследований . Этот метод основан на исследовании генов, отвечающих за борьбу с подобными заболеваниями. Если гены работают неправильно, не выполняя свои функции, то высока вероятность возникновения опухолей.
- УЗИ. Используя свойства звуковых волн, врач может увидеть изображение опухоли и в некоторых случаях по имеющимся признакам определить злокачественность или доброкачественность новообразования.
- Рентген. Этот способ используется при диагностировании рака легких. Но он не дает 100%-го результата, так как опухоли диаметром меньше 2 мм не видны на снимках.
- Томография.Один из самых эффективных методов диагностики раковых заболеваний. С помощью МРТ врач может получить подробные данные о состоянии мягких тканей организма и найти опухоль, определив ее месторасположение с точностью до миллиметра.
- Изотопное исследование . Этот метод заключается во введении в организм специальных веществ (радиоизотопов) для того, чтобы с помощью гамма-камеры получить изображение органа. Часто используют при подозрении на раковые образования в костях.
- Эндоскопическое исследование . Один из самых эффективных методов диагностики рака желудка. Внутрь пищевода вводится устройство со специальным ультразвуковым датчиком на конце, который транслирует изображение на экран.
- Биопсия. Одна из обязательных процедур диагностики рака – забор клеток для их последующего исследования. Направлена на выявление злокачественности или доброкачественности образования.
- Метод глубинной радиотермометрии . Этот метод позволяет выявлять температурные аномалии в организме пациента. Раковые опухоли отличаются высоким метаболизмом клеток, что влияет на их температуру – с помощью радиотермометрии можно определить очаг заболевания.
- Ро-тест . Метод диагностики рака без получения информации о локализации опухоли. Он заключается в исследовании химической реакции на добавление специального антигена к крови пациента, позволяя судить о наличии или отсутствии в организме злокачественных новообразований.
Возникновение такого заболевания, как рак, зависит от многих факторов. Обеспечить себе полную безопасность не может ни один человек. Но существенно снизить шансы появления злокачественной опухоли может каждый.
Для того чтобы понизить вероятность онкологии, врачи рекомендуют отказаться от вредных привычек – особенно таких, как курение или злоупотребление алкоголем. Регулярные физические нагрузки помогают поддерживать защитные функции организма, препятствуя развитию рака. Правильное питание также может стать немаловажным вкладом в борьбе за здоровье – ешьте побольше овощей и фруктов, отказавшись от тяжелой и жирной пищи. Если вы знаете, что в течение дня вам придется долго находиться на солнце, то лучше воспользоваться солнцезащитным кремом, чтобы избежать вредного воздействия ультрафиолетовых лучей, вызывающих рак кожи.

Нередкие случаи рака среди знаменитых артистов сильно переживаются обществом. Люди всё больше задумываются, как избежать этой болезни.
Соли к обеду в меру берите
Есть ли способы, которые реально и существенно снижают риск рака? Они действительно есть. Так, Всемирный фонд по исследованию рака рекомендует соблюдать 9 принципов, помогающих значительно уменьшить вероятность развития рака (см. инфографику). Но многие пытаются найти какой-то единственный чудесный способ или средство от этой болезни. Нужно просто трезво оценивать проблему и понимать, что рак многолик и одного универсального средства от него нет.

Сегодня известно 200 факторов, приводящих к злокачественным опухолям. На первом месте стоит неправильное питание. Более трети видов рака, точнее, 35% связаны именно с этим. На втором – курение, оно виновато в 30% злокачественных опухолей. Казалось бы, просто ешьте правильно и бросьте курить – и риск рака сократится сразу и намного. Но многим непросто принести такие жертвы ради своего здоровья. Трудно не заедать каждую трапезу сладким на десерт, трудно есть больше овощей и зелени – невкусно, ещё тяжелее бросить курить. И придумывается масса объяснений, чтобы не соблюдать эти реально помогающие меры. А ведь учёные уже расшифровали сложные механизмы, которыми сахар повышает риск развития рака, а овощи и зелень препятствуют его развитию.

Мужчины и женщины
А вот рак шейки матки имеет другую природу – его вызывают некоторые вирусы папилломы человека (ВПЧ). Сегодня есть надёжное средство его профилактики – вакцина. Прививки лучше делать девочкам-подросткам, пока у них ещё нет этого вируса (его обычно получают при сексе, становятся его носителями, и у некоторых потом через десятки лет возникает рак шейки матки). Так вот, благодаря вакцинации распространённость этого вида рака резко пошла на убыль. А недавно в США выяснили, что это ещё защищает от рака горла и мужчин – там отметили снижение случаев и этой болезни. Как связаны эти виды рака? Рак горла тоже вызывает ВПЧ, а поскольку женщин прививают, мужчины реже заражаются этим вирусом при оральном сексе.

Отдельная тема – предрасположенность к раку, когда он развивается в более молодом возрасте. Так может быть у тех, чьи близкие родственники заболевали раком в возрасте до 45–50 лет. Им надо строго соблюдать и 9 принципов, и дополнительные правила, помогающие избежать того конкретного вида рака, который был у родственника. Но это тема уже другого разговора.
Одни люди наверняка умрут от рака , другие никогда им не заболеют. Дело не в судьбе , а в законах биологии. Алтайские ученые на основе многолетних исследований разработали точную систему оценки онкологических рисков. Мы говорим с автором системы , знаменитым алтайским онкологом , профессором Александром Лазаревым о том , почему повальная диспансеризация неэффективна и как рассчитать раковую опасность лично для себя.

Опухоли не победить
— Надо принять как данность , что количество онкологических заболеваний продолжит расти. Проблему ни в наше время , ни в ближайшем будущем никто не решит , потому что это биологический процесс. Пока мы учимся лечить одни опухоли , появляются другие разновидности , к которым пока нет подхода.
Сейчас много говорят о ранней диагностике — компьютерной и позитронно-эмиссионной томографии , но любой метод направлен только на выявление чего-то одного , и универсальный прием найти невозможно. Например , рак молочной железы на самом деле — это тысячи разных заболеваний. Со своим патогенезом , со своим течением , со своим прогнозом: есть молниеносные формы , которые трудно победить.

С другой стороны , в отношении любой болезни есть три категории пациентов.
Первая — люди , которые имеют абсолютную предрасположенность , и болезнь у них возникает рано или поздно , что бы человек ни делал. Предотвратить это невозможно , такова генетика. Человек уже родился с раковой мутацией. Среди онкологических больных таких 15−20% — большой массив.
— Казалось бы , ситуация беспросветная. Но эти наследуемые раковые заболевания наиболее благоприятны: протекают легче , хорошо поддаются лечению. То есть ими можно управлять. Предотвратить нельзя , но оттянуть начало болезни или раньше диагностировать можно.
Вторая категория — другая крайность: это люди с мощной врожденной противоопухолевой устойчивостью. Тут так же , как с ковидными больными: большинство носят вирус , но не болеют , потому что иммунитет справляется.

Если у человека хорошая врожденная защита , то даже интенсивное воздействие канцерогенов не приведет к заболеванию. Есть люди , которые курят всю жизнь , но рака легкого у них нет. Более того , небольшое количество сигарет дает седативный эффект и в некоторых случаях опосредованно снижает риск развития опухоли.
Таких людей с врожденной устойчивостью около 50%.

Мы говорим , что Чернобыль — это опасно. Опасно , но не для всех. Летчик , который бомбил Нагасаки , получил огромнейшую дозу радиации , но спокойно прожил до 98 лет.
— Это как раз для третьей категории людей — их порядка 30% — с незначительной устойчивостью к раку. Такой человек с равной вероятностью может заболеть или не заболеть. И наши рекомендации в этом случае могут снизить риск развития злокачественных образований.
Опухоль разовьется рано , если иммунитет недостаточен. Если человек старшего возраста , некачественно питается , живет в условиях канцерогенного прессинга , то система не справится. Каждый день идет образование минимум 5 тысяч новых злокачественных клеток , и организм должен их выводить , а защиты не хватает , и опухоль оказывается быстрее иммунного ответа.
Снаружи и внутри
— Сейчас нет проблем в лечении начальной стадии развития опухоли. Вопрос в том , как ее найти. Что такое ранняя диагностика? Обнаружение опухоли на первой-второй стадии? Но это значит , что рак уже запущен. На этих этапах при раке легких или молочной железы уже идет диссеминация , то есть распространение клеток опухоли по кровеносной и лимфатической системе по всему организму. То есть мы говорим о начальной стадии , но на самом деле уже опоздали.
Ранняя форма — это опухоль в несколько миллиметров , когда она еще не вышла за пределы первичного очага. Например , гинеколог видит какой-то воспалительный процесс на шейке матки , берет мазок , обнаруживает рак in situ — скопление измененных клеток в эпителии. Такую опухоль достаточно прижечь лазером или заморозить жидким азотом , и все — женщина полностью здорова , никакой хирургии , никаких кошмарных облучений , никакой инвалидизации. Мы выявляем до 500 таких больных в год.

Задача онкологов — обнаруживать опухоль на этой стадии , когда она еще не начала распространяться. Но как? К сожалению , есть единственный метод — цитологический , применимый только в случаях наружных опухолей , когда есть возможность взять мазок.
— КТ может зарегистрировать опухоль в 0,5 сантиметра. Но это уже большое образование. Сантиметр в диаметре — это далеко зашедший процесс: мы удалим первичный очаг , но опухолевые клетки уже пошли по организму.

Как бы мы ни рекламировали МРТ как наиболее точный способ диагностики , его долго еще не внесут в список процедур обязательного скрининга для населения , потому что это слишком дорогая процедура , неподъемная финансовая ноша для государства.
Или , например , метод ПЭТ. У нас скоро запустят такое оборудование. Будет онкоцентр выполнять , скажем , 2000 исследований в год. Это ничтожно мало , потому что абсолютно всех жителей Алтайского края старше 40 лет надо будет проверять каждый год. Представляете , какие это массивы?

— Диспансеризация содержит в своем арсенале те методы , с которыми действительно ранняя диагностика онкологических заболеваний невозможна. Например , УЗИ поможет найти опухоль в лучшем случае уже в несколько сантиметров. И врача тут обвинять нельзя , сама техника этого не видит.
В советское время в Алтайском крае на три миллиона жителей , грубо говоря , проводили 13 миллионов профосмотров , то есть по несколько раз в год на каждого. А выявляемости онкологических заболеваний не было , потому что это профанация. Потому что невозможно качественно провести осмотры для такого массива людей.
Что , где , когда
— Я 50 лет отдал онкологии. Конечно , ситуация за это время значительно изменилась , но не так радикально , как хотелось бы. Как бы мы ни старались , но в 20% случаев опухоль обнаруживают на четвертой стадии. Не только из-за того , что больной пришел поздно. Даже если человек рано пришел , заболевание просто не могут найти , потому что у него особенное , характерное только для этого пациента течение.
На сегодняшний день наша методика — единственная в мире , которая может действительно правильно сформировать группы риска и начать целевой поиск.

По итогу мы будем знать , что вот именно в этой группе людей риск развития того или иного вида рака очень высок. Сможем следить за этими людьми , назначить индивидуальную программу диагностики и профилактики.
Мы сможем выявить орган-мишень с наибольшим риском развития злокачественной опухоли , а значит , будем знать , что , где и когда смотреть. А не просто так: давайте сделаем КТ всего тела. Да не дай Бог. Если вы часто будете это делать , то опухоль может развиться от самой процедуры. Это же 450 снимков за сеанс — колоссальная лучевая нагрузка , страшное дело. Почти у 10% людей сами диагностические процедуры запускают механизм развития опухоли.
Если по итогу нашего исследования мы не увидим у человека никаких рисков , то следующие пять лет он может быть спокоен , не надо делать маммографию или другую лучевую диагностику. Государству не надо тратить большие деньги на глубокое обследование этих жителей на онкозаболевания и перенапрягать систему здравоохранения.
Не всем надо худеть
— Методика стала возможной только с развитием цифровых технологий. Хотя я занимался этой работой практически всю жизнь , нужно было учесть огромный массив данных , вручную это невозможно. Чтобы создать методику , мы проводили исследования более чем на 5000 онкологических пациентов и на стольких же здоровых людях. На сбор данных ушло больше 12 лет.
Мы взяли 10 локализаций рака и определили 45 факторов риска , включая пол , возраст , вес , тип нервной системы , режим сна , характер труда , генетические исследования , опухолевые маркеры и много других.
Просчитали степень влияния каждого фактора на развитие той или иной опухоли. Например , длительные стрессы и половая жизнь почти не влияют на развитие рака мозга , зато имеют колоссальное значение для рака молочной железы.

Популярная рекомендация: чтобы снизить риск онкозаболеваний , все худейте. Да почему все-то? Это слишком индивидуально. Более того , мы сегодня уже выяснили , что среди людей с большой массой тела есть большая устойчивость к раку легкого.
А , например , худенькие женщины имеют больший риск рака молочной железы , у них эндокринная система по-другому настроена. Масса тела до 80−90 килограммов , напротив , защищает от этого вида рака.
Или вот очень интересный фактор онконаследственности. Если родственники не болели раком , риск 0 , если один кровный родственник болел , то 1. А если в роду есть два и более заболевших , то значение может быть -1. Смотрите , как неоднозначно. Получается , что в некоторых случаях чем больше в наследственном анамнезе заболевших раком , тем меньше риск получить опухоль.
Неустойчивые формы человека
— Это и есть один из законов естественного отбора: неустойчивые биологические объекты вымирают. Я на щитовидной железе смотрел влияние Семипалатинского полигона. В Горняке , Змеиногорском , Третьяковском , Курьинском районах рака щитовидки всегда было больше , чем в других местах. А с 2000 года заболеваемость стала резко падать , и сегодня она в несколько раз ниже , чем на территории всего края.

Так что не надо только из-за наследственного фактора бояться. Раковые мутации начинают выводиться уже через одно поколение.
— Радионуклиды йода исчезают , поэтому рака щитовидной железы стало меньше. Но другие , влияющие на легкие и костную ткань , все еще оказывают воздействие. Плутоний вовсе не разрушается никогда , а его тоже много лежит.
— Этот наследственный фактор учитывают в первую очередь и сильно ошибаются. Вроде бы да , профилактика. Но как именно это делают? На одном из форумов профессор из Северной Каролины рассказывал , что у людей находят онкомаркеры диффузного семейного полипоза , это фактически предрак , то есть опухоль разовьется рано или поздно. С таким диагнозом пациентов с 9 лет отправляют к хирургу на профилактическую операцию.

По сути , им вырезают толстую кишку и выводят анус на живот. Представляете , как это меняет жизнь ребенка или юноши , девушки? После такой операции люди не живут дольше 16−18 лет , то есть они даже не доживают до того момента , как у них мог бы развиться рак.
Зачем? Нужно начать прицельно искать у человека рак кишечника за пять лет до того , как заболели его родители. У меня были такие пациенты. Одного прооперировали в 36 лет , второго в 42 , третьего в 46. Это уже зрелые люди , а не подростки.
Яркий пример — известная актриса с положительным онкомаркером BRCA1 , которая настояла , чтобы ей удалили обе молочные железы , затем яичники и матку. Но правильно ли это?
У нее мама в 57 лет заболела. Правильный срок операции — за пять лет до реализации опухоли у родителей. Так можно было бы отодвинуть развитие новообразования на многие годы. А ее прооперировали в 36 лет , сделав глубоким инвалидом. И при этом все равно не исключено развитие опухоли в других органах.

Риск абсолютный
— Онкологический риск для каждой локализации рассчитывается по простой формуле. Мы складываем все баллы и умножаем на 100%, а затем делим на количество факторов риска.
Всего семь уровней. И для каждого есть рекомендации. Например , для нулевого следует снова проверить онкопредрасположенность через пять лет. Для 1−2-го — через три года. Для 4−5-го надо проверяться ежегодно и искать опухоль в конкретном органе.

— Самостоятельного значения не имеет ни один фактор , только их совокупность. Например , не все могут сдать анализы на онкомаркеры , и не надо.
Такая история была в Санкт-Петербурге. Там в диспансеризацию включили анализы на простатспецифический антиген — маркер рака предстательной железы. Провели почти миллион исследований и получили несколько тысяч положительных результатов. А ведь среди этого числа раковых больных совсем немного.
Американцы вводили этот маркер в общепопуляционный скрининг. Итог ужаснул: расходы колоссальные , масса положительных тестов , у населения дикая онкофобия , больные умирают от ненужного им тяжелого лечения.

Как сейчас складывается ситуация с коронавирусом? Говорят , что надо делать всеобщее поголовное тестирование. Я вижу результат: мы найдем еще миллиард вирус-положительных людей , будет фобия планетарного масштаба , но это не выявит реально заболевших.
— Все верно. Потому что примерно половина из 45 факторов риска управляемы. Мы не можем поменять группу крови , рост или наследственность , но мы можем влиять на вес , количество и характер пищи , продолжительность сна. Можем изменить образ жизни , и тогда у нас снизится , например , количество авиаперелетов , уменьшится прием кофе , алкоголя , сменится водный режим. Можем сменить профессию , наконец: из летчиков уйти в лесники.
То есть влияние каждого фактора для каждого вида рака можно как уменьшить , так и увеличить , и итоговая цифра изменится. Вот вы посмотрели , что она велика , значит , все управляемые факторы со знаком плюс надо превратить в ноль или минус. Исследование как раз позволяет увидеть , как конкретному человеку снизить свой риск.

На государственном уровне
— Большинство таких анкет и тестов основаны на жалобах пациента. Мы используем комплексный подход , который учитывает не только жалобы и анамнез , но и целый ряд исследований. Например , у женщины болит грудь , может , есть мастопатия , но без других факторов это не значит , что у нее большой раковый риск.
Невозможно выявить ранний рак при помощи анкеты , потому что симптомов нет. Такие опросники нужны лишь для того , чтобы повысить настороженность в отношении какого-то вида рака. Но проблему это не решит.

— Я получил пять патентов и пять электронных программ для врачей. Эта тема настолько актуальна , что патенты защищаются на ура. Есть приложение для самотестирования , оно уступает по качеству профессиональной версии , но позволяет оценить риск.
Настоящий прорыв должен наступить , когда общество созреет. Как любую новую технологию , нашу нельзя внедрить мгновенно. До сих пор не все понимают , что рак может годами развиваться исподволь и не давать никаких признаков , никаких клинических проявлений. Иногда опухоль до 1 сантиметра растет 10−12 лет.
Поэтому мы и запускаем сейчас самотестирование , сами перед собой люди не врут.
Специальный вопрос
— Еще 30 лет назад было очень много рака желудка. Сегодня эта локализация ушла с первой позиции на восьмую-девятую. В Европе его почти нет. Просто изменился образ жизни , питание. Зато нарастает рак предстательной железы. В США он вообще опережает рак легкого.
Опухоли молочной железы у женщин вышли на первое место , потому что есть нарушения репродуктивной функции. Вместо рождения детей женщина сейчас хочет стать хорошим журналистом , например.
Или рак головного мозга. Его не было вообще , а после того , как началась сплошная компьютеризация , мы в год регистрируем по 500 человек с этим заболеванием.

Происходят изменения не только в спектре патологий , но и в структуре самих опухолей. Моя докторская диссертация посвящена патологии желудка. Так вот , в 1990-х мы чаще видели узловые , локализованные опухоли. Теперь много диффузных форм , они гораздо злее , такая опухоль сразу ползет по стенке желудка и быстро дает метастазы.
Над созданием автоматизированных программ выявления онкорисков помимо Александра Лазарева работали его сын , доцент кафедры онкологии АГМУ Сергей Лазарев , врач-онколог Валентина Петрова , предприниматель Валерий Покорняк , специалист IT Вячеслав Марчков.
Александр Федорович Лазарев родился в 1947 году в селе Шипуново Алтайского края. Доктор медицинских наук , профессор. Руководил Алтайским краевым онкологическим диспансером. Имеет десятки авторских свидетельств и патентов , автор более полутора тысяч научных публикаций. Избирался депутатом краевого законодательного собрания.
Читайте также:

