Перевели из реанимации в палату при раке

Реанимация — это восстановление функций организма при их значительном снижении с высокой угрозой гибели, а также возвращение к жизни при внезапной смерти. Цель реанимации — предотвратить внезапную смерть, стабилизировать жизненно определяющие функции и, при возможности, вернуть некоторую часть утраченного в результате болезни или травмы.
Дальнейшее лечение и восстановление предстоит в другом, не реанимационном, отделении. Задача специалистов реанимационного блока (или ОРИТ) — отвести от человека смерть.
Когда в онкологии требуется реанимация
Реанимация в онкологии предполагает, если не возвращение больного раком к абсолютно нормальной жизни, то поддержание жизненных функций в стабильном состоянии.
В каких случаях пациента доставляют в реанимационное отделение? Отличий в работе онкологического реанимационного отделения от обычных существует. Кроме типичных случаев сердечно-легочной реанимации после остановки сердца или фатальных нарушений ритма, что тоже случается при злокачественном процессе, онкобольной поступает в реанимационное отделение:
Невозможно перечислить все клинические ситуации, когда функционирование органов и систем становится настолько недостаточным для поддержания жизни, что требуется экстренное и активное вмешательство профессионалов.
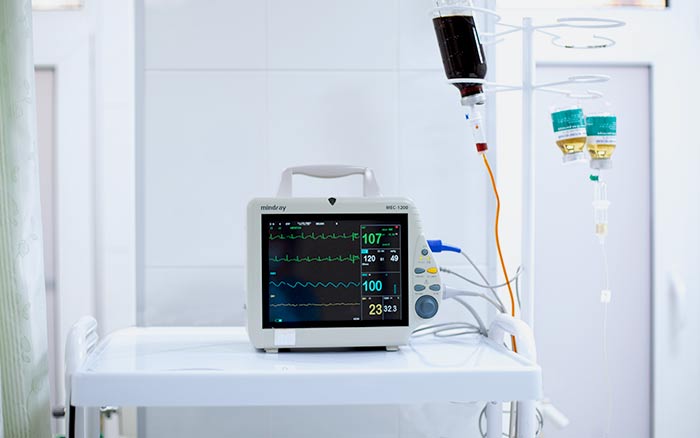
Что делают с больным в реанимации?
Делают всё, что позволяет остановить фатальное снижение функций организма, преимущественно это многолитровые и многочасовые капельницы с разными лекарственными препаратами. В некоторых ситуациях устанавливается подключичный катетер, что позволяет не только вводить большие объемы жидкости, но и определять центральное венозное давление, и в любое время брать кровь на анализ. В части случаев для всех манипуляций бывает достаточно постановки катетера в периферическую — локтевую вену.
В некоторых случаях требуется поддерживать адекватное дыхание аппаратом ИВЛ, тогда в трахею вставляется специальная трубка, а пациент погружается в медикаментозный сон.
После операций на органах ЖКТ через нос устанавливается зонд, через него удаляется раневой экссудат и продуцируемые в избытке пищеварительные соки.
После хирургических вмешательств на органах мочевыделительной системы для лучшего восстановления тканей в мочеиспускательный канал могут установить катетер.
Каждый пациент реанимации подключен к монитору, информирующему о частоте дыханий и сердечных сокращений, артериальном давлении и концентрации кислорода в крови в настоящий момент времени. С определенными интервалами забирается кровь на анализы.
Приказ Минздрава требует каждые 2 часа переворачивать пациента в постели для профилактики ишемии мягкий тканей в результате их сдавления массой тела, что угрожает развитием пролежней. Пролежни — мертвые ткани и не только источник токсических продуктов распада, но и ворота для инфекции. Персонал реанимации часто не имеет ни времени на регулярное переворачивание больных, ни сил на перекладывание крупных обездвиженных тел, поэтому в современных реанимациях должны быть специальные противопролежневые кровати или функциональные, облегчающие уход за больным.
Могут ли не пустить родственников в реанимацию?
Общественность добилась официального права на посещение пациента в реанимации родными людьми, но Минздрав пока ещё не подготовил стандартные общероссийские правила допуска в отделение, поэтому в настоящее время все зависит от отношения администрации лечебного учреждения к этому вопросу.
В частных клиниках родных пускают в ОРИТ, одновременно проявляя сочувствие к беде и демонстрируя терапевтическую активность в борьбе за жизнь и здоровье онкологического больного.
Когда родных могут не пустить в реанимацию?
Близких не пускают при угрозе для здоровья реанимационного больного, то есть с признаками инфекционного заболевания, в том числе с насморком. Пациент ОРИТ слаб, его организму крайне сложно противостоять инфекции.
Детей не пускают и тому достаточно причин. Во-первых, больной инфекцией ребенок не осознает, что он не здоров, тем более, что его активность мало снижается даже при высокой температуре, поэтому родители могут не заметить начала болезни. Во-вторых, может трогать руками трубки и медицинские устройства, бегать или неловко двигаться, нарушая работу оборудования и мешая персоналу. В-третьих, дети легко относятся к смерти, но шок от увиденного в больнице надолго нарушит психологический комфорт ребенка.
При выполнении медицинских манипуляций и процедур родственники тоже не нужны, им неприятно это видеть, а персонал ощущает психологическое давление.
Присутствие нескольких родных людей в реанимационной палате избыточно, один-два близких человека на непродолжительное время вполне достаточно для поддержания духа онкобольного, не забывайте, что ему тяжело, он очень быстро устаёт. Сидение ночи напролёт никому не на пользу, у здоровых истощаются силы, а пациент круглосуточного бдения у постели просто не осознаёт.
Как родственнику вести себя в реанимации?
- Необходимо быть в чистой одежде в медицинском халате, с чистыми руками, на ногах бахилы, на лице маска.
- Парфюмерные запахи раздражают, поскольку в тяжелом состоянии изменяется обоняние, в этот день душиться не стоит.
- Звуковые сигналы телефона необходимо отключить, а лучше выключить все гаджеты. Соблюдение тишины обязательно, громкие звуки мешают персоналу и вызывают стресс у больных.
- Без разрешения персонала нельзя выполнять с больным никаких действий: переворачивать, сажать, ставить на ноги, водить в туалет, переодевать и так далее.
- Кормить нельзя — больной получает определенную и, как правило, очень строгую диету или вообще находится на внутривенном питании.
- Нельзя давать ранее назначенные по поводу хронических болезней лекарства, домашние отвары, аптечные настойки, БАД и пищевые добавки. Биологические добавки могут не совмещаться с лекарствами, которые получает пациент. Всё должно согласовываться с лечащим врачом.
Больной человек и пациент реанимационного отделения — это две большие разницы, некоторые не могут узнать своего близкого, настолько меняется его внешность. Не только из-за трубок и проводов, но отекают ткани, западают глаза, бессознательное состояние меняет черты лица. Многие испытывают шок от увиденного, надо быть готовым к неприятному впечатлению или не входить в отделение реанимации.
В отделении реанимации Европейской клиники всегда помогают больным и поддерживают дух родственников. Мы знаем, что надо делать и когда, вы можете быть уверены в нас. Мы не гарантируем бессмертия, но помогаем жить без мучений.
Из-за пандемии Covid-19 в отделения реанимации и интенсивной терапии по всему миру поступает гораздо больше пациентов, чем обычно. В реанимации за жизни пациентов борются с помощью сложных машин, которые помогают им дышать и выполнять другие простейшие функции, одновременно накачивая их организм лекарствами.
Проверенного средства от нового коронавируса пока не существует, поэтому основа любого лечения - обеспечивать организм кислородом, пока иммунная система борется с вирусом.
Однако, говорят эксперты, победа над вирусом - это только начало долгого процесса восстановления.
Путь, который приходится пройти пациенту, выписавшемуся из реанимации, сложен, и может отнимать годы жизни. Все это способно оставлять глубокие шрамы на психике.
После длительного пребывания в отделении реанимации пациентам часто нужна физиотерапия, чтобы заново научиться ходить, а иногда - и дышать.
У выписанного из реанимации пациента может развиться психоз, он может в течение долгого времени испытывать эффекты посттравматического стрессового расстройства (ПТСР).
И чем дольше больной находился в реанимации, тем больше времени ему нужно, чтобы снова стать самим собой.
"Когда человек попадает в реанимацию - это событие, который меняет всю жизнь. Это дорого обходится, даже если вы потом выздоравливаете", - говорит доктор Дэвид Хепберн, врач-консультант отделения интенсивной терапии в больнице Royal Gwent Hospital в Уэльсе.
"Когда наши пациенты приходят в себя, они так слабы, что часто не способны самостоятельно сесть. Многие из-за слабости не могут даже оторвать руки от постели", - рассказывает он.
Если в ходе лечения требовалась интубация или питание через трубку, то у пациентов могут возникнуть проблемы с речью и глотанием.
"У многих посттравматический стресс, проблемы из-за собственного внешнего вида и затруднения с умственной деятельностью", - говорит доктор Хепберн.
"Со временем им становится лучше, но процесс может растянуться на целый год, и требуется целая армия физиотерапевтов, тренеров по речи, психологов и медсестер, чтобы это ускорить", - говорит врач.
По его словам, время, проведенное в реанимации, может быть лишь верхушкой айсберга всех проблем со здоровьем, которые потребуют к себе внимания в долгосрочной перспективе.
"Несколько недель на аппарате ИВЛ - лишь маленький штрих в общей картине процесса", - заключает врач.
Психоз или делирий после реанимации - обычное явление. По некоторым оценкам, ему подвержено от четверти до трети всех пациентов, прошедших через палату интенсивной терапии.
Британский журналист Дэвид Аронович рассказал Би-би-си, как очнулся в реанимации после наркоза, когда лечился от воспаления легких в 2011 году.
"Если говорить просто - то я все больше и больше сходил с ума. Я испытывал слуховые галлюцинации. Мне казалось, что я слышу обрывки разговоров, которых я, конечно же, не мог слышать", - вспоминает он.
"Мне казалось, что со мной происходят вещи, которых на самом деле не было. Постепенно я пришел к выводу, что персонал больницы превратил меня в зомби. А потом - что они решили меня съесть".
"Так я провел три или четыре дня в самом безнадежном ужасе, который когда-либо испытывал", - добавляет Дэвид.
Позже он узнал, что многие люди, оказавшиеся в его положении, испытывают похожие эмоции. Этот феномен был отмечен у пациентов интенсивной терапии и описан медиками еще в 1960-х годах.
У исследователей много версий того, почему это происходит - последствия самой болезни, недостаток кислорода в мозге, побочные эффекты от наркоза и успокоительных препаратов, нарушения сна после прекращения приема седативных средств.
Аронович отмечает, что о "реанимационном психозе" до сих пор говорят очень мало: пациенты боятся, что если они расскажут про свои ощущения, их посчитают сумасшедшими.
Вне зависимости от того, насколько квалифицирован и опытен персонал отделений реанимации, это всегда место, полное стресса.
"Если представить всевозможные виды истязаний, которые используются при пытках, то в отделении интенсивной терапии вы обнаружите немалую их часть", - комментирует профессор кафедры реаниматологии Университетского колледжа Лондона Хью Монтгоммери в интервью газете Guardian.
Например, говорит он, пациентов часто раздевают догола и оставляют лежать у всех на виду.
Они постоянно слышат тревожные звуки, причем происходит это всегда неожиданно, их сон прерывают медицинские процедуры и уколы посреди ночи, они дезориентированы, им неуютно и страшно.
Неудивительно, что порой, возвращаясь домой, пациенты и даже члены их семьи часто страдают от ПТСР.
У них могут возникать проблемы со сном, они могут забыть, что вообще были в реанимации. Британская служба здравоохранения рекомендует родственникам пациентов начинать вести дневник их пребывания в реанимации, чтобы тем было легче постепенно осмыслить, что с ними произошло, после того как пойдут на поправку.
На физиологическом уровне, после того как в течение долгого времени основные функции организма выполняют машины, телу после пробуждения приходится осваивать эти навыки заново, мышцы слабеют и атрофируются.
По данным американского университета Джонса Хопкинса, каждый день, находясь в реанимационном отделении, пациент теряет от 3% до 11% мышечной силы, и этот эффект длится как минимум два года после выписки.
Многих пациентов с Covid-19 подключают к аппарату искусственной вентиляции легких.
Аппарат ИВЛ, в обиходе известный как "вентилятор", закачивает кислород в легкие больных и выкачивает из них углекислый газ, когда они не могут дышать сами.
Пациенты в состоянии глубокого наркоза получают кислород через трубку, присоединенную к маске, которая надевается на рот и нос. В некоторых случаях требуется интубация - трубку вставляют в трахею, делая надрез в области горла. Этот метод ведет к дополнительным осложнениям впоследствии.
Как правило, пациенты, попадающие в реанимацию в Англии, Уэльсе и Северной Ирландии, проводят там в среднем четыре-пять дней.
Однако по статистике на четвертое апреля, из 2249 пациентов по истечении этого срока выписаны были только 15%. Примерно столько же умерло, а остальные - около 1600 человек - оставались лежать в реанимации.
Но к статистике следует относиться осторожно, потому что показатели по лечению в разных странах очень разные.
В Британии, как недавно выяснилось, скончались 67% зараженных Covid-19 пациентов, подключенных к аппарату ИВЛ. В Китае, как показало местное исследование, выживают только 14% подключенных к "вентилятору".
61-летнего Хилтона Мюррей-Филипсона подключили к аппарату ИВЛ на пике болезни. Симптомы Covid-19 проявлялись у него в тяжелой форме.
Из-за кормления через трубку он потерял 15% веса. Покинув больницу, он заново учился ходить.
Хилтон шутит, что это был долгий процесс, который нужно было пройти крохотными шагами.
"В первый раз просидеть три часа в кресле вместо того, чтобы лежать навзничь и главным образом молить о жалости, это было фантастические ощущение", - поделился он в интервью Би-би-си.
Мюррей-Филипсон был пациентом больницы в Лестере. После того как его выписали, сотрудники больницы провожали его аплодисментами.
Он говорит, что благодарен медикам за подаренную ему вторую жизнь, и что он научился ценить вещи, которым раньше придавал мало значения.
"Щебет птиц, желтые нарциссы, голубое небо. Пока я лежал в больнице, я мечтал о тостах с джемом и других вещах, к которым мы относимся как к данности", - говорит он.
"Со временем мне начали давать жидкую еду, и - о, Боже - больничный картофельный суп! Я подумал, что смогу питаться только им одним до конца своих дней".

Экспертная группа по оказанию интенсивной терапии пациентам с Covid-19 в РК / Фото Informburo.kz
"Нам сложно докричаться до пациента сквозь противочумные костюмы"
Тимур Лесбеков, заведующий отделением кардиохирургии Национального научного кардиохирургического центра. Во время вспышки Covid-19 возглавлял отделение интенсивной терапии, куда привозили самых тяжёлых пациентов со всей страны

Сложно описать, что чувствует человек с Covid-19, когда возвращается в сознание. Пациент, очнувшись в обычной реанимации, видит лицо врача. В той реанимации, в которой мы работали, человек просыпается, а перед ним стоит некто в амуниции. Нам сложно докричаться до пациента сквозь противочумные костюмы и объяснить, что мы медики, что его не захватили инопланетяне. Некоторые пугаются. Выходя из долгой комы, люди испытывают колоссальный стресс, хотя бы потому, что не могут понять, что происходит.
Разговаривать в реанимации пациенты не могут, потому что у них трубка либо во рту, либо в горле. В обоих случаях голосовые связки не могут вибрировать так, чтобы генерировать звуки. Пациентам физически сложно даже глаза открыть.
Если им что-то нужно, показывали жестами. Мы распечатали крупный алфавит, чтобы они могли показывать на буквы. Несколько недель находясь в таком состоянии, многие теряют навык письма, у них не получается чётких символов.
Первое, о чём просят, очнувшись, – это пить. Даже боль не так доминирует, как жажда. Долго находящаяся во рту трубка высушивает всю слизистую оболочку. Чтобы это нивелировать, губы смазываются витамином Е или гигиеническими помадами, полость рта промывается, зубы чистятся.
Просьбы разные: кто-то просит есть, другой – поговорить с ним, потому что нет ни смартфона, ни телевизора, никакого общения, а люди в этом нуждаются.
Одному больному аппарат искусственной почки казался монстром, он всё время пытался от него отстраниться, пнуть. Возможно, это были галлюцинации.
Всё, что происходит вокруг пациента с коронавирусом в реанимации, неестественно. Нет простого человеческого прикосновения, потому что медики в средствах индивидуальной защиты, не в одной паре перчаток. Я делал массаж пациенту сквозь три пары перчаток!
Один из выздоровевших пациентов, когда пришёл в себя, не мог трезво оценить ситуацию. Когда его сознание более или менее прояснилось, у него появились слёзы от осознания того, в какую перипетию он попал. Ведь бороться приходится долго. Человек, проведший месяц в лекарственной коме, потом ещё месяц пытается оправиться от неё. Это даётся очень сложно и истощает морально.
"К смерти пациента невозможно привыкнуть"
Есть те, кто не приходит в себя. Некоторые говорят, что врачи привыкают к тому, что кто-то умирает. Но это не так, к этому невозможно привыкнуть. Каждый раз это случается, будто впервые. Как ветераны не любят говорить о войне, так и врачам тоже не хочется об этом говорить.
Первое чувство, которое возникает, – это злость. Злость на то, что не можешь побороть эту болезнь. Что ты столько сделал, а пациент столько терпел, столько вложено сил, времени. Как бы агрессивно ты ни лечил, какие бы устройства ни использовал, это не помогает. В течение двух месяцев пациент перед твоими глазами, ты проводишь с ним по 6-12 часов в сутки, а он идёт по наклонной вниз. Это страшно.
Родственники, узнав о смерти, не верят, потому что многие в принципе не верят в существование новой инфекции. У них тоже происходит непринятие ситуации и злость, как и у нас. Только их злость направлена на врачей: мол, так долго боролись и ничего не сделали.
Ситуация усугубляется тем, что в реанимацию, где лежат пациенты с Covid-19, родственники попасть не могут, чтобы повидаться или попрощаться. В обычной реанимации процесс происходит на глазах у близких, врач объясняет им всё в присутствии пациента, и это воспринимается несколько иначе, чем в случаях с коронавирусом. Мы звоним им по телефону, нет визуального и тактильного контакта. Родственникам приходится верить нам на слово. Это вызывает агрессию. Их тоже можно понять. Это беспрецедентные условия и для них тоже, не только для нас.
Мы искали выход из ситуаций, когда пациенты вынуждены долго находиться в реанимации, не видя близких. У нас был молодой человек, с родственниками которого я познакомился по телефону. Я знал семью, кто чем занимается. Мы попросили, чтобы ему принесли книги, которые он не дочитал, его дочку попросили нарисовать рисунки. Его супруга вложила на разных страницах книги записки: "Я тебя люблю". Морально на какое-то время это стабилизировало его состояние.
Но есть и другая сторона. Человек начинает хотеть быстро поправиться, а это не получается. У тех, кто идёт на поправку в реанимации, всегда слёзы независимо от возраста. Они радуются, но торопятся быть. Когда их переводят в обычную палату, они думают, что выпишутся через пару-тройку дней. А это затягивается на две-три недели. Это удручает и наступает второй период депрессии.
Из "грязной" зоны инфекционной больницы невозможно что-то вынести, потому что это может быть инфицировано. Мы приобрели смартфон хорошего качества, чтобы документировать свою работу. Однажды мы использовали его, чтобы установить видеосвязь между пациентом и его семьёй. С одной стороны, это хорошо, но нужно понимать, какой пациент. Если он может расстроиться и заплакать, то сам себе навредит, ему вновь потребуется аппаратное дыхание.
Есть ещё пресловутое постановление санврача о том, что в "грязной" зоне нельзя производить фото- и видеосъёмку. Хотя я глубоко убеждён, что это неправильно. Взять итальянцев, которые больше всех пострадали. Они, будучи в этом пекле, документировали данные, проводили вебинары, делились информацией со всем миром, отдавали фотографии с режимами аппаратов, делали съёмку лёгких, сердца, томографию. У нас это запрещают.
Инфекция может тяжело поразить человека любого возраста. У нас был пациент – молодой человек. Он был самым тяжёлым: получил ИВЛ, ЭКМО, лечился два месяца. Уже выписан, но до сих проходит дыхательную реабилитацию.
"Вы будете спать, а мы вам поможем"
Сергей Ким, анестезиолог-реаниматолог Карагандинской областной многопрофильной больницы имени Макажанова

Подключать тяжелобольных пациентов к аппарату ИВЛ нужно лишь в самых крайних случаях, когда другие, не инвазивные методы лечения не работают. Врачам приходится решать ряд проблем, главная из которых – синхронизация дыхания человека и машины. Больному вводят специальные препараты – миорелаксанты. Они позволяют снизить частоту и интенсивность дыхания так, чтобы за человека дышал аппарат. Это чревато тем, что у пациента ослабевают дыхательные мышцы, его дыхание даже после отключения аппарата может оставаться неэффективным, то есть развивается так называемая зависимость от аппарата.
Пока человек подключён к аппарату, он без сознания, его погружают в медикаментозный сон. Ну это же шок для любого нормального человека – осознавать, что ты не дышишь, дышит аппарат. Это психологически очень тяжело, поэтому рекомендовано не держать пациентов в сознании в этот период.
Когда нам приходится подключать человека к аппарату, мы стараемся как можно мягче об этом сообщить. Как правило, больной к этому моменту уже и сам понимает, что иначе никак. Чаще всего люди говорят: "Мне страшно, я задыхаюсь. Я не могу дышать, воздуха мало! Помогите!". Тогда говорим: "Конечно, но вы уснёте и будете спать, а мы в это время вам поможем".
В такие моменты важен контакт врачей с родными пациента. У нас есть специальный врач, который за это отвечает. Если близким мало той информации, которую сообщает наш коллега, назначается время для телефонного разговора с лечащим врачом. Мы всегда стараемся подобрать простые, понятные фразы, чтобы ничего из сказанного нами не могло быть понято двояко.
"Иногда пациенты не понимают, почему их госпитализируют"
Были и такие пациенты, которые говорили, что их нужно выписать, что они не больны и с ними всё хорошо. К примеру, говорили, что намерены жить ровно столько, сколько бог им отмерил.
Но мы ведь знаем, что человек болен, и речь не о плановой операции, когда выбор за самим пациентом, а об агрессивной, опасной инфекции. Если мы этого человека выпишем, или, не дай бог, он сбежит, то он заразит окружающих. В таком состоянии он ещё может сбежать, не сможет через несколько дней, когда начнётся выраженная гипоксия.
Пациентов с гипоксией, как правило, нет в отделениях, мы этого не допускаем. Таких обычно привозят. Они, простите, синего цвета. В тканях катастрофически не хватает кислорода. Они не могут не то чтобы шевелиться, а даже говорить. На эмоции, мысли, сознание – на всё это, в прямом смысле, не хватает воздуха.
Чаще всего поступают пациенты в гораздо лучшем состоянии. Иногда они не понимают, почему их госпитализируют. В таких случаях хорошо работает визуализация. Мы делаем компьютерную томографию, показываем пациенту состояние его лёгких, чтобы он осознал реальность угрозы своей жизни. После этого, как правило, вопросы отпадают.
Почему пациенты не доверяют? Эта ситуация не сложилась в один момент. Это всё копилось и росло как снежный ком. Вспомните 90-е годы, когда ничего не было, а невозможно ведь определить диагноз и оценить риски, когда под рукой только фонендоскоп и молоток. Сейчас ситуация улучшается. Есть довольно большое количество людей, которые с уважением относятся к нашему труду. Как правило, это те, кого врачи спасли, они благодарны. Нам этого достаточно.
"Только 30% из находящихся в реанимации подключают к ИВЛ"
Тимур Капышев, анестезиолог-реаниматолог, директор центра передовых знаний Национального научного кардиохирургического центра, член экспертной группы по оказанию интенсивной терапии пациентам с коронавирусной инфекцией в Казахстане

Когда началась вспышка Covid-19, по приказу министра здравоохранения Елжана Биртанова создали экспертную группу для лечения пациентов в отделениях реанимации. Создали группу помощи медикам по всей стране для ведения тяжёлых пациентов с коронавирусом.
В экспертную группу вошли: инфекционисты, пульмонологи, бойцы невидимого фронта – специалисты сестринского дела, фармакологи, специалисты по заместительной почечной терапии, анестезиологи, реаниматологи. Это большая командная работа. Ведь вирус может поразить не только лёгкие, но и печень, почечную, сердечно-сосудистую, нервную системы.

Мы консультируем врачей. Наша совместная работа, например, помогает во многих случаях избежать необходимости переводить пациентов на ИВЛ или ЭКМО. Избежать ИВЛ помогает виброакустический массаж. За рубежом такой аппаратуры нет, её разработчиком является казахстанская компания. Мы давно применяем этот аппарат для тяжёлых пациентов. По нашей статистике, из 100% находящихся в реанимации пациентов только 30% подключают к ИВЛ.
Не менее сложная процедура ЭКМО, её применяют, когда ИВЛ не помогает больному. Для перекачивания крови (искусственного кровообращения) применяются машины. При этом соединение трубок аппарата с организмом человека происходит путём их введения в крупные артерии и вены или непосредственно в камеры сердца. Основное преимущество ЭКМО – способность поддерживать доставку кислорода.
За всё время работы было проведено четыре имплантации ЭКМО пациентам с коронавирусом. Два пациента, несмотря на проводимые усилия большой команды, скончались. Два других пациента отключены от ЭКМО. Один из них уже выписан из больницы, другой находится на реабилитационной терапии.

Раньше координационный центр экстренной медицины транспортировал самых тяжёлых больных в столицу. Сейчас больных почти не транспортируют в столицу, потому что регионы уже приобрели самостоятельный опыт в лечении таких больных. Но экспертная группа продолжает проводить консультативную помощь по заявкам конкретных специалистов в регионах.
Следите за самыми актуальными новостями в нашем Telegram-канале и на странице в Facebook
Присоединяйтесь к нашему сообществу в Instagram
Если вы нашли ошибку в тексте, выделите ее мышью и нажмите Ctrl+Enter
20.04.2020 в 16:51, просмотров: 13820
Сегодня врачам многих стран мира приходится делать страшный выбор: кого спасать, а кому позволить умереть? Кому дать подышать через ИВЛ в первую очередь: старому или молодому, здоровому или хроническому больному?
Итальянским врачам приходится принимать решение самим; американцы действуют по инструкции; в Испании приняли "Этические рекомендации для принятия решений в чрезвычайной критической ситуации из-за пандемии COVID-19 в реанимационных отделениях"…

В России пока коллапса не случилось, но настолько готовы наши медики к условиям чрезвычайной ситуации? "МК" постарался разобраться в ситуации.
…В Испании же рабочая группа по биоэтике приняла "Этические рекомендации для принятия решений в чрезвычайной критической ситуации из-за пандемии COVID-19 в реанимационных отделениях". Устанавливаются критерии "медицинской сортировки", основанные на приоритете "наибольших шансов на выживание". Предлагается спасать пациентов не по принципу очередности поступления в больницу, как в мирное время, а по принципу "дать выжить тому, у кого больше шансов", в зависимости от возраста, состояния здоровья, наличия сопутствующих патологий и пр. "Это может вызвать моральные страдания и озабоченность, неуместные для специалистов, участвующих в принятии подобных решений", - говорится в рекомендациях.
Разработаны критерии "справедливого распределения", которых четыре. В приоритеты попадают пациенты с очередностью 1 и 2, которые могут быть реанимированы с набольшим успехом. А вот пациентами с очередностью 3 и 4, с невысокими шансами на выздоровление и даже "обреченными на смерть", можно будет пренебрегать. Если у пациентов 1-2 категории вдруг начнутся осложнения, которые переведут их в категорию 3-4, предусмотрено немедленно отказывать им в помощи в связи с бесперспективностью. Врачи должны помнить, что прием безнадежного пациента может означать отказ в возможности приема другого, которому помощь может быть полезней. Поэтому безнадежных можно будет не принимать. В приоритетном порядке следует госпитализировать тех, кто получит наибольшую пользу или имеет более высокие шансы на выживание. Чтобы максимально увеличить выгоду для наибольшего количества людей, врачам придется учитывать и такие моменты, как наличие у человека иждивенцев. Отдельно упоминаются и пациенты старше 80-ти лет, а также пациенты с деменцией: им предлагается заменить ИВЛ кислородными масками. Ну и под конец авторы рекомендаций советуют предотвращать моральный стресс у врачей, которые будут все это выполнять…
Как удалось узнать "МК", российским врачам такой выбор пока не грозит. Он противозаконен. Как рассказал член Совета по защите прав пациентов при Росздравнадзоре, анестезиолог-реаниматолог Алексей Старченко, по нашим законам экстренную медпомощь пациент должен получить безотлагательно и бесплатно, без ограничений: "Эвтаназия у нас запрещена. Отключить пациента от аппарата ИВЛ можно только в одном случае: если установлена биологическая смерть головного мозга и после этого проведены реанимационные мероприятия. Врач, который отключит пациента от ИВЛ, попадет под статью 105 УК, это убийство. А если, допустим, критический пациент попадет в отделение реанимации, где нет свободных ИВЛ, ему придется ждать. В это время врачи будут оказывать ему помощь ручным дыхательным аппаратом (РДА). Здесь может быть единственный вариант медицинской этики - если один умер, аппарат освободился, а у тебя пятеро кандидатов. Это уже вопрос сортировки, который у нас законом не регламентирован, поэтому брать будут того, кто поступил первым. Отказать в этом случае можно лишь агонирующему больному, который поступил в состоянии клинической смерти: он помещается в "палату агонирующих" для облегчения условий смерти и паллиативного лечения. Дискриминация пациентов по возрастному принципу, половой, религиозной и прочей принадлежности запрещена. Может быть, если будет введен режим ЧС, закон поменяется".
Еще один столичный реаниматолог-анестезиолог поговорил с "МК" на условиях анонимности: "Пока у нас ситуации такой нет, надеюсь, что и не будет. Надеюсь также, что озвученные на днях рекомендации по подключению к одному аппарату ИВЛ нескольких больных, которые является откровенной ересью, не будут введены. У нас есть протоколы о признании больного излечимым или нет. Но юридическая коллизия в том, что у врача в РФ нет возможности выбора, кому жить, а кому нет, и права такого нет, потому что это является эвтаназией, которая преследуется уголовно И не дай бог оказаться в такой ситуации. В случае введения ЧС его придется решать и вводить понятие о медицинской сортировке. Но пока мы живем в мирное время".
Читайте также:

