Обызвествленная киста в селезенке что это такое
Обызвествления в селезенке встречаются более часто, чем в других органах брюшной полости. Они обнаруживаются почти всегда случайно на секции или при рентгенологическом исследовании брюшной полости, желудка, диафрагмы. Обычно они не проявляются какими-либо клиническими симптомами, которые вызывали бы подозрение о возможности их существования.
В селезенке встречаются следующие формы обызвествлений: мелкие, очаговые, преимущественно множественные, и крупные, преимущественно одиночные. Первые представляют обызвествленные туберкулезные очаги, флеболиты, обызвествленные личинки паразита (пентастомы). Вторые - обызвествленные инфаркты, рубцы после абсцессов, кисты, гематомы, гемангиомы, и лимфангиомы, перисплениты и пр.
Эти обызвествления ввиду их плотности легко открываются при рентгенологическом исследовании, но не всегда легко распознаются, так как многие обызвествления подобны в рентгеновском изображении, но различны по происхождению. Некоторые обызвествления в селезенке в основном по рентгеновской картине соответствуют формам патологоанатомических изменений.
Обызвествления в селезенке туберкулезного происхождения
Наиболее часто в селезенке встречаются обызвествления в виде множественных очагов. Они трактуются как туберкулезные, как последствия диссеминированного туберкулеза селезенки, особенно в тех случаях, когда они обнаруживаются в сосуществованиями с туберкулезными поражениями других органов и систем.
Диссеминированный туберкулез поражает все органы тела и из них селезенка обладает наибольшей фагоцитарной способностью по отношению к туберкулезным микобактериям. Нужно допускать поэтому, что диссеминированный туберкулезный процесс в селезенке склонен к излечению и последующему обызвествлению в большей степени, чем в других органах.
Поражение селезенки туберкулезным процессом наблюдается часто. Так, Фришман на секционном детском материале обнаруживал таковое в 86%. Любарш исчисляет частоту туберкулезного поражения селезенки в 40,2%. Высокая частота туберкулезного поражения селезенки, установленная Фришманом, вероятно, объясняется возрастной особенностью его секционного материала. Свеани находил обызвествления в селезенке у умерших от туберкулеза в Чикагском городском туберкулезном санатории в 24,6%.
В селезенке встречаются разные формы туберкулезных поражений - милиарные, множественные очаговые, одиночные очаговые, ульцерозные. В зависимости от таковых наблюдаются и разные формы обызвествлений.
Наиболее часто наблюдаются множественные очаговые поражения селезенки, какие и представляются на патологоанатомическом препарате (В. Т. Талалаев). В такой форме мы преимущественно и наблюдали обызвествления при туберкулезе селезенки (рис. 188) - в виде очагов округлой формы, величиной от просяного зерна до величины гороха, фасоли. Это - обызвествленные туберкулезные очажки, развивающиеся обычно в лимфатических узлах, в мальпигиевых тельцах и в стенках трабекулярных артерий.
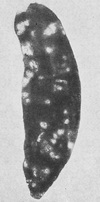
Рис. 188. Туберкулезные очаги в селезенке (патологоанатомический препарат В. Т. Талалаева).
Обызвествления определенной очаговой формы в селезенке часто обнаруживаются наряду с туберкулезными поражениями в других органах (Дакен, Куртен, Шпитц и др.). Мы наблюдали обызвествление селезенки в густой очаговой форме совместно с туберкулезным поражением скелета и мезентериальных лимфатических узлов (обызвествление мезентериальных лимфатических узлов) (рис. 189, 190, 191).
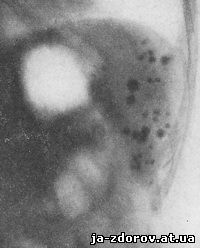
Рис. 189. Обызвествленные туберкулезные очаги в селезенке.
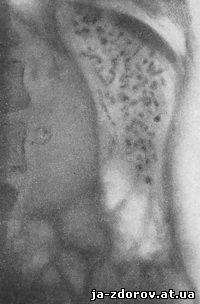
Рис. 190. Множественные, густо расположенные обызвествленные туберкулезные очаги в селезенке. Видны обызвествленные мезентериальные лимфатические узлы. Больная страдает костным туберкулезом.
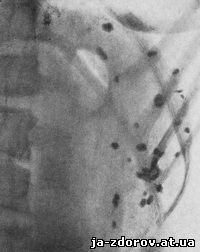
Рис. 191. Обызвествленные туберкулезные очаги в селезенке, редко расположенные.
Туберкулезная природа обызвествлений в селезенке доказывается клиническими, секционными и экспериментальными исследованиями. Свеани и Мартинсен доказали туберкулезное происхождение обызвествлений на секционных исследованиях и Рейхль и Ворк - экспериментально. Последние авторы заражали морских свинок материалом из обызвествлений селезенки и в 4 случаях из 20 заражений получили положительный результат. Эти эксперименты проводились весьма тщательно - избегались прививки из материала селезенки в случаях активного милиарного туберкулеза.
Встречаются туберкулезные обызвествления в селезенке и большей величины. Чанд и Бунш описали случаи туберкулеза селезенки с отложениями извести в форме больших очагов - около 10 мм в диаметре. Некоторые из этих случаев были подтверждены на препаратах, полученных при спленэктомии.
Подобной величины обызвествления описаны Левиным и Ерихимсон.
Кроме очаговых туберкулезных поражений, в селезенке наблюдаются формы в виде казеозных поражений с последующим фиброзом, гиалинозом и обызвествлением и очень редко ульцерозных. При этих формах туберкулезных поражений селезенка представляется увеличенной, с узловатой поверхностью. Обызвествления при них представляются в неправильной форме, какие обычно наблюдаются в почке.
Очаговые обызвествления туберкулезного характера в селезенке следует дифференцировать с флеболитами. Дифференциация весьма трудна и часто даже невозможна не только при рентгенологическом исследовании, но и при секционном и даже гистологическом. Грей, изучавший секционно и гистологически обызвествления в селезенке заведомо туберкулезного характера и флеболиты вен таза, пришел к выводу, что нет точных данных для их различия. Гистологические особенности этих обызвествлений сходны между собой. Так в туберкулезных обызвествлениях обнаруживаются костные образования с костномозговыми элементами так же часто, как и в флеболитах вен таза. Только наличие гемосидерина в туберкулезных обызвествлениях имелось не в таком количестве, которое указывало бы на наличие тромба, что наблюдается в флеболитах.
При дифференциации следует учитывать и возраст: обнаружение обызвествлений в селезенке в более молодом возрасте более вероятно для туберкулеза, чем для флеболитов.
Флеболиты селезенки
Флеболиты селезенки известны давно. Первые сведения о них представляются в сообщении о патологоанатомической находке камнях в венах селезенки. Так, Видлер в 1911 г. впервые демонстрировал камни в расширенных венах селезенки. Несколько позже - в 1916 г. Яблонс сообщил об обнаружении в расширениях воротных вен селезенки множественных известковых камней.
В дальнейшем многие авторы (Митчел; Коппенштейн; Барсони и Шульц; Майер) описывали множественные обызвествления в селезенке милиарного типа, которые трактовались ими как обызвествленные малярийные тромбы. С. Б. Заков описал флеболиты в селезенке, распознанные рентгенологически и проверенные впоследствии гистологически. Флеболиты располагались в расширенных просветах трабекулярных вен.
Флеболиты в селезенке - это венозные тромбы, подвергшиеся гиалинизации и обызвествлению. Обызвествленные тромбы обычно прикреплены к интиме вен. Гистологическая картина флеболитов селезенки идентична таковой флеболитов в венах таза. В центре флеболитов селезенки обнаруживаются большие количества гемосидерина, что особенно подчеркивает их возникновение из тромбов.
Рентгеновская картина флеболитов селезенки представляется мелкими тенями обызвествлений величиной от головки спички до горошины, круглыми, с четкими контурами, множественными - числом от нескольких до 100 и больше. Тени флеболитов бывают гомогенные или пластинчатые, с плотной или прозрачной сердцевиной. Нередко встречаются и атипичные тени - обызвествления в расширениях воротных вен, с неровными контурами, разной плотности.
Также трудна дифференциация и с редко встречающимися паразитарными обызвествлениями в селезенке - обызвествленными личинками пентастомы.
Пентастома - паразит, живущий в носу собак и других животных, в некоторых случаях попадает в желудочно-кишечный тракт человека, откуда личинки паразита переходят в систему кровообращения и оседают во многих органах - печени, селезенке, легких, почках. Личинки в органах заключаются в фиброзную капсулу и обызвествляются. Обызвествленные личинки представляются круглыми тенями, величиной в несколько миллиметров (до 5 мм). Они немногочисленны, по виду похожи на флеболиты и обызвествленные туберкулезные очаги. Такие паразитарные обызвествления в селезенке описаны многими авторами [Бигнами, Секоманди, Заупе].
Причины образования флеболитов неизвестны. Однако уже то обстоятельство, что они часто обнаруживаются в расширенных венах селезенки (Видлер, Яблонс, С. Б. Заков и др.), говорит в пользу возникновений тромбов вследствие застоя в расширениях вен аналогично образованию их в венах таза, голени.
Крупные, преимущественно одиночные, очаги обызвествлений в селезенке
К крупным, преимущественно одиночным, очагам обызвествлений относятся таковые в инфарктах, паразитарных и непаразитарных кистах, гематомах, при периспленитах, гемангиомах и лимфангиомах и пр.
Обызвествленные инфаркты селезенки наблюдаются редко. Они образуются в результате организации их. Патологоанатомические изменения представляются в фиброзной организации, гиалинизации и отложении известковых солей в область инфаркта. Характер обызвествлений инфаркта неоднотипен. При микроскопическом исследовании определяются диффузные зернистые отложения извести в гиалинизированной фиброзной ткани, но бывают обызвествления гомогенные, порозные и волокнистые.
Рентгеновская диагностика обызвествлений после инфаркта основывается на учете особенностей теней и клиники.
Кадрнка и Бабаянц описали 3 случая обызвествленных инфарктов в селезенке и представили следующие критерии для их рентгеновской диагностики: 1) одиночный или, реже, двойной внутриселезеночный фокус обызвествления треугольной или овальной формы; 2) треугольная тень обызвествления, направленная верхушкой к центру, а широким основанием - к периферии селезенки; 3) четко очерченные контуры (при явлениях рассасывания может появиться неровные и неотчетливые контуры). Обызвествленные инфаркты обычно наблюдаются в пожилом возрасте.
Большие обызвествленные инфаркты можно распознать по их форме, локализации, контурам и структуре. Малые обызвествленные инфаркты распознаются с трудом.
Обызвествление эхинококкового пузыря встречается редко, но чаще, чем другие паразитарные образования. Обызвествление является последствием значительных дегенеративных изменений стенок кисты. Обычно стенки утолщаются, становятся фиброзными, гиалинизируются и обызвествляются. Иногда в стенке пузыря появляются атероматозные пластинки, аналогичные таковым в аорте.
Обызвествление эхинококкового пузыря - признак латентности и инактивности болезни; обычно оно происходит при отмирании паразита. Отложения известковых солей начинается с наружной оболочки стенки пузыря в форме пятен в отдельных участках и в дальнейшем распространяется на весь пузырь. Обызвествлению подвергаются как главный, так и дочерние пузыри.
Рентгеновская картина обызвествленного эхинококка довольно типична. Она представляется обычно теневым кольцом обызвествления, но более часто неполным, состоящим из малых дуг, сегментов; в сфере кольцевидной тени определяются участки неравномерных обызвествлений в виде пятен с размытыми контурами. Тени обызвествлений эхинококковой кисты обычно имеют малую плотность, негомогенны, пятнисты. Однако в некоторых случаях наблюдаются исключительно выраженные обызвествления, просто окаменения и эхинококковой кисты и органа, в котором последняя развилась, так что об эхинококковом происхождении обызвествления говорят лишь данные гистологического исследования.
Больная Б., 47 лет, в течение 24 лет обнаруживает у себя в левой половине живота плотную безболезненную опухоль, мало беспокоящую ее. В последний год при работе, быстрой ходьбе чувствует тупые боли в области опухоли.
При клиническом обследовании определяется массивная опухоль в левой половине живота. При исследовании других систем и органов особенных изменений не обнаружено. При рентгенологическом исследовании выявлено массивное обызвествление, располагающееся в брюшной полости - проецирующееся на 4 - 5 поясничные позвонки и на весь крестец. Обызвествление округлой формы, с четкими контурами, размером 16х21 см (рис. 192). Урологическим исследованием исключено заболевание мочевых путей. Высказано предоперационное предположение об обызвествившейся кисте селезенки, правда, мало обоснованное.
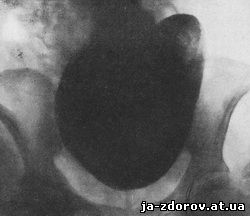
Рис. 192. Тот же случай, на рентгенограмме видна массивная плотная тень округлой формы, проецирующаяся на поясничный отдел позвоночника, крестец и кости таза. Диагноз обызвествленного эхинококка не был поставлен.
Операция: удалена обызвествленная опухоль размером 21 х 12 х 14 см, каменистой консистенции. В верхней ее части имеется небольшой участок паренхимы селезенки. На распиле опухоли видна ее серо-белого цвета структура каменистой консистенции, в центре и кое-где по периферии которой определяются участки некроза - мягкая масса (рис. 193).
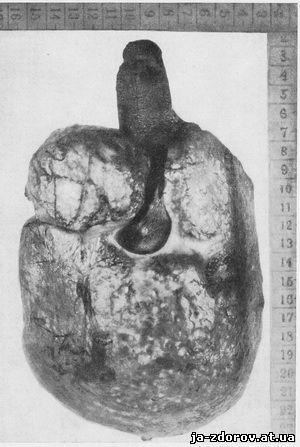
Рис. 193. Обызвествление (окаменение) эхинококка селезенки.
1 - сохранившаяся небольшая часть селезенки; 2 - массивное обызвествление [(операционный препарат); операция - Л. Я. Пытель].
Гистологическое исследование показало массивное обызвествление, в котором кое-где обнаруживаются участки ткани с остатками хитиновой оболочки паразитарной кисты, находящиеся в разных стадиях некроза.
Таким образом, обнаруженное обызвествление - каменистое образование значительной плотности и величины - связывается с паразитарной кистой (клинические материалы данного наблюдения представлены А. Я. Пытелем).
Обызвествленные непаразитарные кисты селезенки встречаются редко. В литературе описаны единичные наблюдения их. Стенки таких кист состоят из фиброзной ткани со значительно выраженными дегенеративными изменениями и обызвествлением. Рентгеновская картина их представляется плотной кольцевидной тенью без перерывов контура; тень кольца имеет толщину 2 - 3 мм. Эти кисты достигают значительной величины - до 10 - 15 см в диаметре.
Непаразитарные кисты небольших размеров рентгенологически весьма похожи на обызвествленные аневризмы селезеночной артерии и распознавание их затруднительно.
В редких случаях определяются обызвествления селезенки в результате воспалительных процессов окружающих тканей - периспленитов. Различают перисплениты, переходящие из соседних органов - желудка, толстой кишки, левой почки, диафрагмы при их воспалительных процессах, и перисплениты, исходящие из селезенки при абсцессе, инфаркте, хронической гиперплазии и индуративном сплените, эхинококке. Перисплениты в большинстве случаев - хронические фиброзные процессы, проявляющиеся выраженными фиброзными отложениями, спайками, которые гиалинизируются и обызвествляются. Обызвествления при них представляются в виде или больших округлых пятен, или более мелких пятен, располагающихся по периферии селезенки.
Обызвествления значительной величины возникают в гематомах травматического характера. Мунт и Гунтер описали внутриселезеночные обызвествления значительной величины, неправильной формы спустя 3 года после травмы (автомобильная катастрофа).
Обызвествления в селезенке встречаются после нагноительных процессов, в гемангиомах и лимфангиомах.

Кисты селезенки представляют собой патологические полости, заполненные жидким содержимым, которые могут возникнуть у взрослых и детей любого возраста по разным причинам. Иногда они способны привести к неприятным и даже опасным последствиям. Откуда берутся эти образования и что делать при их обнаружении – об этом подробнее.
Причины развития патологии

Кистозные образования в селезенке считаются самостоятельной нозологией и имеют свой код по МКБ-10, который обозначается как D73.4 в рубрике болезней крови и кроветворных органов. В этом разделе они занимают 15 место по частоте встречаемости. Заболевание не имеет половых и возрастных пределов, но чаще всего обнаруживается у детей и подростков, а также у взрослых людей от 25 до 55 лет. Рост числа больных данной патологией в последнее время связан с совершенствованием методов диагностики и качеством медицинских осмотров.
Причинами образования кисты в селезенке являются:
- перенесенные заболевания – инфекционный мононуклеоз, туберкулез, малярия, тиф;
- травмы – ушибы, удары тупым предметом в живот, падения с высоты;
- паразитарные болезни – эхинококкоз, альвеококкоз, тениоз;
- расстройства кровоснабжения органа (инфаркт или др.);
- оперативные вмешательства на селезенке – пункция абсцесса, удаление опухоли;
- нарушение эмбрионального развития – неправильное формирование кровеносной системы с образованием полостей вследствие действия неблагоприятных факторов (алкоголь, курение, медикаменты, токсины).
Классификация
Различают несколько форм кистозных образований, различающихся по нескольким признакам. Общепринятым является деление на паразитарные и непаразитарные кисты, последние делятся на 2 вида в зависимости от строения:
- Истинные полости – обладают плотной стенкой из фиброзной ткани, изнутри выстланы эпителием. Они имеют внутриутробное происхождение, после рождения человека могут увеличиваться в размерах или уменьшаться до полного исчезновения. Врожденные формы составляют примерно десятую часть от всех кист данного органа, обнаруживаются в детстве.
- Ложные полости – их стенки представлены поврежденными тканями, а не эпителием или эндотелием. Они являются приобретенными, возникают в течение жизни в результате травм, операций, болезней.
Среди паразитарных форм чаще всего встречается эхинококковая киста селезенки как одно из проявлений опасного заболевания. По клиническому течению бывают осложненные и неосложненные образования, по локализации – внутрипаренхиматозные и подкапсульные, по характеру жидкого содержимого – серозные, геморрагические, серозно-геморрагические варианты.
Клинические проявления

Симптомы патологической полости в селезенке достаточно скудны и неспецифичны. Длительное латентное течение объясняется медленным ростом кисты. Первые признаки начинают появляться, когда размеры образований достигают больших величин. У больного сначала возникает чувство дискомфорта или тяжести в левом подреберье. Интенсивность клиники нарастает по мере увеличения объема – появляются симптомы растяжения капсулы, связочного аппарата, а также признаки сдавления соседних органов. Большая киста в селезенке проявляется жалобами на боли в верхней части живота (больше слева), диспепсическими расстройствами (тошнота, рвота после приема пищи, запоры, распирание и вздутие). Иногда беспокоит одышка, навязчивый кашель, тахикардия, отечность ног.
Гигантские или множественные полости приводят к появлению асимметрии и деформации левой стороны передней брюшной стенки. Общие симптомы кисты на селезенке – слабость, повышенная утомляемость, головокружение, снижение успеваемости или работоспособности. При осмотре врач обнаруживает выпячивание в животе, селезенка может выпирать из-под реберной дуги и прощупываться в виде малоподвижного, плотно-эластичного и гладкого образования. В случае развития воспаления у больного может появиться лихорадка с ознобом.
Возможные осложнения
В некоторых случаях больной впервые попадает к врачу с выраженными общими и местными симптомами, свидетельствующими о развитии осложнений кисты, расположенной в селезенке. Такие ситуации угрожают жизни пациента и требуют экстренной медицинской помощи. К главным из них относятся:
- Кровотечение внутри образования – оно может возникнуть спонтанно у пациентов с длительным заболеванием. Скопление большого количества крови приводит к растяжению и разрыву стенок кисты и массивному кровоизлиянию в брюшную полость.
- Присоединение бактериальной инфекции – вызывает развитие гнойного воспаления (эмпиемы) и тяжелой интоксикации со значительным нарушением общего состояния пациента.
- Посттравматический прорыв кисты (падение, удар) – излитие внутреннего содержимого приводит к асциту и перитониту с высоким риском летального исхода.
- При повреждении целостности эхинококковой кисты у пациента может развиться острая аллергическая ситуация – анафилактический шок. Распространение паразитов по всему организму утяжеляет течение заболевания и ухудшает прогноз для выздоровления.
- Кишечная непроходимость – способна развиться как результат сдавления кишки кистой гигантских размеров.
Методы диагностики

Существуют различные способы исследования, которые позволяют четко определить размеры патологических образований, выявить возможные причины их возникновения и принять решение о необходимости хирургического лечения кисты селезенки у данного пациента. Предварительный диагноз может быть поставлен во время осмотра больного – асимметрия живота и выбухание в левом верхнем квадранте, прощупывание увеличенного органа. Инструментальная диагностика включает следующие процедуры:
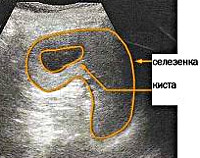
- ультразвуковое исследование – основной метод, который выявляет спленомегалию, наличие анэхогенного образования в селезенке, визуальные нюансы которого зависят от происхождения;
- многослойная компьютерная томография – используется для уточнения вида и расположения кисты, также выполняется при подозрении на развитие осложнений.
Дифференциальная диагностика проводится с опухолями селезенки, кистой поджелудочной железы, спленомегалией при инфекционных и других заболеваниях.
Лечение заболевания
Кистозные полости в селезенке не всегда требуют хирургического лечения. Выбор метода зависит от размеров патологического образования и жалоб пациента. Большинство обращений к врачу связано со случайным обнаружением небольшой кисты во время проведения УЗИ по другому поводу. Маленькие полости подлежат динамическому наблюдению, при больших размерах проводится операция.
Селезенка не является жизненно важным органом для человека, но для ребенка она нужна, чтобы обеспечить правильный иммунный статус. Поэтому используются максимально щадящие способы лечения. Главные хирургические методы:
- Удаление селезенки (спленэктомия) – проводится по строгим показаниям (множественные кистозные полости, паразитарные кисты, развитие осложнений).
- Резекция пораженной части органа – если есть единичные образования в области полюсов селезенки.
- Вылущивание полости вместе со стенками.
- Чрескожная пункция кисты с ее опорожнением и введением внутрь 96% раствора этанола.
Чаще всего операцию выполняют лапароскопическим методом, который позволяет провести хирургическое лечение в полном объеме без инвазивного вмешательства и выписать пациента в максимально короткие сроки.

Назначение препаратов является обязательным при паразитарных кистах селезенки. С этой целью применяют Альбендазол, Вермокс или другие лекарства по выбору лечащего врача. При эхинококкозе после операции медикаментозная терапия назначается на длительный срок, иногда пожизненно. В остальных случаях при необходимости используются симптоматические средства – антибиотики, противовоспалительные препараты, спазмолитики.
Прогноз и профилактика
Специфических превентивных мер для данной патологии не существует. Рекомендуется беречься от травм, избегать тяжелых физических нагрузок, регулярно проходить профилактические осмотры, соблюдать правила личной гигиены для предупреждения заражения паразитами. Людям, перенесшим операции, не требуется особой диеты, достаточно в течение пары месяцев ограничить занятия спортом и физическую нагрузку. Контроль УЗИ проводится ежегодно после удаления кисты.
Прогноз зависит от размеров и количества полостей, развития осложнений, своевременности и правильности проведенного лечения. Опасность для жизни представляют множественные, осложненные и большие кисты. В большинстве случаев при небольших вовремя удаленных образованиях прогноз благоприятный.
Полезное видео
Киста селезенки – полость в паренхиме селезенки, заполненная жидкостью и отграниченная капсулой от окружающих тканей. При малых размерах симптомы болезни отсутствуют. Рост и увеличение количества полостей приводит к появлению тошноты, отрыжки, рвоты, болезненных ощущений в левом подреберье, отдающих в левую руку, лопатку. Ухудшается общее состояние пациента: возникает головная боль, слабость, головокружение. Диагностика заключается в проведении хирургического осмотра, УЗИ И МСКТ селезенки. Пациенты, имеющие образования небольших размеров, требуют динамического УЗ-контроля. При наличии показаний проводят удаление кисты с полной или частичной резекцией органа, пункцию полости с введением склерозирующих веществ.
МКБ-10

- Причины кисты селезенки
- Классификация
- Симптомы кисты селезенки
- Осложнения
- Диагностика
- Лечение кисты селезенки
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Киста селезенки – округлое очаговое образование селезенки, внутри которого находится серозная или геморрагическая жидкость. Впервые непаразитарная селезеночная киста была обнаружена в 1829 г. французским анатомом Г. Андралем в ходе аутопсии, а спустя почти 40 лет была проведена первая спленэктомия по поводу данной патологии. Распространённость заболевания в мире составляет 1%. Киста селезенки возникает преимущественно в возрасте от 35 до 55 лет, чаще поражает лиц женского пола. Исходя из особенностей клиники, в половине случаев заболевание обнаруживается случайно, при проведении ультразвукового исследования ОБП.

Причины кисты селезенки
Причиной заболевания может служить внутриутробная аномалия развития селезенки. На стадии эмбриогенеза под воздействием различных факторов (приема медикаментов, алкоголя, табака, неблагоприятных условий внешней среды) формируется сосудистая мальформация, образуются патологические полости, которые после рождения могут видоизменяться. Приобретенные кисты могут возникать в результате:
- Исхода абсцесса или инфаркта селезенки. После пункционного лечения абсцесса или разрешения инфаркта на его месте могут образовываться патологические полости, которые со временем формируют стенки и заполняются серозной жидкостью.
- Операций на селезенке. Хирургическое удаление части органа, иссечение абсцесса и другого патологического образования может стать причиной формирования кисты.
- Травматического поражения селезенки. Ушибы, ранения брюшной полости, которые сопровождаются центральным или подкапсульным разрывом органа, способствуют формированию патологического полостного образования.
- Паразитарной инфекции. Заболевание возникает при попадании в организм пациента личинок свиного цепня, эхинококка. Проникая в селезенку, цестоды образуют в тканях органа обособленные кистозные полости.
Классификация
Кисты селезенки делятся на одиночные и множественные, однокамерные и многокамерые. Содержимое кистозной полости может быть серозным или геморрагическим. Исходя из этиологии, выделяют следующие виды образований:
- Истинная (врожденная) киста. Образование формируется внутриутробно и относится к порокам развития селезенки. После рождения киста может увеличиваться в размерах или уменьшаться вплоть до полного исчезновения. Врожденные кисты изнутри выстланы эндотелием.
- Ложная (приобретённая) киста. Развивается вследствие травм, операций, патологических изменений селезенки, тяжелых инфекционных заболеваний (брюшной тиф, грипп). Стенки капсулы образуются из поврежденных тканей органа.
- Паразитарная киста. Формируется при попадании личинок цестод в селезенку. Паразиты выделяют эндотоксины, которые вызывают интоксикацию всего организма и постепенную атрофию органа.
Симптомы кисты селезенки
Клиническая картина зависит от локализации, размеров и вида образования. При небольшой (менее 2-3 см) одиночной кисте признаки заболевания отсутствуют. Возникновение первых симптомов связано с увеличением размеров полостного образования или формированием в нем воспалительных процессов. В этом случае появляется периодическая ноющая боль в подреберье слева, слабость, головокружение. По мере роста кисты присоединяются интенсивные боли, иррадиирущие в левую лопатку и плечо, тошнота и рвота. После приема пищи отмечается тяжесть и дискомфорт в области левого подреберья. Редко возникает нарушение в работе дыхательной системы: появляется одышка, сухой кашель, неприятные ощущения в области грудины при глубоком вдохе.
При множественных и больших (больше 7 см) одиночных кистах наблюдается значительное увеличение селезенки (спленомегалия), возникает частая тошнота, рвота, отрыжка, нарушается функция кишечника (вздутие живота, спазмы, диарея или запор). Отмечаются выраженные болевые ощущения, ухудшение общего состояния пациента: апатия, головокружение, головная боль, резкая слабость. При присоединении воспалительного процесса возникает озноб, лихорадка.
Осложнения
Воздействие факторов внешней среды (ушиб, удар) может привести к прорыву кисты селезенки и излитию содержимого в полость живота. При отсутствии экстренных лечебных мероприятий данное состояние служит причиной перитонита, а в тяжелых случаях - летального исхода. Нагноение кисты вызывает формирование абсцесса, интоксикацию организма вплоть до развития бактериемии. Длительное течение болезни может спровоцировать спонтанное кровотечение в полость образования, а при его разрыве – кровотечение в брюшную полость.
Диагностика
Ввиду отсутствия симптоматики при небольших объемах кисты заболевание удается обнаружить на поздних стадиях или при прохождении плановых диагностических и хирургических манипуляций. Для подтверждения диагноза необходимо провести следующие процедуры:
- Осмотр хирурга. В ходе физикального обследования специалист может заподозрить патологию со стороны селезенки, однако наличие кисты можно определить только с помощью инструментальных методов исследования.
- УЗИ селезенки. Является основным методом диагностики. При врожденной кисте визуализируется шаровидное анэхогенное образование с четкими контурами, при ложной - округлое образование с выраженной капсулой и признаками кальциноза стенки, при паразитарной - образование неправильной формы с выраженным кальцинозом капсулы.
- МСКТ селезенки с контрастированием. Наиболее современный и эффективный метод исследования. Визуализирует точные размеры и локализацию кисты, позволяет выявить природу заболевания (паразитарная, травматическая киста). При наличии истинной кисты определяет сосуд, питающий стенку образования.
Лабораторные исследования крови малоинформативны и рекомендованы для проведения дифференциальной диагностики кисты с абсцессом и другими воспалительными заболеваниями селезенки. При подозрении на паразитарную природу болезни назначают серологическое исследование крови (РНГА, ИФА, РНИФ), кожно-аллергическую пробу - реакцию Касони. Дифференциальная диагностика проводится с доброкачественными и злокачественными селезеночными новообразованиями.

Лечение кисты селезенки
Тактика лечения основывается на данных о величине и количестве образований, их местоположении и общем состоянии больного. При малой непаразитарной кисте (менее 3 см) пациенту показано динамическое наблюдение и прохождение УЗИ селезенки 1-2 раза в год. По мере увеличения объема образования, появления симптомов болезни, присоединения инфекции встает вопрос о применении хирургических методов лечения. К абсолютным показаниям к оперативному вмешательству относят:
- прорыв кисты в абдоминальную полость
- абсцедирование
- развитие кровотечения
- наличие одной большой (более 10 см) или нескольких (более 5) малых патологических полостей.
- постоянно рецидивирующее течение заболевания (более 4-х эпизодов в год).
При множественных кальцинированных кистах с поражением более 50% площади селезенки проводят полное удаление органа - спленэктомию. Лечение небольшого образования выполняют путем пункции кисты, аспирации ее содержимого и последующего введения в спавшуюся полость склерозирующих препаратов. При одиночном образовании осуществляют иссечение кисты с капсулой и проведение аргоноплазменной коагуляции пораженных участков селезенки. Средние и несколько небольших полостей, расположенных рядом, резецируют вместе с участком органа.
В современной хирургии наиболее эффективным и малотравматичным методом удаления кисты признана лапароскопия. Лапароскопическая операция позволяет значительно сократить реабилитационный период и уменьшить послеоперационный болевой синдром. При истинной кисте показано комбинированное лечение, которое заключается в чрескожной деэпителизации под контролем УЗИ с дальнейшей эмболизацией артерии, питающей стенку образования.
Прогноз и профилактика
Прогноз заболевания зависит от местоположения, размеров кисты, количества образований и наличия осложнений. При небольшой одиночной кисте селезенки, которая не увеличивается в размере и не нагнаивается, прогноз благоприятный. Развитие воспалительных изменений, рост количества множественных образований, увеличение одиночной полости, прорыв кисты может повлечь за собой серьезные жизнеугрожающие осложнения. Профилактика кисты подразумевает своевременное посещение диспансерных осмотров, соблюдение правил личной гигиены. Больным, имеющим в анамнезе операции на селезенке, необходимо раз в год проходить УЗИ-контроль. Пациентам рекомендовано отказаться от травмоопасных видов спорта.
Читайте также:

