Новообразования глотки у детей
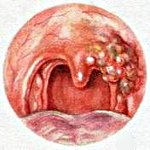
Доброкачественные опухоли глотки — имеющее различное происхождение опухолевые образования, локализующиеся на слизистой глотки, не склонные к злокачественному росту и метастазированию. К доброкачественным опухолям глотки относят ангиому, фиброму, тератому, аденому, невриному, липому, папиллому, нейрофиброму, кисты и плазмоцитому. Клиническая картина доброкачественных опухолей глотки складывается из жалоб пациента на нарушение носового дыхания, першение в горле, затруднения глотания, изменение голоса и визуализации новообразования при осмотре глотки. Диагностика доброкачественных опухолей глотки проводится отоларингологом или онкологом в ходе фарингоскопии и риноскопии. Лечение доброкачественных опухолей глотки заключается в основном в удалении образования путем хирургического иссечения, пересечения ножки, склерозирования, диатермокоагуляции и пр.
- Симптомы
- Папилломы
- Фибромы
- Тератомы
- Ангиомы
- Аденомы
- Циллиндромы
- Нейрогенные образования
- Кисты глотки
- Экстрамедуллярная плазмоцитома
- Диагностика
- Лечение
- Цены на лечение
Общие сведения
Среди опухолей глотки доброкачественные образования встречаются в 10 раз чаще, чем злокачественные. Согласно статистическим данным, которыми располагает отечественная отоларингология, среди пациентов с доброкачественными опухолями глотки преобладают мужчины в возрасте от 20 до 45 лет. С другой стороны, доброкачественные опухоли глотки могут встречаться в любом возрастном периоде и даже носить врожденный характер.
К факторам риска развития доброкачественных опухолей глотки относят хронические внешние воздействия, неблагоприятно сказывающиеся на слизистой глотки (курение, частый прием спиртного, регулярное вдыхание пыли и пр.), недостаточную гигиену полости рта, наследственную предрасположенность, длительно протекающие воспалительные заболевания носоглотки (хронический тонзиллит, фарингит, назофарингит, аденоиды). По мнению клиницистов именно эти факторы способны вызвать избыточный рост и размножение клеток, которые приводят к образованию доброкачественных опухолей глотки.

Симптомы
Общими симптомами, которые в той или иной степени могут наблюдаться при любой из доброкачественных опухолей глотки, являются: першение в горле, ощущение инородного тела в глотке, затруднение носового дыхания и гнусавый оттенок голоса. При доброкачественных опухолях глотки возможно появление катаральных явлений: покраснения и некоторой отечности небных дужек и задней стенки глотки. Клиническая картина доброкачественной опухоли глотки имеет свои особенности в зависимости от вида новообразования.
Доброкачественные опухоли глотки, причиной которых может быть вирус папилломы человека, обуславливающий также возникновение бородавок, остроконечных кондилом и папиллом других областей. Папилломы представляют собой узелки, покрытые сосочкообразными выростами. Эти доброкачественные опухоли глотки располагаются на узкой или широкой ножке, могут быть множественными и сочетаться с папилломами гортани.
Различают мягкие папилломы, имеющие рыхлую консистенцию, и твердые папилломы — плотные образования сероватой окраски. Мягкие папилломы склонны рецидивировать, могут кровоточить и прорастать в рядом расположенные ткани, иногда исчезают сами по себе. Твердые папилломы обычно не дают рецидивов и не кровоточат. Отдельно выделяют папилломатоз глотки — поражение папилломами целых участков слизистой.
Обычно имеют округлую форму, розовую или красную окраску и располагаются на широком основании. Их поверхность может быть гладкой или бугристой, она легко кровоточит при прикосновении. По плотности этот вид доброкачественных опухолей глотки может достигать консистенции хряща. При этом наиболее плотным участком опухоли является ее основание. Микроскопически фибромы представляют собой соединительную ткань с множеством эластических волокон и кровеносных сосудов.
Хотя фибромы являются доброкачественными опухолями глотки, они характеризуются злокачественным течением, поскольку часто обладают интенсивным ростом с прорастанием в окружающие ткани. Значительное увеличение размеров опухоли может вызвать нарушение носового дыхания, затруднение глотания, появление стенотического дыхания. Инвазивный рост фибромы с разрушением соседних с ней тканей может привести к развитию массивного кровотечения. Прорастая в полость носа опухоль вызывает нарушение обоняния, в полость глазницы — смещение глазного яблока и экзофтальм, в слуховую трубу — тугоухость.
Инфильтрация опухолью костных структур приводит к деформации лица. Самым грозным осложнением этих доброкачественных опухолей глотки является прорастание в структуры головного мозга, что приводит к возникновению менингита, нарушению мозгового кровообращения, поражению черепно-мозговых нервов и другим патологическим изменениям.
Врожденные доброкачественные опухоли глотки, появляющиеся в результате нарушений в развитии эмбриона. Наиболее распространенной тератомой является волосатый полип глотки, имеющий вид округлого выроста на ножке, покрытого пушковыми волосиками.
Доброкачественные опухоли глотки, берущие свое начало из лимфатических (лимфангиомы) или кровеносных сосудов (гемангиомы). Возникают на миндалинах, мягком небе, у корня языка, на боковой или задней поверхности глотки. Ангиомы глотки нередко характеризуются быстрым ростом с прорастанием в окружающие ткани. Лимфангиомы имеют желтоватый цвет и заполнены лимфой, могут быть многокамерными. Гемангиомы отличаются красным или синюшным цветом, склонны к кровотечениям.
Редко встречающиеся доброкачественные опухоли глотки, располагающиеся в различных ее областях. Представляют собой узлы студенистой консистенции, покрытые капсулой. Узлы имеют широкое основание. Их размер варьирует от 0,5 до 2 см. Аденомы бывают розового, серого или коричневого цвета. Микроскопически эти доброкачественные опухоли глотки состоят из атипичных желез слизистой, в просвете которых определяется слизь, гной и слущенные клетки.
Отдельный вид аденом глотки, берущий свое начало из эпителия слюнных желез. Макроскопически эти доброкачественные опухоли глотки похожи на узел. Они не всегда имеют правильную форму и зачастую нечетко отграничены от соседних тканей. Размер циллиндром редко превышает 3 см. При микроскопическом исследовании обнаруживаются состоящие из пластинчатых клеток дольки и разделяющие их прослойки фиброзной ткани.
Невринома, нейрофиброма — достаточно редкие доброкачественные опухоли глотки, обычно локализующиеся в области ее боковой или задней стенки. Невриномы глотки представлены инкапсулированными узлами веретенообразной или овальной формы. Имеют гладкую поверхность и покрыты неизмененной слизистой оболочкой. Изъязвления или кровоточивость отсутствуют.
Подразделяются на ретенционные и дермоидные. Ретенционные кисты — доброкачественные опухоли глотки, проявляющиеся клинически лишь при достижении значительных размеров, когда они могут привести к асфиксии. Отличаются шаровидной формой и податливыми тонкими стенками. Дермоидные кисты являются врожденными доброкачественными опухолями глотки.
Является пограничной опухолью глотки, поскольку наблюдались случаи ее злокачественного течения с метастазированием в лимфоузлы. Имеет вид одиночного или множественных эластичных узлов с широкими основаниями. В процессе роста достигает более 3-х см в диаметре. Микроскопически эта доброкачественная опухоль глотки состоит из полиморфно-клеточного инфильтрата, в состав которого входит большое количества плазмоцитов.
Диагностика
Доброкачественные опухоли глотки диагностируются отоларингологом в ходе фарингоскопии. Для исключения злокачественного характера выявленного образования дополнительно рекомендована консультация онколога. С целью определения распространенности опухолевого процесса пациентам с доброкачественными опухолями глотки проводится риноскопия, микроларингоскопия, отоскопия, исследование слуха (аудиометрия), консультация офтальмолога с офтальмоскопией, рентгенография и КТ черепа, МРТ головного мозга. При выявлении прорастания опухоли в структуры головного мозга необходима консультация невролога и нейрохирурга. В сложных диагностических случаях возможна эндоскопическая биопсия доброкачественной опухоли глотки. Однако чаще всего гистологическое исследование проводится на материале, полученном в результате хирургического удаления доброкачественной опухоли глотки.
Доброкачественные опухоли глотки дифференцируют от злокачественных опухолей, лимфогрануломатоза, актиномикоза, склеромы и инородных тел глотки.
Лечение
Поскольку доброкачественные опухоли глотки по мере своего роста приводят к нарушению дыхания и глотания, целесообразным является их плановое удаление. Доброкачественные опухоли глотки небольшого размера оперируют внутриглоточным доступом с применением местного обезболивания. При фибромах, нейрогенных опухолях или кистах производят разрез у их основания, через который вылущивают опухоль вместе с капсулой. Тератомы глотки удаляют после перевязки и пересечения их ножки.
Удаление папиллом осуществляется конхотомом, после чего основание опухоли прижигают гальваноакустикой. Участки слизистой, пораженные папилломатозом, подвергают глубокому криовоздействию. В отношении сосудистых доброкачественных опухолей глотки применяют склерозирование или диатермокоагуляцию. Доброкачественные опухоли глотки большого размера, прорастающие в окружающие ткани, требуют проведения операции под общим наркозом путем боковой фаринготомии. При этом предварительно производят трахеостомию.
Опухоли глотки подразделяют на местные и окологлоточные (парафарингеальные), доброкачественные и злокачественные. Местные опухоли делят на эпи-, мезо- и гипофарингеальные. По происхождению — на эпителиальные из слизистой оболочки, железистые из слизистых желез, лимфоидные и ретикулярные из лимфоидного аппарата.
Парафарингеальные опухоли подразделяются на смешанные, происходящие из глоточных отрогов околоушной железы, невромы, возникающие в заднем субпаротидном пространстве, сосудистые и ретрофарингеальные дизэмбриогенетические хордомы.
Доброкачественные опухоли носоглотки
Эти опухоли исходят из свода носоглотки или ее латеральной стенки. Большинство из них мезенхимального происхождения — фибромы, липомы, эндохондромы и т. п. Реже встречаются опухоли эпителиального происхождения — папилломы, кисты и др. Фиброзные опухоли встречаются в основном в юношеском возрасте, у грудных детей чаще наблюдаются дермоидные кисты, у взрослых — хоанальные полипы и ретенционные кисты.
Развивается в основном у мальчиков 10-13 лет, из-за чего получила название юношеской фибромы. До завершения полового созревания опухоль интенсивно растет, после чего она медленно подвергается обратному развитию. Однако до этого из-за врастания в окружающие ткани опухоль наносит непоправимый вред соседним органам, отличается значительной кровоточивостью, поэтому получила название ангиофибромы.
Исходным местом опухоли чаще всего является свод носоглотки. Кровоснабжение опухоли осуществляется крылонебной артерией из системы внутренней сонной артерии.
Этиология этого заболевания практически неизвестна. Существующие теории дисэмбриогенеза и эндокринной дисфункции проблемы этиологии до конца не решили. Эндокринная теория основана на том, что опухоль развивается одновременно с развитием вторичных половых признаков и ее развитие завершается вместе с завершением указанного периода. Замечено также, что при юношеской фиброме носоглотки наблюдаются нарушения секреции 17-кетостероидов и соотношения таких гормонов, как андростерон и тестостерон.
Патологическая анатомия. Фиброма носоглотки — это плотная опухоль, сидящая на широком основании, тесно спаянном с надкостницей. Поверхность опухоли покрыта гладкими сосочковыми образованьями бледно-розового или красноватого цвета в зависимости от степени ее васкуляризации. Опухоль обладает ярко выраженным экстенсивным ростом, вытесняя и разрушая все окружающие ее ткани, заполняя близлежащие полости (хоаны, полость носа, орбиты, основную пазуху). При распространении кпереди опухоль выполняет носовые ходы, разрушая сошник, перегородку носа, верхние и средние носовые раковины, проникая в ячейки решетчатого лабиринта, лобную и верхнечелюстную пазухи, деформируя пирамиду носа. При распространении кзади и книзу опухоль разрушает переднюю стенку основной пазухи и проникает в нее, иногда достигая гипофиза, распространяясь книзу, до мягкого неба и ротоглотки (рис. 1).
Рис. 1. Направления роста фибромы носоглотки
Симптомы и клиническое течение. На начальных стадиях развития опухоли возникают затруднение носового дыхания, тупые глубинные боли в области основания носа, быстрая умственная и физическая утомляемость. Выделения из носа носят слизисто-гнойный характер. Постепенно усиливаются носовые кровотечения, приводящие к анемии. В дальнейшем опухоль выполняет полость носа, вызывая нарастающее затруднение носового дыхания вплоть до полного его отсутствия. Контакт опухоли с мягким небом вызывает нарушение глотания, частые поперхивания. Сдавление чувствительных нервных стволов вызывает невралгические глазные и лицевые боли.
В полости носа после удаления выделений определяются утолщенная гиперемированная слизистая оболочка, увеличенные синюшно-красные носовые раковины и сокращения носовых раковин в носовых ходах. После смазывания слизистой оболочки носа адреналином опухоль становится обозримой в виде малоподвижного гладкого серовато-розового или красноватого образования, заполняющего глубокие отделы носа, сильно кровоточащего при дотрагивании острым инструментом.
При задней риноскопии в носоглотке определяется массивная синюшно-красная опухоль, полностью ее выполняющая и резко отличающаяся по своему виду от банальных аденоидных вегетации. При пальцевом исследовании носоглотки определяется плотная неподвижная опухоль.
Сопутствующими объективными симптомами могут быть слезотечение, экзофтальм, расширение корня носа, признаки нарушения вентиляционной функции слуховой трубы.
Диагноз устанавливают на основании клинической картины и факта возникновения опухоли у лиц мужского пола в детском и юношеском возрасте. Распространенность опухоли устанавливают при помощи рентгенологического исследования.
Дифференциальный диагноз. Опухоль дифференцируют с аденоидами, кистами, фибромиксомой, раком и саркомой. Основным отличительным признаком фибромы является ее ранняя и частая кровоточивость, что совершенно не наблюдается при всех остальных доброкачественных опухолях данной локализации, а при злокачественных опухолях кровотечение наблюдается лишь при их развитой клинической стадии.
Прогноз. При небольших опухолях, распознанных в самом начале их возникновения, и соответствующем лечении прогноз обычно благоприятный. В запущенных случаях, когда не удается провести радикального лечения, а частые паллиативные хирургические и иные вмешательства, как правило, завершаются рецидивами и, возможно, малигнизацией опухоли, — прогноз пессимистичный.
Лечение. Многочисленные попытки применения консервативных методов лечения (физиотерапевтических, склерозирующих, гормональных) не обеспечивали радикального излечения. Единственным способом, при помощи которого нередко наступало полное излечение, особенно в сочетании с консервативными методами, явился хирургический.
Хирургическое лечение. Существуют различные способы хирургического лечения фибромы носоглотки. Так, для облегчения доступа к опухоли французский ринохирург Нелатон предложил расщеплять мягкое и твердое небо. Денкер предложил сублабиальную ринотомию. По мнению А. Г. Лихачева, наиболее выгодным доступом к опухоли является трансаксиллярный по Денкеру. В некоторых случаях в зависимости от гистологических особенностей и распространенности опухоли применение лучевой терапии ведет к задержке роста опухоли, ее рубцеванию и уменьшению, что снижает возможность интраоперационного кровотечения и облегчает ее хирургическое удаление.
Современные подходы включают в себя эмболизацию питающих сосудов, что значительно повышает возможность радикального удаления и исключает осложнение в виде кровотечения. Подготовка к операции должна предусматривать возможность проведения во время ее осуществления реанимационных мероприятий, переливания крови и кровезаменителей. Оперативное вмешательство проводится под интратрахеальным наркозом. В послеоперационном периоде проводят те же мероприятия, что и в период предоперационной подготовки больного.
Лучевое лечение показано в основном как защитное, поскольку фиброматозная ткань не является рентгеночувствительной, но зато происходит стабилизация роста молодых клеток, новых сосудистых сплетений, которые облитерируются, и тем самым ограничивается доступ питательных веществ к опухоли и замедляется ее рост.
Доброкачественные опухоли ротоглотки и гортаноглотки
В указанной области иногда могут развиваться опухоли, происходящие из эпителия и соединительной ткани, например папилломы, эпителиомы, аденомы, фибромы, липомы, хондромы, реже сосудистые опухоли — ангиомы, лимфомы.
Папилломы развиваются чаще всего на уровне мягкого неба, на небных миндалинах, реже на надгортаннике или одном из черпаловидных хрящей. Они могут сочетаться с папилломатозом гортани. Папилломы глотки имеют вид ежевики серовато-розового цвета, часто располагаются на ножке, исходящей из верхушки язычка. Не причиняют каких-либо беспокойств, за исключением тех случаев, когда достигают значительных размеров и вызывают у пациента опасение в отношении онкологического заболевания. Удаляются хирургическим путем.
Сосудистые опухоли (гемангиомы, лимфомы) чаще всего ассоциируются с аналогичными опухолями полости рта и располагаются на корне языка или на мягком небе. Гемангиомы могут быть артериальными, венозными, смешанными или иметь кавернозное строение. Эти виды отличаются цветом: от ярко-красного (например, полиповидная телеангиэктазия небной миндалины) до синюшно-багрового (кавернозная ангиома). Лимфомы обычно имеют тускло-желтоватый цвет и отличаются от гемангиом большей плотностью. Они не подвергаются аррозии, в то время как гемангиомы по причине этого часто кровоточат. Небольшие лимфомы не причиняют беспокойства. Лечение гемангиом заключается в эмболизации питающих сосудов с последующим удалением.
Соединительнотканные опухоли отличаются большим разнообразием. Фибромы имеют серовато-голубоватый цвет, липомы — желтоватый, чем могут напоминать лимфомы. Фибромы небных миндалин происходят из соединительнотканного слоя.
Опухоли из ткани щитовидной железы исходят из незаращенного эмбрионального щитоязычного канала и развиваются в корне языка (так называемый язычный зоб), достигая величины грецкого ореха или куриного яйца. Эти опухоли имеют сферическую форму, располагаются по средней линии в плотной соединительнотканной капсуле и покрыты нормальной слизистой оболочкой. Сначала опухоль вызывает лишь ощущение инородного тела в нижнем отделе глотки, но когда она достигает более значительного размера, возникают нарушения дыхания, иногда требующие экстренной трахеотомии. Опухоль выявляется при непрямой ларингоскопии. При пальпации определяется либо флюктуирующее образование (кистозная форма), либо плотная опухоль (паренхиматозная или коллоидная форма).
При небольшой опухоли ее удаляют трансоральным путем. При опухоли значительного размера, особенно в тех случаях, когда она богато васкуляризирована и вызывает нарушение дыхания, производят предварительную трахеотомию и под интубационным наркозом опухоль удаляют трансхиоидально. Опухоль удаляют частично, поскольку она может быть единственной щитовидной железой, дистопированной в корень языка. Перед операцией целесообразно провести исследование с фиксацией радиоактивного йода в щитовидной железе с целью определения ее топографии и объема.
Щито-хио-надгортанное пространство ограничено сзади язычной поверхностью надгортанника, спереди щито-подъязычной мембраной и подъязычно-надгортанной связкой. Опухоли являются чаще всего кистозными образованиями, в других случаях они могут состоять из фиброзной ткани или даже носить смешанный характер. В начале своего развития они вызывают легкое нарушение дыхания при физической нагрузке, однако по мере роста нарушение дыхания усиливается, особенно во время сна (храп, апноэ). При непрямой ларингоскопии в указанной области определяется гладкостенная округлая, покрытая нормальной слизистой оболочкой опухоль, которая смещает надгортанник в сторону входа в гортань. Опухоль удаляют посредством субхиоидальной фаринготомии и рассечения щито-подъязычной мембраны; после этого опухоль становится доступной и легко целиком вылущивается.
Злокачественные опухоли
Злокачественные опухоли глотки — заболевание редкое. Они развиваются из всех тканей, образующих этот орган.
В подавляющем большинстве случаев эти опухоли возникают у лиц мужского пола, причем саркомы — в молодом возрасте, эпителиомы — в пожилом возрасте. По некоторым данным, саркомы возникают чаще у женщин. В эволюции этих опухолей различают четыре периода.
Период дебюта: а) аденопатия внутренних яремных лимфатических узлов (деревянистая плотность, спаянность с сосудисто-нервным пучком); б) обтурация слуховой трубы (гипоакузия на одно или оба уха, аутофония, шум в ухе); в) распространение опухоли в носоглоточное отверстие слуховой трубы и в направлении хоан (затруднение носового дыхания, усиление кондуктивной гипоакузии, втянутость барабанной перепонки); г) болевой синдром. В конце данного периода возникает ощущение инородного тела в области носоглотки; опухоль становится доступной визуальному распознаванию и рентгенодиагностике.
В периоде развитого состояния перечисленные признаки усиливаются и опухоль достаточно легко выявляется как при задней, так и при передней риноскопии. В зависимости от морфологического строения опухоль представляется либо в виде кровоточащего папилломатозного образования с изъязвленной поверхностью (эпи-телиома), либо плотноватым диффузным образованием на широком основании (саркома). Возникающие боли в области уха, носоглотки, основания черепа приобретают характер пароксизмов. На шее пальпируются пакеты плотных лимфатических узлов, спаянных с подлежащими тканями, при подвижной коже над ними.
В этом периоде при рентгенологическом исследовании в боковой и прямой проекции выявляется опухоль, прорастающая в основную пазуху и в направлении турецкого седла (рис. 2).
Рис. 2. Рентгенографическое изображение эпителиомы носоглотки: а — боковая проекция; опухоль из задневерхней стенки носоглотки проросла в левую половину полости носа; б — прямая проекция; деструкция нижней и внутренней стенки орбиты
При инвазии опухоли в латеральном направлении она прорастает в слуховую трубу и переднее рваное отверстие; может врастать в скуловую и височную ямки, при этом возникают тризм, невралгические боли в области разветвлений первой ветви тройничного нерва и упорная оталгия. При распространении опухоли в оральном направлении она, проникая через хоаны, поражает передние околоносовые пазухи и орбиту. Значительно реже опухоль распространяется в каудальном направлении, то есть в направлении мезофарингса. Здесь она может поражать мягкое небо, а проникая через латеральную стенку глотки в верхние ее отделы, может проникать в заднюю черепную ямку и поражать каудальную группу черепных нервов (IX, X, XI и XII). Кроме этих нервов инвазия опухоли в полость черепа может поражать и другие нервы (I, II, III, IV, V, VI, VII), что обусловливает так называемую неврологическую форму злокачественной опухоли носоглотки.
Гибель больного наступает в связи с генерализацией опухолевого процесса, интоксикации, кахексии и кровотечений.
Диагностика. Больные чаще всего попадают в поле зрения ЛОР-онколога в период развитого состояния, когда имеются метастазирование и распространение опухоли в окружающие области. В этих случаях лечение становится длительным, мучительным с частыми рецидивами, и, как правило, заканчивается летальным исходом.
Дифференцировать злокачественные опухоли носоглотки следует с доброкачественными опухолями этой же локализации. Основным способом является гистологическое исследование.
Лечение злокачественных опухолей носоглотки — задача чрезвычайно сложная. Проводится химиотерапевтическое и лучевое лечение в различных сочетаниях и схемах. Используются несколько химиопрепаратов в зависимости от структуры опухоли, ее локализации и распространенности. Пятилетняя выживаемость при I—III стадиях составляет около 30%.
Эти опухоли возникают в топографо-анатомическом пространстве, ограниченном сверху проекцией твердого неба на заднюю стенку глотки, снизу — уровнем корня языка. В этом пространстве опухоли могут возникать из любой ткани и в любом месте, однако наиболее частой их локализацией является небная миндалина, мягкое небо и реже — задняя стенка глотки.
Злокачественные опухоли небной миндалины
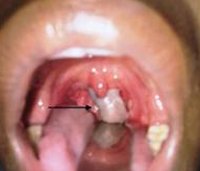
Злокачественные опухоли небной миндалины поражают одну миндалину, возникают чаще у лиц старше 40 лет, мужчины болеют чаще женщин в соотношении 4:1. Предрасполагающими факторами являются бытовые, атмосферные, профессиональные вредности, сифилитическая инфекция. Подразделяются на эпителиальные, соединительнотканные и лимфоретикулярные опухоли.
Эпителиома в клинической практике встречается во всех стадиях — от незначительного поверхностного изъязвления без регионарной аденопатии до обширных и глубоких изъязвлений с массивной шейной метастатической аденопатией. Начало заболевания проходит незаметно. Первые клинические проявления возникают при зыходе опухоли за пределы миндаликовой ниши и появлении метастазов в регионарных лимфатических узлах. Терминальный период обычно наступает после 6-3 месяцев от первого патологоанатомического проявления болезни. Больной кахектичен, бледен, резко ослаблен, оталгия проявляется нестерпимыми ушными болями. Такие же боли возникают при глотании, что заставляет больного отказываться от пищи. Обычно на этой стадии опухоль поражает корень языка, вход в гортань, шейные лимфатические узлы. Спаянные с крупными сосудами лимфатические узлы, распадаясь, влекут за собой смертельные аррозивные кровотечения.
Лимфосаркома
Лимфосаркома небной миндалины на ранних стадиях проявляется увеличением ее объема. Сначала опухоль не причиняет больному никаких расстройств. По мере ее роста возникают расстройства дыхания и глотания, а позже — нарушение голосообразования. Рано метастазирует. При фарингоскопии выявляется асимметрия зева, обусловленная значительным увеличением одной из миндалин. Поверхность пораженной миндалины гладкая, иногда дольчатая розового или красного цвета, мягкоэластической консистенции.
Ретикулосаркома небной миндалины
Ретикулосаркома небной миндалины по клиническому течению приближается к лимфосаркоме. Дает ранние метастазы в ближайшие и отдаленные органы, часто рецидивирует, несмотря на интенсивную лучевую терапию.
Лечение злокачественных опухолей миндалины хирургическое (расширенная тонзиллэктомия при начальной стадии с последующей лучевой терапией) либо при неоперабельных случаях — лучевая терапия в сочетании с полихимиотерапией и симптоматическим лечением.
Прогноз при злокачественных опухолях миндалины варьирует от благоприятного (при ограниченных начальных формах без метастазов) до пессимистического (при наличии метастазов и экстерриторизации опухоли).
Злокачественные опухоли других областей глотки принципиально не отличаются друг от друга ни по своему морфологическому строению, ни по клиническому течению. Прогноз большей частью пессимистичный. Больные погибают от аррозивных кровотечений из крупных сосудов шеи, вторичных инфекционных осложнений, кахексии.
Диагностика затруднительна лишь в начальном периоде, однако даже обнаружение опухоли в начальной стадии существенно не оптимизирует прогноз, поскольку опухоли этой области рано дают метастазы и часто не поддаются радикальному лечению даже при самых современных методах лучевой терапии. Основными методами распознавания опухолей гортаноглотки являются эндоскопия, биопсия и рентгенография.
Лечение, как правило, комбинированное — хирургическое и лучевое. В настоящее время разработаны методики, позволяющие радикально удалить опухоль и реконструировать пищепроводящие пути, используя кожно-фасциальные лоскуты, желудочные и кишечные свободные трансплантанты с использованием микрососудистой техники. Однако результат при этих методах определяется клинической и патоморфологической стадией опухолевого процесса.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
Что такое Рак гортани у детей -
Рак гортани – это новообразования в гортани (доброкачественные и злокачественные), которые влияют на нарушения голоса, проявляются дыхательными расстройствами – одышкой, хроническим и острым стенозом, кашлем, дисфагией, симптомами раковой кахексии.
Чаще всего у детей встречаются доброкачественные опухоли, они составляют 1-2% от всех заболеваний гортани. Злокачественные опухоли встречаются редко у детей в возрасте до 15 лет. Данный тип рака представляет собой плоскоклеточную ороговевшую опухоль. У некоторых детей опухоль представляет собой аденокарииному, у детей младшего возраста – саркому, старшего возраста – рак.
Что провоцирует / Причины Рака гортани у детей:
Рак гортани – это деление здоровых клеток на опухолевые. На их появление у ребенка влияет нездоровый образ жизни родителей (злоупотребление алкоголем, курение, наркомания). Именно родители передают ребенку склонность к раку на генетическом уровне. На появления рака у детей влияют и воспалительные заболевания такие, как хронический фарингит, ларинготрахеит, сифилис, ларингит. Злокачественная опухоль может трансформироваться из доброкачественной, к примеру, хронических папиллом.
Патогенез (что происходит?) во время Рака гортани у детей:
Рак гортани имеет 2 типа – доброкачественные и злокачественные опухоли. К доброкачественным относится: папилломатоз, ангиомы, кисты, полипы, фибромы; к злокачественным: саркома.
Опухоли локализуются в преддверии гортани, подголосовом отделе гортани, голосовых складках и поражают надгортанник, черпалонадгортанные складки, заднюю поверхность перстневидного хряща, вестибулярные складки, желудочки гортани.
Рак имеет 4 стадии развития:
I – опухоль локализуется на ограниченном участке в одной зоне гортани.
II – опухоль обширная, локализуется в одном отделе.
III – опухоль поражает соседние зоны гортани, есть регионарные метастазы.
IV – распространенная опухоль, занимает поверхность всей гортани. Функции гортани нарушены, поражаются соседние органы, прорастает сосудисто-нервный пучок, имеются отдаленные метастазы, контуры гортани деформированы, её объем увеличен. У больного наблюдается дисфония, дисфагия, саливация, диспноэ, парестезии, кровохарканье, неприятный запах изо рта, общая слабость, истощение.
Симптомы Рака гортани у детей:

Симптоматика проявляется в зависимости от локализации, величины и подвижности новообразования. Если опухоль на ножке смещается, то происходит ущемление голосовой щели и развивается асфиксия. Часто опухоль распространяется на трахею и бронхи. Их рост приводит к обструкции голосовой щели.
Доброкачественные опухоли проявляются схожей симптоматикой: медленный рост и развитие (от нескольких месяцев до нескольких лет), крепятся при помощи длинной ножки или имеют широкое основание, локализуются у входа в гортань, иногда располагаются на голосовых складках, чем препятствуют голосообразованию, сопровождаются охриплостью с дальнейшим дыхательным нарушением, у больных наблюдается неловкость и боли при глотании, затруднение дыхания, опухоль, распространяясь на соседние отделы: трахеобронхиальное дерево и легочную ткань.
Папилломатоз – это множественные папилломы на слизистой оболочке гортани. Заболевание может быть приобретенным (респираторно-вирусные заболевания – грипп и аденовирусное заболевание с проявлениями ларингита или лодскладочного стеноза) или врожденным (содержание ДНК-гена). На появление заболевания могут влиять воспалительные, эндокринные процессы, а также нерфнолефректорные и биохимические нарушения. У детей младшего возраста папилломатоз возникает на фоне Т-клеточного дефицита, который наследуется от матери, страдавшей герпетической инфекцией, кондиломатозом гениталий (передается внутриутробно) или кожным папилломатозом, также с физиологическим иммунодиффецитом. В подростковом возрасте рост папиллом прекращается. Чаще всего заболевание наблюдается у детей в возрасте 1-6 лет.
При папилломатозе поражаются не только слизистые оболочки гортани, но и носовой и глоточной полостей. Чем меньше ребенок, тем быстрее растут папилломы, что приводит к рецидивам. Внешне папилломы совершенно разнообразны, имеют бледно-розовую окраску, ороговевшие. У папиллом отсутствуют метастазы. К начальным симптомам папилломатоза относятся: охриплость и утомляемость голоса, которые со временем переходят в потерю голоса, затруднение дыхания, приглушенный кашель, который может привести к удушью.
Сосудистые опухоли гортани (гемангиомы, лимфангиомы). Чаще всего имеют врожденное происхождение.
Кисты – опухоли, которые локализуются в вестибулярном отделе гортани, на язычной поверхности или свободном крае надгортанника. Детям свойственны ретенционные кисты, которые развиваются на фоне закупорки выводных протоков слизистых желез. Имеют прозрачную окраску.
Фибромы – это вторичные кисты после перерождения доброкачественных новообразований. Они состоят из волокнистой соединительной ткани, покрытой плоским гладким эпителием, имеют серо-белую или красноватую окраску. Данный вид опухолей, как правило, одиночный, имеет круглую форму, крепится при помощи ножки или на широком основании. Локализуется в подголосовой полости либо на свободном крае голосовых складок. Сопровождается следующей симптоматикой: охриплость, голосовые нарушения, кашель, затрудненное дыхание.
Ангиомы и лимфангиомы формируются из артериальных стволов, венозных сосудов, лимфатических сосудов, крепятся на широком основании.
Геманеиома – быстро растет и развивается, часто рецидивирует, имеет значительные размеры и темно-красную окраску, иногда с синеватым, багровым или коричневым оттенком. Её поверхность неровная, консистенция мягкая. Локализуется в подголосовой полости, чем вызывает затрудненное дыхание уже с первых дней жизни ребенка.
Лимфангиома – новообразование, состоящее из расширенных лимфатических сосудов и полостей различной величины, выстланных эндотелием. Растет медленно, локализуется поверхностно. Нарушает дыхание, сдавливает сосудисто-нервный пучок, может самопроизвольно воспаляться.
Липома – новообразование овоидной или дольчатой формы с гладкой поверхностью, крепится на узкой ножке или широком основании, цвет окраски – желтый.
Хондрома – плотное новообразование на широком основании с гладкой поверхностью, может переходить в злокачественную опухоль.
Полипы – плотные опухоли отечной формы, серого цвета, внутри их содержится большое количество жидкости, крепятся при помощи ножки, редко на широком основании, растут медленно. Локализуются в передних отделах голосовых складок. Полип проявляется следующей симптоматикой: охриплость, кашель не вызывает, дыхание нормальное.
Саркома – злокачественная опухоль, растет быстро, плохо поддается лучевой терапии.
Изъязвление и распад могут привести к осложнениям вторичной инфекцией и появлению неприятного запаха. Дальнейший рост опухолей ведет к декомпенсированному стенозу, метастазам в легкие, средостение, плевру, печень, мозг, к раковой интоксикации, смертельному аррозивному кровотечению. Поэтому так важна своевременная диагностика и лечение.
Диагностика Рака гортани у детей:
Диагностика рака гортани не представляет трудностей. Диагностируют заболевание по следующим исследованиям:
- Собранный анамнез и анализ клинической симптоматики.
- Ларингоскопия – помогает установить диагноз на ранних стадиях (фиброма, кисты, экзофитная и эндофитная опухоли).
- Фарингоскопия – осмотр ротовой полости и глотки.
- Рентгенография – показывает распространенность заболевания.
- Биопсия – забор материала опухоли, позволяют уточнить клинический диагноз.
- Гипофарингоскопия – исследование глотки при помощи гортанного зеркала и ларингоскопа (эндофитная опухоль и другие).
- Фиброскопия – метод исследования глотки при помощи волокнистой оптики (эндофитная опухоль и другие).
- Цитологическое исследование мокроты, соскоба, отпечатков и пунктата опухолевого инфильтрата.
- Радионуклидное сканирование гортани.
- Компьютерная томография.
- Ультразвуковая биолокация.
- Дифференциальная диагностика. Дифференцируют с гипертрофическим ларингитом, кератозом, пахидермией, сифилисом, туберкулезом, хроническим хондроперихондритом гортани.
Лечение Рака гортани у детей:
Выбор способа лечения рака гортани зависит от локализации, зоны поражения и радиочувствительности опухоли. Лечение опухолей гортани делится на консервативное (рентгено-, радио- и химиотерапия), оперативное, комбинированное (лучевая и химиотерапия, хирургическое вмешательство, облучение).
В химиотерапии используется: ТиоТэф, фторбензотеф, метотрексат, блеомицин, проспидин. Данные средства обладают широким спектром антибластического действия. Химиотерапия проводится перед операцией, также препараты вводят во время операции и после.
В регионарной химиотерапии применяют биохимические антидоты и местную гипотермию для снижения токсического действия противоопухолевых агентов.
В комплексном лечении применяют дистанционную гормональную и гамматерапию.
Основным методом лечения считается микроларингоскопия – удаление опухолей в пределах здоровой ткани под контролем операционного микроскопа (папилломатозия).
Ларигоскопия – проводится для очищения голосовой щели (удаляются: папилломатозные и другие разростания).
Чтобы предотвратить рецидивы больным назначаются цитостатические средства с противоопухолевой активностью: 10-30% спиртовой раствор подофиллина, 30-50% мазь проспндина, 0,5% мазь колхами на сок чистотела.
В тяжелых ситуациях применяется химиотерапия: дипин, йодбензотеф, спиризидин, проспидин.
Иммунотерапия – это ещё одна составная комплексной терапии (пипилломатоз). Для этого применяют: интерферон или непрямое регионарное эндолимфатическое введение иммунопрепарата. Расчетную дозу вводят под кожу средней трети ладонной поверхности предплечья ниже надувной манжетки. Если иммунопрепарат оказал эффективное действие, то длительность ремиссии увеличивается, и опухоль не распространяется на другие области, не приводит к обструкции голосовой щели. Для иммунной терапии используют аутовакцину. Чтобы повысить противоопухолевый иммунитет применяют медикаментозную иммунокоррекцию, в сложных случаях применяют лечебный плазмаферез, который оказывает иммуномодулирующий эффект.
Хирургическое лечение – полное или частичное удаление гортани. Разделяется на следующие виды:
- Эндоларингеальный метод – удаление при микроларингоскопии с помощью гортанных щипцов или специальной петли (фибромы).
- Экстирпация гортани – полное удаление опухоли.
- Склерозируюшая терапия – методика внутриплеврального введения. Используется для предупреждения рецидивов (гемангиомы).
- Эндоваскулярная окклюзия питающих опухоль сосудов, пользуется хорошим терапевтическим эффектом.
- Расширенная ларингэктомия – полное удаление гортани.
- Функционально-реконструктивные операции с мобилизацией непораженных фрагментов гортани. Сочетают с регионарной и общей химиотерапией.
- Иссекание. Кисты допустимых размеров иссекаются, кисты слишком больших размеров пунктируют и опорожняют, после чего производят рассекание и максимально выкусывают стенки кисты. Чтобы не допустить рецидива производят криовоздействие.
Фрагменты опухоли, которые недоступны для удаления обрабатывают 96% спиртом для провоцирования асептического воспаления или прошивают кетгутом.
Профилактика Рака гортани у детей:
К профилактическим мерам рака гортани относится: своевременная диагностика и лечение, которые направлены на полное прекращение роста и развития опухоли, а также на увеличение времени рецидива.
К каким докторам следует обращаться если у Вас Рак гортани у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рака гортани у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:

