Новообразование в трахее что это может быть
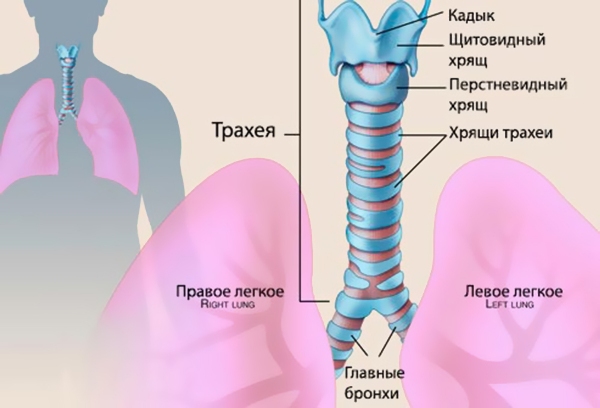
Развитие рака трахеи может происходить на любом из ее участков и из любых клеток, так как трахея состоит из клеток различного типа: хрящевых колец, которые объединены соединительной тканью; внутри она выстлана слизистой, под которой имеется железистая ткань.
- Что такое рак трахеи
- Причины возникновения заболевания
- Классификация заболевания
- Стадии рака
- Симптомы
- Диагностика заболевания
- Как лечить заболевание
- Продолжительность жизни при раке трахеи
- Профилактика заболевания
Что такое рак трахеи
Раковые новообразования в трахее развиваются нечасто. Они чаще встречаются у лиц мужского пола, чем у женщин, в 40-60 лет. У детей опухоли в большинстве (90%) случаев являются доброкачественными.
Рак трахеи (код по Мкб10 — C33) обычно локализуется в нижнем или верхнем отделах. Развитие новообразования может начаться из любой стенки органа. Само образование бывает плоским с широким основанием или имеет форму нароста, который выступает в просвет трубки. Такое расположение новообразования способствует сужению просвета трахеи и при локализации над бифуркацией способно совершенно перекрывать просвет бронхов.
Метастазы при этом виде рака бывают редко из-за того, что чаще всего еще до начала метастазирования больные умирают от асфиксии или прочих осложнений.
Рак трахеи способен прорастать в близрасположенные органы, поражая при этом щитовидную железу или пищевод. Иногда вторичные очаги опухоли находят в шейных или паратрахеальных лимфоузлах, в мягких тканях шеи.
На последней стадии болезни отдаленные метастазы могут появляться в любом органе, в том числе в сердце, печени, легких.
Ведущие клиники в Израиле



Причины возникновения заболевания
Причинами возникновения рака трахеи считаются:
- наследственность. Генетическая предрасположенность является главным фактором риска, даже если родство с ранее болевшим раком трахеи человеком только по дальней линии;
- зрелый возраст. Этой болезнью страдают больше люди старшего возраста;
- курение. В сигаретах имеется высокое содержание канцерогенов и смол, которые могут спровоцировать рак;
- наличие вируса папилломы человека;
- радиация. Воздействие высоких доз радиации возможно, например, при лечении лучевой терапией других опухолей;
- работа на вредном производстве или проживание на территории с неблагоприятной экологией.
Также существуют еще некоторые факторы, которые способны спровоцировать этот вид рака. Наличие некоторых заболеваний не выглядит угрожающе, но нуждается в особом внимании:
- итогом простого воспаления могут стать рубцы, которые вызывают стеноз (сужение) трахеи. Если своевременно не сделать эндоскопию, может развиться злокачественная опухоль;
- у некоторых пациентов канал, который соединяет трахею и пищевод, может развиваться аномально, и из-за этого возникает свищ, порождающий проблемы в легких и трахее;
- еще одним фактором риска могут быть инородные тела, попавшие в трахею;
- рак трахеи способен сформироваться из-за мягкости тканей — это называют трахеомаляцией. Аномалия относится к врожденным видам и нуждается в постоянном наблюдении. Взрослые пациенты страдают от мягкости тканей трахеи из-за продолжительного курения;
- не стоит также игнорировать зажим трахеи. Он мешает дыханию и провоцирует появление онкологии. Для ликвидации этого фактора риска проводят стентирование.
Классификация заболевания
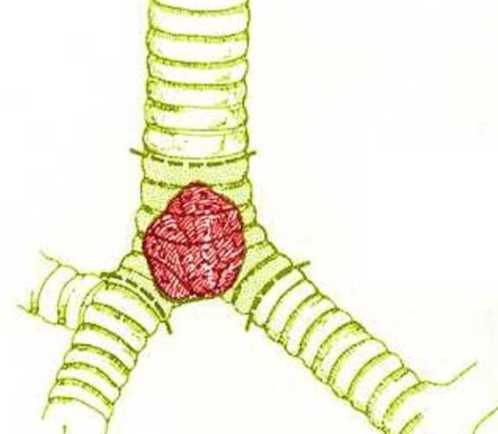
Опухоли трахеи могут быть первичными либо вторичными.
Первичные – это те опухоли, которые растут из самой трахеи. Вторичными считаются врастающие в трахею из легких или бронхов.
Наиболее распространенными являются: цилиндрома и плоскоклеточная опухоль. Они составляют более 90 % всех опухолей трахеи. Страдают ими мужчины в возрасте 30-70 лет, женщины сталкиваются с такими опухолями крайне редко. У детей обычно встречаются доброкачественные новообразования, у взрослых — злокачественные.
Метастазы данных видов опухолей чаще не являются причиной смерти. Обычно пациенты умирают от закупорки самой опухолью дыхательных путей. Метастазы чаще встречаются в ближайших лимфоузлах, но найти их можно почти во всех органах.
Вторичные новообразования (когда метастазы с другого органа — гортани, щитовидки, лимфоузлов, легких или бронхов дают рост в трахею) считаются редкими случаями. Новообразование бывает различного внешнего вида, может прорастать в просвет или в толщу органа. Иногда опухоль бывает бугристого вида и может кровоточить. Этот вид опухоли напоминает кольцевидный инфильтрат.
Гистология определяет этот вид рака как ороговевающий или неороговевающий. Трахея при росте опухоли становится не такой упругой, опухоль развивается в сторону легких, бронхов, шеи, средостения.
Если рассматривать опухоли по гистологии, то получим такие основные формы:
- цилиндрома (аденокистозный рак) — развивается из железистого эпителия. Она обладает инфильтративным ростом, после иссечения чаще всего дает рецидив, имеет высокий риск метастазирования. Цилиндрома развивается довольно медленно, ее рост становится заметным спустя несколько лет после начала развития;
- плоскоклеточный рак — это злокачественная опухоль, которая формируется из стенок органа и локализуется чаще всего в зоне задней или боковой стенки органа. Растет довольно медленно и практически не имеет симптомов в течение нескольких лет после начала развития. У женщин практически не диагностируется, а у мужчин встречается преимущественно после 50 лет;
- саркома — относится к злокачественным новообразованиям, которые развиваются из клеток соединительной ткани. Обычно расположена в месте раздвоения органа. Эта форма рака может формироваться из любых других новообразований, даже доброкачественных;
- карциноид — считается пассивной опухолью, которая развивается из эпителиальных клеток слизистой органа. Чаще формируется у женщин 20-35 лет.
На заметку! Чаще всего диагностируется цилиндрома. На втором месте по частоте находится плоскоклеточный рак трахеи.
Другими видами рака этого органа являются:
- лимфогранулематоз;
- ретикулосаркома;
- нейрофиброма;
- мелкоклеточный рак;
- гемангиоперицитома.
Стадии рака
Стадии рака трахеи, как и прочие виды рака других органов, определяются исходя из величины опухоли, присутствия метастаз, характера поражения тканей. Всего есть 4 стадии:
- 1 — опухоль до 3 см, метастазы не наблюдаются.
- 2 стадия — опухоль до 6 см. Могут быть метастазы в близлежащие лимфоузлы.
- 3 стадия — опухоль больше 6 см, имеются метастазы.
- 4 стадия — опухоль разрастается за границами органа. Есть множество метастаз, могут быть поражены отдаленные от начального местоположения органы. На четвертой стадии спасти пациента практически невозможно.
Симптомы
Симптомы рака трахеи наблюдаются тогда, когда опухоль вырастает до определенных размеров. На ранних этапах развития признаки не характерны.
Первым проявлением рака трахеи является кашель, который имеет приступообразный характер. При этом может выделяться небольшое количество густой мокроты, иногда с кровяными прожилками. Кашель говорит о раздражении стенок трахеи, кровь в выделяемой мокроте (кровохарканье) считается явным признаком опухоли, который говорит, что происходит процесс распада. Также возможен неприятный запах мокроты, что тоже говорит о распаде опухоли. На ранних стадиях рак трахеи развивается без кашля.
Одним из патогномоничных признаков, который говорит о раке трахеи, является одышка. Вначале она появляется после тяжелых физических усилий. Развитие опухоли усугубляет ее течение, позже она возникает и в состоянии покоя, пациенты могут нормально дышать только в позе сидя.
Нарушение голоса также может говорить о наличии новообразования в трахее. У некоторых он становится осиплым, у кого-то пропадает совсем. Это связано с травмированием голосовых связок и нервов.
Прочие симптомы, которые указывают на присутствие опухоли в трахее:
- беспричинная боль в горле, чувство дискомфорта за грудиной;
- нарушение сна, вызванное удушьем и нехваткой кислорода;
- болевые ощущения при приеме пищи;
- свистящие звуки при дыхании, которые вызваны стенозом трахеи;
- высокая температура без причины;
- снижение аппетита;
- быстрая утомляемость;
- часто возникающие ангины, фарингиты;
- увеличенные шейные, подчелюстные лимфоузлы, отечность;
- изменения в анализах крови.
Важно! Через 7-8 месяцев после начала развития опухоли состояние больного может осложняться легочно-сердечной недостаточностью или воспалением легких с характерными симптомами.

* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Диагностика заболевания
Диагностирование заболевания начинается с личного осмотра больного, сбора анамнеза, уточнения характера жалоб. После проводятся следующие виды обследований:
- пальпация лимфоузлов;
- используют прямую ларингоскопию или применяют специальное зеркало (непрямая ларингоскопия). При этом производят забор материала для гистологии;
- общий анализ крови;
- анализ крови на онкомаркеры;
- КТ, МРТ и рентгенография для определения размера и структуры опухоли;
- УЗИ органов брюшной полости и области шеи.
Дифференциальная диагностика проводится с другими онкологическими образованиями верхних дыхательных путей, бронхов, трахеи. Иногда дифференциальная диагностика проводится на наличие сопутствующих заболеваний (сифилис, туберкулез и прочие).
Как лечить заболевание
Когда диагноз поставлен на начальной стадии, вылечиться вполне возможно. Для получения эффективного результата прибегают ко всем возможным способам лечения: хирургическое вмешательство, лучевая и химиотерапия.
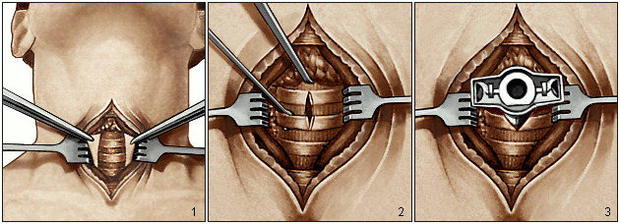
Хирургическое вмешательство бывает различных видов:
- абсолютное удаление опухоли;
- циркулярное иссечение;
- поперечное иссечение.
Хирургическим методом лучше удаляется опухоль, которая находится в верхних частях трахеи. Позже возможно проведение реконструктивных пластических операций. Чем ниже по трахее расположена опухоль, тем тяжелее проводить операцию. Если полностью удалить опухоль не представляется возможным, проводят трахеофиссуру — рассечение составляющих трахеи над опухолевым образованием и удаление опухоли при помощи щипцов или электроножа.
На запущенной стадии проводят трахеостомию — введение полой трубки (трахиобронхиальный стент дыхательных путей), которая обеспечивает доступ кислорода и препятствует появлению дыхательной недостаточности. Метод используется при неоперабельных новообразованиях для временного облегчения состояния пациента.
Кроме хирургического вмешательства назначают лечение лекарственными препаратами — цитостатиками, лучевую терапию назначают перед и после вмешательства.
Лучевая и химиотерапия как самостоятельные методы применяются редко из-за низкой чувствительности этих видов рака к такому лечению. Исключение составляют вторичные опухоли, которые прорастают из стенок пищевода или щитовидной железы, поскольку такие опухоли чувствительны к противоопухолевым препаратам.
Некоторые клиники практикуют пересадку выращенной искусственным путем трахеи.
Способы и средства лечения рака трахеи зависят от множества факторов: вида опухоли, ее размеров, степени поражения органа, стадии развития, кроме этого принимается во внимание возраст больного, общее состояние здоровья до диагностирования онкологии.
Важно! Использование народных средств (травы) для лечения рака без сочетания с классическими методами терапии неприемлемо, так как такое лечение не может избавить от уже возникшей опухоли.
Продолжительность жизни при раке трахеи
Для прогноза заболевания имеет значение ряд факторов:
- своевременное выявление заболевания;
- присутствие сопутствующих заболеваний;
- возраст больного.
Чем позже диагностирована опухоль, тем пессимистичнее прогноз для жизни. Порог 5-тилетней выживаемости преодолевает около 50% пациентов. Около трети пациентов после операции и облучения могут прожить еще около 10 лет.

Профилактика заболевания
Для профилактики рака трахеи желательно отказаться от курения, особенно после сорока лет. Категорически противопоказано курение пациентам, уже перенесшим другие типы онкологических заболеваний.
Хорошей профилактикой рака считается:
- физическая активность;
- правильное питание;
- ежегодные профилактические осмотры, а при подозрении на рак лучше обратиться к специалисту для проверки трахеи, чтобы своевременно выявить заболевание.

-
2 минут на чтение

Симптоматика заболевания проявляется только в тех случаях, когда новообразования в трахее достигают определенного размера. На первоначальной стадии признаки расплывчаты и не имеют характерных особенностей.
- Первичные проявления
- Одышка
- Проблемы со сном
- Непрекращающийся кашель
- Другие симптомы
Выраженность симптомов при раке трахеи будут зависеть от размеров образования, места расположения и уровня сужения просвета. В связи с тем, что гранулема трахеи прогрессирует медленными темпами, на начальных этапах заболевания организм успевает привыкать к постепенно образующейся гипоксии.
Первичные проявления
Первые серьезные симптомы проявляются после того, как просвет в трахее сужается на 50%. Через 7-9 месяцев от начала заболевания, патологическое состояние усложняется, и на его фоне возникают проблемы в работе легких или легочная недостаточность.
К основным признакам онкологического заболевания гортани можно отнести появление одышки, нарушения сна и возникновение кашля.
Явление часто усиливается, если человек страдает от болезней органов дыхания или после незначительных физических нагрузок. Часто врачи игнорируют этот признак и больному диагностируют аллергическую реакцию или бронхиальную астму, не отправляя его на проведение компьютерной томографии.
Лечение стандартными бронхорасширяющими средствами дает положительный результат в первые дни терапии. Эффект достигается на фоне снижения отеков на поверхности слизистых оболочек дыхательных путей и усиления вентиляции в легких.
Но так как препараты этой группы не избавляют от опухоли, которая продолжает увеличиваться, то в итоге наступают осложнения.
Патологическое состояние, которое опасно развитием асфиксии. Возникает состояние в результате кислородного голодания, на фоне которого периодически проявляются признаки легкого удушья.
Данный признак возникает в связи с потребностью организма очищать органы дыхания. При смене положения тела с горизонтально в вертикальное, кашель усиливается. Явление носит непродуктивный характер, отличается сухостью.
Незначительное отделение мокроты может наблюдаться в тех случаях, когда к процессу присоединяется воспалительный процесс в легких.
Если опухоль распадается, то слизь приобретает неприятный запах. В данном случае препараты, направленные на устранение кашля, не оказывают должного воздействия.
Прогрессирование опухоли в трахеи может спровоцировать возникновение ряда других признаков, которые сигнализируют о протекании опасного состояния.
К ним относятся:
- Прожилки и кровяные сгустки в отходящем слизистом секрете.
- Трудности с проглатыванием пищи и жидкости, в связи с появлением опухоли в области задней стенки гортани.
- Посвистывания в процессе дыхания могут возникнуть на фоне стеноза трахеи.
Кратковременное облегчение состояния может наблюдаться в результате отхождения фрагментов новообразования вместе с мокротой.
Новообразования трахеобронхиального дерева встречаются относительно редко и составляют лишь 2% от всех злокачественных новообразований дыхательной системы. Показатель общей заболеваемости составляет один случай на 1 миллион человек, причем в бронхах опухоли наблюдаются в 400 раз чаще, чем в трахее. Несмотря на то что у взрослых 90% новообразований трахеи являются злокачественными, у детей большинство таких опухолей доброкачественные.
а) Анатомические особенности. Трахеобронхиальное дерево состоит из трубчатых структур различных размеров, по которым движется воздух и секрет желез. Крупные дыхательные пути включают в себя трахею и бронхи, а небольшие дыхательные пути-бронхиолы, терминальные бронхиолы, респираторные бронхиолы и альвеолярные протоки. Трахея начинается на уровне шестого шейного позвонка (Сб) и заканчивается бифуркацией, которая обычно расположена на уровне четвертого и пятого грудных позвонков (Т4-Т5). От трахеи отходят левый и правый главные бронхи.
Передняя и боковая стенки трахеи содержатхрящи, тогда как в задней стенке вместо хряща имеется тонкая мембрана, поддерживаемая мышцей трахеи. При компьютерной томографии (КТ) стенка трахеи выглядит как мягкотканная полоска толщиной 1-3 мм, отграниченная воздухом в просвете трахеи и жировой тканью средостения. Задняя стенка более тонкая и по причине отсутствия хряща может визуализироваться по-разному. Так, во время вдоха в зависимости от его глубины она может выглядеть плоской, выпуклой или слегка вогнутой, а во время выдоха - плоской или выпуклой кпереди. Значения угла бифуркации трахеи варьируются в широких пределах даже у здоровых лиц. Правый главный бронх по сравнению с левым имеет более вертикальный ход и меньшую длину. Кроме того, правый главный бронх разветвляется раньше.
Дыхательные пути может поражать множество разнообразных заболеваний, в том числе многие злокачественные и доброкачественные новообразования. Несмотря на то что опухоли могут возникать в любом отделе трахеобронхиального дерева, некоторые новообразования характеризуются наличием преимущественной локализации. Так, плоскоклеточный рак чаще формируется на задней стенке нижних 2/3 трахеи, а аденоидно-кистозная карцинома чаще поражает нижние отделы трахеи и главные бронхи. В то же время мукоэпидермоидная карцинома и карциноидные опухоли, как правило, развиваются вдыхательных путях, расположенных дистальнее бифуркации трахеи.
Также в условиях хронической бронхиальной обструкции, вызванной медленно растущими злокачественными или доброкачественными новообразованиями дыхательных путей, могут формироваться бронхоэктазы.
КТ представляет собой метод выбора для изучения новообразований трахеи и бронхов, поскольку позволяет выявить опухоль, определить ее характеристики, провести ее стадирование и спланировать хирургическое вмешательство. Другими преимуществами КТ являются широкая доступность метода и быстрота сканирования, поскольку изображение дыхательных путей может быть получено за считанные секунды. В клинической практике в основном изучают изображения в аксиальной плоскости, хотя использование 2D мультипланарной реконструкции (MPR) и BD-реконструкции позволяет дополнить полученную информацию. К наиболее частым признакам опухолей трахеи и бронхов, выявляемым при КТ, относят наличие в просвете узелков или объемных образований, а также утолщение стенок дыхательных путей. Злокачественные новообразования характеризуются склонностью к распространению за пределы дыхательных путей и инвазии средостения, в то время как доброкачественные опухоли могут расти в просвете дыхательных путей и иметь четкий контур. В большинстве случаев для постановки диагноза требуется выполнение биопсии.
В последнее время возрастает роль ПЭТ/КТ, как гибридного метода диагностики целого ряда новообразований. Было показано, что сочетание позитронно-эмиссионной томографии с использованием фтор-18-фтордезоксиглюкозы (ФДГ) и КТ по возможностям выявления метастазов превосходит такие методы, как КТ или МРТ. Данный метод позволяет осуществлять рестадирование опухолей, а кроме того, под его контролем возможно выполнять биопсию. Уровень поглощения ФДГ опухолями трахеи и бронхов зависит от их гистологического типа. Так, плоскоклеточный рак интенсивно накапливает ФДГ тогда как уровень поглощения ФДГ другими злокачественными новообразованиями, например аденоидно-кистозной карциномой и мукоэпидермоидной карциномой, вариабелен. Карциноид, как правило, поглощает ФДГ слабо либо не поглощает вообще, что потенциально может привести к ошибкам интерпретации результатов ПЭТ/КТ органов грудной клетки.
С появлением в КТ режима MPR преимущества МРТ перестали быть столь значительными. В то же время большая длительность сканирования при МРТ может затруднять обследование лиц с симптомами поражения дыхательной системы. Вероятно, оптимальной тактикой использования МРТ в настоящее время станет динамическое наблюдение детей и молодых лиц, что позволит снизить кумулятивную дозу облучения.
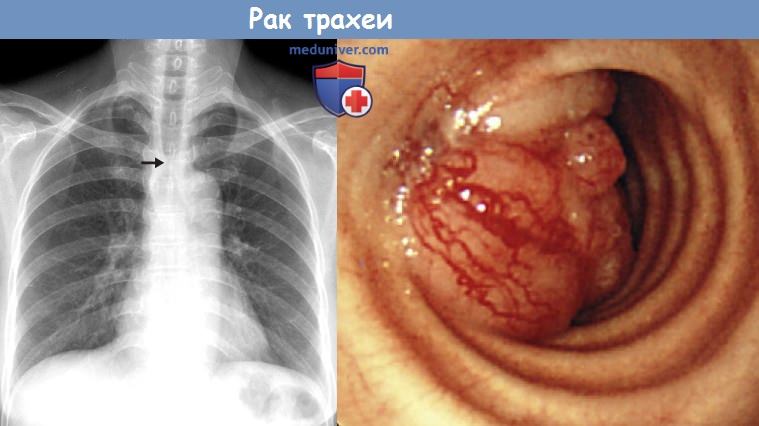
в) Злокачественные новообразования. К наиболее распространенным злокачественным новообразованиям дыхательных путей относят плоскоклеточный рак, аденоидно-кистозную карциному, мукоэпидермоидную карциному и карциноидные опухоли. Другие злокачественные опухоли, например различные первичные саркомы и лимфома, также могут поражать дыхательные пути, однако встречаются намного реже. Развитие плоскоклеточного рака тесно связано с курением. При этом почти у 40% пациентов с данным новообразованием возникают синхронные или метахронные злокачественные опухоли головы/шеи или легких. Крометого, у 1/3 пациентов на момент постановки диагноза выявляются лимфаденопатия средостения или метастазы в легких. При КТ наиболее распространенным проявлением плоскоклеточного рака является полиповидное объемное образование в просвете дыхательных путей, характеристики контура которого могут сильно варьироваться. Так, контур образования может быть ровным, дольчатым или неровным.
В то же время плоскоклеточный рак может выглядеть как участок неравномерного утолщения стенки дыхательных путей.
В отличие от плоскоклеточного рака развитие аденоидно-кистозной карциномы с курением не связано. Данная опухоль возникает в мелких слюнных железах, расположенных в подслизистом слое. К моменту выявления примерно у 10% пациентов в патологический процесс вовлечены и регионарные лимфатические узлы. При КТ опухоли могут проявляться как отдельные мягкотканные объемные образования в просвете дыхательных путей либо как участки диффузного или циркулярного утолщения их стенок.
На долю мукоэпидермоидной карциномы приходится 0,1-0,2% от всех новообразований легких. На момент выявления в 10% случаев обнаруживаются метастазы. При КТ большинство опухолей проявляются как мягкотканные узелки в просвете дыхательных путей, более или менее гетерогенно накапливающие контрастное вещество. Таким образом, при КТ данные новообразования могут быть неотличимы от карциноидных опухолей. Сообщается, что до 50% мукоэпидермоидных карцином содержат точечные кальцификаты.
Наиболее распространенными эндобронхиальными новообразованиями у лиц молодого возраста являются карциноидные опухоли. Они представляют собой нейроэндокринные злокачественные новообразования, которые по митотической активности делят на типичные (высокодифференцированные) и атипичные (умереннодифференцированные). При КТ в просвете дыхательных путей чаще всего выявляют мягкотканное объемное образование с ровным или дольчатым контуром. Типичные карциноидные опухоли, как правило, имеют центральную локализацию: в главных, долевых или сегментарных бронхах. При этом атипичные карциноиды чаще развиваются в периферических отделах легких. Карциноидные опухоли могут интенсивно накапливать контрастное вещество. Кальцификаты в структуре данных опухолей описаны в 20% случаев. В целом, уровень поглощения ФДГ карциноидами ниже, чем другими злокачественными новообразованиями дыхательных путей. Так, карциноидные опухоли могут вообще не накапливать ФДГ, либо уровень поглощения ими ФДГ будет ниже, чем структурами средостения.
В дыхательных путях чаще встречаются не первичные новообразования, а метастазы, которые могут формироваться в результате непосредственной инвазии или гематогенного распространения. К опухолям, которые часто распространяются непосредственно на дыхательные пути, относят первичные злокачественные новообразования гортани, щитовидной железы, легких, средостения и пищевода. Гематогенное распространение более характерно для меланомы, саркомы, колоректального рака, рака молочных желез и легких. Непосредственная инвазия трахеи проявляется формированием объемного образования в дыхательных путях или участка утолщения их стенки. Также может выявляться деструкция хрящей трахеи или бронхов. Лучевые признаки гематогенных метастазов обычно соответствуют таковым при первичных злокачественных опухолях. Например, такие сосудистые опухоли, как меланома и почечно-клеточная карцинома, могут интенсивно накапливать контрастное вещество.
г) Доброкачественные новообразования. К наиболее распространенным доброкачественным опухолям дыхательных путей относят плоскоклеточную папиллому, ларинготрахеальный папилломатоз, гамартому, липому и гемангиому. Плоскоклеточная папиллома представляет собой наиболее часто встречающуюся доброкачественную опухоль трахеобронхиального дерева. Она состоит из фиброваскулярной стромы, окруженной многослойным плоским эпителием.
Рост папиллом связываютс курением. Такие опухоли могут быть единичными (папиллома) или множественными (ларинготрахеальный папилломатоз). Ларинготрахеальный папилломатоз является результатом заражения вирусами папилломы человека 6 и 11 типов, передача которых обычно осуществляется от инфицированной матери ребенку во время родов через естественные родовые пути. При КТ папиллома чаще всего выглядит как небольшой единичный узел, выступающий в просвет дыхательных путей. При этом распространение опухоли за их пределы отсутствует. Большинство папиллом встречается в долевых бронхах; поражение главных бронхов и трахеи наблюдается реже. Для ларинготрахеального папилломатоза характерно выявление в просвете дыхательных путей (преимущественно трахеи) множества полиповидных узелков различного размера. Поражение центральных дыхательных путей наблюдается в 5% случаев, а периферических - менее чем в 1% случаев. Папилломы могут распространяться на легкие, проявляясь в виде узелков в задней половине грудной клетки. Узелки могут содержать полости, в которых может определяться уровень жидкости. Возможна злокачественная трансформация папилломы в плоскоклеточный рак.
Гамартома представляет собой доброкачественное новообразование, состоящее из хрящевой, жировой, костной, соединительной тканей и гладкомышечных клеток. В 1,4-3% случаев опухоль расположена эндобронхиально. Локализация в трахее менее распространена. По сравнению с паренхиматозными гамартомы дыхательных путей обычно содержат меньше жира и больше хрящевых компонентов. Чаще всего гамартомы дыхательных путей выглядят как экзофитные полиповидные или на широком основании объемные образования с ровным контуром. Поставить диагноз позволяет выявление при КТ жира и кальцификатов в структуре опухоли. В некоторых случаях облегчить постановку диагноза позволяет МРТ, при которой для жировых включений характерен гиперинтенсивный сигнал на Т1-и Т2-взвешенных изображениях.
Липома представляет собой редкую опухоль, которая растет из жировой ткани, расположенной в подслизистом слое трахеобронхиального дерева. Для липом характерно наличие участков жировой плотности при КТ и участков с сигнальными характеристиками жировой ткани на Т1 - и Т2-взвешенных изображениях. В большинстве случаев для постановки диагноза достаточно обнаружить жировую ткань.
Гемангиома трахеи представляет собой доброкачественное новообразование мезенхимального происхождения, которое чаще всего встречается у детей. Более того, у детей капиллярная гемангиома является наиболее распространенной опухолью, расположенной ниже голосовой щели. При КТ гемангиомы выглядят как мягкотканные объемные образования с четким контуром, расположенные на задней или заднелатеральной стенке верхних отделов трахеи. Поражение дистальных дыхательных путей наблюдается значительно реже.
и) Особенности лечения. В общем, методом выбора для лечения большинства новообразований трахеи и бронхов является резекция. К наиболее распространенным типам резекции относят трахеальную, ларинготрахеальную и бифуркационную. Резекция может быть выполнена и в случае инвазии дыхательных путей первичным злокачественным новообразованием легких или щитовидной железы, если при предоперационной оценке выяснится, что для реконструкции останется достаточное количество ткани. При невозможности получения адекватного расстояния между краями раны рекомендовано проводить адъювантную лучевую терапию. Первичные новообразования дыхательных путей могут быть признаны нерезектабельными в случае местно-распространенной формы опухоли, при наличии метастазов или сопутствующих заболеваний. Удаление новообразований, расположенных в просвете дыхательных путей, может выполняться и при бронхоскопии. Для этой цели также могут быть использованы лазерная вапоризация, фотодинамическая терапия, криотерапия и эндобронхиальная брахитерапия. В случае опухолей, вызывающих непроходимость дыхательных путей, могут применяться стентирование, лучевая терапия или их сочетание.

к) Список литературы:
1. Wu CC et al: Tracheal and airway neoplasms. Semin Roentgenol. 48(4):354-64, 2013
2. Honings J et al: Clinical aspects and treatment of primary tracheal malignancies. Acta Otolaryngol. 130(7):763-72, 2010
3. Laroia AT et al: Modern imaging of the tracheo-bronchial tree. World J Radiol. 2(7):237-48, 2010
4. Park CM et al: Tumors in the tracheobronchial tree: CT and FDG PET features. Radiographics. 29(1):55-71, 2009
5. Koletsis EN et al: Tumoral and non-tumoral trachea stenoses: evaluation with three-dimensional CT and virtual bronchoscopy. J Cardiothorac Surg. 2:18, 2007
Редактор: Искандер Милевски. Дата публикации: 1.2.2019
Читайте также:

