Новообразование на задней стенке влагалище что это

Влагалище — орган женской репродуктивной системы, который представляет собой канал, соединяющий шейку матки с вульвой (наружными женскими половыми органами). Его стенка состоит из мышц, снаружи покрыта оболочкой из соединительной ткани, изнутри выстлана слизистой оболочкой. В среднем длина влагалища у взрослых женщин по передней стенке составляет 7,5 см, по задней — 9 см. Спереди к влагалищу примыкает мочеиспускательный канал и мочевой пузырь, сзади — прямая кишка.
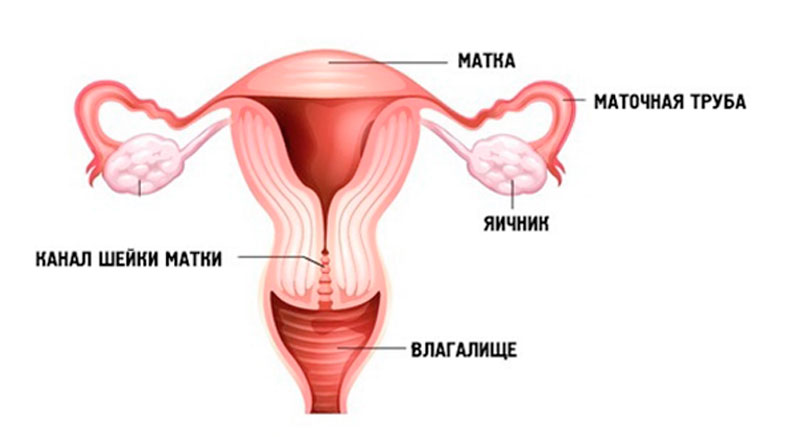
Рак стенки влагалища — довольно редкая злокачественная опухоль.
Виды и стадии рака влагалища
В зависимости от гистологического строения, выделяют два типа рака влагалища:
- Чаще всего встречается плоскоклеточный рак влагалища. Он получил свое название за то, что развивается из плоскоклеточного эпителия, выстилающего орган изнутри. Такие злокачественные опухоли обычно растут медленно, редко прорастают в соседние органы и дают отдаленные метастазы.
- Реже встречаются более агрессивные аденокарциномы. Они происходят из железистых клеток, которые вырабатывают слизь. Аденокарциномы чаще, чем плоскоклеточный рак влагалища, прорастают в соседние органы, распространяются в лимфатические узлы и дают метастазы.
Стадии рака влагалища:
- На 1 стадии опухоль имеет диаметр до 2 см (IA) или больше (IB), но не прорастает за пределы влагалища.
- На 2 стадии опухоль имеет диаметр до 2 см (IIA) или больше (IIB) и прорастает в соседние ткани.
- На 3 стадии опухоль сильнее прорастает в соседние ткани и распространяется в регионарные лимфоузлы.
- Рак влагалища 4 стадии характеризуется прорастанием в прямую кишку, мочевой пузырь, либо за пределы таза (IVA), или наличием отдаленных метастазов (IVB).
Причины рака влагалища
До 75% случаев рака влагалища и шейки матки связаны с инфекцией вирусом папилломы человека (ВПЧ). Существуют разные типы вирусов, они могут вызывать бородавки на руках и ногах, губах, языке, кондиломы в области половых органов. Некоторые типы возбудителей способны приводить к злокачественной трансформации клеток.
Другие факторы риска рака влагалища у женщин:
- Возраст. В 85% случаев плоскоклеточные карциномы развиваются у женщин старше 40 лет. Почти половина случаев приходится на женщин старше 70 лет.
- Вагинальный аденоз — состояние, при котором в слизистой оболочке влагалища появляются участки, выстланные железистыми клетками, характерными для шейки матки, матки и фаллопиевых труб. Риск рака при этом повышен незначительно, и все же такие женщины нуждаются в повышенном внимании со стороны врачей-гинекологов. По статистике вагинальный аденоз встречается у 40% женщин.
- Рак и предраковые изменения шейки матки повышают риск плоскоклеточного рака влагалища. По мнению большинства исследователей, это связано с тем, что рак влагалища и шейки матки имеют схожие факторы риска. Иногда рак влагалища возникает после рака матки.
- Курение вредит не только легким. Она повышает риск рака влагалища в два раза.
- Употребление алкоголя. Одно из недавних исследований показало, что самый низкий риск рака влагалища отмечается среди женщин, которые вообще не употребляют спиртное.
- ВИЧ-инфекция. Согласно данным некоторых исследований, вирус иммунодефицита также повышает риски.
- Существует такое состояние, как пролапс матки: при этом матка опускается и выпадает во влагалище. Патологию можно лечить хирургическим путем или с помощью колец-пессариев. Есть некоторые данные о том, что длительное ношение пессария может приводить к хроническому раздражению влагалища, которое, в свою очередь, повышает риск рака. Эти данные не имеют достоверных подтверждений.

Наличие какого-либо фактора риска или даже сочетания разных факторов еще не гарантирует того, что у женщины обязательно возникнет рак. В то же время, иногда онкологические заболевания возникают у женщин, у которых нет вообще ни одного фактора риска из этого списка.
Симптомы рака влагалища
На ранних стадиях симптомы обычно отсутствуют. Зачастую первым проявлением становятся вагинальные кровотечения, не связанные с месячными. Однако, этот симптом неспецифичен, он встречается и при других патологиях, например, при подслизистых миомах — доброкачественных образованиях в мышечном слое стенки матки.
Другие признаки рака влагалища также неспецифичны и встречаются при других патологиях:
- Чувство дискомфорта и боль во время полового акта.
- Выделения из влагалища.
- Уплотнение, узел, образование во влагалище.
- Боли в области таза.
- Болезненные мочеиспускания.
- Запоры.
Последние три симптома из списка, как правило, встречаются на поздних стадиях, когда опухоль распространилась за пределы влагалища.
Возникновение любых вышеупомянутых проявлений — не повод для паники, но однозначно повод обратиться к врачу в самое ближайшее время. Скорее всего, это не рак. Но вы не узнаете точно, пока не пройдете обследование.
Методы диагностики
Обследование начинается с осмотра гинеколога и PAP-теста (другие названия — мазок Папаниколау, мазок на цитологию). Если врач обнаружил патологически измененные участки, а анализ выявил атипичные клетки, назначают кольпоскопию. Во время процедуры во влагалище вводят зеркала и осматривают его с помощью специального аппарата, — кольпоскопа — который увеличивает изображение с помощью линз. Для того чтобы лучше рассмотреть и оценить патологически измененные участки, гинеколог наносит на слизистую оболочку влагалища раствор уксусной кислоты или йода.

Кольпоскоп не вводят во влагалище, во время осмотра он находится на некотором расстоянии. Это безопасное исследование, его можно проводить даже во время беременности.
Во время кольпоскопии можно провести биопсию — получить фрагмент ткани из патологически измененных участков и отправить их в лабораторию для изучения особенностей строения клеток, ткани. Биопсия — самый точный метод диагностики рака.
При необходимости проводят другие исследования:
- Рентгенография грудной клетки помогает обнаружить метастазы в легких.
- Компьютернаятомография помогает четко оценить форму, положение, размер опухоли, поражение лимфоузлов и соседних органов. Иногда во время КТ применяют контраст: раствор дают выпить или вводят внутривенно. Если обнаружено подозрительное образование, под контролем компьютерной томографии в него можно ввести иглу и выполнить биопсию.
- Магнитно-резонанснаятомография также помогает оценить степень распространения рака. Это более сложное и трудоемкое исследование по сравнению с КТ, но иногда оно имеет преимущества.
- Позитронно-эмиссионнаятомография применяется для поиска метастазов. В организм вводят специальное вещество с радиоактивной меткой и выполняют снимки специальным аппаратом. Раковые клетки накапливают это вещество, и все очаги становятся видны на снимках.
- Ректороманоскопия — эндоскопическое исследование прямой и толстой кишки. Показано при большой и/или расположенной близко к кишке опухоли влагалища.
- Цистоскопия — эндоскопическое исследование мочевого пузыря. Во время него может быть проведена биопсия.

Как лечат рак влагалища?
На I–II стадиях опухоль может быть удалена хирургическим путем, на III–IV стадиях основными методами лечения рака влагалища становятся химиотерапия и лучевая терапия. С женщиной работает команда врачей-специалистов: гинеколог, онкогинеколог, химиотерапевт, радиотерапевт и др.
Хирургическое лечение
В зависимости от того, где находится опухоль, и насколько сильно она распространилась за пределы органа, при раке влагалища применяют разные варианты операций:
- Иногда при небольших опухолях I стадии удается выполнить локальную резекцию. Влагалище сохраняют, а новообразование удаляют с участком окружающей здоровой ткани.
- Вагинэктомия — удаление влагалища. Она бывает частичной (когда удаляют часть органа), полной и радикальной (когда влагалище удаляют с окружающими тканями).
- Трахелэктомия — удаление влагалища вместе с шейкой матки. К такому хирургическому вмешательству прибегают в редких случаях, когда опухоль находится в верхней части влагалища.
- Гистерэктомия — удаление влагалища вместе с маткой. Часто при этом также удаляют часть окружающих тканей, маточные трубы и яичники. Операция может быть выполнена через влагалище или через разрез (или, в случае с лапароскопическим вмешательством, — через прокол) на животе.
- Эвисцерациятаза — наиболее радикальная и серьезная операция, когда вместе с влагалищем, маткой и придатками матки удаляют прямую и часть толстой кишки, мочевой пузырь.
Зачастую вместе с влагалищем удаляют близлежащие (регионарные) лимфатические узлы.
Химиотерапия
Химиотерапию при раке влагалища назначают до операции, чтобы уменьшить размеры опухоли, в сочетании с лучевой терапией, чтобы усилить ее эффект. Применяют разные препараты: цисплатин, карбоплатин, 5-фторурацил, доцетаксел, паклитаксел. Зачастую сложно сказать, какая схема химиотерапии будет наиболее эффективна, так как рак влагалища встречается редко, и на данный момент проведено не так много исследований.

Лучевая терапия
Лучевую терапию применяют перед хирургическим вмешательством вместе с химиотерапией, либо, если опухоль распространилась на соседние органы и лимфоузлы, в качестве самостоятельного вида лечения. Облучение при раке влагалища можно проводить разными способами:
- Из внешнего источника. Женщину помещают рядом со специальным аппаратом и облучают область влагалища.
- Брахитерапия — облучение опухоли из миниатюрного источника, помещенного внутрь влагалища.
Зачастую внешнее облучение при раке влагалища сочетают с брахитерапией.
Прогноз выживаемости. Бывают ли после лечения рака влагалища рецидивы?
Для оценки прогноза при онкологических заболеваниях существует показатель пятилетней выживаемости. Он обозначает процент пациентов, которые остались в живых спустя 5 лет после того, как был установлен диагноз. При раке влагалища этот показатель довольно оптимистичен:
- На I стадии — 84%.
- На II стадии — 75%.
- На III и IV стадии — 57%.
Прогноз наименее благоприятен при раке влагалища с метастазами. Но он встречается относительно нечасто, так как такие опухоли растут и распространяются медленно.
Реабилитация после лечения рака влагалища
После лечения может возникать рецидив рака влагалища, иногда развиваются злокачественные опухоли в других органах. У женщин, которые прошли лечение по поводу рака влагалища, повышен риск развития злокачественных опухолей вульвы, мочеточника, пищевода, легкого, мочевого пузыря. Поэтому после наступления ремиссии нужно регулярно являться на осмотры к гинекологу.
Осложнения после лечения рака влагалища
Основное осложнение, с которым сталкиваются женщины после лечения рака влагалища — преждевременный климакс и бесплодие. Зачастую это приводит к психологическим комплексам, депрессии.
Если женщина планирует в будущем иметь ребенка, нужно заранее обсудить этот вопрос с врачом. Возможно, доктор порекомендует криоконсервацию яйцеклеток.
Сексуальная жизнь после лечения
Для того чтобы женщина могла вести после хирургического лечения и удаления влагалища половую жизнь, прибегают к помощи реконструктивно-пластической хирургии. Влагалище можно восстановить, например, с помощью участка кишки.
Обычно после реконструктивной операции оргазм становится невозможен. Но, если удается сохранить клитор, женщина сохраняет способность испытывать клиторальный оргазм.
Лучевая терапия может привести к сужению влагалища, в результате половые контакты могут стать болезненными. Справиться с этим симптомом помогают увлажняющие кремы с гормонами, специальные расширители.
Профилактика и ранняя диагностика
Меры профилактики рака влагалища сводятся к предотвращению папилломавирусной инфекции и отказу от вредных привычек:
- Избегайте беспорядочных половых связей.
- Занимайтесь сексом с презервативами: это снижает риск инфицирования ВПЧ, хотя и не защищает полностью.
- Регулярно посещайте гинеколога и сдавайте мазки на цитологию — это поможет вовремя обнаружить предраковые изменения и принять меры.
- Если вы курите — откажитесь от вредной привычки.
- От папилломавирусной инфекции защищает вакцина Гардасил.
Вовремя диагностировать опухоль помогают регулярные осмотры гинеколога и мазки Папаниколау. Если вас начали беспокоить те или иные симптомы, не стоит откладывать визит к врачу.
Стоимость лечения рака влагалища
Стоимость лечения зависит от ряда факторов: стадии опухоли, программы лечения, продолжительности пребывания в стационаре, ценовой политики клиники. В Европейской онкологической клинике можно получить медицинскую помощь на уровне ведущих западных онкологических центров, но по более низкой цене. У нас есть все необходимые оригинальные препараты, превосходно оснащенная операционная, в которой проводятся хирургические вмешательства любой степени сложности.

Образования из тканей влагалища встречаются реже других. Доброкачественные чаще злокачественных. Как правило, выявляются при визуальном осмотре у гинеколога. Объемные образования могут приносить дискомфорт и ощущаться женщиной.
Доброкачественные встречаются в виде одиночных узлов, чаще плотные по своей структуре. Реже обнаруживаются группы узлов, локализованные под слизистой оболочкой влагалища. К доброкачественным иногда относят кисту гартнерова хода. Но она представляет собой кисту, которая возникает из протока придатка яичника, то есть уходит в глубину органов малого таза.
Киста гартнерова хода чаще располагается на боковой или передней стенке влагалища. Содержит прозрачную слизистую жидкость. Обычно она имеет не очень большие размеры (до 3-5 см в диаметре). Как правило, она не беспокоит женщину и обнаруживается случайно. Небольшие по размерам и не осложненные кисты не подлежат хирургическому лечению, они даже не мешают во время родов через естественные родовые пути.
Чаще других среди истинных доброкачественных образований влагалища встречаются папилломы (кондиломы, бородавки). Они имеют вирусную природу и возникают при заражении ВПЧ. Инкубационный период составляет от нескольких недель до пары месяцев. Папилломы себя никак не проявляют, а носят лишь косметический дефект. Доказана их роль в развитии раковых заболеваний шейки матки, вульвы и влагалища.
Папилломы могут быть единичными, в виде сосочковых разрастаний, так и множественными, вплоть до обезображивания половых органов. В последнем случае речь идет о папилломатозе.
Реже встречаются следующие виды опухолей:
Рак влагалища встречается, как правило, у женщин после 40 лет и старше, чаще в глубокой менопаузе, и составляют только 2-3% от всех злокачественных опухолей половых органов. Предрасполагают к подобным образованиям хронические кольпиты, выпадение матки и язвенное поражение стенок влагалища. Различают следующие виды злокачественных опухолей:
Классификация по стадиям следующая:
- 1 стадия – опухоль до 2 см и не проникает в глубокие слои;
- 2 стадия – образование более 2 см в диаметре, но без вовлечения смежных тканей;
- 3 стадия – любого размера опухоль, прорастает в близлежащие ткани;
- 4 стадия – образование любого размера, есть прорастание в другие органы (мочевой пузырь, уретры, прямую кишку и т.д.), или есть отдаленные метастазы.
Классификация по расположению во влагалище:
- Внутри (на стенках). Большинство опухолей располагаются именно на боковых, передней или задней стенках влагалища. Дифференцировка проводится по внешнему виду, характеру роста. Чаще всего встречаются папилломы, далее – киста гартнерова хода. Фибромы, миомы, липомы и гемангиомы реже.
- У входа. Такие опухоли женщина может обнаружить самостоятельно. Чаще всего это папилломы. Другие виды в этом месте встречаются крайне редко. Иногда за опухоль влагалища женщина может принимать кисту бартолиновой железы – она расположена в нижней трети половых губ в области задней спайки.
- Опухоль культи. Они могут скрывать в себе следующие заболевания: миоматозные узлы — если остались ткани шейки матки; саркома – чаще если матка удалялась по поводу миомы матки; рак культи шейки матки – возникает у возрастных женщин; рак слизистой влагалища. Женщины, у которых обнаружены опухоль в месте оперативного вмешательства, подлежат тщательному обследованию на предмет исключения злокачественного роста. Особенно бдительными следует быть в случаях, когда удаление матки было по поводу рака других локализаций, например, шейки матки, яичников.
- Возле влагалища. Обнаружение опухолевых образований рядом со входом во влагалище может свидетельствовать о следующем: киста бартолиновой железы, папилломы наружных половых органов, промежности, липомы, фибромы, рак наружных половых органов, доброкачественные опухоли половых губ – фибромы, липомы, гемангиомы.
Диагноз можно установить после обследования и, возможно, после проведения биопсии.
Опухоли во влагалище, если они доброкачественного характера и небольших размеров, могут на протяжении многих лет не беспокоить женщину и устанавливаются случайно. Жалобы возникают при больших размерах образований, при злокачественном течении заболевания. При этом выделяются следующие симптомы опухолей влагалища:
- ощущение инородного тела;
- боли при половых контактах внутри влагалища;
- мажущие кровянистые выделения при травмировании образований;
- самостоятельное определие, если опухоль расположена возле области вульвы.
Злокачественные образования влагалища, особенно при распространении и вовлечении в процесс окружающих тканей, дополняются следующими симптомами:
- боли в области таза;
- нарушение мочеиспускания — боли, появление крови в моче, задержки, чувство неполного опорожнения;
- нарушение дефекации – запоры, боли в области прямой кишки, появление следов крови.
Если опухолевидное образование воспаляется, дополнительно повышается температура тела, боли. Обычно это не остается незамеченным, и женщина обращается за медицинской помощью.
Диагностика женщины включает:
- Осмотр. При этом врач может определить плотность образования, ее расположение, связь с другими тканями, подвижность.
- Кольпоскопия. Помогает в диагностике кондилом, при подозрении на рак слизистой.
- УЗИ. Используется в диагностике фибромиом, миом, липом, расположенных в тканях вагины.
При подозрении или подтверждении злокачественного процесса объем обследований расширяется. Назначается КТ, МРТ и другие серьезные и дорогостоящие процедуры.
Наблюдение при обнаружении опухолей во влагалище допускается в следующих случаях:
- при небольших размерах;
- если она не причиняет дискомфорта женщине и не становится причиной жалоб.
Однако это правило не действует на папилломы. Так как в их возникновении играет роль вирусная инфекция, следует удалить разрастания и провести курс противовирусного лечения.
Медикаментозная терапия используется для лечения в следующих случаях:
- при нагноении опухоли, воспалении;
- если они имеют вирусную природу – папилломы;
- после удаления для профилактики осложнений.
Хирургическая операция необходима в следующих случаях:
- при папилломах;
- при больших размерах опухолей, если они становятся причиной дискомфорта и болей;
- при подозрении на озлокачествление.
Хирургические удаление образований вагины может проводиться следующими способами:
Удаление опухолей с подозрением или подтвержденным злокачественным ростом проводится только с помощью скальпеля. Так вероятность распространения и метастазирования клеток меньше, а материал, который посылается на гистологическое исследование, не изменен, что позволяет более точно установить диагноз.
Хирургические операции при злокачественных опухолях влагалища могут быть обширными — с удалением не только тканей вагины, но и смежных органов. При этом половая жизнь в последующем возможна только после проведения реконструктивных операций с имитацией влагалища, например, из части кишки. Также для лечения злокачественных опухолей используется облучение тканей, химиотерапия и другие методы воздействия на раковые клетки.
Читайте подробнее в нашей статье об опухолях влагалища.
Виды опухолей во влагалище, причины их появления
Образования из тканей влагалища встречаются реже других. Доброкачественные чаще злокачественных. Как правило, выявляются при визуальном осмотре у гинеколога. Объемные образования могут приносить дискомфорт и ощущаться женщиной.
Встречаются в виде одиночных узлов, чаще плотные по своей структуре. Реже обнаруживаются группы узлов, локализованные под слизистой оболочкой влагалища.
К доброкачественным опухолям влагалища иногда относят кисту гартнерова хода, так как она выглядит, на первый взгляд, как образование, исходящее из самой вагины. Но она представляет собой кисту, которая возникает из протока придатка яичника, то есть своими окончаниями она уходит в глубину органов малого таза, хотя изначально создается впечатление, что образование расположено на поверхности.
Киста гартнерова хода чаще располагается на боковой или передней стенке влагалища. Содержит прозрачную слизистую жидкость. Обычно она имеет не очень большие размеры (до 3-5 см в диаметре). Как правило, она не беспокоит женщину и обнаруживается случайно. Небольшие по размерам и не осложненные кисты не подлежат хирургическому лечению, они даже не мешают во время родов через естественные родовые пути.
Чаще других среди истинных доброкачественных оюразований влагалища встречаются папилломы (кондиломы, бородавки). Они имеют вирусную природу и возникают при заражении ВПЧ. Инкубационный период составляет от нескольких недель до пары месяцев. Папилломы себя никак не проявляют, а носят лишь косметический дефект. Доказана их роль в развитии раковых заболеваний шейки матки, вульвы и влагалища.
Папилломы могут быть единичными — в виде сосочковых разрастаний, так и множественными вплоть до обезображивания половых органов. В последнем случае речь идет о папилломатозе.
Реже встречаются следующие виды опухолей:
- Фиброма (фибромиома). Состоит из гладких мышечных волокон и соединительной ткани. Небольшие размеры образований обычно не беспокоят женщину и их даже сложно выявить при осмотре. Большие же могут характеризоваться болями во время половых контактов.
- Липома. Это опухоль из жировой ткани. Имеет среднюю по плотности структуру, чаще возникает у женщин с предрасположенностью к липоматозу и подобными образованиями на других частях тела. Липомы подвижные, могут формироваться внутри влагалища, но чаще в области лобка, половых губ.
- Гемангиома. Это образование из сосудистых пучков. За счет этого слизистая влагалища над поверхностью гемангиомы разрыхлена, красного или багрового цвета. Опасность ее заключается в том, что при травмировании может возникать обильное кровотечение, которое сложно остановить — необходимо наложение хирургических швов.
- Миома. Это образование из мышечной части влагалищной стенки. Встречается редко в данной локализации.
А здесь подробнее о признаках и лечении острого бартолинита.
Рак влагалища встречается, как правило, у женщин после 40 лет и старше, чаще в глубокой менопаузе и составляют только 2-3% от всех злокачественных опухолей половых органов.
Предрасполагают к подобным образованиям хронические кольпиты, выпадение матки и язвенное поражение стенок влагалища. Различают следующие виды злокачественных опухолей влагалища:
Классификация по стадиям следующая:
- 1 стадия — опухоль до 2 см и не проникает в глубокие слои;
- 2 стадия — образование более 2 см в диаметре, но без вовлечения смежных тканей;
- 3 стадия — любого размера опухоль, прорастает в близлежащие ткани;
- 4 стадия — образование любого размера, есть прорастание в другие органы (мочевой пузырь, уретры, прямую кишку и т.д.), или есть отдаленные метастазы.
Классификация по расположению во влагалище
Опухоли могут располагаться в разных участках слизистой влагалища.
Большинство опухолей влагалища располагаются именно на боковых, передней или задней стенках влагалища. Дифференцировка проводится по внешнему виду, характеру роста. Среди опухолевидных образований внутри влагалища чаще всего встречаются папилломы, далее — киста гартнерова хода. Фибромы, миомы, липомы и гемангиомы — реже.
Такие опухоли женщина может обнаружить самостоятельно. Чаще всего у входа во влагалище располагаются папилломы — в виде отдельных папилломатозных разрастаний или сгруппированных опухолей. Другие виды в этом месте встречаются крайне редко.
С данными видами образований следует быть особенно осторожными. В первую очередь следует учитывать, по какой причине было удалено тело матки вместе с шейкой. Опухоли культи влагалища могут скрывать в себе следующие заболевания:
- миоматозные узлы — если остались ткани шейки матки;
- саркома — чаще если матка удалялась по поводу миомы матки;
- рак культи шейки матки — возникает у возрастных женщин;
- рак слизистой влагалища.
Обнаружение опухолевых образований рядом со входом во влагалище может свидетельствовать о следующем:
- киста бартолиновой железы;
- папилломы наружных половых органов, промежности;
- липомы, фибромы;
- рак наружных половых органов;
- доброкачественные опухоли половых губ — фибромы, липомы, гемангиомы.
Диагноз можно установить только после обследования и, возможно, после проведения биопсии.
Смотрите в этом видео о причинах, симптомах и лечении папиллом наружных половых органов:
Симптомы наличия опухолей
Опухоли во влагалище, если они доброкачественного характера и небольших размеров, могут на протяжении многих лет не беспокоить женщину и устанавливаются случайно. Жалобы возникают при больших размерах образований, при злокачественном течении заболевания. При этом выделяются следующие симптомы опухолей влагалища:
- ощущение инородного тела во влагалище;
- боли при половых контактах внутри влагалища;
- мажущие кровянистые выделения при травмировании образований;
- женщина может самостоятельно определить опухоль, если она расположена возле влагалища — в области вульвы.
Злокачественные образования влагалища, особенно при распространении и вовлечении в процесс окружающих тканей, дополняются следующими симптомами:
- боли в области таза;
- нарушение мочеиспускания — боли, появление крови в моче, задержки, чувство неполного опорожнения;
- нарушение дефекации — запоры, боли в области прямой кишки, появление следов крови.
Если опухолевидное образование воспаляется, дополнительно повышается температура тела, боли интенсивные и локализованные. Обычно это не остается не замеченным, и женщина обращается за медицинской помощью.
Диагностика женщины
При подозрении или подтверждении злокачественного процесса объем обследований расширяется. Назначается КТ, МРТ и другие серьезные и дорогостоящие процедуры для определения сложности опухолевого процесса.
Лечение опухолей во влагалище
Тактика ведений образований во влагалище исходит из их размеров, структуры.
В некоторых случаях достаточно регулярных осмотров у гинеколога для своевременного обнаружения роста образований или появления других осложнений. Не нужно удаление доброкачественных опухолей влагалища в следующих случаях:
- при небольших размерах;
- если она не причиняет дискомфорта женщине и не становится причиной жалоб.
Однако это правило не действует на папилломы. Так как в их возникновении играет роль вирусная инфекция, следует удалить разрастания и провести курс противовирусного лечения для того, чтобы избежать рецидива.
Используется для лечения в следующих случаях опухолей влагалища:
- при их нагноении, воспалении;
- если они имеют вирусную природу — папилломы;
- после удаления для профилактики осложнений.
Хирургическая операция необходима в следующих случаях:
- при папилломах;
- при больших размерах опухолей, если они становятся причиной дискомфорта и болей;
- при подозрении на озлокачествление.
Но подходит способ только для небольших по размерам образований. Удаление обычно проходит за несколько обработок — две-три.
Хирургические удаление образований вагины может проводиться следующими способами:
Хирургические операции при злокачественных опухолях влагалища могут быть обширными — с удалением не только тканей вагины, но и смежных органов. При этом половая жизнь в последующем возможна только после проведения реконструктивных операций с имитацией влагалища, например, из части кишки. Также для лечения злокачественных опухолей используется облучение тканей, химиотерапия и другие методы воздействия на раковые клетки.
Смотрите в этом видео о том, как и когда удаляют кондиломы методом коагуляции:
Профилактика развития опухолей во влагалище
Предупредить развитие образований во области вагины можно не всегда. Некоторые опухоли формируются по непонятным причинам. Профилактика же касается больше папиллом. С учетом их вирусного происхождения соблюдение половой грамотности и использование надежного предохранения в какой-то степени поможет избежать их.
Задача женщина и врача больше заключается в своевременном обнаружении осложнений опухолей влагалища и симптомов, которые могут указывать на их злокачественность.
А здесь подробнее о симптомах и лечении трихомонадного вагинита.
Новообразования влагалища относятся к категории редких опухолей репродуктивной системы. Чаще встречаются у женщин в период менопаузы. При доброкачественном росте и отсутствии жалоб со стороны женщины достаточно наблюдения. В остальных случаях рекомендуется их хирургическое удаление.
Полезное видео
Смотрите в этом видео о профилактике рака женских половых органов:
Проявляется острый бартолинит воспалением железы, отечностью половых губ, иногда температурой. Зачастую операция - оптимальный вариант лечения. Иногда применяется консервативная терапия.
Из-за бактерий или чрезмерного увлечения личной гигиеной может развиться неспецифический кольпит. Причины могут крыться и в незащищенном половом акте. Лечение включает препараты, свечи, которые также назначают при хроническом кольпите. Насколько он опасен?
В некоторых случаях необходима полостная операция при миоме матки, послеоперационный период после которой зависит от вида проводимого вмешательства.
Бывает, что после осмотра гинеколога кровянистые выделения женщина обнаруживает на нижнем белье. Причины их появления могут быть как вполне безобидными (например, при взятии мазка из шейки матки, беременности), так и свидетельствовать о заболевании.
Читайте также:

