Нога паралич опухоль в мозгу

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Патогенез
- Симптомы
- Формы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
Паралич ног – это полная потеря функциональности двигательных мышц нижних конечностей человека. Обычно, он проявляется вследствие заболевания нервной системы и не является отдельным заболеванием. Паралич ног может быть временным и постоянным.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Примерно 5,6 млн человек, или 1,9% населения испытывают трудности в движениях одной или двух ног. Ежегодно около 1,2 миллиона человек получают травмы спинного мозга различной степени тяжести.
Ведущими причинами паралича ног являются:
- Инсульт - 29%.
- Травма спинного мозга - 23%.
- Рассеянный склероз - 17%.
- Детский церебральный паралич - 7%.
- Полиомиелитный синдром - 5%.
- Другое - 19%.

[7], [8], [9], [10]
Причины паралича ног
Развивается паралич ног, как правило, когда поражаются двигательные нервные волокна или нейроны. Поражение нервов может иметь различную форму- от механического повреждения до нарушения кровоснабжения. В основном паралич появляется из-за травмы, которая привела к поражению нервных волокон.
Также паралич ног может быть спровоцирован:
- Врожденной патологией.
- Опухолью.
- Воспалительными процессами.
Временный паралич ног может быть следствием:
- Транзиторных ишемических атак.
- Инсульта.
- Синдрома Гийена-Барре.

[11], [12], [13], [14]
Патогенез
У больного на паралич ног необходимо тщательно следить за изменениями в его состоянии. Если заболевание было вызвано органическими причинами, то сразу же возникает изменение в рефлексах, появляется расстройство мышечного тонуса, иногда может развиваться мышечная атрофия.
При центральном параличе нижних конечностей возникают патологические рефлексы в мышцах. Мышечный тонус повышен. Также иногда паралич ног может сопровождаться сочетанием вышеперечисленных признаков с потерей речи.
Если повреждаются периферические нервы, может наблюдаться атрофия и атония мышц, рефлексы выпадают. Если паралич носит функциональный, временный характер, то изменений в мышечном тонусе и сухожильных рефлексах не наблюдается.

[15], [16], [17], [18], [19]
Симптомы паралича ног
Сначала паралич нижних конечностей характеризуется тем, что ноги теряют чувствительность. Нарушается двигательная активность некоторых мышц.
После этого наступает стадия, когда больной перестает чувствовать болевые ощущения в парализованных конечностях.
Из-за нарушения кровообращения в пораженных мышцах, возникает нарушение трофики тех областей туловища, которые были затронуты болезнью.
При поражении соответствующих нервных центров, больной больше не может контролировать дефекацию и мочеиспускание.
Временный паралич ног является тревожным симптомом, может проявляться от слабости в ноге различной интенсивности до полной потери движений в пораженной конечности.
Как правило, паралич правой ноги развивается после перенесения инсульта. При чем, если инсульт был области головного мозга слева, то пациент теряет возможность двигать именно правой нижней конечностью и наоборот.
Паралич правой или левой руки и ноги называется также гемиплегией. Кроме руки и ноги с одной стороны туловища (правой или левой), гемиплегия также затрагивает эту же сторону лица. Как правило, подобный паралич – следствие инсульта.
Основным отличием спастического паралича ног является тот факт, что у пациента не наблюдаются атония или атрофия мышц, реакция перерождения, утрата основных рефлексов. Данное заболевание проявляется из-за поражения центрального двигательного нейрона.
Среди основных симптомов спастического паралича нижних конечностей можно выделить: повышение сухожильных рефлексов, гипертонию мышц, синкинезию и наличие патологических рефлексов.
Самыми частыми причинами возникновения нервного спастического паралича ног можно назвать:
- Поражение центрального двигательного нейрона.
- Инсульты.
- Черепно-мозговые травмы.
- Рассеянный склероз.
- Энцефалопатия.
- Травмы спины.
- Менингит.
- Фенилкетонурия.
- Гипоксия головного мозга.
Основным отличием вялого паралича от спастического является более глубокое поражение двигательного аппарата. Больной не только не может самостоятельно двигаться, но и должен соблюдать постоянный постельный режим. Мышцы в паретических конечностях теряют свой тонус, становятся вялыми и дряблыми, происходит их атрофия.
Формы
Существуют следующие виды паралича ног:
- Проксимальный парез – разгибательные и сгибательные движения больного сильно затрудняются. Обычно болезнь затрагивает области голени и бедра. Проксимальный парез характеризуется слабостью в проксимальных мышцах. Обычно этот вид паралича имеет периферический, а не спастический характер. Обычно периферический проксимальный парез возникает из-за травмы бедра. У пациентов с сахарным диабетом часто возникает атрофический паралич мышц бедра (один из видов проксимального пареза).
- Дистальный паралич нижних конечностей – выделяют следующие его подвиды:
- Паралич одной конечности – повреждается тибиальная группа мышц, что не дает возможности стопе двигаться.
- Паралич из-за поражения нерва малоберцевой области – стопа отвисает, тыльная сторона ее теряет восприимчивость, появляется степпаж (изменяется походка).
- Паралич из-за поражения нерва большеберцовой области – обычно возникает после травмы, нарушается подошвенное сгибание стопы, пальцы ног также перестают сгибаться, стопа выпадает внутрь.
- Паралич из-за поражения ствола седалищного нерва – причиной часто становится перелом бедра. Как правило, после поражения пациент перестает чувствовать заднюю поверхность бедра.
- Парез обеих конечностей – обычно носит периферический характер, приводит к изменению походки.
- Тотальный паралич ног – также может иметь следующие подвиды:
- Монопарез – распределяется на все отделы нижних конечностей, иногда может стать проявлением синдрома Броун-Секара. Больной теряет чувствительность в парализованной конечности. Иногда причиной монопареза становится инфаркт головного мозга.
- Парапарез нижнего характера – может иметь центральный или периферический характер. Распространен по мышцах всех групп. Иногда причиной становится поражение головного мозга – ишемический или геморрагический инсульт.

[20]
Ведущие специалисты в области нейрохирургии:

Семенистый М.Н. (слева) Профессор, Д.М.Н., Заслуженный Врач РФ, Круглов С.В. (справа)
Автор проекта: профессор, доктор медицинских наук, заслуженный врач РФ, Круглов Сергей Владимирович
Редактор страницы: Семенистый М.Н.

Балязин Виктор Александрович
Балязин Виктор Александрович, Профессор, Доктор Медицинских наук, Заслуженный врач РФ, Отличник Здравоохранения РФ, Врач-нейрохирург, Заведующий кафедрой нервных болезней и нейрохирургии

Молдованов Владимир Архипович
Молдованов Владимир Архипович, Кандидат Медицинских наук, Врач высшей квалификационной категории, 35 клинического стажа

Савченко Александр Федорович
Савченко Александр Федорович, Кандидат Медицинских наук, Врач высшей квалификационной категории, Заведующий нейрохирургическим отделением БСМП№2

Утрата способности ощущать и определять запахи в качестве общего мозгового симптома, по данным М. П. Никитина, Даумана и Смитса, наблюдается у 9,7—10% всех больных с опухолями мозга. По нашим данным, она наблюдается несколько чаще — у 14,8% больных. Нарушение обоняния бывает тем глубже, чем выше внутричерепное давление и чем длительнее оно существует.
Следует заметить, что при исследовании обоняния необходимо, чтобы у больного было ясное сознание и исключена зависимость изменения аносмии от процессов в полости носа.

Нарушение обоняния и параличи при опухолях мозга
Аносмия появляется обычно лишь после длительного существования повышенного внутричерепного давления. Поэтому как общий признак опухоли мозга нарушение обоняния не имеет существенного значения.
Однако аносмия, наряду с другими симптомами, является местным признаком опухоли передней черепной ямки. В этих случаях обоняние может утрачиваться только на стороне опухоли или быть пониженным на этой стороне резче, а внутричерепное давление может оставаться нормальным или быть слабо повышенным.
Односторонняя аносмия, наблюдающаяся на стороне, где атрофирован сосок зрительного нерва, может сочетаться с синдромом Фостер-Кеннеди.
Относительно механизма возникновения аносмии при повышении внутричерепного давления нет единого мнения. Высказывавшийся прежде взгляд о зависимости ее от застойных явлений в обонятельных нервах должен быть отвергнут на том основании, что в противоположность зрительному нерву обонятельные нервы не имеют достаточно крупных сосудов, застойные явления в которых могли бы привести к нарушению их функций. Более вероятной причиной аносмии, по-видимому, является сильное прижатие унцинатной и гиппокамповой извилин височных долей к основанию черепа в связи с расширением боковых желудочков или сдавлением лобными долями первичного обонятельного центра (bulbus olfactorius) и обонятельного тракта.
Парезы и параличи черепно-мозговых нервов
Парезы и параличи черепных нервов при опухолях головного мозга должны рассматриваться в первую очередь как первичные очаговые симптомы или симптомы по соседству. Но при опухолях они могут быть следствием резко повышенного, внутричерепного давления. Возможность возникновения нарушения функций черепных нервов в связи с общим повышением внутричерепного давления доказывается клиникой первичных, а также некоторых закрытых форм водянок, мозга, при которых парезы черепных нервов наблюдаются довольно часто.
Основные причины парезов и параличей черепных нервов, при повышенном внутричерепном давлении следующие: усиленное давление спинномозговой жидкости на ядра черепных нервов, заложенных в области сильвиева водопровода и на дне IV желудочка; прижатие к костям основания черепа интрадуральных отделов нервов мозгом, увеличенным в своих размерах в связи с внутренней водянкой, опухолью, реактивным отеком и набуханием; сдавление корешков и ядер нервов в связи с вклиниванием содержимого средней черепной ямки в отверстие мозжечкового намета или содержимого задней черепной ямки в большую затылочную дыру. Причинами же параличей и парезов слухового нерва (обеих его ветвей), помимо- указанных выше, считают также и специальный механизм, связанный с повышением давления во внутреннем ухе.
Старые авторы (Брунс, Оппенгейм и др.) основное значение в возникновении парезов и параличей черепных нервов на почве повышения внутричерепного давления приписывали прижатию последних к костям основания черепа увеличенным в своих размерах мозгом. Именно в этом обстоятельстве они видели причину часто наблюдающегося при повышенном внутричерепном давлении пареза отводящего нерва, который проходит почти по всему основанию черепа. Действительно,
нервные стволы в этих случаях обычно являются уплощенными п нередко растянутыми. Но этот механизм нарушения функции черепно-мозговых нервов вряд ли является единственным.
При опухолях, расположенных в большой цистерне мозга и по входе в позвоночный канал и вызывающих водянку не только боковых и III желудочков, но и IV желудочка, с расширением сильвиева водопровода, парезы черепных нервов могут возникать в результате давления спинномозговой жидкости на ядра глазодвигательных и черепных нервов, расположенных на дне IV желудочка. Продолговатый мозг и варолиев мост в этих случаях представляются уплощенными, а сильвиев водопровод резко растянутым — диаметром с гусиное перо и даже карандаш. В той или иной степени, страдают функции всех черепных нервов, но чаще всего отводящего, лицевого, кохлеарного и вестибулярного.
Однако наиболее частой причиной парезов черепных нервов является натяжение и сдавление их корешков, а также сдавление, их ядер в связи с ущемлением височной доли, реже задних отделов мозолистого тела в отверстие мозжечкового намета или миндалин мозжечка и продолговатого мозга в затылочную дыру.
Кушинг правильно оценил патогенетическое значение вклинения мозжечковых миндалин в затылочную дыру; в отдельных случаях они могут опускаться до уровня II и даже III шейного позвонка (рис. 6 и 7, стр. 28, 29). Втискиваясь между продолговатым мозгом и твердой мозговой оболочкой, миндалины сильно сдавливают соответствующую половину его, а также нередко оттесняют его в противоположную сторону. При этом страдают как ядра, так и корешки последних трех- четырех пар черепно-мозговых нервов (X, XI и XII).
Вклинивание миндалин мозжечка в затылочное отверстие обычно наблюдается при опухолях задней черепной ямки. Но оно может возникать и при опухолях больших полушарий мозга. Однако при последних более часто наблюдается выпячивание нижней извилины височной доли, реже — задних отделов мозолистого тела (splenium) в щель Биша или в отверстие мозжечкового намета. Втискиваясь в щель между краями отверстия и расположенным в нем мозговым стволом, указанные отделы височной доли сдавливают ножки мозга и особенно мозговой ствол на уровне четверохолмия. Чаще вклинившаяся часть охватывает мозговой ствол только с одной стороны в виде полумесяца (см. рис. 5). В результате мозговой ствол на соответствующей стороне сдавливается и уплощается. Но обычно он одновременно оттесняется в противоположном направлении и прижимается к вырезке в мозжечковом намете на другой стороне. Рейсе выпячивание височных долей бывает двусторонним, охватывая и сдавливая мозговой ствол с обоих боков.
Благодаря близости височной доли к отверстию мозжечкового намета вклинивание ее в это отверстие особенно часто наблюдается при опухолях, локализующихся в ней самой или по соседству от нее. Но оно может возникать и при опухолях других долей мозга. ЛеБо при изучении мозга больных, погибших в клинике Венсана, нашел тенториальное вклинивание при опухолях височной доли у 30% погибших, при опухолях остальных трех долей — у 15%. По-видимому, действительный процент вклинивания височной доли значительно выше, так как во многих случаях возникновения его срочное оперативное вмешательство спасает жизнь больным.
При височном вклинивании, наряду с проводниковыми нарушениями, наиболее часто наблюдаются различной интенсивности парезы глазодвигательного, блоковидного, отводящего нервов, парез взора, нистагм.
При опухолях больших полушарий одновременно с вклиниванием височной доли в отверстие мозжечкового намета может возникать и вклинивание миндалин в затылочное отверстие. В результате сочетания этих двух вклиниваний может возникнуть нарушение функций большого числа черепно-мозговых нервов.
Таким образом, при опухолях головного мозга нарушение функций черепных нервов может зависеть не только от прямого воздействия опухоли на ядра или корешки их, но и быть результатом повышенного внутричерепного давления. Поэтому при наличии последнего использование поражения черепных нервов для целей топической диагностики должно производиться с осторожностью. В подобных случаях всегда необходимо обсудить вопрос о том, не является ли поражение их следствием повышения внутричерепного давления. При невозможности исключить эту зависимость не следует придавать нарушению функций черепных нервов существенного значения при установлении топического диагноза и целесообразно прибегнуть к вентрикулографии. В противном случае возможны грубые диагностические ошибки, например, принятие опухоли больших полушарий за опухоль задней черепной ямки.
При разграничивании поражений черепно-мозговых нервов как симптомов первичноочагового характера поражений, вызванных повышенным внутричерепным давлением, необходимо принимать во внимание следующие данные. Поражение функции черепно-мозговых нервов до развития повышения внутричерепного давления свидетельствует о первично- очаговом характере его. Возникновение же поражений этих нервов на фоне повышенного внутричерепного давления не исключает, но делает сомнительным его первичноочаговый характер.
Медленное и прогрессирующее нарастание нарушений функций черепно-мозговых нервов говорит в пользу первичного поражения их, а быстрое развитие на фоне острого нарастания общемозговых симптомов — в пользу зависимости их от повышения внутричерепного давления. Об этом свидетельствует также колебание интенсивности нарушения функций, например, нарастание ее во время приступа головной боли, ослабление ПОД влиянием интенсивной дегидратации или после вентрикулопункции. Особенно лабильны некоторые проявления, например, двоение, шум в ушах, слабость лицевой мускулатуры, поперхивание, икота, размеры зрачков, головокружение (от повышения внутричерепного давления), которые могут то усиливаться, то ослабевать или на некоторое время совершенно исчезать.
Двустороннее ослабление или утрата роговичных рефлексов указывает на зависимость нарушения функций тройничного нерва от повышения внутричерепного давления, а не от местного процесса.
Однако вышеуказанные особенности поражения черепно-мозговых нервов при опухолях мозга на почве общего повышения внутричерепного давления имеют лишь относительное значение. При опухолях мозга поражение черепных нервов, являясь очаговым симптомом по соседству, может быть различным по своей интенсивности и наблюдаться как справа, так и слева. При повышении внутричерепного давления поражение их может иметь стойкий и резко выраженный характер и локализоваться только на одной стороне.
Примером могут служить следующие два наблюдения.
В октябре 1935 г. в клинику поступила больная Е., 25 лет, с жалобами на шум в правом ухе, онемение и парестезии в левой половине лица, пошатывание при ходьбе, головную боль и утрату зрения. Заболевание началось летом 1934 г. головными болями в темени и левой половине затылка. В марте — апреле 1935 г. появились парестезии в форме бегания мурашек, жжения и онемения в левой половине лица и вскоре прерывистый шум в правом ухе, синхронный, судя по описанию больной, с пульсом и головокружением. Парестезии держались стойко, шум и головокружение временами исчезали. В июле присоединилось пошатывание при ходьбе вправо, в начале сентября ослабло зрение, и больная очень скоро ослепла. Объективно у больной имелись: почти полная утрата всех функций (включая и двигательную) левого тройничного нерва с утратой роговичного рефлекса, легкий правосторонний гемипарез, ослабление слуха на оба уха, резче на правое, спонтанный горизонтальный и вращательный нистагм (вправо — 27 секунд, влево — 25 секунд), неотчетливые мозжечковые симптомы справа, уклонение при ходьбе и поворотах вправо. На глазном дне — атрофия сосков зрительных нервов после застоя.
В этом случае стойкое и значительное выпадение функций тройничного и подъязычного нервов, казалось бы, свидетельствовало об опухолевом заболевании мозга; между тем это было обусловлено закрытой водянкой и значительным расширением IV желудочка.
Приведенные наблюдения служат иллюстрацией правильности высказанного выше положения, что при повышении внутричерепного давления использовать поражения черепно-мозговых нервов в качестве признаков опухолевого заболевания мозга вообще, а при наличии такового — в качестве первичноочаговых симптомов, необходимо осторожно, с учетом всех других данных. В частности, при опухолевых заболеваниях мозга всегда следует иметь в виду и возможность возникновения их в зависимости от общего повышения внутричерепного давления.
- Опухоли
Растущая в просвет спинномозгового канала опухоль нервной ткани или опухоль головного мозга способны стать причиной частичной или полной утраты двигательных функций конечностей. Аналогичное действие оказывают метастазы в позвонках и переломы на их фоне. В этих случаях к инфильтрации и сдавлению нервной ткани присоединяется ещё и кровоизлияние из-за повреждения опухолью сосудов – микроинсульт или перекрытие кровотока по ним.
- Хронические заболевания
И большая группа причин парализации – хронические заболевания нервной системы или аутоиммунные процессы, к примеру, рассеянный склероз. В последние годы выросла заболеваемость третичным сифилисом, плохо пролеченным в эпидемию начала 90-х годов, диагностируется забытая за полвека спинная сухотка.
Симптомы проявления
Паралич проявляется изменением тонуса мышц, при центральном генезе в сторону спазма, снижением мышечной силы и нормальных рефлексов и появлением не свойственных человеку. Меняется чувствительность ног, они не ощущают боли и нет ощущения земли, постановку ноги при шаге приходится контролировать зрением. После присоединяются атрофические изменения мышц и кожи. Нередко отсутствие движение сопровождается нарушением функции тазовых органов: отсутствие самостоятельного мочеиспускания и дефекации.
- Скорость развития парализации
Острая парализация развивается при травме и инсульте, во всех остальных случаях симптомы появляются на протяжении времени и постепенно нарастают. Если после травмы в течение двух суток нет признаков восстановления функций, то ест все основания подозревать нарушение целостности спинного мозга.
- Отличия центрального и периферического паралича
Нижний парапарез или параплегия чаще вызывается поражением спинного мозга, реже – головного, и совсем нечасто при периферической нейропатии. Если выключается из движения вся нога, то парез имеет центральную природу.
Если парез ноги захватывает нижнюю её часть, то связан с повреждением нервного ствола, иннервирующего отдельные группы мышц голени, а не патологией мозга.
У алкоголиков развивается парез обеих ног с нарушением движений стоп, это следствие повреждения крупных нервов.
Лечение
При травме первая помощь – сохранение неподвижности при извлечении и транспортировке пострадавшего. В острый период требуется госпитализация, возможно, после обследования будет решаться вопрос о целесообразности хирургического вмешательства, уменьшающего сдавление мозга.
На втором этапе начинается реабилитация, которая будет продолжаться до полного восстановления движений, в противном случае – всю жизнь.
Массаж и инновационные аппаратные методики, скелетное вытяжение и лечебная физкультура, всё это не окажется бесполезным, если реализовывать все этапы реабилитации будут врачи-неврологи клиники "Медицина 24/7".
В конце января Алеше удалили опухоль в левом полушарии головного мозга — заднелобной области. Правую руку парализовало. Благодаря реабилитации удалось частично восстановить ее функции. Чтобы рука заработала полностью, реабилитацию нужно продолжать, но она стоит дорого.
— Мам, пообещай, что у меня будет собака! Я уже и имя ей придумал — Лайк! Ну пожалуйста! — Алеша умоляюще смотрит на маму.
— У нас квартира маленькая, одна комната. Где твоя акита-ину будет жить? Ей же место нужно! И стоит она дорого.
— Но ты сказала, что подумаешь! После операции! — У Алеши на глаза наворачиваются слезы.

— Сынок, тебе сначала нужно руку восстановить.
— Я восстановлю! Я каждый день буду гулять с собакой! Обещаю!
Первый раз она плакала, глядя на сына в родзале. Плакала от счастья, несмотря на очень тяжелые роды, на то, что малыш появился на свет обвитым пуповиной, и понимая, что придется поднимать его самой.

В четыре года в селе Знаменка, недалеко от дома, где жила его бабушка, Алешу сбила машина. 20-летний водитель не заметил ребенка на пешеходном переходе.
«Я тогда на коленях молилась. Водителю, который был в не очень адекватном состоянии после того, как травку покурил, сказала: “Если ребенок выживет, писать заявление на тебя не буду. Отпущу”. И отпустила, когда врачи сказали, что все органы и кости у Алеши целы.
У сына диагностировали сотрясение мозга и гематомы. 12 дней мы провели с ним в больнице.
После выписки из больницы Алеша стал время от времени жаловаться на головокружение, тошноту. Анна волновалась, но списывала все на последствия сотрясения. Надеялась, что со временем все пройдет.
Лечились от эпилепсии, но улучшений не было
Она поддерживала увлечение сына, помогала ему покупать запчасти для новых изобретений. Переживала только, что Алеша страшный перфекционист.

Дальнейшее обследование проходило в Уфе. В головном мозге Алеши врачи обнаружили какое-то новообразование. Предположили — киста. Сказали, что ее нужно удалять, но при этом предупредили: это опасно. Она находится в таком месте, что ребенок на всю жизнь может остаться инвалидом.
«Нам так долго повторяли: “Эпилепсия. Эпилепсия. Лечитесь от эпилепсии”. Мы и лечились довольно долго.
Денег хватило только на 10 дней реабилитации
Как только Алеша отошел от наркоза, стало понятно, что правая рука у него все-таки обездвижена. Но шанс ее восстановить есть, если срочно начать реабилитацию.


Сейчас Алеша может почти все делать правой рукой сам. Конечно, одеваться ему пока сложновато. И не всегда удается удержать в ложке еду. Но он очень старается. Надеется, что у него, наконец-то, появится собака и они вместе пойдут гулять. А еще он сможет продолжить свои изобретения.
Очередной курс реабилитации, который так необходим Алеше, дорогой. Собрать на него деньги Анна самостоятельно не сможет. Она сейчас не работает. Помогите Алеше!
Параличом называют полную утрату произвольных движений в различных частях тела. Этот симптом возникает при многих заболеваниях нервной системы.
Произвольными движениями скелетной мускулатуры человека управляет моторная область коры головного мозга. В ней находятся гигантские нервные клетки (их называют пирамидными нейронами), отростки которых спускаются в спинной мозг.
В спинном мозге отросток каждой пирамидной клетки передает нервный импульс следующему нейрону, который несет его к соответствующей мышце. Если эта цепочка прерывается в результате врожденного порока развития, травмы или заболевания, возникает паралич.

Причины и механизм развития
Паралич может являться следствием следующих патологических процессов:
- объёмных образований в головном или спинном мозге;
- острого нарушения мозгового или спинального кровообращения;
- абсцессов мозга;
- спинальных и черепно-мозговых травм;
- демиелинизирующих заболеваний (рассеянного энцефаломиелита, рассеянного склероза);
- воспаления спинного или головного мозга.
Произвольными движениями скелетных мышц управляет моторная зона коры головного мозга. В ней находятся пирамидные нейроны – гигантские нервные клетки, отростки которых спускаются в спинной мозг. Там отросток каждой пирамидной клетки передаёт нервный импульс следующему нейрону, который несёт его к соответствующей мышце. При прерывании цепочки в результате врождённой аномалии развития, патологического процесса или повреждения возникает паралич.
Двигательные нервные клетки, которые находятся в спинном мозге, не только принимают и передают нервные импульсы от головного мозга. Они сами осуществляют простые рефлексы, частично регулируют тонус мышц. Например, когда человек неосознанно отдёргивает руку от горячего предмета, его головной мозг почти не принимает в этом участия, поскольку нервная цепочка замыкается в спинном мозге.
Поэтому при повреждении коры головного мозга мышцы становятся вялыми лишь на некоторое время. Затем их тонус повышается, рефлексы усиливаются, но произвольные движения по-прежнему невозможны. Этот вид двигательного расстройства называют спастическим параличом.
Когда повреждаются двигательные нервные клетки спинного мозга или периферические нервы, к соответствующим мышцам вообще перестают поступать нервные импульсы. Они становятся вялыми, со временем уменьшаются в размерах. Развивается атрофия мышц. Такой паралич неврологи называют вялым.
В каких мышцах может развиваться паралич?
Параличи, в зависимости от повреждения того или иного отдела нервной системы, могут развиваться в разных частях тела. Параличи в разных группах мышц имеют следующие названия:
паралич одной верхней или нижней конечности – моноплегия;
паралич обеих ног или рук – параплегия, (возникает при повреждении спинного мозга);
паралич левой или правой половины тела – гемиплегия, (развивается у пациентов, страдающих инсультом);
тетраплегия – паралич всех четырёх конечностей,
Симптомы
Основной признак паралича – отсутствие мышечной силы в поражённой мышце или группе мышц. В зависимости от того, какая мышца поражена, у пациента может нарушаться походка, свисать голова, стопа, отсутствовать мышечная сила в конечностях. Параличи черепно-мозговых нервов проявляются следующими симптомами:
нарушением движения глазных яблок;
другими симптомами, которые связаны со слабостью или полным нарушением функции лицевых мышц.
Признаки центрального паралича прямо зависят от уровня поражения. Если патологический процесс развивается в центральной извилине коры головного мозга, функция верхней и нижней конечности выпадает с противоположной стороны патологического очага. При повреждении пирамидальных волокон ствола мозга головы возникает гемиплегия с противоположной стороны, сочетающаяся с центральным параличом мышц лица и половины языка. Двустороннее поражение центрального двигательного нейрона черепно-мозговых нервов проявляется псевдобульбарным параличом.
Центральный паралич проявляется следующими признаками:
повышением сухожильных рефлекторных восприятий, которое сопровождается расширением рефлексогенной зоны;
возникновением патологических рефлексов и синкинезий (непроизвольных движений конечностью или иными частями тела, которые сопутствуют другому пассивному или произвольному движению).
Повышение тонуса мышц происходит рефлекторно. При этом мускулатура находится в постоянном напряжении. Сопротивление осуществлению пассивных движений требует приложения значительных усилий.
Периферический паралич – результат поражения второго двигательного нейрона. Наблюдается послабление или полное отсутствие сухожильных рефлексов, снижение мышечного тонуса, атрофия мышц, дегенерация нервного волокна. Из-за гибели нервных волокон происходит разбалансировка мышцы. Клиническая картина периферического паралича зависит от уровня и степени поражения периферического нейрона. Если в патологический процесс вовлекаются передние рога и ядра черепных нервов, периферический паралич сочетается с мышечной атрофией и характерными фасцикулярными подёргиваниями.
Двигательные расстройства, обусловленные патологией ядер и ствола мозга, черепно-мозговых нервов, представляют собой бульбарный паралич. В случае деформации периферического нерва возникает паралич иннервируемой им мышцы. Из-за того, что периферические нервы содержат чувствительные волокна, у пациентов нарушается чувствительность. При поражении шейного, плечевого, поясничного и крестцового сплетений возникает периферический паралич мышц, которые иннервируются данным сплетением, и отсутствие чувствительности.
Обследование пациентов
Для того чтобы установить причину и вид паралича, неврологи Юсуповской больницы проводят комплексное обследование пациента. Во время опроса врач спрашивает у пациента, в каких мышцах отсутствует сила, когда он заметил расстройство двигательной функции и по какой причине оно возникло. Невролог уточняет, не было ли аналогичных заболеваний у родственников больного, не связывает ли он развитие патологического процесса с наличием вредных веществ (органических растворителей, солей тяжёлых металлов) в окружающей среде.
Затем врач проводит неврологический осмотр:
- оценку мышечной силы по пятибалльной шкале;
- поиск других симптомов неврологической патологии (асимметрии лица, отсутствия рефлексов, истончения мышц, косоглазия);
- определение чувствительности, высоты рефлексов.
Обследование пациентов в клинике неврологии Юсуповской больницы проводят с помощью инновационных методов исследования. Электронейромиографию выполняют ведущие специалисты в области физиологии нервной системы – нейрофизиологи. Они с помощью компьютерной программы проводят оценку скорости проведения нервного импульса по нервным волокнам, определяют блоки проведения.
Анализируя данные электроэнцефалографии, оценивают электрическую активность разных участков головного мозга. С помощью компьютерной и магнитно-резонансной томографии головного и спинного мозга послойно изучают строение этих анатомических структур, выявляют нарушение структуры их ткани, определяют наличие абсцессов (полостей, заполненных гноем), кровоизлияний, опухолей, очагов распада нервной ткани. Магнитно-резонансная ангиография позволяет оценить проходимость и целостность внутричерепных артерий, обнаружить объёмные процессы головного мозга. При наличии показаний пациенты имеют возможность получить консультацию нейрохирурга.
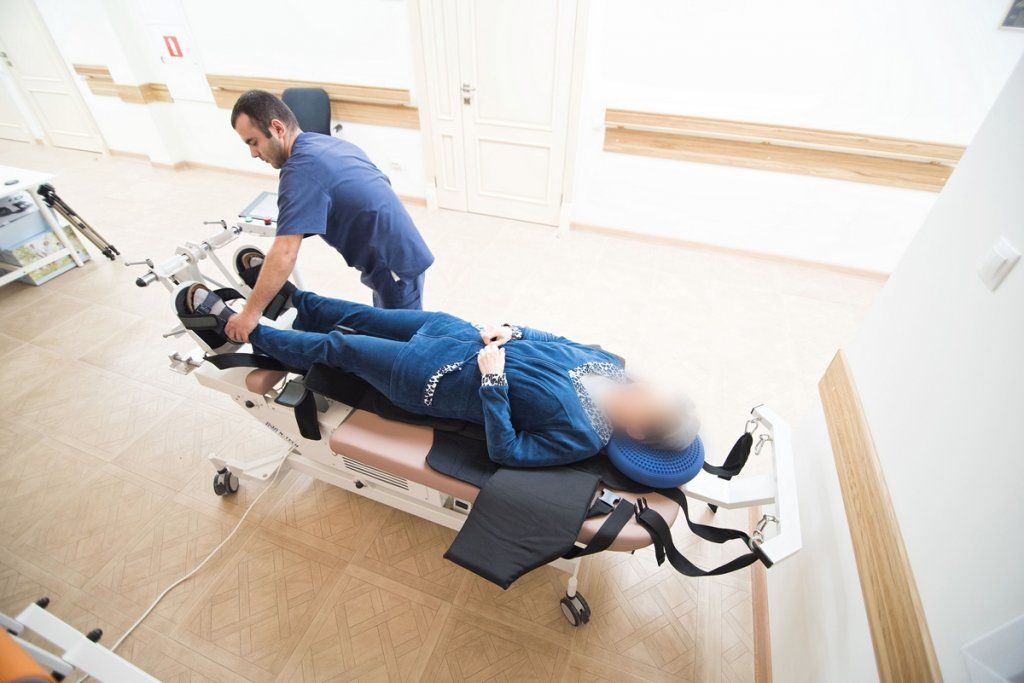
Комплексная терапия
Неврологи Юсуповской больницы индивидуально подходят к выбору метода лечения каждого пациента. Схему терапии составляют в зависимости от заболевания, вызвавшего паралич, степени и уровня поражения нервной системы. Лечение центрального паралича проводят одновременно с терапией основного заболевания. Лекарственная терапия параличей направлена на усиление обмена веществ в нервах, микроциркуляции крови, улучшение нервной и синаптической проводимости.
Специалисты клиники реабилитации широко применяют физиотерапевтическое лечение параличей, различные виды массажа, лечебную физкультуру, рефлексотерапию. С помощью электрофореза в организм вводят медикаменты, улучшающие кровоснабжение поражённого участка мозга. При воспалительных заболеваниях нервной системы используют УВЧ и СВЧ-терапию. Электростимуляция в районе обездвиженной конечности, выполненная по двигательным точкам мышц-антагонистов, снимает повышенный тонус и снижает ответную рефлекторную реакцию парализованных мышц.
Электростимуляцию совмещают с иглорефлексотерапией и приёмом мышечных релаксантов. Чтобы снизить риск возникновения контрактур, физиотерапевты выполняют тепловые процедуры – аппликации тёплого озокерита или парафина. Положительную динамику иногда наблюдают при использовании холода.
Медикаментозную терапию центрального паралича проводят бензодиазепинами, баклофеном, дантроленом, антихолинэстеразными средствами. Физическую реабилитацию начинают с массажа. Спустя одну или полторы недели начинают занятия лечебной физкультурой.
Прогноз восстановления нарушенной двигательной функции зависит от заболевания, которое стало причиной паралича, степени тяжести и объёма поражения нервной системы. Для ускорения выздоровления пациента в Юсуповской больнице используют эрготерапию, механотерапию с помощью новейшей аппаратуры ведущих мировых производителей, обеспечивают психологическую поддержку пациента.
Результат лечения пациента во многом зависит от того, своевременно ли начато восстановительное лечение и адекватна ли терапия. Поэтому при появлении первых признаков паралича звоните по телефону контакт-центра. Пациентов с остро развившимся параличом в клинику неврологии Юсуповской больницы госпитализируют ежедневно круглосуточно. Если нарушение двигательной функции развивается медленно, можно получить консультацию невролога в удобное время.
Читайте также:





