Нейрохирурги об опухоли мозга
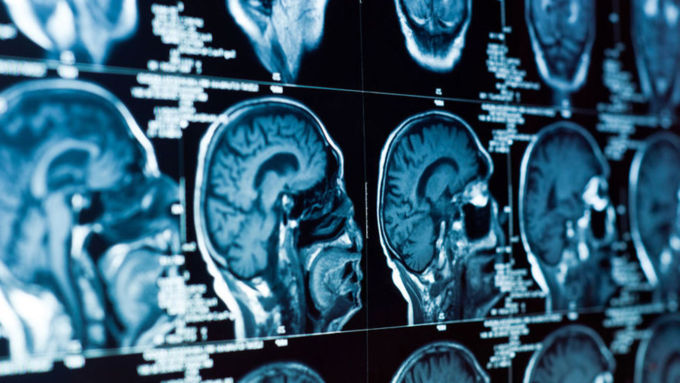
Рак мозга – заболевание, которое вызывает в обществе много вопросов и обсуждений. Этот недуг не смогли побороть Дмитрий Хворостовский, Жанна Фриске, Валерий Золотухин и др. А теперь вся страна следит за новостями о состоянии здоровья Анастасии Заворотнюк. Если даже многие знаменитости, у которых много ресурсов, не всегда могут справиться с этой болезнью, то как быть всем остальным?
Особенный рак

– Дмитрий Андреевич, давайте начнем с самого простого. Рак мозга – что это вообще за болезнь?
– Я бы сказал, что рак мозга – это, по сути, неправильный термин, он не обозначает какую-то конкретную опухоль. Нейроонкологических заболеваний много, и все они по-разному называются.
Раковая опухоль поражает любой орган человеческого тела: желудок, легкие, печень и т.д. Да, нейроонкология – это часть общей онкологии. Но головной мозг очень специфичен. Он состоит из нейронов – особых клеток, которые соединяются между собой миллиардами связей. Поэтому можно сказать, что нервная система – это даже не компьютер по уровню сложности. Я бы сказал, что она сложнее, чем сама галактика.
Поэтому нейроонкологические заболевания – отдельная специфика. Вот смотрите: если опухоль растет из печени – это рак печени, если из легких – это рак легких и так далее. В этих случаях болезнь развивается по стадиям: первая стадия, вторая стадия, на третьей клетки метастазируют, а на четвертой уже разносятся по всему организму. А вот в головном мозге опухоль практически не метастазирует. Обычно она растет компактно, одним очагом. Есть всего лишь два-три вида опухоли, которые могут разноситься по организму, и встречаются они редко. Например, медуллобластома.
У нас по степеням делится только гистология. Если первая степень – это доброкачественная опухоль, то четвертая степень – самая злокачественная.
– Поэтому рак мозга и считается особенным онкологическим заболеванием?
– Отчасти поэтому. Но главное коварство опухолей мозга заключается в другом. Специфика такова, что опухоль может быть злокачественной и довольно большой, но она находится в доступной для хирурга зоне, в так называемой "немой зоне", в той области, которая мало отвечает за какие-то функции: за движение, речь, память и т.д. Около 50% всего вещества мозга – это немые зоны. Тогда эту злокачественную опухоль можно без проблем убрать в пределах здоровых тканей.
А бывает доброкачественная опухоль, но она расположена в тех структурах, которые для хирурга практически недоступны. Допустим, клетки, отвечающие за работу сердца, за артериальное давление находятся в стволе мозга. И вот представьте, что там находится доброкачественная опухоль. Близок локоток – да не укусишь. С практической точки зрения ее бывает очень трудно убрать, или она вообще неоперабельная. Поэтому у нас понятие злокачественности и доброкачественности, операбельности и неоперабельности опухоли несколько относительное.

– Значит, злокачественные и доброкачественные опухоли могут быть одинаково опасны для человека?
– Так тоже нельзя сказать. Доброкачественную опухоль гораздо проще вылечить. Мы удаляем ее практически в любой локализации, и у человека наступает выздоровление. Правда, если опухоль росла из тех зон головного мозга, которые ответственны за какие-либо функции, они могут пострадать. В этом случае у пациента может в дальнейшем наблюдаться какой-либо определенный неврологический дефицит. Допустим, слабость в руке, онемение в ноге или еще что-то в этом роде.
А вот если клетки злокачественные, то здесь мы работаем совместно с онкологами. Такие пациенты подлежат комбинированному лечению. Нейрохирург делает свою работу: оперирует больного, удаляя опухоль в пределах здоровых тканей. Затем, в зависимости от гистологии, принимается решение о проведении химической или лучевой терапии. После этого люди у нас наблюдаются. Через определенное время, когда мы убедились, что продолженного роста нет, мы снимаем их с учета.
– В прессе часто звучит название "глиобластома". Действительно ли это самый агрессивный вид раковой опухоли мозга?
– На самом деле я бы так не сказал. Да, она весьма агрессивна, но есть и более агрессивные опухоли. Например, саркома. Всего существует около 30 различных наименований злокачественных опухолей. В диагнозе мы, как правило, пишем "объемное образование головного мозга". А затем уже идет расшифровка: что за опухоль, какой степени злокачественности.
Как лечат опухоли мозга?
– Всегда ли больным необходима операция? Или же в некоторых случаях можно обойтись лучевой и химиотерапией?
- Нет, хирургически удалять опухоль приходится не всегда. Технический прогресс стремительно развивается. Мне есть, что вспомнить, ведь я уже 43 года в нейрохирургии. Еще в недалеком прошлом был только хирургический метод лечения. Но сейчас есть методы стереотаксической лучевой терапии, такие, как гамма-нож и кибернож. Они позволяют сделать операцию, не проводя трепанацию черепа. Но такие методы подходят только для опухолей небольших размеров. Гамма-нож справляется с опухолью до 2,5-3 сантиметров в диаметре. Кибернож – до 5-6 сантиметров. Поэтому сегодня не всегда приходится прибегать к хирургическому методу лечения.
– А у нас в крае тоже используют гамма-нож и кибернож?
– К сожалению, в Алтайском крае ни гамма-ножа, ни киберножа пока нет. Для Алтайского края такое оборудование – большая роскошь. Оно очень дорогостоящее, поэтому должно в достаточной степени эксплуатироваться. В Алтайском крае попросту не наберется столько пациентов, чтобы организовать поток. Но планы по приобретению стереотаксического оборудования есть. Тогда, конечно, мы будем принимать больных и из других регионов. Сейчас пациентов, которым необходимо лечение гамма-ножом и киберножом, мы в основном отправляем в Новосибирскую область.
– Насколько распространены онкологические заболевания мозга?
– На это можно смотреть по-разному. Конечно, это всего полтора процента от числа всех онкологических заболеваний. Это очень мало. Но на это можно взглянуть и с другой стороны. Население Алтайского края – 2 300 000 человек. Каждый в год мы проводим около 300 операций по удалению опухолей мозга. И еще около 100 человек отправляем на лечение в другие регионы. С этой точки зрения, я бы сказал, больных довольно много. В основном поражается, к сожалению, самая работоспособная часть населения. Но оперируем мы всех. Вспоминаю свою молодость, когда на 65-летнего человека смотрели и думали: "а зачем ему вообще операция?". Сейчас ограничений нет. Понятие "старческий возраст" ушло из обихода. Оперируем и в 70, и даже в 80 лет.
– А что приводит к смерти человека?
– К смерти приводит продолженный рост. Когда лишняя ткань все прибывает, мозг значительно увеличивается в размерах и в полости черепа создается высокое давление, и от этого человек погибает. Удалить уже практически невозможно. Вернее, удалить можно, но при этом удалятся важные зоны мозга, и человек просто перестанет быть человеком. Перейдет в вегетативное состояние. Или второй вариант: опухоль прорастает в жизненно важный центр. Отказывают нужные для организма функции, и человек погибает.
– И какие прогнозы для больных раком мозга? В СМИ часто пишут конкретные сроки, сколько человек может прожить с опухолью мозга.

– Нехороший вопрос. Хотя я понимаю, что он очень важный. Нужно понимать, что в случае с мозгом все сугубо индивидуально. Многое зависит от гистологии. Мы можем сделать все возможное, что в наших силах. На самом высоком уровне провести оперативное вмешательство, лучевую и химиотерапию. Но если клетки опухоли сверхзлокачественные, то мы можем только продлить человеку жизнь. К сожалению, мы еще не достигли такого уровня, чтобы гарантировать человеку полное выздоровление.
Сроки реабилитации тоже индивидуальные. Все зависит от того, в каком возрасте пациент, где была расположена опухоль, понадобилась ли ему лучевая или химиотерапия после операции. Я бы не сказал, что есть какая-то общая картина для больных со злокачественной опухолью мозга.
Стоит ли паниковать?

– Есть ли какие-то симптомы, по которым можно распознать рак мозга вовремя?
– Клиника здесь двоякая. Она делится на общемозговые симптомы и локально-очаговые симптомы. Вот представим себе: если у человека опухоль растет в малом тазу или в брюшной полости. Это обширные пространства, растяжимые мягкие ткани. Опухоль может свободно расти, ничего не сдавливая, и достигать больших размеров. А теперь представим замкнутую полость черепа. Это закрытое шарообразное пространство. И внутри – полтора килограмма вещества мозга. И если опухоль начинает расти, внутри черепной коробки становится тесно. А раз тесно, то первое, чем начинает проявляться болезнь, – головные боли, преимущественно в утренние часы. Затем это может сопровождаться тошнотой, рвотой.
И второе – это очаговая симптоматика. В зависимости от того, в какой зоне мозга растет опухоль, клиника будет меняться. Допустим, опухоль растет в лобной доле, справа. В этом случае человек потихоньку станет замечать, что его левая рука потихоньку слабеет, неточно выполняет движения. Значит, поражена двигательная зона. Если опухоль растет в теменной зоне, которая отвечает за чувствительность, у человека на левой руке могут начать неметь пальцы. Если опухоль локализуется слева в височной доле, где находится речевой центр, человек станет замечать, что ему стало труднее подбирать слова, говорить.
В этом случае нужно обратиться к неврологу и пройти обследование.
– А есть ли наследственная предрасположенность к раку мозга?
– То, что существуют наследственные факторы при онкозаболеваниях, давно доказано. Я помню одну семью, это было в начале моей карьеры. Я оперирую отца. Удаляю у него опухоль. Проходит лет 10-15, он привозит своего ребенка. У него та же локализация и та же гистология. Он спросил меня, передается ли это по наследству. Сказал, что у него есть еще один сын. Я ему предлагаю: "Лучше привезите, мы его обследуем". Обследовали: тоже опухоль. Удалили, пока еще не было никаких клинических симптомов.
Такие случаи давно описаны в литературе. Действительно, наследственная предрасположенность есть.
– А какие существуют факторы риска? В СМИ сейчас пишут о том, что процедура ЭКО может спровоцировать развитие опухоли.
– Факторы риска те же, что и в общей онкологии. Вообще, когда я начинал свою деятельность, онкологических заболеваний было намного меньше. Если посмотреть на экологическую обстановку в мире, то причины становятся понятны. Любой прогресс несет в себе как положительное, так и отрицательное.
А вот на вопрос про ЭКО я не отвечу. Я не изучал никогда эту тематику. Чтобы что-то утверждать, нужна статистика и серьезные исследования. Берутся группы людей, которые получали такую услугу и которые не получали. И наблюдение за ними ведется годами. Поэтому невозможно ответить точно, влияет это как-то на развитие опухоли или нет.
– Что вы можете посоветовать людям, которые после новостей в СМИ начинают переживать за себя и искать у себя признаки болезни?
– Если обо всем постоянно переживать, можно просто свихнуться. Все-таки если обратиться к статистике, нейроонкология – это очень маленький процент от всех других заболеваний. Настолько маленький, что паниковать уж точно не стоит.
Есть вполне четкие клинические симптомы, о которых я уже сказал. Появляется клиника – обращайтесь сразу к неврологу, и он проведет обследование.
Этиология и патогенез опухолей головного мозга
Классификация опухолей головного мозга
Клиника опухолей головного мозга
атрофию дисков зрительных нервов, кровоизлияния в навколодискових отделах сетчатки. Конечной стадией застойных дисков является их вторичная атрофия. При опухолях головного мозга атрофия зрительных дисков может быть и первичной, связанной не столько с повышенным внутричерепным давлением, сколько с непосредственным сжатием зрительных нервов, или перекреста их опухолью. Своеобразный феномен наблюдается при локализации опухоли в области базиса передней черепной ямки - синдром Фостера-Кеннеди - на стороне очага наблюдается простая атрофия, снижение остроты зрения до полной слепоты с развитием застойного диска зрительного нерва на противоположной стороне.
Кроме перечисленных основных признаков повышения внутричерепного давления возможны менингеальные симптомы, брадикардия, снижение давления, особенно диастоле-ного, циркуляторные расстройства, эпилептический синдром, который может быть как локальным, так и гипертензивным.
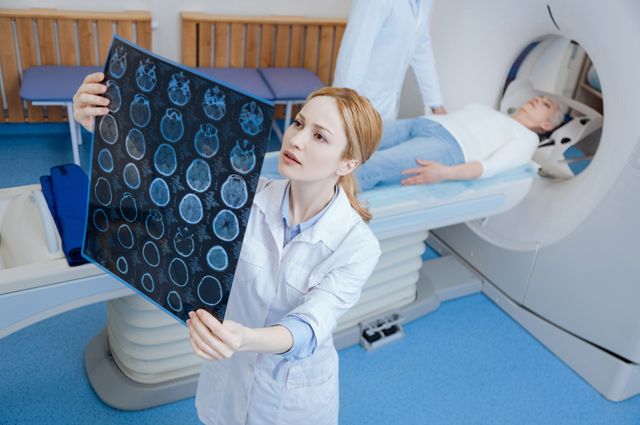
Диагностика опухолей головного мозга
Лечение опухолей головного мозга
- Хирургический профиль
- Абдоминальная хирургия
- Акушерство
- Военно полевая хирургия
- Гинекология
- Детская хирургия
- Кардиохирургия
- Нейрохирургия
- Онкогинекология
- Онкология
- Онкохирургия
- Ортопедия
- Оториноларингология
- Офтальмология
- Сосудистая хирургия
- Торакальная хирургия
- Травматология
- Урология
- Хирургические болезни
- Эндокринная гинекология
- Терапевтический профиль
- Аллергология
- Гастроэнтерология
- Гематология
- Гепатология
- Дерматология и венерология
- Детские болезни
- Детские инфекционные болезни
- Иммунология
- Инфекционные болезни
- Кардиология
- Наркология
- Нервные болезни
- Нефрология
- Профессиональные болезни
- Пульмонология
- Ревматология
- Фтизиатрия
- Эндокринология
- Эпидемиология
- Стоматология
- Детская стоматология
- Ортопедическая стоматология
- Терапевтическая стоматология
- Хирургическая стоматология
- Другое
- Диетология
- Психиатрия
- Генетические болезни
- Заболевания передающиеся половым путем
- Микробиология
- Популярные болезни:
- Герпес
- Гонорея
- Хламидиоз
- Кандидоз
- Простатит
- Псориаз
- Сифилис
- ВИЧ - инфекция
Все введенные данные обнулятся!
Вы действительно хотите прервать запись?
Прервать Продолжить запись
Если у Вас есть вопросы, звоните по телефону: 7 (499) 116-78-36
Каждая из представленных групп имеет в своей структуре опухоли различной степени злокачественности в зависимости от гистологической патоморфологии опухолей (WHO Classiffication of Tumors of the Central Nervous System (2007)):
Данный вид классификаций был разработан и внедрен в практику нейрохирургов для оптимизации подходов к лечению различных новообразований. В зависимости от степени злокачественности опухоли происходит выбор или комбинация наиболее эффективных методов лечения:
- наблюдение
- хирургическое удаление (максимально возможное/полное)
- облучение (радиотерапия/радиохирургия)
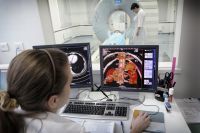
Для решения вопроса о выборе тактики ведения пациента необходимо иметь следующие данные: состояние пациента на момент принятия решения, МРТ/СКТ с контрастным усилением или без (зависит от патологии), результаты обследования узких специалистов (зависит от локализации опухоли).
Любая опухоль ЦНС независимо от гистологии, размеров и степени злокачественности имеет ряд проявлений которые могут и должны быть устранены нейрохирургами:
- рост опухолевой ткани в пределах интракраниального пространства влекущее к сдавлению жизненно важных структур, что в свою очередь может привести к инвалидизации или летальному исходу.
- имеющийся масс-эффект, который может привести к гибели пациента.
В нашей клинике Мы предлагаем Вам высоквалифицированную нейрохирургическую помощь на самом современной оборудовании.
В нашем распоряжении имеются:
- современные нейрохирургические микроскопы
- нейрохирургические многофункциональные столы
- эндоскопическая стойка с набором инструментов для различных видов вмешательств. Доступна 3D эндоскопия
- нейронавигация
- интраоперационный мониторинг (все виды интраоперационного нейромониторинга)
- транскраниальная магнитостимуляция и идентификация функционально важных зон головного мозга
- все виды МР и КТ диагностики
- одно из самых мощных нейрореабилитационных отделений для пациентов с неврологическим дефицитом.
 | Внешний вид операционной во время использования нейронавигации и эндоскопической стойки. |
 | Построение плана операции у пациента с опухолью в области мотороной коры, с использованием данных предоперационного нейрофизиологического кортирования зон мозга отвечающих за движения конечностей. |
 | Интраоперационное КТ исследование во время проведения нейрохирургической операции. |
Отделение специализируется на эндоскопической интракраниальной нейрохирургии (через небольшие размеры трепанационные отверстия и минальные разрезы, с минимальными рисками повреждения окружающих структур).
 | Вид разреза у пациентки оперированной эндоскопически по поводу опухоли основания передней черепной ямки через 1 месяц после операции. |
 | Внешний вид разреза через 1 месяц у пациентки после эндоскопического удаления эпидермоидной кисты височной доли слева. |
 | Внешний вид разреза после эндоскопического удаления невриномы слухового нерва (идентичен разрезу при невралгиях тройничного нерва и гемифациальном спазме). |
Список нозологий по которым оказывается высокоспециализированная помощь:
- опухоли основания черепа (за исключением трансназального удаления аденом гипофиза)
- глиальные опухоли головного мозга
- невриномы черепных нервов
- менингиомы различной локализации
- симптоматические кисты интракраниальной локализации
- аномалия Арнольда-Киари
- опухоли задне черепной ямки

Опухоли головного мозга — гетерогенная группа различных внутричерепных новообразований, доброкачественных или злокачественных, возникающих вследствие запуска процесса аномального неконтролируемого деления клеток, которые в прошлом являлись нормальными составляющими самой ткани мозга (нейроны, глиальные клетки, астроциты, олигодендроциты, эпендимальные клетки), лимфатической ткани, кровеносных сосудов мозга, черепномозговых нервов, мозговых оболочек, черепа, железистых образований мозга (гипофиза и эпифиза), или возникающих вследствие метастазирования первичной опухоли, находящейся в другом органе. Тип опухоли определяется клетками, её формирующими. В зависимости от локализации и гистологического варианта формируется симптоматика заболевания. Опухоли мозга встречаются относительно редко — около 1,5% среди всех видов опухолей.
Классификация
Опухоли мозга можно разделить на группы по следующим признакам.
По первичному очагу:
- Непосредственно в головном мозге.
- За пределами головного мозга (метастазирование опухоли).
По клеточному составу:
- Нейроэпителиальные опухоли (эпендимома, глиома, астроцитома). Развиваются непосредственно из мозговой ткани. Составляют порядка 60%.
- Оболочечные опухоли (менингиома). Развиваются из тканей мозговых оболочек.
- Опухоли гипофиза (аденома гипофиза). Формируются из клеток гипофиза.
- Опухоли черепных нервов (невриномы). Возникают по ходу черепных нервов.
- Метастазы из внемозговых очагов. Попадают в мозг из других очагов путём метастазирования.
- Дизэмбриогенетические опухоли. Возникают в процессе эмбриогенеза. Достаточно редкий, но серьёзный вид патологии.
Клинические проявления
Клинические проявления опухолей головного мозга определяются их расположением в ограниченном объёме полости черепа. Сдавливание или разрушение ткани мозга в области опухоли (за счёт прорастания новообразования) обуславливает так называемую первичную, или очаговую, симптоматику. По мере прогрессирования заболевания проявляется так называемая общемозговая симптоматика, обусловленная нарушением гемодинамики и внутричерепной гипертензией.
Очаговая симптоматика во многом определяется локализацией опухоли. Можно выделить следующие группы:
- Нарушение чувствительности. Снижается или исчезает способность воспринимать внешние раздражители, действующие на кожу — термические, болевые, тактильные. Может утрачиваться способность определять положение частей своего тела в пространстве. Например, с закрытыми глазами больной не способен сказать, держит он руку ладонью вверх или вниз.
- Спутанное сознания. Больной не узнаёт своих близких, где он живёт, забывает все буквы, но позже внезапно всё вспоминает.
- Двигательные нарушения (парезы, параличи). Снижается мышечная активность в связи с поражением путей, передающих двигательную импульсацию. В зависимости от локализации опухоли отличается и картина поражения. Могут развиваться как поражения отдельных частей тела, так и полные или частичные поражения конечностей и туловища. При нарушении передачи двигательной импульсации из коры головного мозга возникают параличи центрального типа, то есть сигнал из спинного мозга к мышцам поступает, они в гипертонусе, но управляющие сигналы головного мозга не поступают в спинной мозг, произвольные движения невозможны. При поражении спинного мозга развиваются периферические параличи, сигнал из головного мозга попадает в спинной мозг, но спинной мозг не может передать его мышцам, мускулатура в гипотонусе.
- Эпилептические припадки. Появляются судорожные припадки, возникающие из-за формирования очага застойного возбуждения в коре.
- Нарушение слуха и распознавания речи. При поражении слухового нерва происходит утрата способности получать сигнал от органов слуха. При поражении участка коры, отвечающего за распознавание звука и речи, для больного все слышимые звуки превращаются в бессмысленный шум.
- Нарушение зрения, распознавания предметов и текста. При расположении опухоли в районе зрительного нерва или четверохолмия наступает полная или частичная утрата зрения в связи с невозможностью доставить сигнал от сетчатки к коре головного мозга. При поражении областей в коре, отвечающих за анализ изображения, происходят разнообразные нарушения — от неспособности понимать поступающий сигнал до неспособности понимать письменную речь или узнавать движущиеся предметы. Нарушение речи устной и письменной.
- Вегетативные расстройства. Появляются слабость, утомляемость, больной не может быстро встать, у него кружится голова, происходят колебания пульса и артериального давления. Это связано с нарушением контроля за тонусом сосудов и влиянием блуждающего нерва.
- Гормональные расстройства. Изменяется гормональный фон, может колебаться уровень всех гипоталамо-гипофизарно зависимых гормонов.
- Нарушение координации. При поражении мозжечка и среднего мозга нарушается координация, изменяется походка, больной без контроля зрения не способен совершать точные движения. Например, он промахивается, пытаясь с закрытыми глазами достать до кончика носа, он не чувствует, как двигает пальцами рук и самой рукой. Неустойчив в позе Ромберга.
- Психомоторные нарушения. Нарушается память и внимание, больной становится рассеян, раздражителен, изменяется характер. Тяжесть симптомов зависит от величины и локализации области поражения. Спектр симптомов колеблется от рассеянности до полной утраты ориентации во времени, пространстве и собственной личности.
- Галлюцинации. При поражении областей в коре мозга, отвечающих за анализ изображения, у больного начинаются галлюцинации (как правило, простые: больной видит вспышки света, солнечное гало).
- Слуховые галлюцинации. Больной слышит монотонные звуки (звон в ушах, бесконечные стуки).
Общемозговая симптоматика — это симптомы, возникающие при повышении внутричерепного давления, сдавливании основных структур мозга.
- Головная боль. Отличительной особенностью при онкологических заболеваниях является постоянный характер и высокая интенсивность головной боли, её плохая купируемость ненаркотическими анальгетиками. Снижение внутричерепного давления приносит облегчение.
- Рвота (вне зависимости от приёма пищи). Рвота центрального генеза, как правило, возникает из-за воздействия на рвотный центр в среднем мозге. Тошнота и рвота беспокоят больного постоянно, при изменениях внутричерепного давления срабатывает рвотный рефлекс. Также больной не способен принимать пищу, иногда и пить воду из-за высокой активности рвотного центра. Любой инородный предмет, попадающий на корень языка, вызывает рвоту.
- Головокружение. Может возникать в результате сдавливания структур мозжечка. Нарушается работа вестибулярного анализатора, у больного головокружение центрального типа, горизонтальный нистагм, зачастую возникает ощущение, что он, оставаясь неподвижным, поворачивается, сдвигается в ту или иную сторону. Также головокружение может вызываться ростом опухоли, приводящим к ухудшению кровоснабжения головного мозга.
Запишитесь на консультацию нейрохирурга, занимающегося хирургическим лечением опухолей головного мозга.
Еще недавно метастазы в головной мозг при раке считались смертельным приговором. Но сегодня ситуация меняется. Системная таргетная терапия в сочетании с радиохирургией позволяют значительно повысить эффективность лечения и даже добиться стойкой ремиссии, то есть фактически остановки болезни.
Наш эксперт — заведующий отделением радиотерапии и радиохирургии НИИ нейрохирургии имени Н. Н. Бурденко, член-корреспондент РАН, профессор, доктор медицинских наук, член Московского общества нейрохирургов, Ассоциации нейрохирургов России, Всемирной и Американской ассоциации нейрохирургов (WFNS, AANS), Американского и Европейского общества радиационных онкологов (ASTRO, ESTRO), Международного общества по стереотаксической радиохирургии (ISRS) Андрей Голанов.
Разрушать патологические очаги внутри головного мозга сегодня можно амбулаторно: это безболезненно, эффективно и в значительной степени безопасно. Такие вмешательства нейрохирурги проводят без скальпеля, даже не касаясь черепа. Причем это происходит при минимальной лучевой нагрузке. Это стало возможно благодаря таким установкам, как гамма-нож (применяется при патологиях исключительно внутри головы) и кибернож (используется также на других частях тела).
Главное — точность
Еще в середине прошлого века известный шведский нейрохирург, профессор Ларс Лекселл предложил метод радиохирургии: очень точное (прецезионное) подведение ионизирующей энергии от внешне расположенного источника радиации к мишени, то есть к относительно небольшому участку патологической ткани внутри головы. В 1968 году он же создал первую радиохирургическую установку: гамма-нож. Изобретение стало революционным и ознаменовало собой начало нового направления в медицине.
Первоначально метод применяли лишь при неврологических проблемах (болевых синдромах, в том числе невралгии тройничного нерва, двигательной патологии, такой, как паркинсонизм и другие гиперкинезы). Но подлинный расцвет радиохирургии начался после появления техники для визуализации: КТ и МРТ. Показания к применению метода расширились: оказалось, что однократное подведение относительно высокой дозы ионизирующей энергии способно предотвращать развитие опухоли и даже приводить к уменьшению метастатических очагов.
До появления киберножа — роботизированной установки с использованием линейного ускорителя, изобретенного американским нейрохирургом Джоном Адлером, — стереотаксическая техника могла применяться только внутри черепа. Сегодня же таких ограничений нет, и во всех современных установках для лучевой терапии местоположение мишени определяется непосредственно во время облучения. Это позволяет подводить высокие дозы ионизирующей энергии точно к мишени, расположенной в любой части тела.
Не сбить прицел
Без риска осложнений
Радиохирургическим способом сегодня лечат метастазы в головном мозге (при раке молочной железы, кожи, легких), а также сами опухоли, как доброкачественные (менингиомы, невриномы, аденомы), так и злокачественные. Правда, при раке головного мозга (глиоме) кибернож используют только как вторичный метод после проведенного комбинированного лечения. Также этим способом можно лечить и артериовенозные мальформации (аневризму сосудов головного мозга, которая является главной причиной инсультов у молодых).
По эффективности радиохирургия вполне сопоставима с обычной операцией, но позволяет добиться результата без трепанации, повреждения черепа и кожи головы. Не требуется общей анестезии и долгого восстановления, не возникает опасности инфекций и кровотечений. Операция проводится амбулаторно, хорошо переносится, не имеет ограничений по возрасту и состоянию здоровья. А еще она совместима с другими видами лечения. Например, для ее проведения не нужно прерывать курс химиотерапии.
Радиохирургия, в том числе с использованием киберножа, является единственным выходом, когда у пациента опухоль или метастаз располагаются в труднодоступных зонах мозга или там, где применение обычной операции сопряжено с высоким риском ухудшения состояния пациента, а стандартная лучевая терапия недостаточно эффективна.
Раньше при одиночных небольших метастазах в головном мозге не было иного выхода, кроме облучения всей головы. Но сегодня можно воздействовать прицельно лишь на патологический участок, избегая тем самым развития осложнений (в том числе неврологических и психических).
В лечении крупных метастазов используется также и предоперационное облучение, которое не только повышает успех последующей операции, но и снижает возможность дальнейшего роста и распространения опухоли.

Как самолетом слетать
Радиофобией страдают многие люди. Некоторые из-за боязни радиации лишний раз и рентген не сделают (даже если надо), и маммографию проигнорируют. Что уж говорить о радиохирургии, при которой используются высокие разовые дозы лучевой энергии (в 10-20 раз выше по сравнению со стандартным облучением). Бытует мнение, что после такого вмешательства (даже успешного) риск появления нового рака повышается в разы.
Но на самом деле это не так. За лечебный сеанс тело пациента получает дозу радиации как при полете на самолете. Особенностью радиохирургии является резкое уменьшение лечебной дозы ионизирующей энергии за пределами зоны воздействия. То есть лучевая энергия попадает только на сам патологический участок, но уже через несколько миллиметров доза становится безопасной для окружающих нормальных тканей. Как показали крупные зарубежные исследования с участием большой группы пациентов, проведенные, в частности, в Великобритании, радиохирургическое лечение даже через 10 и более лет после его проведения не приводило к значимому увеличению риска развития злокачественных опухолей по сравнению с популяцией.
Размер имеет значение
Увы, не любая опухоль может быть разрушена кибер- или гамма-ножом. Каждый случай рассматривается особо, с учетом характера первичного очага, состояния и возраста пациента и проведенного ранее лечения.
При крупных размерах опухоли, или когда в нее вовлечены функционально значимые структуры, например, зрительные нервы, необходимо проводить облучение в стандартном режиме. К тому же радиохирургия не заменяет современную микронейрохирургию. При наличии у пациента большой, но операбельной опухоли, сопровождающейся отеком и/или компрессией (сдавливанием) мозгового вещества и выраженной неврологической симптоматикой или повышенным внутричерепным давлением, лучше предпочесть прямую операцию.
Другое ограничение — это множественный характер поражения: при местно распространённом раке лишь в 60% случаев можно применить кибернож, хотя сегодня облучают и до 10 и более метастазов за одну фракцию при их небольшом размере.
Читайте также:

