Мять грудь и рак груди
Как выявить рак молочной железы на ранней стадии и подобрать эффективное лечение

Ирина Суховей редактор сайта 7ya.ru
Почти каждая третья женщина носит в груди зачатки рака, но у большинства они никогда не разовьются в болезнь благодаря работе иммунной системы. Это показало исследование женщин, погибших от других, не онкологических причин, в основном в автокатастрофах. На этой стадии еще неинформативны обследования, и анализы на онкомаркеры тоже ничего не покажут. Как же не упустить момент, когда злокачественное новообразование уже можно обнаружить и победить?
В России в 80% случаях рак молочной железы (РМЖ) выявляется больной самостоятельно, в 10% — при врачебном осмотре, и только в 10% — при маммографии. Хотя в современной ситуации, когда обследования молочной железы — УЗИ и маммография — доступны по ОМС, должно быть наоборот. Однако лишь 20% женщин проходят маммографию по графику. Остальные или не задумываются о своем здоровье, или боятся, что у них что-то найдут.
Если удастся заменить этот иррациональный страх конструктивным поведением, сразу изменится и статистика смертности от рака груди, которая пока в России неутешительная, говорит Татьяна Владимировна Чичканова, врач-маммолог, онколог, рентгенолог клиники К+31:
— Опухоли, обнаруженные на 1-й стадии, успешно лечатся в нашей стране в 98% случаев — так же, как и в США. Но у них на 1-2-й стадии выявляется более 90% РМЖ, а у нас — лишь 68%. Вывод: не страшно услышать диагноз, страшно не узнать о нем вовремя.
Зачем нужна ранняя диагностика
Рак молочной железы развивается медленно. От возникновения мутации, которая вызывает неконтролируемое деление клеток, до того момента, как опухоль достигнет размера 5-10 мм и ее можно будет обнаружить при УЗИ или маммографии, обычно проходит 5-10 лет. Если ежегодно делать исследование, в идеале — у одного и того же врача, чтобы он мог заметить разницу между прошлой маммограммой и нынешней, нет риска, что у вас выявят рак груди на 3-4-й стадии.
Как развивается опухоль
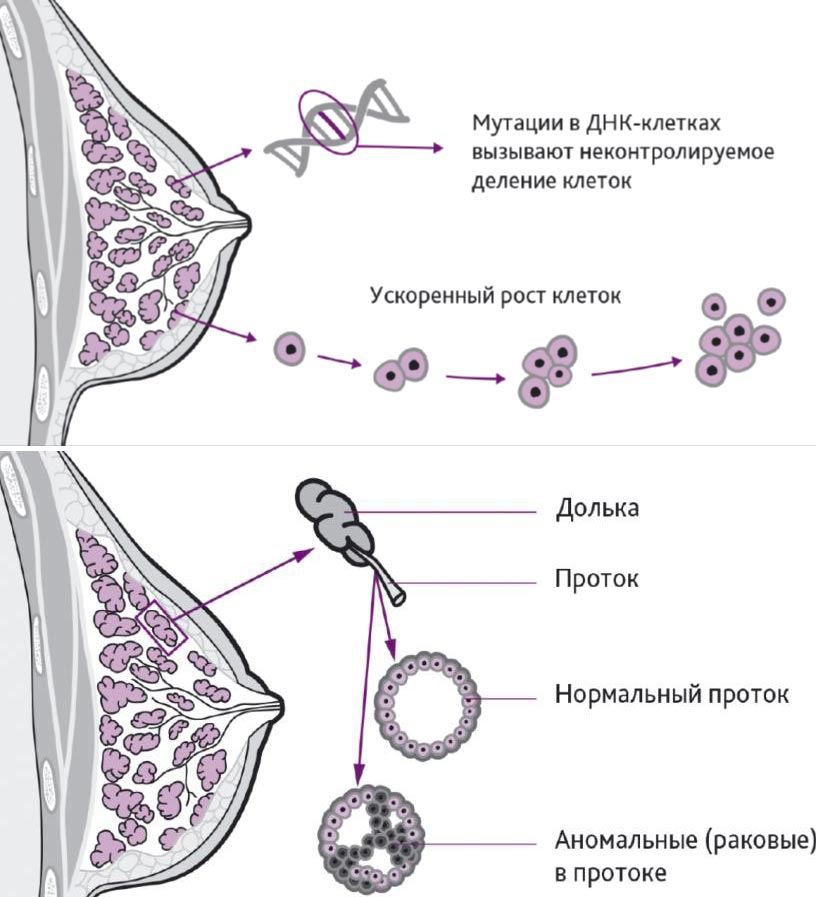
В 90% случаев обнаруженная при маммографии опухоль будет доброкачественной — на рак приходится только 10%. Проблема в том, что раковые клетки способны прорастать в окружающие ткани и метастазировать — попадать с током крови или лимфы в другие органы.
Увы, повлиять на заболеваемость раком груди современная медицина не может. Но может выявить его как можно раньше и удлинить так называемый клинический этап. Что это значит?
— Доклинический этап болезни — это когда пациента ничего не беспокоит, и он никуда не обращается, — объясняет Сергей Юрьевич Абашин, профессор, врач-онколог, ведущий эксперт центра ядерной медицины "ПЭТ-Технолоджи". — Клинический этап — тот, когда можно выявить заболевание и начать лечение. Скажем, при сахарном диабете доклинический этап короткий, а клинический — довольно длинный. От возникновения жалоб и проблем со здоровьем до возможного фатального финала проходит много времени.
У онкологических заболеваний все наоборот: очень длинный доклинический этап, когда пациент ничего не чувствует, а клинический — очень короткий. И идея ранней диагностики заключается в том, чтобы увеличить клинический этап. Чем раньше выявлено онкологическое заболевание, тем больше времени для его лечения и тем выше вероятность успеха.
Когда делать УЗИ и маммографию
Первое, с чего стоит начать женщине любого возраста, — самообследование молочных желез. Его рекомендуют делать ежемесячно, начиная с 20 лет, на 5-12-й день месячного цикла, когда ткани груди мягкие и нет предменструального нагрубания груди. Научить делать самообследование груди может врач гинеколог или маммолог, можно воспользоваться многочисленными памятками.
Чек-лист для самообследования молочных желез

Клиническое обследование молочных желез для женщин, не входящих в группу риска, заложено в программу ОМС начиная с 25 лет. Раз в год до 40 лет делается УЗИ молочных желез, раз в два года после 39 лет — рентгеновская маммография. После 50 лет она делается раз в год. Эти сроки основываются на данных о заболеваемости раком груди, которая повышается с возрастом, но не учитывают индивидуальных особенностей организма женщины. В чем они могут заключаться?
— В идеале метод диагностики надо выбирать в зависимости от структуры молочной железы, — считает Татьяна Чичканова. — Самый удобный вариант и для врача, и для пациента — когда УЗИ-аппарат и маммограф стоят в одном кабинете, и такое случается все чаще. Сначала женщине любого возраста делают УЗИ молочных желез и регионарных лимфатических узлов (подмышечных, надключичных, подключичных). А затем врач решает, надо ли делать маммографию.
Дело в том, что структура молочных желез у женщин часто зависит не только от возраста. Три основных вида ткани — жировая, железистая и соединительно-опорная — могут находиться примерно в равной пропорции. Но может преобладать железистая ткань — например, у худеньких молодых женщин и во время лактации, или жировая — например, у женщин с пышными формами. В одних случаях информативнее УЗИ, в других — маммография.
Самые распространенные опасения по поводу маммографии касаются вреда рентгеновского излучения и сдавливания молочной железы, которое неизбежно происходит при исследовании.
— Давление на грудь гарантированно не вызывает травматизации тканей, — успокаивает доктор Чичканова. — Кстати, с грудными имплантами маммографию делать можно — надо только найти врача, который имеет такой опыт. Что касается рентгеновских лучей, то при маммографии используются более низкие дозы, чем, например, в стоматологии.
Рентгеновская маммография
Для женщин, чьи матери страдали раком молочной железы, у врачей-онкологов такая рекомендация: начинать регулярно наблюдаться у маммолога за 10 лет до того возраста, когда рак груди был обнаружен у матери, — или еще раньше. Остальным женщинам из группы риска график наблюдений стоит согласовать с врачом-маммологом.
Как происходит лечение рака молочной железы
Если в молочной железе обнаружено новообразование, пациентку направят на дообследование. Оно включает трепан-биопсию опухоли — с помощью иглы берется столбик ткани толщиной 2-3 мм и высотой до 10 мм, он называется биоптат. Его клеточный состав уточняется с помощью гистологического исследования. Если в биоптате обнаруживаются злокачественные клетки, проводится еще одно исследование — иммуногистохимическое (ИГХ). Оно позволяет определить молекулярно-биологический подтип опухоли, а от него, в свою очередь, будет зависеть программа лечения.
Важно понимать, что все эти исследования занимают время, и сразу после постановки диагноза начать лечение не получится — и не из-за чьей-то нерасторопности или злого умысла. Несколько недель уходит на гистологическое исследование. Далеко не всегда сразу ясна клеточная структура опухоли. Иммуногистохимия будет готова тоже не на следующий день. Это еще одна причина, почему врачи предпочитают выявлять онкологические заболевания на ранней стадии: чтобы оставалось как можно больше времени на лечение.
— Биологические особенности развития рака молочной железы таковы, что большая часть пациенток начнет своё лечение с хирургического этапа, — рассказывает профессор Сергей Абашин. — Остальным будет назначена химиотерапия, гормональная или лучевая терапия. Чтобы оценить ее эффективность, до начала лечения и после него проводится позитронно-эмиссионная томография в сочетании с компьютерной томографией (ПЭТ-КТ).
В отличие от других методов визуальной диагностики (УЗИ, рентген, КТ, МРТ), которые позволяют видеть только анатомические структуры, с помощью ПЭТ можно отслеживать, как меняется метаболизм образований — например, злокачественных опухолей.
Для этого за 30-40 минут до исследования пациенту вводится радиофармпрепарат, который изготавливается индивидуально, исходя из его роста и веса, и имеет ограниченный срок годности, так как в его основе — аналог глюкозы, который метят радиоактивным веществом. Так, ПЭТ-КТ с 18-ФДГ означает, что радиофармпрепарат изготовлен из фтордезоксиглюкозы и помечен фтором 18, продолжительность жизни которого составляет 14 часов.
— В организме меченую глюкозу начинают активно поглощать злокачественные клетки, — поясняет Сергей Абашин. — Те образования, которые накопили больше радиофармпрепарата, имеют более высокий метаболизм и ярче светятся на изображении. Если по окончании курса лечения метаболизм опухоли меняется, она стала потреблять меньше радиофармпрепарата, значит, лечение подобрано верно. Это касается в том числе и лечения метастатического рака.
Для чего ПЭТ комбинируется с КТ — компьютерной томографией? Последняя выполняет роль навигатора, т.к. хорошо видит расположение новообразования в организме и приостанавливает кольцо сканера, чтобы оценить уровень метаболизма в конкретной точке.
Здесь важно отметить, что количество лекарственных препаратов, дающих положительный эффект, при лечении рака груди гораздо выше, чем при любой другой злокачественной опухоли. Современные таргетные препараты позволяют лечить те формы рака, которые раньше считались неизлечимыми.
Онкологические заболевания по степени угрозы для жизни сегодня не очень сильно отличаются от других хронических болезней, убеждены специалисты. Однако диагноз, который раньше старались вообще не сообщать больному, по-прежнему вызывает страх — хотя давно перестал равняться смертному приговору. Как только пациент перестает бояться и начинает понимать, что с ним происходит, он видит, что для лечения рака есть все возможности, и начинает действовать.
Женщины, которым нравится чувствовать свою грудь в сильных мужских ладонях, теперь могут делать это с пользой для здоровья!
По мнению исследователей из Калифорнийского Университета Беркли и Национальной лаборатории Лоренса Беркли, воздействие сдавливающей силы на злокачественные клетки рака молочной железы может остановить процесс роста и даже вызвать рецессию.
"Мы доказали, что злокачественные образования чувствительны к механическим внешним воздействиям на ранних стадиях роста и развития," Даниэль Флетчер, профессор биоинженерии в Беркли, ученый факультета в Лаборатории Беркли и руководитель исследования.
Ткань груди растет, уменьшается, и изменяется в течение всей жизни женщины, однако иногда возникают и застойные явления. Рак молочной железы часто диагностируется именно в периоды отклонений от нормальной модели роста, провоцирующей раковые клетки к иррегулярному делению.
В ранее проведенных лабораторией Беркли экспериментах, было показано, что можно предотвратить трансформацию новообразованных клеток в раковые путем воздействия на них с помощью биохимических ингибиторов. В результате чего окружающие здоровые клетки инкубируют рост раковых и провоцируют их развиваться нормально.
Последние исследования продолжают ту же концепцию, но уже в рамках механических ингибиторов. Исследователи искусственно культивировали группы злокачественных эпителиальных клеток в гелевой субстанции, которую поместили в полость камер из гибкого силикона.
В течение некоторого времени к камерам применялось механическое воздействие, и в конечном итоге было обнаружено перерождение злокачественных клеток в здоровые. Исследования под микроскопом также показало положительные изменения в клетках молочной железы под воздействием сжатия.
Результаты исследования были представлены на ежегодном собрании Американского общества клеточной биологии в Сан-Франциско, Калифорния
P.S. Переводил сам, выставил с телефона, поэтому знатоки технического и мастера ваяния постов - мискузи!
![]()

Про эффект ноцебо и глупых пациентов
Выявили эффект ноцебо все в тех же экспериментах с лекарствами. Добровольцы принимали таблетки-пустышки под видом препаратов, а потом рассказывали не только о предполагаемом эффекте, но и о побочных действиях. И это не какая-то редкость: по данным обзора 2013 года в Nature Reviews, 72% участников клинических исследований, которые изъявили прекратить участие в эксперименте из-за побочек от приема лекарств, были в группе плацебо.
И что бы вы думали. Разумеется, дорогой крем раздражал кожу гораздо сильнее дешевого. И жалобы на этот эффект у испытуемых со временем только нарастали (очевидно, в их представлении побочное действие имело накопительный эффект). В это же самое время дешевый крем почти не вызывал неприятных ощущений.
Кстати, у плацебо есть подобное свойство: чем сложнее и дороже псевдолечение, тем лучший эффект оно дает. Скажем, плацебо-операции, когда пациенту дают наркоз, делают надрез, а потом зашивают его, не проводя никаких манипуляций с больным органом, гораздо эффективнее, нежели плацебо-таблетки.
Анастасии 28 лет. Год назад она закончила лечение от рака груди и согласилась рассказать Onliner свою историю, чтобы показать: жизнь после рака существует. Более того — счастливая жизнь.
— До 27 лет я, конечно, знала, что онкология существует. Но искренне думала, что меня это никогда не коснется.

Когда в поликлинике мне делали биопсию (берут большой шприц, вставляют иголку — и прямо в грудь, без анестезии), я потеряла сознание. Пришлось онкологу нашатырь мне нести. А потом сказали ждать 10 дней — и будет готов результат.

Онколог сказал, что мне придется удалять грудь полностью. Тяжело было это принять. Я каждый день плакала. Долго думала, советовалась с мамой, с женихом, но в итоге согласилась. Меня оперировал Ростислав Киселев — спасибо ему большое, он человечный доктор. Успокаивал меня, объяснял нюансы. В итоге мне вырезали не только грудь, но и лимфоузлы. Операция прошла хорошо.

На химию я ездила на метро, боялась садиться за руль из-за слабости. Представьте: лето, я сижу в парике, мне жарко, ресниц уже нет, на руках синяки от капельниц… И мне кажется, что все, абсолютно все в вагоне смотрят на меня и понимают, что я онкобольная. Такое неприятное чувство.

Честно, я не ожидала такого поступка от мужа. Я ведь специально рассказала ему все в максимально страшных подробностях. А он все равно от меня не отказался.

Пока что я стесняюсь своего тела — такого, каким оно стало после операции. Пробовала ходить в бассейн, но там раздевалки общие. Я прямо в шкафчик этот залажу, только бы никто не увидел меня без купальника. На очередном осмотре онколог посоветовал удалить и вторую, здоровую грудь, чтобы обезопасить себя. А потом сделать операцию по восстановлению груди, вставить импланты. Сама операция бесплатная, но один имплант в среднем стоит около $1500 по курсу. То есть нужно $3000. Это очень большие деньги для нашей семьи. Как собрать такую сумму.
Мне хотелось бы сказать всем женщинам: пожалуйста, не забывайте, не откладывайте, регулярно делайте УЗИ и маммографию! При малейших подозрениях сразу же идите к врачу. Об этом нужно говорить в СМИ постоянно.

— Маммография — наследница рентгена?
— Это самый первый метод лучевой диагностики, который подарил нам Вильгельм Рентген, когда в 1895 году открыл икс-лучи. Изначально о маммографах речь не шла, возможность рентгеновской визуализации молочной железы появилась после изучения удаленного постоперационного материала на обычном рентген-аппарате. Технический прогресс с 1900 года и до наших дней занимался тем, чтобы улучшить качество изображения, а еще — снизить лучевую нагрузку, ведь ткань молочной железы очень чувствительна к излучению. Сначала появились аналоговые маммографы, а начиная с 2000-х годов — цифровые. Сегодня и в Центральной Европе, и в Минске практически все исследования молочной железы проводятся с помощью цифровой аппаратуры.

— Что изменила цифровая эпоха?
Но, несмотря на высокое качество оборудования, опыт и квалификация врача имеют решающее значение. Важно иметь возможность эту квалификацию поддерживать на высоком уровне. Например, в Великобритании, в Лондоне, где я была на стажировке, есть программа по обучению и аттестации врачей-рентгенологов. Есть пакет изображений, врач должен их оценить, а система начислит определенное количество баллов за правильно поставленный диагноз. И доктор тут же увидит, какое место он занимает среди коллег своего района, области, Лондона, всей Великобритании. Это не карательная мера. Смысл в том, чтобы врачи более тщательно подходили к обучению и стандартам. Важный момент — эта программа с помощью видеозаписи может фиксировать, как именно доктор читает снимки: на всех ли изображениях он начинает с соска и ареолы, потом идет по часовой стрелке, рассматривая всю молочную железу, и заканчивает аксиллярным отростком? Если у доктора есть стандарт чтения снимка, вряд ли он что-либо пропустит.
— Многие женщины опасаются, что маммография вредна. Почему-то этот миф очень устойчив. А что на самом деле?
— Это миф, конечно. Любое направление на лучевое исследование (и маммографию в том числе) обосновывается врачом. Цифровые маммографы последнего поколения обладают малой лучевой нагрузкой, которая сопоставима с рентген-исследованием органов грудной клетки.
Наблюдать за состоянием молочных желез нужно начинать с 20 лет. В первую очередь, необходимо раз в год проводить УЗИ молочных желез, а также раз в год посещать маммолога. Это касается тех женщин, которых ничего не беспокоит. Если же что-то беспокоит, то начать нужно с посещения врача-маммолога, который, учитывая возраст пациентки, направит изначально либо на УЗИ, либо на маммографию.
Начиная с 45—50 лет женщина в первую очередь выполняет маммографию с последующей консультацией маммолога, который при необходимости может добавить УЗИ молочной железы. Такая комбинация методов в разном возрастном периоде у женщин обусловлена разным структурным состоянием молочных желез.
— МРТ молочных желез подходит молодым женщинам?
— МРТ — это не метод массового обследования. МРТ молочных желез применяется в трудных диагностических случаях, когда результаты УЗИ и маммографии не совпадают; когда у женщины известен генетический статус: она является носителем BRCA1 и BRCA2; когда в семье было заболевание молочной железы у близких родственников: мамы, родной сестры, тети и так далее.

Многие женщины проводят самообследование молочных желез, чтобы убедиться, что у них нет рака груди. Это правильно, это хорошее начинание. Но существует обывательское мнение, что такими манипуляциями можно наоборот довести до рака груди.
Так ли это на самом деле? Рассказывает MedikForum.ru.
Опасно ли самообследование груди?

Существует такая версия, что при активном сжатии и надавливании на грудь могут возникнуть нежелательные последствия, в том числе рак молочных желез. Действительно, сильно мять и пережимать грудь, особенно очень часто, не нужно. Грудь — это нежная часть тела, к которой и относится нужно соответствующе. Даже такой безобидный фактор способен привести к развитию рака. А регулярное травмирование груди относится к таким факторам.
Но при этом женщины должны каждый месяц проводить самообследование груди, делать это деликатно.
Как проводить самообследование?

Женщины в возрасте 20-40 лет должны раз в год проходить осмотр у маммолога, а с 40 лет проходить маммографическое обследование. При этом каждый месяц следует осуществлять самообследование с 5 по 12 день от первого дня месячных, когда нет болезненности и набухания молочных желез. Если у вас наступила менопауза или менструальные циклы не регулярны, то нужно установить определенное время проведения самообследования.
Осмотрите соски и ареолу, чтобы убедиться, что нет покраснений, высыпаний, втяжения, изъязвления или других изменений. Поднимите руки вверх и осмотрите молочные железы в зеркале. Если внутри есть опухоль или рубец, то он даст втяжение или выпуклость на коже. Также посмотрите на цвет кожи, изменение её цвета, убедитесь, что нет зон, напоминающих лимонную корку.

Если груди асимметричны, то это не значит, что у вас рак груди. Очень часто форма и размеры могут немного отличаться. Но если разница с каждым месяцем усиливается, то это повод задуматься и посетить кабинет врача.
После осмотра проведите ощупывание. Одна рука должна быть поднята за голову. Молочную железу ощупывают подушечками и двумя фалангами трёх-четырёх пальцев другой руки. Положить пальцы нужно плашмя, потом круговыми движениями передвигаться по груди, ощупывая все зоны сантиметр за сантиметром. Грудь нужно ощупывать вплоть до подмышки. Причём каждый месяц делать это одинаково, запоминать, какие ощущения у вас были месяц назад, чтобы сравнивать состояние. Если сложно держать это в памяти, то можно записывать.
Также убедитесь, что нет выделений из сосков. Вы это можете заметить на белье или же слегка надавать на соски. В норме никаких выделений быть не должно. Если они есть, то это может быть симптомом мастопатии, гормонального дисбаланса, проявлением внутрипритоковой патологии.

Затем переходите на подмышечную зону. Одну руку надо поставить на пояс, второй ввести пальцы вверх и прижать их к грудной клетке спустить вниз. В норме подмышечные лимфатические узлы безболезненные, не спаяны с окружающими тканями, подвижные, размером до 0,5-0,7 см.
Помните, что это не спасёт от рака, но поможет вовремя заметить его. К тому же вы должны делать самообследование не чтобы найти рак груди, а чтобы убедиться, что вы здоровы.


Самый подходящий интервал — один раз в год. Доктор может назначить контрольный снимок молочной железы и через 6 месяцев, если были выявлены изменения. Это тоже безопасно. При исследовании на современных цифровых маммографах доза облучения приравнивается к трехчасовому полету в самолете.
Иногда обследование довольно болезненное. При маммографии лаборант должен ориентироваться на ощущения пациентки. Если при сдавливании возникает дискомфорт, можно подобрать индивидуальный режим. Поэтому повредить молочную железу при маммографии, выполненной на современной аппаратуре грамотными специалистом, невозможно.
Механизм действия КОК (комбинированных оральных контрацептивов) таков: происходит выключение функции яичников, и в организм поступает определенное количество гормонов. Для молочной железы также меняется гормональный фон, и тканям требуется время, чтобы приспособиться к новым условиям. Поэтому в начале приема может возникать боль.
Кисты — это проявление фиброзно-кистозной мастопатии, дисгормонального состояния. Они бывают простыми или с признаками воспаления: на внутренней стенке могут появиться разрастания, которые могут быть злокачественными. Также имеет значение размер кисты. Чем она крупнее, тем больше вероятность возникновения воспаления. Сегодня считается, что киста размером более 2 см требует наблюдения и иногда пункции для удаления содержимого кисты. Если врач на приеме говорит, что это неопасная киста, значит, он уже рассмотрел ее на УЗИ и увидел, что стенки чистые, тонкие, без признаков каких-либо изменений. В данном случае можно не переживать, но контролировать кисту во время следующих плановых обследований.
Иногда при мастопатии врачи назначают кремы или мази. Они действительно работают? Если при диагностике врач видит изменение в молочных железах (крупные кисты), то тогда, естественно, он назначает лечение. Если специалист не видит грубых патологических изменений в молочных железах, а лишь небольшие косвенные проявления мастопатии, при которых пациентка не жалуется на какие-либо негативные ощущения, то в этом случае лечение не требуется. Да, существуют кремы и мази, которые содержат лекарственные вещества, проникающие в ткань молочных желез. Они имеют доказанную эффективность и действительно работают при мастопатии.
Да, такие методы есть:
- самообследование;
- поддержание регулярного менструального цикла;
- сбалансированное питание;
- нормальная продолжительность сна;
- избежание стрессовых ситуаций;
- регулярные профилактические осмотры у маммолога, гинеколога, эндокринолога;
- лактация до 9 месяцев.
Мастопатия — это дисгормональное нарушение внутренней структуры молочных желез. Генетически в молочной железе заложено определенное соотношение тканевых компонентов, которое со временем изменяется под воздействием различных гормонов. Из-за гипервоздействия или гиперреакции ткани на гормональный фон происходит фиброзирование, то есть нарушение эластичности. В результате возникают кистозные изменения и гиперплазии железистого компонента. Произойти это может в любом возрасте. Например, у девочек в начале пубертатного периода при развитии молочных желез могут возникнуть нарушения. У пожилых дам тоже встречается это заболевание. Но чаще всего мастопатию диагностируют в возрасте от 20 до 50 лет.
Кожа молочной железы гораздо тоньше и чувствительнее, чем, например, на спине. Особенно опасно подставлять пигментированную кожу ареолы под прямые лучи солнца.
Если у пациентки в семье встречались случаи рака молочной железы, то маммографическое обследование начинают проводить с 35 лет. Но бывают случаи, когда в груди выявляется подозрительное образование, тогда пациентку могут отправить на исследование практически в любом возрасте. По последним рекомендациям, первичную обзорную маммографию проводят в 35 лет, и если патологии не выявляется, то следующее обследование проводят в 40 лет.
В большинстве случаев во время лактации раскрываются спазмированные протоки, при этом опорожняются небольшие кисточки. Железы, вырабатывая молоко, выполняют свою задуманную природой функцию, тем самым, пройдя все этапы своего развития, становятся более стабильными. Однако, если в молочных железах уже выражен кистозный процесс, это может помешать нормальной лактации. И тогда после неуспешного лечения лактостазов и маститов приходится медикаментозно прекращать лактацию.
Киста — это полость, заполненная жидкостью. Фиброзное образование — это плотная ткань, которая требует дообследования: под этим термином скрывается несколько патологий.

Если асимметрия появилась в зрелом возрасте, это может быть обусловлено односторонним отеком молочной железы. Нужно незамедлительно обратиться к врачу. Также может возникнуть субъективное ощущение, когда асимметрия раньше была не так выражена и не замечалась пациенткой. А при наборе общего веса молочные железы тоже увеличиваются, и разница между ними становится более заметной.
Появление втянутости соска с одной стороны является грозным признаком, что в молочной железе развивается опасный процесс. Такие симптомы являются поводом для незамедлительного посещения врача.
Есть врачи, которые считают, что необходимо проводить его каждый месяц. А есть те, кто говорит: это лишний повод для стресса, на ранней стадии у себя ничего не найдете. Действительно, мнения врачей на этот счет расходятся. На сегодняшний день для успешного лечения важно обнаружить злокачественные процессы на ранней стадии, то есть до клинических проявлений. Но в таких случаях их можно увидеть только с помощью инструментальных методов обследования при регулярных посещениях специалиста. Но это не исключает периодические самообследования. В любом случае женщинам стоит внимательно относиться к изменениям в груди, так как существуют очень быстро развивающиеся процессы. Но точно можно сказать то, что самообследование не способно заменить инструментальные методы диагностики!
Кормить желательно от 9 месяцев до 1,5 лет. Более длительное воздействие пролактина может неблагоприятно сказаться на здоровье женщины.
Да. Дело в том, что эпителий молочной железы во время беременности, родов и лактации проходит все этапы своего развития. В конце последнего этапа он становится более стабильным, то есть более защищенным от мутаций.
При увеличивающей маммопластике имплант чаще всего ставится под мышцу, а сама она остается незатронутой. Соответственно, никакого воздействия на нее имплант не оказывает и во взаимодействие с организмом не вступает. Но бывает индивидуальная непереносимость инородного тела — встречается у 4% женщин. При ней может возникнуть воспаление, появляются уплотнения. Это осложнение лечат хирургическим путем. Других доказанных негативных воздействий на сегодняшний день нет.
Зависит не от конструкции бюстгальтера, а от ваших ощущений и удобств. Если бюстгальтер не пережимает грудь, вам в нем комфортно, то он может быть безопасным как с косточками, так и без.
Повторюсь: если белье правильно подобрано, то идет распределение нагрузки, и в этом случае лямки ничего не перетягивают. Но, допустим, если грудь достаточно объемная и тяжелая, то отказ от бюстгальтера может привести к искривлению позвоночника, сколиозу и ухудшению общего самочувствия. Поэтому удобный, правильно подобранный, из хороших материалов бюстгальтер — это всегда полезно для здоровья.
Дело в том, что в составе молочных желез — жировая клетчатка. Поэтому, если женщина поправляется, у нее увеличивается грудь, и, наоборот, если худеет, то грудь может уменьшиться. Это основная причина изменения объема груди. Влиять на эти процессы возможно, набрав вес или сбросив его
Читайте также:

