Муцинозная цистаденома яичника злокачественная
Муцинозная цистаденома – это новообразование, которое формируется на яичнике и по строению напоминает классическую кисту. Она также представляет собой полость, заполненную жидким содержимым, однако капсула склонна к быстрому разрастанию. В отличие от классической кисты, муцинозная опухоль яичника увеличивается не только за счет наполнения полости содержимым. Разрастается сама оболочка.

Увеличивается не только за счет наполнения полости содержимым, но и разрастается сама оболочка.
Новообразование также получило другое название – псевдомуцинозная кистома яичника.
Причины развития патологии
Причины появления муцинозной кисты яичника недостаточно исследованы. Врачи считают, что новообразование доброкачественного характера формируется из-за следующих факторов риска:
- нарушение функций гормональной системы провоцирует появление муцинозной цистаденомы яичника;
- воспалительные процессы, а также инфекции, которые поражают ткани яичника и прочих внутренних органов, половых путей;
- киста на яичнике возникает из-за прерывания беременности. Речь идет не только об абортах, но и о выкидышах. Они провоцируют гормональную перестройку и развитие псевдомуцинозной кистомы яичника;

Возникает из-за прерывания беременности.
Чем опасна муцинозная кистома?
Этот тип новообразования представляет определенную опасность из-за повышенного риска осложнений:

Внутри образуются гнойные процессы.
- муцинозная киста на яичнике может перекручиваться, из-за чего возникает отмирание тканей;
- внутри образуются гнойные процессы, что провоцирует развитие воспаления и ухудшение самочувствия;
- при самопроизвольном разрыве оболочки содержимое попадает в брюшную полость, вызывая сепсис и заражение;
- не исключается внутреннее кровотечение, при котором пациентка может впасть в кому или скончаться.
Еще одно возможное осложнение, которое возникает при наличии кисты – риск перерождения ее в злокачественную опухоль.
Симптомы на разных стадиях роста
Муцинозная цистаденома не имеет признаков до тех пор, пока не увеличится в размере. После того, как диаметр новообразования достигает 4 – 6 см, появляются следующие характерные симптомы:

В нижней части живота появляется ноющая боль, частые позывы к мочеиспусканию.
- в нижней части живота появляется ноющая боль. Долгое время женщина не обращает на нее внимания, считая, что это признак предстоящей менструации или расстройство кишечника. Боль может локализоваться в том боку, где расположилась муцинозная опухоль;
- неприятные ощущения переходят на область поясницы;
- со временем возникает недержание мочи и частые позывы;
- нарушается работа кишечника. Это выражается в виде расстройства или, напротив, длительного запора;
- ухудшается общее самочувствие, появляется раздражительность.
В большинстве случаев муцинозная киста на яичнике не вызывает сбоев менструации, поэтому пациентка откладывает визит к врачу. Если лечение от кисты яичников отсутствует длительное время, в дальнейшем состояние ухудшается. Это проявляется в усилении болевого синдрома.
С увеличением размеров кисты появляется чувство присутствия постороннего предмета в брюшной полости. Муцинозная опухоль начинает давить на стенки кишечника, на мочевой пузырь, провоцируя неприятные ощущения. Чем больше пережимаются сосуды и нервные окончания, тем сильнее боль.
Если процесс полностью запущен, женщина столкнется с нарушением функций внутренних органов брюшной полости, сбоями в менструации, с появлением отеков на конечностях, одышкой, учащенным сердцебиением.
Диагностика
Чтобы определить структуру образования, используют несколько методов диагностики. Если муцинозная киста достигла крупных размеров, ее можно прощупать при стандартном гинекологическом осмотре. Для подтверждения диагноза назначают следующие исследования:
-
УЗИ. Во время процедуры осматривают все органы малого таза. Речь идет также о яичниках. Определить тип кистозного новообразования не представляет сложности, поскольку у него есть характерные признаки. Это стандартные перегородки, бугристая поверхность и проч. При УЗИ уточняют размеры и структуру кисты;
Методы лечения
Муцинозня киста чаще всего хорошо поддается лечению. При небольшом диаметре утолщения могут использовать гормональные препараты. Они замедлят рост, однако не смогут устранить опухоль. Единственным действующим методом для избавления от нароста является хирургическая операция.
У медицинского вмешательства есть определенные особенности:
- при маленьком диаметре кисты на яичнике терапия будет эффективна. Лечение и восстановление после операции проходят быстро и практически безболезненно. Сохраняется репродуктивная функция;
- если муцинозная опухоль не имеет злокачественных клеток, сохраняют оба яичника, чтобы позволить женщине выносить ребенка;
- при наличии раковых метастазов показано полное удаление матки и яичников;
- муцинозная киста в период климакса обычно требует удаления половых желез. Это препятствует развитию злокачественных новообразований;
- в период вынашивания ребенка стараются не проводить хирургическое вмешательство. Его назначают лишь в тех случаях, когда существует угроза жизни ребенка или будущей матери.

Лапароскопия — способ, при котором не делают разрез, а прокалывают небольшие отверстия.
Операция проводится классическим иссечением полости или с помощью лапароскопии. Это малотравматичный способ, при котором не делают разрез, а прокалывают небольшие отверстия. Через них удаляют капсулу вместе с содержимым.
Восстановление после операции
Прогноз на восстановление репродуктивной функции зависит от размера, которого достигла муцинозная киста. Если диаметр уплотнения был незначительным, восстановление после хирургического вмешательства займет немного времени. Сложнее будет протекать реабилитация при наличии осложнений. Это, в первую очередь, перекручивание ножки, самопроизвольное вскрытие оболочки, нагноение и инфицирование, а также давление на соседние внутренние органы и предраковый тип (пограничная цистаденома).
После проведения вмешательства необходимо будет регулярно посещать лечащего врача, чтобы исключить рецидив. Репродуктивная функция сохранится в том случае, если по каким-то причинам не потребовалось удалить оба яичника.
Муцинозная киста – опасное новообразование, которое может привести к тяжелым последствиям для жизни и здоровья женщины. В большинстве случаев ее потребуется удалить, чтобы исключить трансформацию в раковые утолщения. Муцинозная опухоль иногда требует удаления также половых органов, однако чаще всего репродуктивная функция сохраняется.

Муцинозная цистаденома яичника это одно из доброкачественных яичниковых опухолей (кистом), по строению похожих на кисту – капсулу с оболочкой из клеток эпителия и внутренней полостью с вязким слизистым содержимым – муцином.
Клетки оболочки цистаденомы способны к пролиферации (разрастанию), что отличает ее от кисты, которая растет только из-за увеличения объема внутреннего секрета. Патология носит и другой, нередко встречающийся медицинский термин – псевдомуцинозная кистома.

Симптоматика
Муцинозная киста яичника долгое время может расти, не давая заметных симптомов даже при выраженном увеличении.
Небольшую болезненность в животе пациентки часто связывают с предменструальным синдромом, воспалением придатков, кишечными расстройствами и принимаются за самостоятельное лечение домашними средствами. Это усугубляет течение болезни, нередко вызывая тяжелые осложнения или раковые видоизменения тканей.
Если псевдомуцинозная кистома 30 – 50 мм, могут наблюдаться:
- небольшие тянущие боли по всей нижней части живота или на одной стороне;
- болезненность в области поясницы, крестца;
- общее недомогание, раздражительность.
При этом менструальный цикл и работа смежных органов не нарушается.
Увеличение образования приводит к таким проявлениям, как:
- более интенсивные боли, тяжесть и ощущение инородного тела в животе;
- расстройство мочеиспускания в форме частых позывов;
- нарушение перистальтики кишечника в виде запоров (иногда – диареи);
Эти признаки вызваны увеличением псевдомуцинозной кисты яичника, смещением соседних органов, включая кишечник и мочеточники с мочевым пузырем.
Если муцинозная цистаденома продолжает расти, она пережимает крупные венозные и лимфатические сосуды, сдавливает нервные узлы, матку и половые железы.
Этот патологический процесс ведет:
- к нарастанию болей по всей брюшине, в паху, крестце и пояснице;
- к выраженному нарушению функции кишечника и мочевого пузыря, воспалительным процессам;
- к расстройству работы яичников и менструального цикла;
- к появлению отеков на ногах, набуханию и расширению вен;
- к одышке и учащенному ритму сердца;
- к увеличению объема брюшной полости и выпиранию стенки живота над пораженным яичником.
Чем опасна муцинозная кистома

Поскольку муцинозная цистаденома является опухолью, в ее клетках могут произойти злокачественные трансформации. Подозрение на развитие ракового процесса возникает, если она начинает быстро прогрессировать и диагностируется на обеих половых железах.
Как и другие виды кистом, муцинозная киста яичника может привести к критическим состояниям, угрожающим жизни. Осложнения могу наступить после нагрузок (спорт, таскание тяжелых сумок, активный секс).
Базовые симптомы, характерные для этих неотложных состояний:
- очень сильные, часто невыносимые боли;
- рвотные приступы, повышение температуры до высоких цифр;
- жесткость брюшной стенки;
- учащение пульса, потливость, паника;
- резкое падение давления, бессознательное состояние.
Без неотложной помощи развивается внутреннее кровотечение, перитонит (воспаление брюшины), шоковое состояние и кома.
Спасение жизни зависит от своевременно проведенной экстренной операции.
Следует понимать, что при небольшом угле перекрута ножки, симптомы выражены не так остро. После разрыва капсулы муцинозной кистомы боль на время может стихать, создавая ложное чувство облегчения. Нагноение и некроз могут не дать острой боли активно проявиться в виде тяжелой интоксикации с высокой температурой и рвотой.
Учитывая такие особенности, не следует приниматься за самолечение муцинозной кисты, а незамедлительно вызывать бригаду скорой помощи.

Причины
Точные причины зарождения и развития цистаденом, включая муцинозную форму, пока исследуются. Среди провоцирующих болезней, состояний и факторов медики выделяют следующие:
- сбой в секреции половых гормонов, связанный с нарушениями функционирования яичников, гипоталамуса, гипофиза, щитовидной железы;
- инфекционные и воспалительные процессы в репродуктивных органах;
- венерические инфекции;
- наследственная предрасположенность;
- гинекологические и акушерские хирургические манипуляции;
- аборты, выкидыши, осложненные роды;
- ранние первые месячные, раннее и позднее наступление климакса;
- период менопаузы, когда резко снижается выработка гормонов;
- пониженная иммунная защита.
Диагностика
При разрастании псевдомуцинозная цистаденома легко определяется через брюшную стенку во время гинекологического обследования, как крупное, подвижное, бугристое образование.
Муцинозная цистаденома диагностируется следующими методами:
- УЗИ органов малого таза, включая матку с придатками. Распознается достаточно легко по наличию перегородок, неровной поверхности, густоте внутреннего экссудата. Определяют размеры, структуру, длину ножки, связь с другими органами, наличие образования на другом яичнике.
- КТ и МРТ (томография), позволяющая подтвердить тип кистомы, подробнее исследовать саму кисту и смежные органы, лимфатические узлы, выявить степень влияния опухоли на соседние ткани, исключить или подтвердить вероятность нагноения.
- Анализ крови на уровень белка CA-125, являющегося маркером (сигнализатором) онкологических процессов. Нормальное содержание белкового соединения обычно не больше 35 Ед/мл.
- При крупной муцинозной кистоме проводят гастроскопию и колоноскопию, чтобы исключить повреждение кишечника и желудочного тракта.
Лечение муцинозной кисты
В некоторых случаях при выявлении муцинозной цистаденомы назначают гормональные препараты, тормозящие ее рост. Но в большинстве случаев это затягивает процесс терапии, поскольку опухоль не реагирует на лечение лекарственными средствами, главный метод избавления от нее – хирургическое удаление.
- Чем меньше муцинозная кистома, тем быстрее и легче проводится операция, которая не затрагивает половые железы и матку и не влияет на способность пациентки зачать и выносить ребенка.
- Молодым пациенткам, желающих иметь детей (при условии доброкачественного характера опухоли) оставляют оба яичника.
- Половые железы, придатки и матку удаляют вместе с кистомой только в случае злокачественного процесса.
- Женщинам в менопаузе рекомендуется проведение двусторонней овариэктомии (удаление половых желез), чтобы максимально обезопасить пациентку от развития на них раковых опухолей.
- Удаление муцинозной кисты при беременности стараются не делать до родов. Но если псевдомуцинозная цистаденома растет, она способна сдавить или сместить матку, нарушить развитие плода, поэтому после 16 недели гестации ее удаляют. Если же речь идет об экстренных осложнениях, то в этом случае спасают жизнь матери, выполняя иссечение кистомы на любом сроке.
Основные методы: лапароскопия (операция, проводимая через маленькие разрезы на брюшной стенке) и лапаротомия (полостная операция по удалению кисты яичника). Выбор определяется размером цистаденомы, наличием осложнений, объемом удаляемых тканей, характером опухоли (доброкачественная или раковая).

Новообразования в области придатков матки многообразны – в большинстве случаев только после операции по результату гистологического исследования можно исключить злокачественное перерождение. Цистаденома яичника относится к эпителиальным опухолям, часть из которых могут стать причиной для онкологической патологии с неблагоприятным прогнозом, поэтому врач на этапе подготовки к операции всегда подходит к обследованию с позиций онконастороженности.
Варианты доброкачественных новообразований
В зависимости от строения и клеточной структуры эпителиальные опухоли разделяются на следующие основные виды:
- Серозная цистаденома;
- Муцинозная кистома;
- Эндометриоидная болезнь яичников;
- Светлоклеточная опухоль;
- Опухоль Бреннера;
- Смешанный вариант новообразования.
Далеко не всегда на этапе предоперационной подготовки можно точно установить тип новообразования: чаще всего во время хирургического вмешательства при проведении экспресс-биопсии врач сможет точно установить гистологический вариант кистомы.
Самая часто встречающаяся разновидность – серозная цистаденома яичника. Внутренняя поверхность кистомы выстлана нормальным яичниковым эпителием, который вырабатывает жидкий секрет. Основными диагностическими критериями, позволяющими предположить гистотип доброкачественного новообразования, являются:
- гладкостенные;
- односторонние;
- однокамерные;
- небольшие по величине (в диаметре не более 30 см);
- жидкое содержимое без плотных включений.
Получив результат ультразвукового сканирования, и основываясь на клинических проявлениях, врач предложит хирургический вариант лечения – только удалив опухоль, можно будет уверенно говорить о доброкачественности процесса. Объем операции при отсутствии подозрений на рак всегда органосохраняющий: вполне достаточно вылущить кисту или произвести частичную резекцию органа.
Вторая по частоте эпителиальная цистаденома яичника – муцинозная кистома. Внутренняя поверхность опухоли выстлана цилиндрическими клетками, которые похожи на цервикальный эпителий шейки матки, вырабатывающий густую слизь. Основными особенностями муцинозной цистаденомы яичника являются:
- бугристая поверхность;
- многокамерность;
- средние и большие по размеру (могут достигать 50 см в диаметре);
- густое слизеподобное содержимое.
- гладкие стенки внутренней поверхности.
Старое название опухоли – псевдомуцинозная цистаденома яичника. Доброкачественность новообразования подтверждается гистологически, что позволяет врачу использовать малотравматичные виды операций.
Эндометриоз, фиброма Бреннера, светлоклеточные и смешанные кистомы встречаются значительно реже. Главная задача врача на этапе обследования и подготовки к хирургической операции максимально точно предположить гистотип опухоли, чтобы выбрать оптимальную тактику лечения.
Пограничные кистомы
Частый вариант опухолевого роста – предраковое состояние, при котором появляются первые признаки обязательного злокачественного перерождения. К пограничным кистомам относятся:
- Серозная папиллярная цистаденома;
- Поверхностная папиллярная опухоль яичника;
- Пограничная папиллярная цистаденома.
Чем раньше выявлен любой из предраковых гистотипов, тем лучше прогноз для лечения цистаденомы яичника: учитывая огромный риск формирования рака яичников, при любой папиллярной цистаденоме необходимо проводить хирургическое вмешательство с обязательным использованием принципов онконастороженности.
Наиболее прогностически благоприятный вариант предрака, серозная папиллярная цистаденома яичника значительно реже перерождается, по сравнению с другими видами пограничных папиллярных новообразований. Предположить вероятность этого гистотипа кистомы можно по следующим признакам:
- однокамерная (реже – двухкамерная);
- средний размер (до 30 см);
- наличие небольшого количества сосочков на внутренней поверхности кисты.
При трансвагинальном ультразвуковом сканировании врач увидит единичные грубые сосочки внутри кистомы, что является первым и важным признаком пограничного по раку состояния. Риск перерождения не велик, но подход к тактике лечения однозначен – опухоль надо удалять с учетом предполагаемого злокачественного роста.
Значительно серьезнее и опаснее ситуация, когда в результате обследования на поверхности кистомы выявлены множественные сосочковые разрастания. Это является признаком активного роста с пролиферацией клеточных элементов. К признакам предракового состояния относятся:
- большое количество мелких сосочков, которые имеют тенденцию к слиянию и формированию структур, схожих с цветной капустой;
- широкое распространение по поверхности кистомы;
- быстрое увеличение размеров кистозного новообразования;
- многокамерность опухоли.
Худший вариант – обнаружение сосочковых разрастаний на соседних органах и брюшном покрове живота. Это указывает на метастатическое распространение предрака, что резко ухудшает прогноз для излечения папиллярной цистаденомы яичника.
Зачастую невозможно выявить момент злокачественного перерождения – пограничная папиллярная цистаденома может за короткий промежуток времени стать раком яичника. Для пограничного предракового состояния характерны:
- обширные размеры сосочковых разрастаний;
- стремительный рост кистомы;
- появление жидкости в животе (асцит).
Важно в максимально короткие сроки провести подготовку и выполнить радикальную операцию, чтобы снизить риск малигнизации. Однако даже при гистологическом подтверждении предопухолевого состояния врач будет проводить послеоперационное лечение с применением методов терапии онкологии яичников.
Злокачественные новообразования
Рак яичников имеет множество гистологических типов. Классификация эпителиальных опухолей включает следующие основные варианты:
- Серозная цистаденокарцинома;
- Поверхностная папиллярная аденокарцинома;
- Муцинозная злокачественная опухоль.
Редко встречающиеся виды (эндометриоидные, светлоклеточные, переходноклеточные, плоскоклеточные и смешанные) обычно являются хирургической находкой – после операции по поводу цистаденокарциномы яичника врач-гистолог находит в удаленной ткани специфические раковые клетки и выдает лечащему врачу заключение о наличии нетипичного гистотипа рака.
Как и в случае с доброкачественной кистой, этот вид опухоли является самым частым (до 60% всех видов эпителиального рака яичников). Серозная цистаденокарцинома яичника может ничем не отличаться от обычной кистомы серозного типа, поэтому в каждом конкретном случае необходимо во время операции по удалению кистозного новообразования в яичнике проводить экспресс-биопсию тканей. Зачастую только по гистологии можно отличить цистаденому от аденокарциномы. Обязательным является оценка дифференцировки клеток – выделяют 3 варианта:
- высокодифференцированный;
- умеренно дифференцированный;
- низкодифференцированный.
Лучший прогноз для цистаденокарциномы с высокой дифференцировкой клеточных структур опухоли.
Наличие разрастаний на наружной поверхности кистомы – это всегда высокий риск папиллярной цистаденокарциномы яичника. Крайне важно не откладывать операцию при цистаденоме яичника, даже если при обследовании не обнаружены сосочки на поверхности кисты: иногда обнаружить папиллярные разрастания можно только во время хирургического вмешательства. Риск папиллярного рака очень высок при наличии следующих признаков:
- большое количество сосочковых структур;
- обширные разрастания;
- наличие метастазов во второй яичник;
- метастатическое поражение соседних тканей и органов.
Необходимо сделать операцию по радикальному удалению кистомы с обязательным проведением комбинированной противоопухолевой терапии.
Малигнизация на основе псевдомуцинозной цистаденомы яичника встречается у 15% женщин, поэтому наличие многокамерной кисты, наполненной слизью, является фактором риска по онкологии. К важным признакам возможного злокачественного перерождения относятся:
- появление болевого синдрома;
- нарушение функции тазовых органов;
- формирование асцита.
При обследовании далеко не всегда можно отличить рак от муцинозной цистаденомы яичника, поэтому врач будет предполагать онкологию при проведении операции по поводу псевдомуцинозного новообразования.
Лечебная тактика
Любой вариант цистаденомы яичника предполагает проведение хирургического вмешательства. Нельзя откладывать или отказываться от операции, чтобы н создавать условий для прогрессирования кистомы. Переход от доброкачественного к пограничному и злокачественному состоянию может занять небольшой промежуток времени (от нескольких недель до 2-3 месяцев), поэтому основное и наиболее эффективное лечение цистаденомы яичника – операция по удалению опухоли. Большое значение для выбора лечебной тактики в послеоперационном периоде имеет гистологический результат – в зависимости от типа новообразования врач предложит следующие варианты:
- врачебное наблюдение до 2-х лет с периодическим проведением обследования;
- однократный курс химиотерапии;
- комбинированную терапию с применением лекарств и лучевого воздействия.
Необходимо точно и аккуратно выполнять назначения специалиста, чтобы предотвратить рецидив опухоли яичника и улучшить прогноз для жизни, особенно на фоне обнаружения рака яичников.
а) Терминология:
1. Сокращения:
• Доброкачественная или злокачественная муцинозная опухоль
2. Определение:
• Новообразование эпителия слизистой оболочки, которое может быть доброкачественным (муцинозная цистаденома), пограничным (низкий потенциал злокачественности) или злокачественным (муцинозная цистаденокарцинома)
б) Визуализация:
1. Общая характеристика:
• Ключевые диагностические критерии:
о Многокамерное кистозное образование с низкоуровневыми эхосигналами
• Локализация:
о Двусторонняя в 5% доброкачественных и 20% злокачественных опухолей
• Размер:
о Различного размера, но зачастую крупные; могут полностью заполнять полость таза и распространяться в верхний отдел живота
о Некоторые из наиболее крупных зарегистрированных опухолей являются муцинозными цистаденомами:
- Только лишь массивный размер опухоли позволяет предположить муцинозную этиологию
2. УЗИ при муцинозной цистаденоме и раке яичника:
• В-режим:
о Обычно многокамерные с тонкими перегородками
о Сосочковые разрастания встречаются гораздо реже, чем при серозных опухолях
о Слизь формирует низкоуровневые эхосигналы в камерах:
- Обычно имеются множественные камеры различной эхогенности
- Эхогенность различается в зависимости от концентрации слизи
о Наличие солидных компонентов увеличивает риск злокачественности
о Псевдомиксома брюшины: является потенциальным путем распространения опухоли через брюшину и представляет из себя аморфную слизистую субстанцию, постепенно проникающую в брыжейку, кишечник и солидные органы:
- Более эхогенная по сравнению с простым асцитом
- Обладает эффектом сдавливания вместе с фестончатым очертанием солидных органов (особенно печени) и спаечным процессом задней стенки кишечника (фиброзные спайки встречаются чаще)
- Могут определяться слабо выраженные перегородки
• Цветовая допплерография:
о В солидных компонентах отмечается кровоток
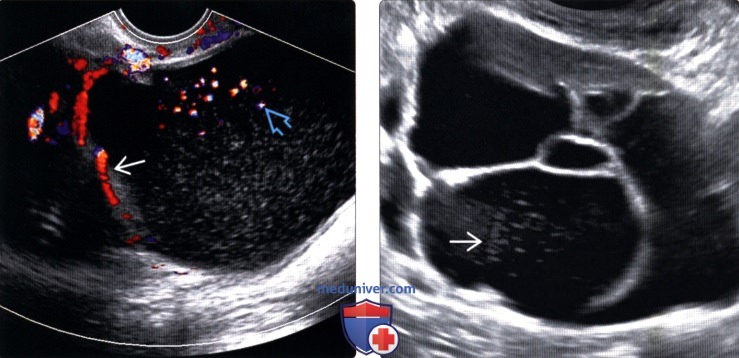
(Слева) Перегородки и диффузные низкоуровневые эхосигналы типичны для муцинозных цистаденом. На трансвагинальной цветовой допплерографии в продольной плоскости определяется кровоток в перегородках, а также артефакт потока, вследствие перемещения слизи.
(Справа) На трансабдоминальной ультрасонографии в камерах муцинозной цистаденомы определяются различные низкоуровневые эхосигналы, представляющие собой различные концентрации слизи.
3. КТ при муцинозной цистаденоме и раке яичника:
• Различная плотность камер, в зависимости от концентрации слизи
• Метастазы в брюшине зачастую гиподенсивные:
о Дифференциация между кишечником, заполненным жидкостью, может представлять трудность
• Контрастирование солидных компонентов контрастным веществом
4. МРТ при муцинозной цистаденоме и раке яичника:
• Интенсивность сигнала зависит от концентрации слизи
• Камеры с высокой концентрацией слизи обладают более высокой интенсивностью сигнала на Т1-ВИ и более низким на Т2-ВИ:
о Формирует картину витражного стекла
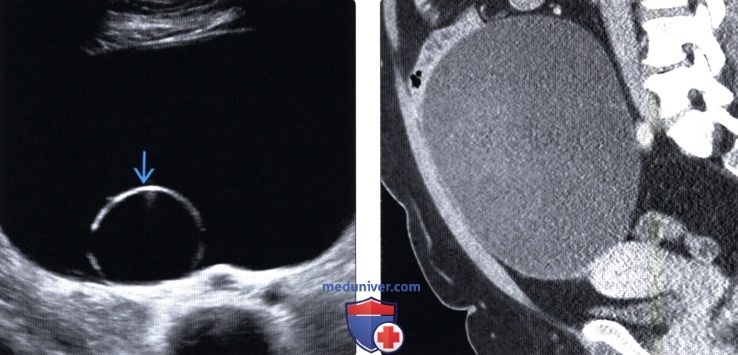
(Слева) В данном кистозном образовании яичника определяется одиночная тонкостенная камера. На трансвагинальной ультрасонографии определяется относительно небольшое количество внутренних эхосигналов в каждом отделе.
(Справа) КТ с контрастированием: определяется полное прорастание образования яичника, которое распространяется за пределы таза в средний отдел живота. Крупное образование яичника у женщины в пери- или постменопаузальном периоде является типичным проявлением муцинозной цистаденомы.
в) Дифференциальная диагностика муцинозной цистаденомы и рака яичника:
1. Эндометриома:
• Также содержит низкоуровневые эхосигналы
• МРТ полезна в диагностике: гиперинтенсивная кровь на Т1-ВИ с затенением на Т2
2. Серозная цистаденома/рак:
• Зачастую однокамерная
• Содержимое кист не эхогенное
• Характерны сосочковые разрастания
3. Герминативные опухоли:
• Могут обладать низкоуровневыми эхосигналами, схожими со слизью
• Обычно осложненные кальцификатами, жидкостными уровнями и др.
4. Геморрагическая киста:
• Меньше по размеру и однокамерная
• Разрешается самостоятельно на последующих сканированиях
5. Мукоцеле:
• Расширенный червеобразный отросток, заполненный слизистой субстанцией
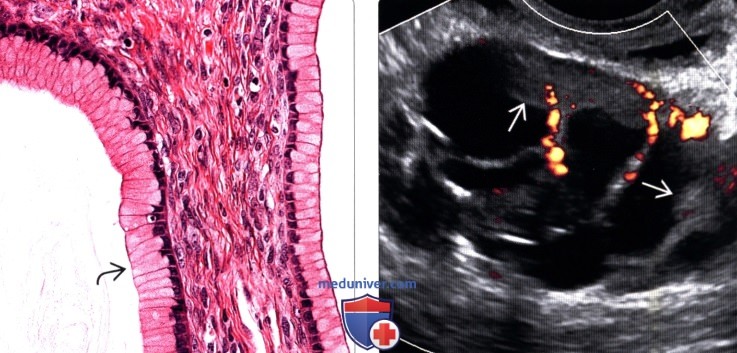
(Слева) Отмечается скопление свободной слизи в данной муцинозной цистаденоме, а в выстилающих опухоль клетках определяется богатая слизью цитоплазма.
(Справа) Солидные сосудистые компоненты, обнаруженные на трансвагинальной ультрасонографии, являются признаками муцинозной цистаденомы.
г) Патология:
2. Стадирование, степени и классификация муцинозной цистаденомы и рака яичника:
• Классификация рака яичника FIGO:
о I стадия: опухоль ограничена яичниками:
- IA: односторонняя, отсутствие злокачественного асцита
- IB: двустороння, отсутствие злокачественного асцита
- IC: опухоль ограничена одним или обеими яичниками с одним из следующих черт:
IC1: разрыв капсулы во время оперативного вмешательства
IC2: разрыв капсулы перед оперативным вмешательством или расположение опухоли на поверхности яич-ника/фаллопиевой трубы
IC3: наличие злокачественных клеток в асците или перитонеальном смыве
о II стадия: опухоль поражает один или оба яичника с прорастанием в полость таза:
- IIА: распространение в матку или фаллопиевы трубы, отсутствие злокачественного асцита
- IIB: распространение в другие ткани таза, отсутствие злокачественного асцита
о III стадия: метастазы в брюшине за пределами полости таза и/или метастатическое поражение забрюшинных лимфатических узлов:
- IIIА1: позитивные только забрюшинные лимфатические узлы
- IIIA2: микроскопические метастазы за пределами таза и/или позитивные забрюшинные лимфатические узлы
- IIIB: макроскопические забрюшинные метастазы размером 2 см или ± позитивные лимфатические узлы
о IV стадия: отдаленные метастазы (исключая метастазы в брюшине)
- IVA: плевральный выпоте позитивной цитологией
- IVB: метастазы в паренхиме печени и/или селезенки, или метастазы в органах вне брюшной полости (включая паховые лимфатические узлы и узлы вне живота)
3. Микроскопия:
• Яичниковое происхождение псевдомиксомы брюшины ставится под вопросом:
о В большинстве случаев принято считать, что источником опухоли служит червеобразный отросток или метастазы в яичниках
о В каждом отдельном случае червеобразный отросток необходимо тщательно исследовать со специальной окраской ткани
д) Клинические особенности:
1. Проявления муцинозной цистаденомы и рака яичника:
• Наиболее частые признаки/симптомы:
о Случайное образование, обнаруженное на исследовании
о Тазовый дискомфорт/боль при крупных опухолях:
- Массивные опухоли могут стать причиной набора веса и увеличения живота
о Симптомы метастатической болезни
• СА-125 не полезна в отношении муцинозных опухолей: ложно-негативный в 30% случаев
2. Демография:
• Возраст:
о Муцинозная цистаденома в третьей-пятой декаде
о Муцинозная цистаденокарцинома в пери- и постменопаузальной возрастной группе
3. Эпидемиология:
о Муцинозные опухоли являются вторыми по частоте эпителиальными новообразованиями (серозные на первом месте)
о Злокачественные: в 10% случаев; пограничные: (низкий потенциал злокачественности) в 10% случаев; доброкачественные в 80% случаев
о Двустороння в 5% доброкачественных опухолей, 10% пограничных опухолей и 20% злокачественных опухолей
4. Течение и прогноз:
• Пятилетняя выживаемость для опухолей с низким потенциалом злокачественности составляет 95%:
о При наличии метастазов прогноз схож с теми, для которых характерна явно злокачественная гистологическая картина
• Пятилетняя выживаемость для злокачественных эпителиальных опухолей:
о I стадия: 90%
о II стадия: 70%
о III стадия: 39%
о IV стадия: 17%
5. Лечение муцинозной цистаденомы и рака яичника:
• Первичным методом лечения является хирургический:
о Полная этапная лапаротомия и частичное удаление опухоли (уменьшение опухолевого объема)
- Этапная лапаротомия включает в себя гистерэктомию с двусторонней сальпинго-оофорэктомией, биопсией тазовых и парааортальных лимфатических узлов, оментэктомию, биопсию брюшины смывных вод
- Более консервативное хирургическое лечение может быть выполнено у женщин с I стадией заболевания репродуктивного возраста
- Мероприятия, позволяющие избежать интраоперационный разрыв:
Может увеличить вероятность рецидива о Желевидная консистенция псевдомиксомы брюшины и ее постепенный рост делают полную резекцию затруднительной:
- Рецидив возникает часто и поэтому требуются множественные лапаротомии
о Химиотерапия после хирургического лечения, направленного на уменьшение объема опухоли о Неоадъювантная химиотерапия перед хирургическим вмешательством, направленным на уменьшение объема опухоли у пациентов с нерезектабельной опухолью:
- Включает в себя объемную опухоль в труднодоступных областях (ворота печени, сальниковая сумка, корень брыжейки), обширную инвазию окружающих органов или боковой стенки живота или IV стадия заболевания
е) Диагностическая памятка. Советы по интерпретации изображений:
• Муцинозные опухоли реже оказываются злокачественными, чем серозные
ж) Список использованной литературы:
1. Sayasneh A et al: The characteristic ultrasound features of specific types of ovarian pathology (Review). Int J Oncol. 46(2):445-58, 2015
2. Ledermann JA et al: Gynecologic Cancer InterGroup (GCIG) consensus review for mucinous ovarian carcinoma. Int J Gynecol Cancer. 24(9 Suppl 3):S14-9, 2014
3. Alcazar J Let al: Clinical and ultrasound features of type I and type II epithelial ovarian cancer. Int J Gynecol Cancer. 23(4):680-4, 2013
4. Lalwani N et al: Histologic, molecular, and cytogenetic features of ovarian cancers: implications for diagnosis and treatment. Radiographics. 31(3):625-46, 2011
Редактор: Искандер Милевски. Дата публикации: 5.12.2019
Читайте также:

