Можно ли загорать при саркоме
Роль солнца в нашей жизни
Солнце играет в нашей жизни две роли – позитивную и негативную.
Позитивная роль солнца:
- источник тепла
- антидепрессивное действие
- профилактика рахита (минерализация костей за счет синтеза витамина D)
Полноценный синтез витамина D происходит только под воздействием солнечных лучей. Прием витаминов не обеспечивает должного уровня витамина D в организме. Витамин D важен для психического и физического здоровья человека.
Негативная роль солнца:
- солнечные ожоги
- преждевременное старение
- злокачественные новообразования кожи
- фотоаллергические реакции (связаны с попаданием солнечных лучей на кожу, возможны при взаимодействии солнечных лучей и нанесенных на кожу средств)
- фототоксические реакции (связаны с приемом медикаментов определенных групп)

Типы ультрафиолетовых лучей
Ультрафиолет составляет всего около 10% световой энергии. Он подразделяется на два типа:
- ультрафиолет типа А – 9,5%
- ультрафиолет типа В – 0,5%
Лучи типа А проникают в глубокие слои кожи, а лучи типа В блокируются роговыми слоями кожи и остаются на поверхности.
Оба вида ультрафиолетовых лучей не безвредны, но ультрафиолет типа В наиболее опасен: именно он вызывает рак кожи.
Очень важно помнить и понимать, что
Вред ультрафиолетового излучения
Ультрафиолет типа В повреждает поверхностные слои кожи, вызывает мутации в ДНК, а в дальнейшем может привести к раку кожи.
Ультрафиолетовое излучение типа А повреждает более глубокие слои кожи. Это частично провоцирует канцерогенез (но в меньшей степени, чем ультрафиолет типа В). Происходит окисление коллагена, окисление эластических волокон, и, как следствие, это может усилить дальнейшее воздействие ультрафиолета типа В.
- солнечный ожог
- солнечный загар
- канцерогенез
- фотостарение
- солнечный загар
- канцерогенез
- развитие фоточувствительности (появление более яркой реакции на солнце)
- потенциирование эффекта лучей типа В (усиление их влияния)
Принято выделять 3 типа повреждений, вызванных солнечным излучением и долгим нахождением на солнце:
- функциональные: солнечный эластоз, васкулярные изменения (сосудистые сеточки)
- соматические: актинический кератоз (доброкачественное новообразование кожи), базально-клеточная эпителиома, спиноцеллюлярная карцинома, меланома
- смерть клетки: атрофия эпидермиса, депигментация
Первые, функциональные, больше относятся к косметологическим проблемам.
- изменения тургора, эластичности, рисунка кожи: атрофия кожи, появление морщин
- сосудистые изменения
- нарушения пигментации: эфелиды (веснушки), лентиго, дисхромии
- новообразования: актинический кератоз, кератома, базалиома, плоскоклеточный рак кожи, меланома и другие
Риски возникновения меланомы
Опухоль, которую наиболее часто боятся люди – меланома.
- 1% всех злокачественных опухолей
- 8-10% всех видов опухолей кожи
- 80% всех летальных исходов, связанных с заболеваниями кожи
- число случаев меланом в мире удваивается каждые 10 лет
Среди факторов риска возникновения меланомы выделяют внутренние факторы (связаны с самим человеком, особенностями его физиологии и генетики) и внешние факторы.

- длительная и интенсивная экспозиция (длительное пребывание на солнце без фотозащиты)
- солнечные ожоги в детстве (до 10 лет)
- фототип: возрастание риска при светлом фототипе, уменьшение – при темном; риски возникновения меланомы выше у людей с первыми тремя (светлыми) фототипами кожи
- наследственная предрасположеннос
- культура загара, которая возникла в обществе в последние десятилетия
- уменьшение озонового слоя на 2% каждые 20 лет (уменьшение озонового слоя на 1% приводит к росту количества лучей типа В, достигающих поверхности Земли на 2%)
- возрастание солнечной активности
Естественная фотопротекция и фототипы
Важно знать о естественной фотозащите кожи, т.е. о способностях организма противостоять солнечному излучению и его последствиям самостоятельно.
К естественной фотопротекции человека относятся:
- секреция меланина
- фототип кожи
- механизмы ауторепарации (обновления)
- утолщение рогового слоя эпидермиса (огрубление кожи при длительном нахождении на солнце)
Фототипы кожи в зависимости от светлоты и риска подверженности ее раку кожи подразделяются на кельтский, европейский, среднеевропейский, средиземноморский, индонезийский, африканский.
Риски возникновения меланомы выше у пациентов с тремя первыми фототипами, т.е. у светлокожих людей.
Чувствительность к ультрафиолетовым лучам и рекомендуемая защита в зависимости от фототипа кожи:
- кельтский – очень высокая; SPF 50
- европейский – очень высокая; SPF 50, 30 или 20 в умеренных широтах
- среднеевропейский – высокая; SPF 30
- средиземноморский – средняя; SPF 15-20
- индонезийский – слабая; SPF 15 периодически
- африканский – минимальная; SPF 15 периодически
Фотопротекция: солнцезащитные средства
Существует ряд требований, предъявляемых к идеальному солнцезащитному средству с точки зрения врачей-дерматологов:
- безопасность: нетоксичное, не вызывающее фотосенсибилизацию (усиление реакции от солнца), гипоаллергенное
- косметическая приемлемость (комфортное нанесение)
- активность: фотостабильность и термостабильность
- устойчивость к воздействию воды (водорезистентность) и песка: не менее 70
- эффективность против возникновения эритемы и хронических солнечных повреждений (UVA/UVB/IR)
- способность абсорбировать весь спектр UV радиации
- обладание незначительной пенетрацией в кожу (проникновением вглубь кожи)
- отсутствие вкуса, запаха, цвета (отдушки могут усиливать фотоаллергические реакции)

Солнцезащитные фильтры бывают химические и минеральные. Химические фильтры поглощают излучение, а минеральные отражают и абсорбируют лучи (в особенности UVB).
И у тех, и других средств есть свои плюсы и минусы.
Если нужна сильная фотозащита в условиях высокогорья, или пациент принимает лекарственные препараты, исключающие воздействие солнечного света, то при пребывании на солнце необходимо выбрать минеральный фильтр. Во всех остальных случаях химические фильтры достаточно эффективны.
Солнцезащитный фактор
Рассмотрим на примере, что означает указанный на упаковке солнцезащитного средства SPF-фактор. Допустим, указано 60. Это означает, что доза облучения, необходимая для получения эритемы (покраснения) необходима в 60 раз больше, чем без солнцезащитного крема.
Но это не значит, что использование фильтра SPF 60 разрешат в 60 раз более длительное нахождение на солнце!
На упаковке качественных солнцезащитных кремов есть два показателя – SPF и PPD. PPD – показатель, который отражает степень защиты от ультрафиолета типа А. Он тоже должен быть достаточно высоким. Например, 28 – это хороший вариант.
Соотношение солнцезащитного фактора SPF и PPD должно быть менее трех.
Временно или постоянно?
Что лучше – постоянное применение солнцезащитного средства с небольшим SPF или эпизодическое использование средства с высоким SPF-фактором защиты?
Ответ однозначен: регулярное применение средств с SPF 15.
Постоянное применение средства с невысоким SPF-фактором защищает кожу эффективнее, чем эпизодическое использование средства с большим SPF.

Принципы защиты от солнца и рекомендации дерматологов
Основные принципы защиты от солнца состоят в том, чтобы:
- избегать пребывания на солнце в полдень, особенно летом
- носить соответствующую одежду и головные уборы
- применять солнцезащитные средства
- не позволять детям до 3-х лет загорать, детям старше нужно использовать солнцезащитные фильтры с максимальным индексом защиты, не забывать о головном уборе, соответствующей одежде и солнцезащитных очках
- использовать солнцезащитные средства только высокого качества с указанными на этикетках факторами SPF и PPD (защита от ультрафиолета типов А и В) через небольшие промежутки времени, особенно после купания
- в случае солнечных ожогов, многократно повторяющихся солнечных ожогов или при обнаружении подозрительных образований на коже необходима консультация дерматолога или онколога
- не забывать, что вы не защищены от солнца, если вы специально не загораете: любая деятельность на открытом воздухе (спорт, прогулки и т.д.) способствуют поглощению вами солнечного излучения
- быть осторожным в пасмурную погоду: облака не препятствуют проникновению ультрафиолета В, а также не забывать, что солнечные лучи отражаются от воды, песка
- стараться избегать солнца во время беременности, чтобы не возникла хлоазма (пигментация, возникающая во время беременности), использовать в этих случаях солнцезащитные средства с максимально высокими степенями защиты
- особенно тщательно защищаться от солнца во время пребывания в тропических широтах
- не прекращать использование солнцезащитных средства после появления естественного загара
- не забывать о том, что некоторые медикаменты способствуют повышению чувствительности к солнечным лучам и могут усиливать фотоповреждение (химиопрепараты, антибиотики пенициллинового ряда, ряд наружных препаратов для лечения дерматологических заболеваний, некачественные солнцезащитные кремы и т.д.)
Типы саркомы
Существует три основных типа саркомы:
саркома мягких тканей,
саркома кости;
желудочно-кишечные стромальные опухоли.
Nativ Ttarget
Эти категории охватывают более семидесяти различных видов саркомы. Виды опухоли определяются тканями, в которых они растут, генетическими характеристиками или молекулярным анализом.
Наиболее распространенные виды саркомы мягких тканей:
фибросаркома,
смешанная фибросаркома,
десмоидная опухоль,
липосаркома,
желудочно-кишечные стромальные опухоли,
синовиальная саркома,
рабдомиосаркома,
леймиосаркома,
злокачественные опухоли периферических оболочек нерва,
ангиосаркома,
саркома Капоши.
Распространенные виды саркомы кости: хондросаркома, хордома, остеосаркома, саркома Юинга.
Причины
Точные причины развития саркомы неизвестны. Некоторые наследственные заболевания могут вызывать предрасположенность к саркоме, но на практике таких случаев встречается очень мало. У пациентов, которые в детстве перенесли ретинобластому — рак глаза, есть генетический дефект, который увеличивает вероятность того, что в будущем у них может развиться саркома. У людей с нейрофиброматозом 1 типа (заболевание, которое может вызвать образование злокачественных или доброкачественных опухолей) также имеется предрасположенность к саркоме.
Иногда саркома обнаруживается у пациентов, которые проходили лучевую терапию для лечения другого вида рака. Такая саркома может развиться через много лет после окончания курса радиотерапии.
Медицинское вмешательство
Несмотря на все разнообразие видов саркомы, все они лечатся приблизительно одинаково (с несколькими исключениями, как правило, при саркоме у детей).
Наиболее эффективным методом лечения при саркоме является хирургическая операция.
Пациентам с саркомой кости до и после операции часто назначают химиотерапию; при саркоме мягких тканей ее используют реже. Иногда также используется лучевая терапия. Желудочно-кишечные стромальные опухоли, как правило, плохо реагируют на химиотерапию и лучевую терапию. Для их лечения может быть использован новый препарат иматиниб.
Как проявляется
Для большинства случаев саркомы характерно появление опухолевого образования, увеличивающегося в зависимости от темпов роста либо медленно (в течение месяцев), либо быстро (в течение недель). Некоторое время саркома растет, не вызывая изменений здоровых тканей. Лишь позднее, когда окружающие ткани и органы вовлекаются в процесс, появляются признаки, свидетельствующие о поражении костей, суставов, нервных стволов, мышц и так далее. Проявления сарком, расположенных поверхностно, отличаются от сарком внутренних органов или глубоко расположенных тканей, для которых более характерны общие проявления опухолевой интоксикации (отравления продуктами распада тканей).
Для саркомы мягких тканей характерна склонность к прорастанию в окружающие ткани и органы (кости, сосуды, нервные стволы, кожу и так далее). Первый признак саркомы мягких тканей – появление опухоли, не имеющей четких очертаний, иногда боли. Температура над опухолью при этом не отличается от температуры окружающих тканей. Чаще всего саркома мягких тканей располагается на конечностях в области больших мышечных массивов (бедро, плечо и так далее).
Для саркомы костей характерно появление болей, не стихающих в ночное время, нарушение функции конечности, появление припухлости в области кости. По мере роста опухоли страдает функция близлежащего сустава. Если опухоль можно прощупать, то это является поздним признаком саркомы костей. При саркоме костей все признаки заболевания нарастают быстро, часто с развитием переломов пораженной кости. При поражении хрящевой ткани заболевание развивается медленно, в течение нескольких лет.Саркома часто дает метастазы (клетки опухоли переносятся в отдаленные ткани и органы и начинают там развиваться), при этом метастазы распространяются по кровеносным и лимфатическим сосудам.
Диагностика
Диагностика саркомы основывается на ее характерных проявлениях, а также результатах рентгенологических и лабораторных исследований. При помощи различных видов рентгенологических исследований определяют характер поражения тканей, границы опухоли и ее протяженность. Для выявления метастазов в лимфатические узлы проводится рентгенологическое исследование лимфатической системы.
Для изучения строения опухоли до начала лечения применяют пункцию (прокол) тонкой иглой, позволяющую получить биологический материал для определения клеточного состава тканей. Если таким образом не удается определить характер опухоли, то проводится открытая биопсия – взятие ткани опухоли на исследование в процессе диагностической операции.
Лечение
Лечение саркомы должно быть комплексным. Основной метод лечения – оперативный, но довольно широко применяется лучевая терапия и химиотерапия (лечение противоопухолевыми лекарственными препаратами).
Оперативное вмешательство при саркоме мягких тканей основано на принципе удаления опухоли вместе с окружающими мышечными тканями, заключенными в фасцию (футляр, окружающий группы мышц).
Оперативное лечение может оказаться эффективным даже при наличии отдаленных метастазов в легкие, удаление которых в ряде случаев дает длительное излечение. Саркомы мягких тканей слабо чувствительны к ионизирующему излучению, но специальные методики позволяют использовать этот метод как предварительное лечение перед операцией.
Выбор способа лечения саркомы костей зависит от чувствительности к лучевой терапии: если опухоль чувствительна к ионизирующему излучению, то операция не проводится, применяют комбинированное лучевое и химиотерапевтическое воздействие.Прогноз при саркоме зависит от стадии заболевания и характеристики опухоли. Как правило, выявленные на ранней стадии опухоли, неплохо поддаются лечению
В пору отпусков немалое количество людей планируют отдых на море. Пациенты с саркоидозом могут быть ограничены в путешествиях в страны с жарким климатом. О роли солнца, загара и моря на пациента с саркоидозом и пойдет речь далее.
Обычно врачи настоятельно не рекомендуют подвергаться воздействию прямых ультрафиолетовых лучей – и особенно это касается пациентов с саркоидозом. В первую очередь это связано с нарушением метаболизма кальция в организме.

Витамин D и его роль
Этот витамин может находиться в различных формах – для удобства восприятия информации под витамином D будут пониматься все возможные формы данного вещества.
Основной функцией витамина является всасывание из пищи кальция и фосфора (что происходит в тонком кишечнике). Помимо прочего, вещество принимает активное участие в метаболических процессах и может оказывать воздействие на синтез некоторых гормонов.
Витамин поступает в организм из пищи (D2, эргокальциферол) или синтезируется под воздействием солнечных лучей (D3, он же холекальциферол).
Недостаточное количество описанных биологических веществ зачастую приводит к рахиту (особенно актуально для детского возраста).
Переизбыток витамина D проявляется в повышении уровня кальция в организме человека – наблюдается гиперкальциемия и гиперкальциурия.
Симптомы повышения уровня кальция
Высокий уровень содержания минерала в организме может вызывать следующую симптоматику:
Витамин D, кальций и саркоидоз
Связь заболевания с витамином D и кальцием была установлена еще в 1939 году: ученые Harell и Fisher описали гиперкальциемию практически у половины изученных ими пациентов. Были сделаны соответствующие выводы:
- Гиперкальциемия является характерной особенностью саркодоза.
- Повышенный уровень кальция у пациентов может усугубляться употреблением продуктов питания с высоким содержанием витамина D.
- Витамин D связан с нарушением метаболизма кальция при саркоидозе.
Необходимо регулярно контролировать уровень кальция в организме; при повышении содержания минерала может быть назначено лечение и специальная диета. Подробнее о содержании кальция при саркоидозе можно узнать здесь.

Саркоидоз и море
Вспоминая механизм развития саркоидоза , читатель может обратить внимание на то, что саркоидозные гранулемы сами по себе вырабатывают витамин D. Воздействие ультрафиолетовых лучей на море увеличивает синтез этого вещества уже в коже: наблюдается избыточное суммарное накопление витамина D у человека.
Если при активной форме саркоидоза инсоляция (облучение солнечными лучами) строго запрещается, то при ремиссии некоторые пациенты позволяют себе отдых на море (чаще по собственной инициативе). При этом загар обычно не рекомендуется врачами: бывают ситуации, когда саркоидоз усиливался или рецидивировал после инсоляции (даже, казалось бы, при неактивном процессе).
Также важно понимать, что любое стрессовое воздействие может приводить к рецидиву болезни. Вылет в страны с теплым климатом (Египет, Турция) после того, как вы всю жизнь прожили в Питере, является мощнейшим стрессом для организма (что усугубляется и сменой часовых поясов, и необычной едой, и прочими факторами).
Если же вы привыкли к солнечной погоде, а саркоидоз не проявляет активности – периодический загар с регулярными врачебными наблюдениями относительно позволителен. Каждый случай должен разбираться индивидуально.

5 жизненных советов людям с саркоидозом

Саркоидоз и беременность

Стресс и саркоидоз
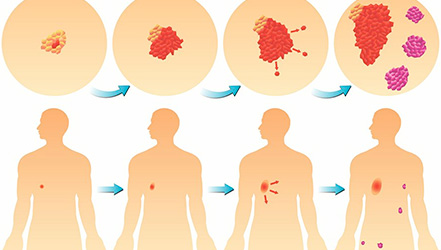
Саркомой называют группу злокачественных опухолей соединительной, поддерживающей ткани (мышцы, кровеносные сосуды, хрящи, жировые отложения, кости) и мягкой ткани. По своей сути саркома – это редкий вид рака.
- 1 Генетические и наследственные заболевания;
- 2 Ионизирующее излучение – даже при лечебном радиационном влиянии есть риск возникновения саркомы через 10 и более лет;
- 3 Химия – мышьяк, диоксидин, гербициды, хлорфенолы;
- 4 Вирус герпеса (может спровоцировать появление саркомы Капоши);
- 5 Химиотерапия и иммуносупресивная терапия (применяется при трансплантации);
- 6 Травмы, инородные тела (осколки);
- 7 Увеличивает риск возникновения саркомы курение и злоупотребление алкоголем.
Также установлено, что саркома мягких тканей чаще возникает у людей с белым цветом кожи, достигшим 40-летнего возраста. Также довольно часто данное заболевание появляется спонтанно.
- Появление опухолей с нечеткими границами. Они могут увеличиваться в размерах и болеть;
- При саркоме кости отмечаются болевые ощущения в области поражения ткани, которые усиливаются ночью. При этом анальгетики не способны снять неприятные ощущения;
- По мере роста опухоли вовлекаются соседние ткани, таким образом, при прорастании опухоли в сосуды увеличивается венозная сетка, при прорастании в нервные стволы появляются проводниковые боли по ходу пораженного нерва, при прорастании в трахею – нарушение дыхания;
- Также отмечается быстрая утомляемость, слабость, потеря веса.
Сегодня насчитывается около 100 видов сарком. При этом ученые выделяют группы сарком, созданные по клеточной принадлежности опухолей и по их гистологической структуре.
- 1 Хондросаркомы;
- 2 Фибросаркомы;
- 3 Остеосаркомы;
- 4 Круглоклеточные саркомы (нейросаркомы, лимфосаркомы кости).
- Ангиосаркомы;
- Синовиальные саркомы;
- Липосаркомы;
- Нейрогенные саркомы и др.
Также различают саркомы, растущие очень медленно, например паростальные и саркомы, распространяющиеся очень активно, например рабдомиосаркома.
Полезные продукты при саркоме
Больным саркомой врачи рекомендуют питаться правильно, сбалансировано, порциями по 5-6 раз в день. При этом необходимо тщательно пережевывать пищу. Предпочтение лучше отдавать фруктам, овощам и злакам, так как они максимально питают и насыщают организм витаминами и полезными веществами без вреда для него.
- Полезно употреблять печень свиную, говяжью или куриную, сливочное масло, плавленый сыр, батат, капусту брокколи и морскую капусту, мясо угря, устрицы, водоросли, брынзу, творог, морковь, листья салата, яичный желток, так как они содержат витамин А. Он является антиоксидантом, а также он необходим для роста и регенерации тканей. К тому же он отвечает за повышение иммунитета и помогает организму противостоять инфекциям.
- егулярное употребление фисташек, арахиса, кедровых орешков, кешью, грецких орехов, овсянки, кукурузы, ячневой крупы, гречки, пшена, макарон, чечевицы, пшеницы, свиного мяса обогащает организм витамином В1, который нормализует работу всех клеток организма и повышает сопротивляемость к инфекциям.
- Употребление грибов (шампиньонов, опят, лисичек, маслят, боровиков), а также куриных яиц, мяса гуся, шпината, шиповника, творога, скумбрии, яблок, лука-порей, помидоров, капусты, кисломолочных продуктов обеспечивает поступление в организм витамина В2, необходимого для роста и обновления тканей.
- Такие продукты, как фасоль, овсянка, грецкие орехи, фундук, фисташки, ячневая крупа, кукуруза, арахис, яйца, почки, печень, пророщенная пшеница, соя, фасоль, куриное мясо насыщают организм витамином В3, который помогает поддерживать иммунитет, особенно при воздействии антибиотиков, а также регулирует работу нервной системы.
- Также важно употреблять листья салата, лук-порей, шпинат, капусту брокколи, шампиньоны, боровики, хрен, ячневую крупу, фасоль, грецкие орехи, печень, арахис, фундук, миндаль, кисломолочные продукты, яйца, печень (говяжью, свиную и куриную), так как они являются источниками витамина В9, отвечающего за производство новых клеток.
- Употребление тыквенных семечек, фасоли, дикого риса, пшеницы, ячневой крупы, гречки, миндаля, семян кунжута, подсолнечника, пивных дрожжей, ядер косточек абрикоса насыщает организм витамином В15, который выводит токсины и снимает утомляемость.
- При саркоме важно употреблять плоды шиповника, черной смородины, калины, облепихи, рябины, сладкий перец, киви, острый перец, брюссельскую капусту, краснокочанную и цветную, а также капусту брокколи, землянику, жимолость, цитрусовые, хрен, шпинат, редьку, так как эти продукты богаты витамином С. Он не только принимает активное участие в образовании соединительной ткани, но и выводит токсины и ядовитые вещества из организма.
- Употребляя миндаль, арахис, фисташки, кешью, грецкие орехи, курагу, шиповник, пшеницу, облепиху, шпинат, мясо угря и кальмаров, щавель, калину, чернослив, ячневую крупу и овсянку, а также мясо судака и лосося, кукурузное, соевое масло и растительное масло из проросшей пшеницы, можно насытить организм витамином Е. Он, как и витамины А и С является антиоксидантом и выполняет защитную функцию организма, а также нейтрализует действие свободных радикалов, которые могут стать причиной появления опухолей.

При онкологии загорать можно, врачи не запрещают находиться на пляжах и принимать солнечные ванны даже при отсутствии ремиссии по злокачественному процессу. Достаточно лишь соблюдать рекомендации специалистов: избегать длительного пребывания под ультрафиолетовыми лучами, исключить солнечные ванны в период с 11-00 до 17-00, подобрать солнцезащитные средства с высоким уровнем фильтра.
Понадобится предварительная консультация с лечащим врачом, потому что при меланоме (рак кожи) и онкозаболевании молочных желез загорать, менять климат и наслаждаться морским воздухом категорически запрещено.
Можно ли загорать при онкологии
Загорать при онкологии можно, но делать это нужно грамотно и в строгом соответствии с рекомендациями специалистов:
С чем связаны такие ограничения? Дело в том, что под воздействием ультрафиолетовых лучей в клетках кожи активно вырабатывается не только меланин (пигмент), но и большое количество витамина Д. Именно это провоцирует мутационные процессы на клеточном уровне, но при абсолютном здоровье иммунная система человека с этим успешно справляется – они разрушаются и выводятся из организма.
При уже имеющихся злокачественных изменениях иммунитет значительно снижен, что повышает вероятность образования новых очагов онкологии, активного роста и размножения уже имеющихся измененных клеток. А это прямой путь к формированию и распространению метастаз.
А здесь подробнее о таблетках для загара.
Если имеется злокачественное поражение молочной железы, то загорать под естественными солнечными лучами и посещать солярий категорически запрещено. Ультрафиолет крайне агрессивно действует на ткани молочных желез, поэтому результатом становятся:
- ожоги эпидермиса;
- мутация клеток мягких тканей органа;
- нарушение уровня гормонов.
Последний пункт в списке особенно важен, потому что во время загара нарушается соотношение эстрогенов и прогестеронов в количественном значении. А подобные проблемы, даже при отсутствии уже озлокачественных клеток, провоцируют патологические процессы.
Можно ли загорать после онкологии и когда начинать
После онкологии, когда уже пройдено лечение и наступила стадия ремиссии, загорать врачи разрешают. Но делать это нужно с соблюдением следующих правил:
Планировать отдых в солнечных странах можно не сразу после выписки из больницы, а только после полного восстановления и получения разрешения от своего лечащего врача.
Дело в том, что в первые несколько недель организм онкологического больного настолько ослаблен, что иммунная система просто не сможет защититься от агрессивных ультрафиолетовых лучей. Результатом станут и сильные ожоги, и ухудшение состояния, самое главное – в такой ситуации значительно повышается риск развития рецидива (повторного диагностирования злокачественного процесса).
Можно ли онкобольным отдыхать на море
Онкобольным вполне можно отдыхать и на море, но только в том случае, если их состояние на данный момент не представляет угрозы жизни. Вообще, врачи утверждают, что рак – заболевание, прогнозы по которому давать невозможно, потому что все зависит от настроя больного, его восприятия ситуации.
Например, известны такие случаи:
- диагностирование неоперабельного рака – поездка на море – неожиданная ремиссия;
- подтверждение ремиссии онкологического заболевания – отдых на морском побережье – активное прогрессирование патологии.
Утверждать с уверенностью, что солнечные лучи на морском побережье негативно влияют на состояние клеток организма и приводят к разрастанию, распространению злокачественного процесса, категорически нельзя. Но такая вероятность есть, поэтому нужно:
- пользоваться косметическими средствами с высокими солнцезащитными фильтрами;
- посещать пляжи только рано утром и вечером;
- больше находиться в тени;
- пользоваться солнцезащитными очками, широкополыми шляпами, легкой одеждой с длинными рукавами.
Причем указанные правила стоит соблюдать даже в пасмурную погоду, так как ультрафиолетовые лучи благополучно преодолевают тучи и облака, воздействуя на кожу человека и весь организм в целом не менее агрессивно.
Стоит знать и еще одну особенность: крайне желательно после купания в соленой морской воде сначала принимать душ и только после этого пользоваться солнцезащитными средствами (кремами, муссами и так далее). Дерматологи предупреждают, что контакт такого косметического средства и морской воды может вызвать сильнейшую аллергию, а это очередной удар по иммунитету, ослабевать при онкологическом заболевании крайне нежелательно.
После химиотерапии ехать на море врачи не разрешают:
Но если пациент постоянно проживает в жарком регионе (юг) и нормально переносит высокие температуры воздуха, то поездка на море даже после химиотерапии может быть ему полезна. Единственное, о чем предупреждают врачи: принимать солнечные ванны все равно нельзя, лучше ограничиться прогулками в тени, отдыхом в кафе с открытыми террасами и наслаждением шумом прибоя.
Читайте также:

