Может ли шипица перерасти в рак
Виды бородавок. Классификация.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
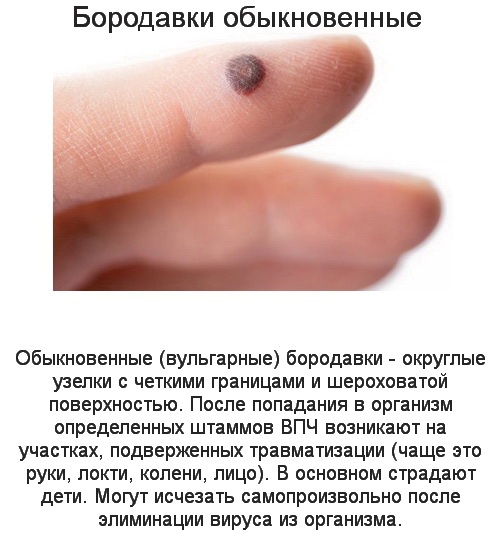
Бородавки — это вирусная патология кожи, вызванная вирусом папилломы человека. Имеют вид узелка на коже. Лечение эффективное. Встречаются у 90% населения Земли.
Современная медицинская классификация различает следующие виды бородавок:
- плоские бородавки (или юношеские),
- обыкновенные, или вульгарные бородавки и их разновидность — подошвенные бородавки (или шипицы),
- нитевидные бородавки (или акрохорды),
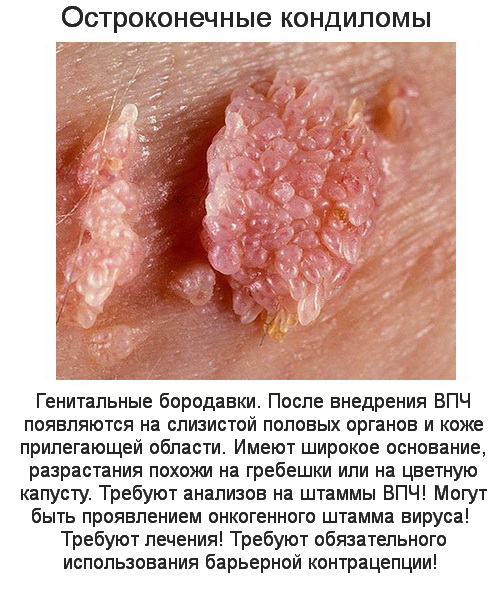
- остроконечные кондиломы (или генитальные бородавки),
- старческие бородавки, или возрастные (или себорейный кератоз).
Напомню, что причиной появления бородавок на коже являются разные типы вируса папилломы человека. Читать более подробно про ВПЧ

Более подробно о плоских бородавках рассказано здесь.
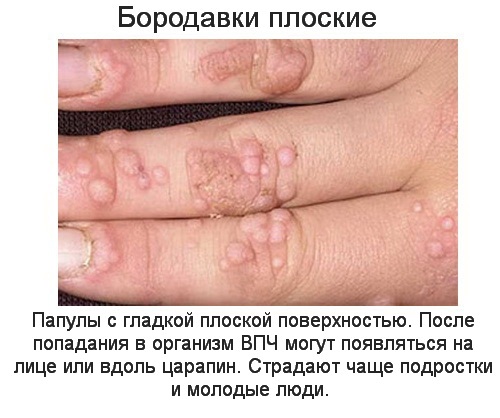
- плоский вид,
- телесного или светло-коричневого цвета,
- на 1-2 мм возвышающиеся над поверхностью кожи,
- расположены на лице или тыльной стороне кистей рук,
- появляются у детей и подростков, в области раздражения кожи, порезов, царапин.

Подробная статья про вульгарные бородавки — перейти

Читать подробную статью о шипицах.



Более подробно про этот вид: ссылка.
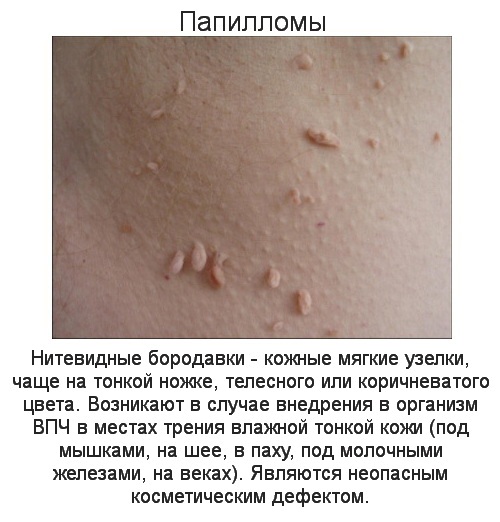
Эти виды располагаются:
- на лице,
- на шее,
- в подмышечных областях,
- под молочными железами у женщин.
Представляют собой округлые возвышения над кожей, на тоненькой ножке (см. на фото).
Возникают у людей старше 40 лет, но чаще всего — у пожилых. Следует отличать от контагиозного моллюска.

Очень подробная статья про аногенитальные бородавки (кондиломы) — здесь.
Этот вид бородавок характеризуется своим расположением (в интимных местах). Причина — вирус папилломы человека 6, 11, 13, 16, 18 типов.
Остроконечные кондиломы имеют вид разрастающейся цветной капусты. Цвет – темно-телесный, ближе к коричневому.
Располагаются такие кондиломы в паховой области и в интимных местах — в области ануса, больших половых губ, в области полового члена. Само расположение говорит о том, что основной путь передачи – половой.
И еще одно место, где могут располагаться остроконечные кондиломы – это полость рта.

Более подробно про этот вид бородавок читайте здесь.
Это последняя разновидность бородавок в классификации. Они не имеют к истинным бородавкам никакого отношения. Причина появления таких бородавок – не вирус, а себорейные кератозные разрастания на коже у стариков.
Представляет собой сначала старческие пятна, затем небольшой вырост на коже (на голове, на шее, на теле) сероватого, коричневого или черного цвета, покрытый себорейными чешуйками (перхотью). После снятия чешуек обнажаются сосочковые выросты на коже.
Иногда возрастные бородавки буквально сливаются на теле человека в один конгломерат. Следует отличать себорейную кератому от диспластического невуса Кларка (подробнее прочесть про диспластический невус) и от меланомы.

Итак, как мы видим, современная классификация различает пять видов бородавок . Первые четыре из них – истинные (вызываются ВПЧ). Пятый вид (старческие) – появляются не в результате вирусного заражения, а в результате разрастания кожи при себорее у стариков.
В МКБ 10 (международная классификация болезней 10-го пересмотра) бородавки относятся к вирусным поражениям кожи:
B07 Вирусные бородавки
В другие разделы МКБ 10 перенесены следующие разновидности бородавок:
- аногенитальные (венерические) бородавки (по старому – остроконечные кондиломы) — в раздел А63.0 (болезни, передающиеся половым путем)
- папиллома мочевого пузыря – в раздел D30.3 (доброкачественные образования мочевых органов)
- папиллома шейки матки – в раздел D26.0 (доброкачественные образования матки)
- папиллома гортани – в раздел D14.1 (доброкачественные образования органов дыхания)
Прием опытного дерматолога всего за 250 рублей: записаться бесплатно
Прием косметолога всего за 100 рублей: записаться бесплатно
Основные принципы и методы лечения бородавок и папиллом:
- удаление лазером (подробная статья про удаление лазером),
- радиоволновое удаление на аппарате Сургитрон (подробнее про этот метод),
- криодеструкция — прижигание жидким азотом и его аналогами (вартнер крио и т.д.) — подробнее читать про криодеструкцию,
- обработка чистотелом и суперчистотелом (читаем здесь),
- обработка прижигающими препаратами (солковагин, солкодерм, веррукацид, колломак, дуофилм, ляписный карандаш),
- укрепление иммунитета — прием иммуномодуляторов (полиоксидоний, ронколейкин и т.д.) и естественные способы (подробная статья про методы укрепления иммунитета — ссылка),
- прием противовирусных препаратов (эпиген, изопринозин, панавир и др.)
А теперь — полезное видео по теме материала:
Почему появляются и как избавиться?

Множество болезней протекают незаметно для окружающих, но к кожным новообразованиям это не относится: наша кожа всегда на виду. И это, между прочим, наш самый большой орган – ее площадь у взрослого человека почти полтора квадратных метра!
Отчего у нас появляются бородавки, шипицы и папилломы, насколько они опасны и можно ли от них избавиться?
Папилломы, бородавки, родинки… в чем разница?
Папилломы и родинки – это одно и то же?
У ребенка бородавка, а у меня папиллома, в чем разница?
Все образования на коже по науке называются бородавками, мы же в обычной жизни зовем так округлые выросты на пальчиках у детей, либо плоские бородавки у юношей. Но и болезненные, причиняющие кучу неудобств шипицы, и некрасивые висячие папилломы в складках кожи – это тоже виды бородавок.
Почему появляются бородавки
Почему появляются папилломы и бородавки?
Их вызывает вирус папилломы человека (ВПЧ). Он имеет более 100 штаммов и высокое сродство с кожей, а некоторые штаммы – со слизистыми, поэтому внедрившийся вирус вызывает появление на коже/слизистых специфических образований.
Как можно заразиться вирусом папилломы человека?
Вирус папилломы очень распространен, им заражено около 60% людей, мужчин и женщин примерно поровну. Вирус какое-то время сохраняется во влажных теплых местах (бани, сауны, бассейны) и может быть передан не только непосредственно от человека человеку, но и через предметы. При близком бытовом контакте, использовании одних и тех же гигиенических принадлежностей, особенно соприкасающихся с мокрым телом (мочалка, полотенце) или при ношении общих украшений типа цепочек или бус, которые интенсивно трут кожу шеи, можно заполучить ВПЧ.
Дети, почесывая кожу, травмируя ее, сами разносят бородавки все дальше и дальше по телу, это аутозаражение. Могут они заразить и товарища по играм.
Наконец, в зоне риска также мастера педикюра, особенно классического, с использованием воды.
” Носитель вируса передает его, даже не имея кожных проявлений. Инкубационный может длиться от трех недель до года. К счастью, у людей с хорошим иммунитетом в течение двух лет или даже ранее организм побеждает вирус, но им можно заражаться снова и снова.

Как избавиться от бородавок
Какой врач избавит от бородавок
Может быть, я сама?
Несмотря на то, что аптеки предлагают средства для самостоятельного удаления папиллом в ассортименте, пользоваться ими не рекомендуется: образования значительных размеров так никогда не удалить, а неумело пользуясь агрессивными кислотами, можно сильно повредить кожу и заработать ожоги, шрамы и келоидные рубцы; к тому же, в домашних условиях легко занести инфекцию. Кроме того, вы должны быть уверены, что данное образование действительно бородавка, а не родинка. Папилломы темного цвета с широким основанием отличить от родинок может только врач.
” Внимание! Травмировать родинки ‒ опасно для жизни!
Что делать при повреждении папилломы?
Нужно прижечь ее антисептиком (зеленка, фукорцин). Большинство небольших папиллом после травмирования засыхает и отваливается. Если сохраняется боль, отек или папиллома увеличивается, это повод обратиться к врачу.
А они могут просто взять и исчезнуть (ну, вдруг. )?
После того, как иммунитет поборол вирус, иногда исчезают бородавки на детских ручках, папилломы же просто перестанут расти, и новые не появятся, но уже имеющиеся придется удалять у доктора. Мелкие папилломы после травматизации могут превратиться в корочку и отпасть после заживления, но ранить их для этого специально не стоит.
Можно ли удалять папилломы или бородавки во время беременности и грудного вскармливания?
Специально заниматься этим в такое сложное для организма время нежелательно: после образуются ранки, это входные ворота для инфекции, поэтому лучше отложить эти процедуры. Исключение составляют случайно травмированные папилломы, которые лучше удалить.
Опасны ли папилломы для жизни и здоровья
Есть ли при появлении папиллом и бородавок риск для здоровья в целом?
Шея, подмышки, места под молочными железами, веки – излюбленные локализации. На появление и распространение бородавок у детей тоже влияет не одно лишь заражение, но и способность иммунной системы противостоять вирусу.
Нарушение углеводного обмена (сахарный диабет и предиабет), климакс, ожирение (при котором усиливается трение, потоотделение и увеличивается количество складок), возраст (более 70% людей старше 60 лет имеют папилломы) ‒ каждая ситуация, в которой иммунитет под угрозой, активизирует вирус. Если папилломы растут как на дрожжах, возможно, пришла пора обратиться к иммунологу.
Кондиломы: когда папилломы действительно опасны
Папилломатозные образования могут возникать не только на коже, но и на слизистых оболочках?
Да, и вирусные образования на слизистых могут таить в себе угрозу. Это другой, особый вид образований: сосочковидные разрастания, похожие на цветную капусту с широким основанием, они называются остроконечными кондиломами. Поражают слизистые половых органов и прилежащие участки кожи. ВПЧ этой локализации легко передать половому партнеру, даже барьерные методы контрацепции плохо защищают от этого.
Эти кондиломы так же безобидны, как и папилломы?
Не всегда. Некоторые из штаммов ВПЧ имеют высокий онкогенный риск. Заражение штаммами 1, 2, 6, 11, 16, 18 вызывает образование кондилом, из них штаммы 16 и 18 провоцируют развитие аногенитального рака. К счастью, 90% остроконечных кондилом вызваны вполне безобидными 6 и 11 ВПЧ, но если у вас или партнера есть проявления ВПЧ на слизистых, стоит сдать анализы и выяснить, каким именно штаммом вируса вы заражены.
Неонкогенные папилломавирусы (Human Papilloma Virus (HPV)) - HPV 1, 2, 3, 5.
Онкогенные папилломавирусы низкого онкогенного риска - HPV 6, 11, 42, 43, 44, 54, 61, 70, 72, 81.
Онкогенные папилломавирусы среднего онкогенного риска - HPV 26, 53, 66.
Онкогенные папилломавирусы высокого онкогенного риска - HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68.
Около 90% случаев рака шейки матки врачи связывают с присутствием онкогенных ВПЧ в организме (70% случаев рака связаны со штаммами 16 и 18, 20% ‒ с другими штаммами). Желанием предотвратить развитие именно этой патологии вызван призыв вакцинировать девочек против ВПЧ, вакцины предупреждают заражение высокоонкогенными штаммами (и некоторыми другими по перекрестной чувствительности, например, штаммами, вызывающими появление остроконечных кондилом), но не могут изгнать из организма вирус, если он уже внедрился или помочь в лечении уже существующего рака.
Рак шейки матки — четвертый в мире по распространенности вид рака у женщин. Так, в 2018 г. было зарегистрировано около 570 000 новых случаев этого заболевания. Оно является причиной 7,5% всех случаев смерти от онкологических заболеваний среди женщин. Ежегодно от рака шейки матки умирает более 311 000 женщин, причем более 85% этих случаев приходится на развивающиеся страны.
Предполагаемые факторы риска по ВОЗ:
- степень онкогенности ВПЧ (способности вируса вызывать рак);
- нарушения иммунитета: люди с ослабленным иммунитетом, в частности, лица, живущие с ВИЧ, подвержены более высокому риску хронической ВПЧ-инфекции и ускоренного развития предраковых поражений и рака;
- наличие сопутствующих инфекций, передающихся половым путем, таких как генитальный герпес, хламидиоз и гонорея;
- количество родов в анамнезе и роды в раннем возрасте;
- курение табака.
Если кондиломы обнаружены у беременной женщины, надо ли что-то предпринимать?
Женщине предстоят роды, и ребенок, проходя через инфицированные родовые пути, может заразиться. Для лечения следует обратиться к гинекологу и к инфекционисту.
Таким образом, папилломы и бородавки – неприятный, но неопасный (за исключением некоторых локализаций) спутник жизни. Соблюдение основных правил гигиены (индивидуальные гигиенические средства, защита кожи от пота и раздражения, своевременное лечение повреждений, содержание тела в чистоте, отказ от пользования чужими украшениями и одеждой, гигиена половой жизни) позволит минимизировать риск заражения ВПЧ, а при уже имеющихся образованиях на коже, вам помогут избавиться от них врачи.
Наросты на теле пугают обладателей непривлекательным внешним видом, отсутствием однозначного ответа на вопрос: может ли папиллома перерасти в рак. Вопрос сложный, чтобы разобраться с ним, необходимо знать причины возникновения наростов на коже и провоцирующие перерождение клеток факторы.

Условия перерождения
Папилломы — образования доброкачественные. Их код по МКБ-10 В07. Возникновение обусловлено двумя основными факторами: наличие в организме вВПЧ и ослабление иммунных сил, вследствие чего вирусная активность возрастает, к месту нахождения вируса в коже усиливается кровоток. Клетки растут, мутируют, изменяют окраску. Место образования вирусных бородавок зависит от пути заражения вирусом папилломы, его вида.
Наукой изучено более сотни разновидностей папилломовирусов, большинство из них имеют низкую онкогенность и не способны переродиться в раковую опухоль. ВПЧ 16, 18, 31, 45, 56 типов наиболее опасные, увеличивают вероятность рака в 60 раз, самые безобидные 1-5, 10, 27, 53-55, 62, 67. Одновременно человек может быть носителем нескольких типов ВПЧ. Для женщин опасность представляют 16 и 18 онкогенные папилломавирусы, которые обнаруживаются при раке шейки матки. Устраняют возможность инфицирования с помощью прививок. Для этого прививают девочек до начала половой жизни, чтобы организм выработал антитела к двум штаммам ВПЧ из ста семидесяти.
Сами по себе кожные наросты являются косметическим дефектом и говорят о состоянии иммунодефицита, когда организму нужна помощь, чтобы побороть ВПЧ и загнать его в состояние ремиссии. Избавиться от вируса совсем нельзя, однако можно всю жизнь успешно держать его под контролем. Иммунитет может быть снижен по причине:
- ВИЧ-инфекции;
- хронических половых или лор-инфекций;
- нерационального питания;
- гормонального дисбаланса;
- эндокринных нарушений;
- болезней органов пищеварения;
- стрессов, недостаточного отдыха.
Чтобы в папилломе появились злокачественные клетки, необходимы следующие факторы:
- многократное механическое повреждение образования;
- многократное облучение радиацией, ультрафиолетом;
- наследственная предрасположенность к онкозаболеваниям;
- снижение иммунитета;
- длительные стрессы, депрессия;
- воздействие на организм канцерогенных веществ;
- хронические заболевания.

Разница между папилломой и злокачественной родинкой
Отличие между папилломой и злокачественной родинкой состоит в том, что папиллома — доброкачественный нарост, а злокачественная родинка — меланома, онкозаболевание. Факторы, которые провоцируют перерождение родинки или бородавки в опухоль — одни и те же:
- многократные механические повреждения;
- нахождение на активном солнце или в солярии;
- ЗППП;
- вредные привычки: курение, алкоголь;
- стрессовые ситуации.
- Препараты для лечения папиллом на интимных местах
- Диагностика типа ВПЧ на половых губах
- Причины папилломатоза под мышками
Механизмы появления родинок и папиллом — различны. Невусы (родинки) — скопления меланоцитов, клеток, вырабатывающих меланин, благодаря которому, кожа имеет коричневатый оттенок. Бородавки – клетки эпидермиса без пигмента (меланина). ВПЧ можно заразиться следующими способами:
- аутозаражение, когда больной человек расчесывает место дислокации вируса и разносит инфекцию на другие участки тела;
- половой путь передачи;
- бытовой: через рукопожатия, пользование общими полотенцами, тапочками, мылом, в общественном транспорте;
- заражение ребенка от больной матери в процессе родов.
Доброкачественные бородавки и родинки на открытых участках тела (руках, ногах, шее, лице), в местах трения об одежду и аксессуары, следует удалять. При подозрении на патологические процессы удаленный материал направляют на исследование, чтобы определить наличие раковых клеток. Удалять необходимо образования, расположенные на слизистых оболочках и в местах, где нет возможности для самоосмотра, чтобы отслеживать изменения в форме или размерах наростов.
При обнаружении в удаленной родинке или папилломе злокачественных клеток, пациенту назначают дополнительные виды терапии: химио-, лучевую терапию или хирургическое вмешательство. Опасной является меланобластома, новообразование тяжело определить на начальной стадии. Прогноз лечения часто неутешительный. Развитие папилломатоза не несет риска рака.

Диагностика папиллом
При появлении папиллом диагноз врач ставит при осмотре. При отягощенном анамнезе и случаях меланомы у родственников пациенту назначают дополнительные обследования:
- ПЦР для выявления типа ВПЧ и его онкогенности;
- Digene-тест, определяющий онкогенные штаммы вирусов в организме;
- ПАП-тест проверяет наличие злокачественных клеток.
Обнаружение высокоонкогенных штаммов ВПЧ требует ряда дополнительных исследований:
- биопсия — исследование удаленного материала под микроскопом;
- уретроскопия — наличие ВПЧ в эпителии уретры.
Злокачественная папиллома на коже имеет следующие признаки:
- воспаленные ткани вокруг нароста;
- изменение окраски на более темную, вплоть до появления черных включений;
- выделение гнойного содержимого, сукровицы, крови.
Доброкачественные опухоли имеют свойство появляться на коже, веках глаз, волосистой части головы, слизистых половых органов, во рту: на гортани, на небе, на языке, в горле, в ушных раковинах, молочной железе, мочевом пузыре. Внутрипротоковые образования способны вызывать воспаления всего органа, их труднее диагностировать. Доброкачественные опухоли кожи и слизистой оболочки отличают одиночные и групповые, которые растут группами, по внешнему виду напоминают куриный гребень, могут иметь нитевидные ножки. К лечению таких образований для определения очага инфекции и предотвращения его разрастания дерматолог привлекает отоларингологов, гинекологов, маммологов, венерологов, офтальмологов. Помимо аппаратных методов удаления бородавок в медицинских учреждениях (лазер, криотерапия, электротоки, радионож), пациент проходит лечение:
- антибиотиками;
- иммуномодуляторами;
- противовирусными препаратами, в т.ч. инъекциями интерферона;
- витаминными комплексами.
Механизм появления онкологии при ВПЧ
Наличие вируса в слизистых оболочках и коже на фоне сниженного иммунитета вызывает рост папиллом. Риск возникновения злокачественных опухолей современная медицина не связывает с наличием на теле наростов. Образования на коже говорят, что иммунная система не способна контролировать ВПЧ, а не о том, что онкология близко. Чаще происходит с точностью до наоборот, у раковых больных появляются папилломы.
Сама папиллома перерасти в меланому не может ни при каких условиях. Стоит запомнить: даже наличие наростов на теле при восстановленном сильном иммунитете, который блокирует ВПЧ, пациенту онкология не грозит.
Папилломы и рак кожи появляются по причине ослабления иммунитета. Однако бородавки, хоть и не перерождаются, являются симптомом, говорящим о том, что защитные силы организма не справляются с инфекцией. Пациенту необходимо посетить врача для постановки диагноза и назначения подходящей противовирусной и иммуноукрепляющей терапии. Пациенту рекомендуется пересмотреть образ жизни: при необходимости сбросить вес, отказаться от вредных привычек, сбалансировать питание, повысить физическую активность.
Как предотвратить появление рака при папилломах
Для своевременного избавления от папиллом и предотвращения онкологии необходимо следовать правилам:
- при появлении кератом посетить дерматолога;
- удалить на открытых участках тела, в местах, где не доступен самоосмотр, где наросты подвергаются травмам;
- пройти курс противовирусного лечения;
- избегать стрессовых ситуаций;
- вести здоровый образ жизни;
- соблюдать правила личной гигиены;
- найти постоянного полового партнера;
- не избавляться от кожных дефектов дома, не заниматься самолечением;
- устранить факторы, способные перерождать клетки: пребывание на солнце в период его пиковой активности, использование солнцезащитной косметики, стабилизация гормонального фона.
Появление образований на коже — неприятный факт. Если соблюдать элементарные правила по уходу за телом, укреплять иммунитет, можно снизить риск появления на теле папиллом к минимуму.
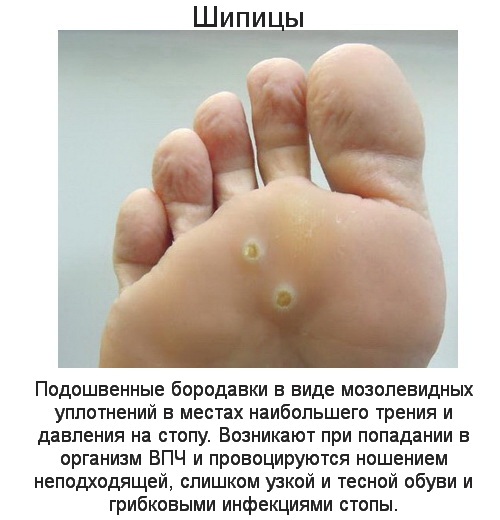
Мозоли, небольшие потертости на пятках, натоптыши – все это может доставлять небольшой дискомфорт своему обладателю. Однако если новообразование при ходьбе вызывает острую боль, стоит задуматься и срочно обратиться к врачу. Есть вероятность, что провоцирует появление таких симптомов шипица на ступне – разновидность бородавки, которая часто локализируется на пятках или пальцах ног и требует длительного лечения.
Что такое шипица
Подошвенная бородавка, гуска или по латыни Verruca plantaris – так называют опытные медики новообразование, которое по внешнему виду напоминает мозоль, но доставляет болезненные покалывания при ходьбе. Шипица считается разновидностью бородавок с корешковым методом крепления в глубоких слоях кожного покрова. Небольшой нарост можно вылечить посредством народных методов, а полностью убрать шипицу на ступне помогают только методы глубокого замораживания, удаление лазером и электрокоагуляция.
Гуска, вросшая глубоко в кожу, задевает и травмирует нервные окончания, может спровоцировать появление трещин на поверхности стопы и воспаления. Локализуются кожные наросты преимущественно на коже стоп, пятках, пальцах ноги или руки, но иногда заражению вирусом подвержены и нежные участки тела: лицо, шея, щиколотки. Как любая другая бородавка шипица на ступне является доброкачественным новообразованием, но при отсутствии должного лечения может перерасти в злокачественную опухоль.
Как правило, диаметр подошвенной бородавки варьируются в пределах 1-2 сантиметров, но иногда размеры новообразования могут достигать 4-5 см. На фото шипица на ступне выглядит как круглая или овальная сухая мозоль, с четкими границами. На ощупь образование очень плотное и болезненное. Под микроскопом в центре шипицы могут просматриваться черно-коричневые точки. Если внимательно рассмотреть нарост после отпаривания ног, можно заметить на поверхности шипиц нити, которые разрослись во всех слоях кожи.
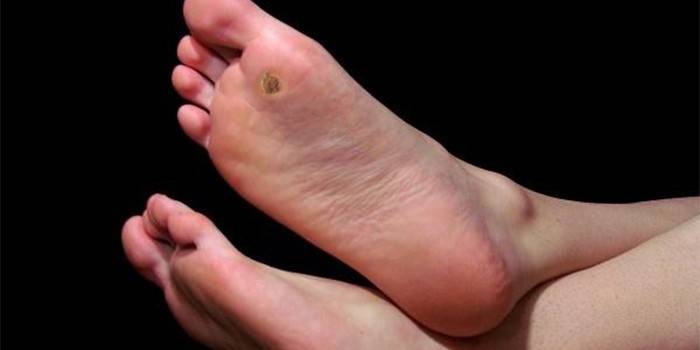
Вначале развития выглядит шипица на ступне как сухая мозоль с огрубевшей корочкой. Однако если ее не начать правильно лечить, новообразование увеличивается в размерах, меняется в цвете, становится бугристым, а посередине образуется небольшая дырочка, через которую отчетливо видно стержень. При надавливании на стопу возникает острая боль, как будто в ногу вонзаются иголки или шипы. Если сразу не удалить новообразование, со временем рядом могут возникнуть новые наросты.
- Холецистит - симптомы и лечение у взрослых в домашних условиях
- Боль на уровне талии в правом боку
- Куда можно пойти работать в 14 лет
Как происходит заражение
Подошвенная бородавка – вирусное заболевание, заразиться которым можно через открытые раны на подошве, при контакте с больным человеком или через предметы общего пользования. Особенно комфортно бактерии чувствуют себя во влажной среде, поэтому к появлению шипицы склонны люди с повышенной потливостью стоп. Очень часто заражение происходит после посещения бассейнов, душевых, спортзалов. Чтобы предотвратить появление подошвенной бородавки врачи рекомендуют всегда иметь при себе личные средства гигиены и обувь для купания.
Причины возникновения подошвенных бородавок
Провоцирует шипицу на ступне вирус папилломы человека, который присутствует даже в здоровом организме. Однако при создании определенных условий бактерии начинают активно размножаться, провоцируя поражения кожи. Особенно велик риск у людей со сниженным иммунитетом, беременных женщин и детей. Шипица на стопе появляется в результате регулярного трения ступни внутри тесной обуви, из-за врожденных или приобретенных отклонений в строении скелета, например, от косолапия. К числу провоцирующих развитие в организме вируса факторов также относят:
- чрезмерная потливость ладоней, межпальцевого пространства, ступней;
- постоянные стрессы, перенапряжение, недосып;
- травмы, ранения или ожоги кожи ног или рук;
- обострение хронических болезней;
- инфекционно-вирусные заболевания – грипп, ОРВИ, ангина;
- ношение неудобной или тесной обуви;
- плоскостопие;
- авитаминоз;
- лишний вес.
Как избавиться от шипицы
При появлении подозрительного образования на подошвах стоп не стоит тянуть с визитом к врачу. Чем раньше будет поставлен правильный диагноз и начато лечение, тем меньше риск разрастания отростков бородавки вглубь мягких тканей. Существует несколько методов лечения папилломы: физическое воздействие на бородавку, хирургическое вмешательство, выведение наростов химическими препаратами, комплексная терапия для повышения иммунитета. Особой популярностью пользуются малоинвазивные методы.
Удаление папиллом с помощью скальпеля на сегодняшний день используется крайне редко, так как этот метод не дает 100% гарантии избавления от проблемы. Оставшиеся отростки в кожных слоях могут спровоцировать рецидив и еще большее разрастание новообразований. Такой метод лечения допустим, если все остальные варианты недоступны. Операцию проводят под местной анестезией, после чего следует длительный период реабилитации.
Этот вариант считается одним из лучших при консервативном лечении шипицы. Агрессивные вещества, входящие в состав некоторых препаратов, при попадании на пораженные участки кожи вызывают некроз клеток, после чего ороговевшие частицы легко удаляются механическим путем. Стоит отметить, что этот вариант болезненный и может спровоцировать появление рубцов и шрамов на теле. Препараты с химическим составом бывают нескольких видов:
- Как быстро остановить обильные месячные таблетками и народными средствами
- Расшифровка анализа крови у взрослых и детей
- Чем подкормить клубнику во время цветения
Для скорейшего выздоровления вместе со средствами местного воздействия врачи рекомендуют использовать препараты, стимулирующие работу иммунитета. Для этого назначаются иммуностимуляторы: Интерферон, Кипферон, Имудон, Амиксин. В домашних условиях иммунотерапия заключается в нормализации питания. В меню стоит включить больше свежих фруктов, овощей, соков. Дополнительно можно заняться легкими видами спорта – плаваньем, бегом, ездой на велосипеде.
Как вывести шипицу на ноге в домашних условиях
Вылечить шипицу простыми средствами бывает проблематично. Вся сложность состоит в том, чтобы удалить корни доброкачественного новообразования, иначе в будущем проблема возникнет вновь. Если беспокоит шипица на ступне, удалить ее помогут специальные препараты:
- Салициловая мазь – средство для наружного использования. Обладает противовирусным и противовоспалительным эффектом. Мазь следует наносить на предварительно распаренную и подсушенную кожу тонким слоем. Для усиления эффекта сверху можно наложить окклюзионную повязку. Проводить процедуру нужно до полного исчезновения папилломы 1 раз в день. При желании салициловую мазь можно заменить специальными пластырями (Мозольный, Компид, Салипод) или препаратом Колломак.
- Мазь Виферон – лекарство, обладающее противовирусным и иммуномодулирующим действием. Мазь наносят тонким слоем 3-4 раза в день на очаги поражения. Длительность курса лечения составляет 4-7 дней. К противопоказаниям относятся: индивидуальная непереносимость компонентов и детский возраст до года.
- Ляписный карандаш – серебросодержащий препарат с антисептическим действием. Поверхность карандаша смачивается водой, после чего средство наносится на поврежденную кожу, при этом нужно избегать затрагивания здорового эпидермиса. Ляписный карандаш не стоит использовать при беременности, для лечения детей, при появлении папилломы на шее или лице.
- Суперчистотел – жидкость, разработанная на основе смеси сильных щелочей. Перед использованием здоровую кожу вокруг папилломы необходимо смазать жирным кремом, после чего одну каплю раствора наносят строго по центру нароста. Лечение проводят до полного выжигания подошвенной бородавки. Стоит отметить, что процедура очень болезненная, вызывает зуд и жжение.
- Гель Роаккутан – средство местного действия на основе изотретиноина. Относится к группе кератолитических препаратов, выпускается по форме таблеток. Капсулы принимают внутрь во время еды по 0,5-1 мг/кг курсом до четырех месяцев. Препарат противопоказан при беременности. С осторожностью можно пить таблетки при сахарном диабете, ожирении, почечно-печеночной недостаточности.
- Ассгиапе – кератолитическая мазь, которая помогает лечить подошвенные бородавки в запущенной стадии развития. При нанесении на кожу активные компоненты средства разрушают нейросвязь между ороговевшими клетками. Средство выпускается на основе мочевины, салициловой, лимонной, молочной кислоты. Иногда может провоцировать появления побочных реакций в виде жжения, зуда и покраснения кожи в месте нанесения.
- Ферезол – жидкость с мумифицирующим эффектом. Способ использования Ферезола такой же, как и при лечении Суперчистотелом. Препарат противопоказан при наличии рядом с папилломой родинок, при гиперчувствительности и детям до 7 лет.

Как удалить шипицу на ноге
Если подошвенная бородавка успела врасти глубоко кожу, есть вероятность, что обычные местные кремы, растворы и мази не помогут. В таких ситуациях врачи рекомендуют прибегнуть к малоинвазивным методам удаления бородавок: электрокоагуляции, лазерному удалению с помощью замораживания жидким азотом – криодеструкция. Эти методы помогают не просто удалить шипицу на стопе, но и предотвращают ее повторное появление в будущем.
Выжигание бородавки и ее корневища с помощью жидкого азота. Под воздействием холода разрушается тело папилломы, уменьшается область воспаления и погибает большее число вирусов и бактерий. На месте проведения процедуры остается небольшой пузырь, который проходит самостоятельно за полторы-две недели. Процедура проходит без анестезии и не вызывает боли. Минусы операции в длительном восстановительном периоде и возможности травмирования кожи рядом с бородавкой. Нельзя проходить процедуру криодеструкции при раке.
Этот метод показывает высокие результаты только на начальных стадиях возникновения шипиц, когда нитевидные корни не успели поразить большую часть стопы. Удаление папилломы происходит при воздействии на кожу высокочастотных импульсов тока, благодаря чему шипица на ступне и ее корневище выжигается. Минусы такой операции в болезненности: после процедуры на теле остается кровоточащая ранка. Иногда после удаления электротоком могут появиться рубцы.
Один из самых популярных и востребованных методов лечения подошвенных бородавок. Удаление происходит под воздействием лазерного луча, который одновременно прижигает папиллому и дезинфицирует поверхность кожных покровов на месте проведения операции. Метод лазерного лечения не вызывает каких-либо осложнений, после процедуры пациенты быстро реабилитируются, полностью исключается возможность повторного разрастания шипиц на ступне. Единственный недостаток такого метода – высокая стоимость операции.
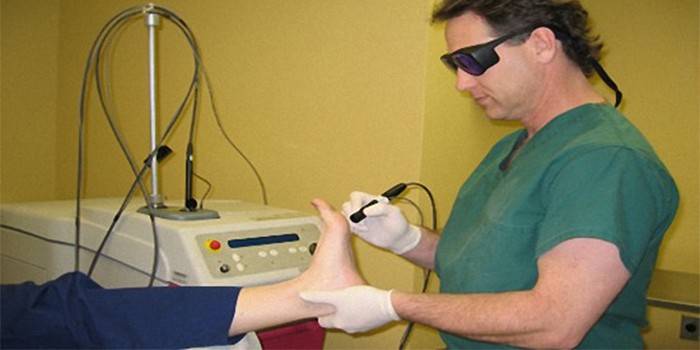
Шипица на ноге - лечение народными средствами
Вместе с комплексным медикаментозным лечением в домашних условиях подошвенные бородавки можно выводить средствами народной медицины. Существует несколько действенных рецептов для устранения шипицы на ступне, ладонях и пальцах ног:
- Шипица на пятке пройдет, если регулярно прикладывать к больному месту крапивной компресс. Для его приготовления мелко нарежьте листья крапивы, оберните их в чистый лист лопуха, зафиксируйте с помощью пластыря. Наденьте на ногу носок и оставьте компресс на ночь. Длительность такой терапии – 3-4 сеанса. По такому же принципу можно делать компрессы из каланхоэ, картофеля и чеснока.
- Хорошо помогают уксусные примочки. Чтобы их приготовить используйте свежий чеснок и 9% столовый уксус. Смешайте ингредиенты до кашеобразного состояния и нанесите, предварительно обезопасив здоровую кожу пластырем. Смесь выдерживается около полутора-двух часов, после чего смывается теплой водой. Для усиления эффекта после примочек поверхность ступни рекомендуют обрабатывать салициловой мазью.
- Не менее эффективное средство от папиллом вируса человека – йод. Он хорошо подсушивает кожу, обеззараживает, способствует снятию воспаления. Чтобы вылечить шипицу на ступне йодом, необходимо регулярно смазывать пораженные участки тела.
- Народное средство по типу Суперчистотела можно приготовить в домашних условиях. Для этого листья чистотела собирают, перемалывают или мелко нарезают, а после заливают 90% медицинским спиртом. Смесь настаивают в темном прохладном месте 1,5-2 недели, после чего процеживают. Наносить раствор нужно точечно, заклеив кожу вокруг шипицы пластырем или смазав жирным кремом. Продолжительность лечения соком чистотела зависит от разрастания новообразований, но не должна превышать 30 дней.
- Болезненные новообразования можно прижечь с помощью рассола от консервированных огурцов или томатов. Для этого возьмите плотные шерстяные носки, смочите в рассоле и наденьте. Сверху укутайте ноги пищевой пленкой или пакетом. Для создания парникового эффекта зафиксируйте компресс чистой сухой парой носков. Делайте компресс вечером, утром помойте ноги прохладной водой. Процедуры нужно проводить до тех пор, пока не рассосались все бугорки.
Читайте также:

