Может ли парапроктит перейти в рак
8-918-55-44-698

Отличие рака от парапроктита – это статья даст определение особенностям развития двух заболеваний.
Отличительные особенности заболеваний
Случаи заражения онкологическими заболеваниями невероятно распространены. Несмотря на проводимую пропаганду ведения здорового образа жизни, большинство членов общества не прислушиваются к призывам быть внимательными к своему здоровью. Отсюда и печальная статистика заболеваемости среди населения. Заболевания мочевыделительной системы входят в число наиболее часто встречаемых. А определение наличия онкологического заболевания становится залогом продолжения жизни. Рак и парапроктит – это не просто названия заболеваний, это диагнозы, которые имеют отличительные особенности. И разобраться в нюансах их течения является необходимым фактом.

Отличие рака от парапроктита
Провоцирующие факторы
Итак, парапроктит. Можно с уверенностью сказать, что заболевание связано с воспалительным процессом в клетчатке прямой кишки. В отличие от рака, который может поразить любой орган человека, парапроктит локализуется именно в слизистой прямого кишечника. Это проктологическое заболевание. Также в отличие от рака, который может быть спровоцирован распространением метастаз из другого очага поражения, парапроктит является инфекционным заболеванием и чаще выявляется у мужчин старше 50 лет. Рак ануса, например, может быть связан с беспорядочными половыми связями, а парапроктит, в свою очередь, может быть вызван неправильной работой мочевыделительной системы, например, связан с частыми запорами. Невозможность нормального процесса дефекации может вызвать развитие анальных трещин слизистой оболочки анального канала и вызвать развитие абсцесса. Рак также характеризуется развитием воспалительного процесса, примерами кровотечения или гнойного изъявления, но основополагающим признаком развития рака можно считать тяжесть в районе воспаления, а также ощущение инородного тела, мешающего процессу дефекации. Появление язвочек и опухолей характерно для рака, а не парапроктита.
Особенности лечения
Также как и рак, парапроктит имеет свои разновидности, которые определяют сложность течения болезни. Но в отличие от рака, выживаемость пациентов, составляет более высокий процент. Это связано с тем, что парапроктит определить легче, чем рак, особенно на начальной стадии. Своевременное и качественное лечение в условиях медицинского учреждения дает неплохие шансы на выздоровление при парапроктите. Раковые заболевания выявить достаточно сложно из-за бессимптомного течения, но профилактические осмотры у специалиста – онколога хотя бы раз в полгода тоже могут помочь в раннем выявлении проблемы.
Лечение рака и парапроктита основаны, в – основном, на хирургическом вмешательстве вкупе с проведением лучевой и химиотерапии.
Все вопросы по данной теме можно задать по телефону: 8-918-55-44-698.
Парапроктит в цифрах и фактах:
- Это одно из самых распространенных проктологических заболеваний, которое составляет 20-40% от всех патологий прямой кишки.
- По распространенности парапроктит уступает только анальным трещинам, геморрою и колитам (воспаление толстого кишечника).
- Мужчины заболевают в 1,5-4 раза чаще по сравнению с женщинами.
- Парапроктит встречается практически только у взрослых. Случаев у детей описано очень мало.
- Распространенность парапроктита среди населения – 0,5% (заболевание имеется у 5 человек из 1000).
- Чаще всего заболевают люди в возрасте 30-50 лет.
Особенности анатомии прямой кишки
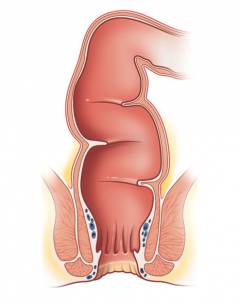
Прямая кишка – конечный отдел кишечника длиной 15-20 см (у взрослого человека), который расположен в полости малого таза. Прямая кишка переходит в задний проход, который открывается наружу анальным отверстием.
Слои стенки прямой кишки:
- Слизистая оболочка – внутренний слой. Она не имеет, в отличие от слизистой оболочки толстой кишки, ворсинок и содержит большое количество клеток, вырабатывающих слизь.
- Мышечный слой. Состоит из двух слоев: в одном мышцы идут в продольном направлении, а в другом – в поперечном. В области заднего прохода мышцы образуют два мощных кольца – сфинктеры. Одно из них работает непроизвольно, второе подчиняется воле человека. Сфинктеры предназначены для удержания кала. Во время дефекации происходит их расслабление.
- Серозная оболочка. Наружный слой, состоящий из соединительной ткани.
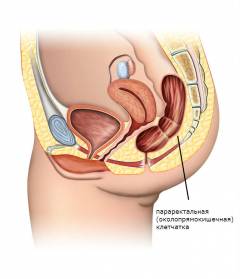
Снаружи прямую кишку окружает жировая ткань – параректальная клетчатка.
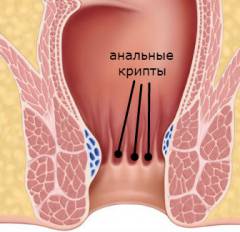
В месте перехода прямой кишки в анальный канал на слизистой оболочке находятся крипты – углубления в виде мешков. На дне каждой крипты открываются протоки слизистых желез (они называются анальными железами), находящихся в толще сфинктеров. Эта анатомическая особенность имеет важное значение в развитии парапроктита.
Причины возникновения парапроктита
Основная причина развития парапроктита – попадание инфекции в околопрямокишечную жировую клетчатку.
Микроорганизмы, которые могут вызывать парапроктит:
- Чаще всего: стафилококки, стрептококки, кишечная палочка, протей. При обычном парапроктите в гнойнике, как правило, обнаруживают сочетание разных видов перечисленных микроорганизмов.
- Анаэробные бактерии – обитающие в бескислородных условиях. Заболевание, вызванное этими возбудителями, протекает в тяжелых формах:
- гнилостный парапроктит;
- газовая флегмона таза;
- анаэробный сепсис.
- Специфические инфекции. Парапроктит может быть одним из проявлений таких заболеваний, как туберкулез, сифилис, актиномикоз. Распространенность таких видов парапроктита составляет 1-2% от общего количества.
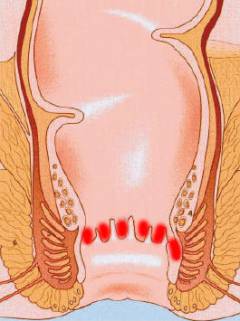
Пути проникновения возбудителей в околопрямокишечную клетчатку:
- При воспалении прямокишечных крипт и анальных желез. Обычно инфекция из крипты попадает в проток, а затем в саму железу. Происходит закупорка протока, в результате чего железа превращается в гнойник. По мере распространения воспаления вглубь, развивается парапроктит.
- Попадание инфекции из прямой кишки через лимфатические сосуды при проктитах.
- Травмы слизистой оболочки прямой кишки. Могут происходить при попадании в кишку инородного тела, присутствии острых предметов в кале, во время различных медицинских процедур и вмешательств на прямой кишке.
- Травмы таза и заднего прохода. При этом инфекция попадает в жировую клетчатку из внешней среды.
- Распространение воспаления из соседних органов: предстательной железы (при простатите), мочеиспускательного канала (при уретрите), женских половых органов (при аднексите, сальпингоофорите).
Факторы, предрасполагающие к развитию парапроктита:
- ослабление иммунитета;
- истощение, длительное голодание;
- алкоголизм;
- тяжелые, частые инфекции;
- хронические инфекции;
- поражение мелких сосудов при сахарном диабете;
- атеросклероз;
- нарушение функций кишечника: поносы, запоры;
- геморрой;
- трещины заднего прохода;
- хронический воспалительный процесс в органах малого таза: простатит (воспаление предстательной железы); цистит (воспаление мочевого пузыря); уретрит (воспаление мочеиспускательного канала), сальпингоофорит (воспаление придатков матки);
- неспецифический язвенный колит;
- болезнь Крона.
Виды парапроктита
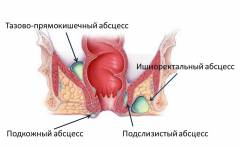
В зависимости от характера течения патологического процесса:
- Острый. Протекает в виде острого гнойного воспаления. В околопрямокишечной клетчатке образуется абсцесс (гнойник).
- Хронический (свищ прямой кишки). Почти всегда (в 95% случаев) развивается после перенесенного острого парапроктита.
Виды острого парапроктита в зависимости от расположения гнойников:
- подкожный – под кожей в области заднего прохода;
- подслизистый – в непосредственной близости к прямой кишке, под слизистой оболочкой;
- ишиоректальный – возле седалищной кости;
- пельвиоректальный (тазово-прямокишечный) – в полости малого таза;
- ретроректальный – позади прямой кишки.
Положение гнойника имеет значение во время диагностики и хирургического лечения.
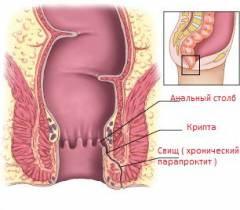
Виды свищей при хроническом парапроктите:
- полные – имеют два отверстия: на слизистой оболочке внутри прямой кишки и на коже;
- неполные – имеют одно отверстие, а второй конец свища заканчивается слепо, наподобие мешка;
- наружные – отверстие находится на коже;
- внутренние – отверстие находится на слизистой оболочке прямой кишки.
Симптомы парапроктита
При остром парапроктите, по мере расплавления тканей и увеличения размеров гнойника, состояние больного постепенно ухудшается. Затем гнойник прорывается – образуется свищ, и гной выходит наружу. Состояние пациента улучшается, симптомы стихают.
Иногда после этого происходит выздоровление. В других случаях свищ остается – в него постоянно заносится кал и газы, благодаря чему воспалительный процесс поддерживается.
Причины перехода острого парапроктита в хронический:
- отсутствие адекватного лечения;
- обращение пациента к врачу уже после того, как гнойник вскрылся;
- ошибки врачей, недостаточно эффективное лечение.
Гнойная инфекция может распространяться на жировую клетчатку таза. Иногда в результате этого происходит расплавление стенки прямой кишки, мочеиспускательного канала. Известны случаи, когда гной прорывался в брюшную полость, приводя к развитию перитонита.
Чаще всего хронический парапроктит протекает волнообразно. Вслед за улучшением состояния и кажущимся выздоровлением наступает очередное обострение.
Диагностика парапроктита
Сначала доктор опрашивает пациента.
Он может задать вопросы:
- Какие симптомы беспокоят?
- Как давно они появились? После чего? Как изменялись со временем?
- Повышалась ли температура тела? До каких значений?
- Нормален ли сон и аппетит?
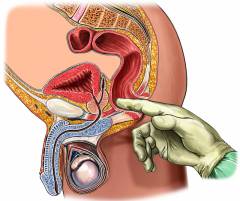
Затем проводится осмотр. Врач просит пациента раздеться и принять коленно-локтевую позу – встать на четвереньки на кушетке, опершись на локти и колени. Доктор осматривает очаг поражения на коже, ощупывает. Затем проводит пальцевое исследование – надевает латексную перчатку, смазывает свой указательный палец вазелином и вводит в прямую кишку, ощупывает её изнутри. Процедура может быть весьма болезненной. Если возникает боль, то нужно сказать об этом врачу, и он выполнит местную анестезию, например, гелем лидокаина.
В целом диагностика острого парапроктита достаточно проста. Обычно врач устанавливает диагноз сразу после осмотра.
При остром парапроктите диагноз ясен без дополнительного обследования. Хирург назначает общий анализ крови, мочи. Исследования, при которых в прямую кишку вводят специальные инструменты (аноскопия, ректороманоскопия) не проводят, так как при остром парапроктите они очень болезненные, а диагноз ясен и без них.
Обследование при хроническом парапроктите:
Лечение парапроктита
При остром парапроктите показана операция. Её необходимо выполнить как можно раньше (хирургическое вмешательство при остром парапроктите относится к категории неотложных). В противном случае возможно развитие осложнений и переход острого парапроктита в хронический.
Перед операцией назначается стандартное обследование, включающее:
- общий анализ мочи;
- общий анализ крови;
- электрокардиографию;
- осмотр анестезиолога.
Предварительно хирург и анестезиолог информируют пациента об особенностях операции и наркоза, рассказывают о возможных осложнениях и рисках. Пациент должен подписать письменное согласие на проведение хирургического вмешательства и наркоза.
Местное обезболивание при операции по поводу острого парапроктита применять нельзя, так как оно чаще всего не способно полностью устранить боль. Введение иглы может способствовать распространению гноя.
Применяется общий наркоз: масочный или внутривенный.
Ход операции:
- Хирург уточняет расположение гнойника при помощи осмотра прямой кишки на ректальных зеркалах.
- Затем вскрывают гнойник и очищают от гноя. Хирург должен внимательно исследовать полость, вскрыть все карманы, разрушить имеющиеся перегородки.
- Полость гнойника промывают раствором антисептика.
- В ране оставляют дренаж (выпускник, через который оттекает гной, сукровица).
- В прямую кишку может быть вставлена специальная трубка для отвода газов.
- В дальнейшем ежедневно проводятся перевязки, больному назначают антибиотики.
Консервативное лечение хронического парапроктита
Хронический парапроктит удается вылечить без операции крайне редко.
Показания к консервативной терапии:
- у пожилых пациентов, имеющих противопоказания к хирургическому вмешательству;
- во время подготовки к операции.
Методы лечения:
Сроки хирургического лечения при хроническом парапроктите:
- во время обострения – срочное хирургическое вмешательство, не откладывая;
- при подостром течении (когда в стенке прямой кишки имеются воспалительные уплотнения): операция проводится после консервативного лечения в течение 1-3 недель;
- во время улучшения состояния – проводится консервативная терапия до очередного обострения.
Операция по поводу хронического парапроктита и свища прямой кишки проводится под общим наркозом. Предварительно пациент проходит обследование, подписывает согласие на проведение операции и наркоза.
В ходе хирургического вмешательства иссекают свищ и рубцы, вскрывают и очищают все гнойные полости. Хирургическая тактика, которую выбирает хирург, и тяжесть операции зависят от расположения, размеров свища.
Диета при парапроктите
При остром и хроническом парапроктите не существует специальной диеты. Но соблюдение некоторых рекомендаций по режиму питания поможет облегчить течение заболевания:
Хроническое течение воспалительного процесса или ограниченное нагноение мягких тканей могут сопровождаться образованием полого канала, соединяющего патологический очаг с внешней поверхностью кожи. Через такой свищ периодически выделяются гнойные массы и грануляции.
Рак – это злокачественное новообразование, которое состоит из атипичных клеток организма, находящихся в фазе активного и бесконтрольного деления.
Может ли свищ перейти в рак напрямую зависит от первичного заболевания и возможности его злокачественной трансформации. В таких случаях, как правило, речь идет о хроническом парапроктите. Это заболевание характеризуется гнойным воспалением мягких тканей, которые окружают прямую кишку. Развитие данной патологии сопровождается формированием глубоких кишечных фистул, открывающихся на кожном покрове промежности.
Свищ как предраковое состояние: симптомы и проявления
Первоначально пациент может обнаружить в области заднего прохода свищевое отверстие, из которого периодически выделяется прозрачная жидкость или гнойные массы. Заболевание сопровождается интенсивным зудом и поверхностным дерматитом. Также, на фоне покрасневшей кожи больной отмечает наличие неприятного запаха.
Болевой синдром также считается одним из проявлений патологии. Интенсивность боли зависит от проходимости свищевого канала.
Болезнь носит волнообразное течение с периодами обострения и ремиссии. Именно в острой фазе происходит максимальное проявление боли и зуда.
Диагностика данной патологии заключается в выяснении жалоб пациента, его визуальном осмотре и проведении ряда инструментальных исследований. В стационарных условиях больному осуществляется зондирование патологического канала, ультразвуковая диагностика и рентгенография.
Методы лечения свища прямой кишки
Терапия гнойного парапроктита заключается исключительно в хирургическом вмешательстве. Операцию не рекомендуют проводить в период ремиссии, поскольку в это время очень тяжело обнаружить точные координаты свища и первичного гнойного очага.
Радикальное вмешательство планируется осуществить в острой фазе, когда наблюдается открытие свища. При обострении процесса хирург вскрывает содержимое гнойника и назначает курс противомикробных средств, физиотерапию.
Непосредственно после хирургического раскрытия абсцесса, специалисты приступают к иссечению свища. В ходе операции некоторым пациентам требуется ушить сфинктер прямой кишки или слизисто-мышечный лоскут.
Выбор конкретной хирургической методики оперирования зависит от расположения свища и гнойного очага. Часто после операции врач прибегает к повторному исследованию ректальной области. Это необходимо для уточнения полноценного удаления всех патологических тканей.
При каких условиях свищ может перейти в рак?

Злокачественное перерождение свищевого новообразования может произойти при следующих условиях:
- Длительное течение гнойного парапроктита.
- Отсутствие специфического лечения хронического воспаления мягких тканей промежности.
- Частые рецидивы после радикального вмешательства.
- Генетическая предрасположенность.
- Постоянная травматизация колоректальной области.
Признаки раковой трансформации свища
Самым ярким симптомом злокачественного перерождения является выделения кровянистого содержимого из свищевого отверстия. В последующем онкобольные отмечают нарастание болевого синдрома и ухудшение общего самочувствия. На поздних стадиях онкология вызывает резкую потерю веса и раковую интоксикацию организма.
Профилактика перерождения в рак
В большинстве клинических случаев своевременная диагностика и радикальное вмешательство приводят к полному и стойкому выздоровлению пациента. Именно поэтому многие специалисты склоняются к благоприятному прогнозу болезни.
Исключение составляют запущенные и длительно нелеченные гнойные парапроктиты. При этом пораженное место может зарастать рубцовой тканью, которая провоцирует частые рецидивы и безрезультативность хирургического метода. Для таких больных прогноз относительно позитивный. Этим пациентам следует периодически обследоваться у проктолога для профилактики рецидивов и ракового перерождения. Больные также должны помнить, что свищ переходит в рак преимущественно при отсутствии медицинской помощи и терапии.

Слово – нашему эксперту, кандидату медицинских наук, врачу-проктологу ЦЭЛТ Давиду Шармазанашвили.
Пусковой механизм
После геморроя и колита это, пожалуй, самое частое проктологическое заболевание. И одно из самых коварных. В запущенном состоянии гнойное воспаление жировой клетчатки, огибающей прямую кишку, может привести к тяжелейшим последствиям.
К такому развитию событий приводят разные причины. И прежде всего – микротравмы анальной области, образующиеся при запорах или частых поносах. Колит, язвенный колит, болезнь Крона и другие воспалительные заболевания, при которых нарушается стул, нередко являются спутниками парапроктита.
Гнойная лавина
| Важно | |
|---|---|
| Тяжесть парапроктита зависит от его возбудителя – то есть типа инфекции, которая его вызывает. Самые сложные острые парапроктиты вызывает анаэробная микрофлора (клостридии, бактероиды и т. д.). Число смертельных исходов при этом, по разным данным, достигает от 15% до 40%. К счастью, случаются такие парапроктиты намного реже (5–10%), чем вызванные аэробной инфекцией (кишечной палочкой, стафилококками, стрептококками и т. д.), которые успешно лечатся. Если, конечно, их не запустить. | |
Болезнь развивается стремительно, за 3–5 дней, поначалу заявляя о себе гиперемией (покраснением) кожи вокруг анальной области, отеком, болью в заднем проходе, нарастающей при дефекации, что подавляющее большинство больных списывают на обострение геморроя. Занимаясь самолечением и пытаясь снять неприятные ощущения свечами и мазями, пациенты только усугубляют свои страдания.
Не всегда разбираются в источнике этих проблем и хирурги районных поликлиник, к которым, в конце концов, обращаются страдальцы. В результате упускается драгоценное время и больной острым парапроктитом поступает в стационар с высокой температурой, сильнейшим воспалением, когда процесс зашел уже слишком далеко. Расплавляя все на своем пути, гной превращает в жидкую массу жировую клетчатку, мышечные ткани, иной раз добираясь и до половых органов и уретры.
Наш эксперт убежден: если бы хирурги районных поликлиник уделяли больше внимания диагностике парапроктита, глядишь, и меньше было бы запущенных случаев, когда помочь пациенту уже гораздо сложнее. Особенно если речь идет о пожилых людях, ослабленных наличием множества другой сопутствующей патологии, такой, как сердечно-сосудистые заболевания, сахарный диабет и т. д.
Следствие ведут…
Тем более что распознать болезнь можно самыми элементарными способами, для которых не требуется высоких медицинских технологий. Подчас для постановки правильного диагноза достаточно простого визуального и/или пальцевого осмотра, во время которого оценивается состояние кожи и подкожной клетчатки вокруг заднего прохода и внутри анального канала: нет ли в этой области какой-либо гиперемии, припухлости, болезненного уплотнения.
А чтобы не спутать эти проявления парапроктита с похожими на них симптомами обострения внутреннего геморроя, пальцевой осмотр желательно дополнить осмотром с помощью ректального зеркало. Конечно, если состояние пациента это сделать позволяет.
Но, если диагноз неясен и речь идет о парапроктите более глубокой локализации, без инструментальных методов обследования не обойтись: УЗИ с использованием ректального датчика, который вводится в анальный канал, или ректороманоскопия (эндоскопический осмотр прямой кишки).
Если диагноз подтвержден, выход один – операция. Других способов лечения острого парапроктита, увы, не существует. Чтобы снять воспаление, гнойник необходимо вскрыть, промыть и дренировать (очистить от гноя), дополнив ежедневными промываниями и перевязками с антисептическими растворами и мазями.
Радикальное решение
| Кстати | |
|---|---|
| Несмотря на то, что эта болезнь не на слуху, парапроктит – проблема не редкая. Согласно исследованиям, проведенным на базе городской клинической больницы № 15 г. Москвы, больше 1/4 больных (то есть 27%) проктологического отделения – это больные с острым парапроктитом. | |
Но только снять воспаление мало: чтобы избежать дальнейших рецидивов болезни, нужно убрать образовавшийся в месте воспаления свищ (гнойный ход). Что представляет довольно непростую задачу, требующую от врача хороших знаний и большого опыта.
В противном случае при удалении свища можно повредить мышечный аппарат заднего прохода, что чревато недостаточностью сфинктера и недержанием кала.
Операцию по вскрытию и дренированию поверхностно расположенного гнойника можно проводить под местным обезболиванием, но если речь идет о глубоком парапроктите – под спинальной анестезией и только в условиях стационара.
Среди специалистов постоянно идут споры о сроках проведения радикального вмешательства по иссечению свища прямой кишки. Одни считают, что такую операцию лучше проводить одновременно с оказанием экстренной помощи. Это приводит к более быстрому выздоровлению пациентов и избавляет от психологической травмы, нанесенной повторной операцией.
Другие считают, что при остром гнойном воспалении не всегда удается правильно определить расположение свищевого хода относительно мышц запирательного аппарата прямой кишки, что чревато неправильно проведенной операцией и в дальнейшем рецидивом заболевания.
| Читайте также: | |
|---|---|
| Каждый из нас потенциально предрасположен к геморрою | |
| Отчего расстроился кишечник | |
Поэтому операцию по иссечению свища рекомендуют выполнить спустя некоторое время после вскрытия абсцесса, когда стихнет воспаление и спадет отек вокруг заднего прохода. Как видите, проблема эта серьезная и заниматься ею и должен только врач-проктолог. Лучше этого специалиста с острым парапроктитом и его последствиями никто не справится. К проктологу лучше обратиться и при первых же симптомах этой болезни, которую лучше не запускать.
Избежать парапроктита можно, соблюдая ряд нехитрых правил:
>> Пейте не менее 1,5–2 литров жидкостей в день;
>> Ешьте больше каш, свежих овощей и фруктов (особенно богатых клетчаткой кабачков, тыквы, слив, бананов, абрикосов);
>> Желательно добавлять в пищу ржаные или пшеничные отруби, облегчающие дефекацию и ликвидирующие запоры;
>> А вот слабительными и клизмами не увлекайтесь;
>> Опорожняйте кишечник только в том случае, если почувствуете позыв;
>> Если у вас лишний вес, примите меры, чтобы избавиться от него;
>> Больше двигайтесь, избегая силовых видов спорта, на дачных грядках и дома старайтесь не поднимать тяжести.
- Что из себя представляет парапроктит?
- Из-за чего он возникает?
- Что такое острый парапроктит?
- Что такое хронический парапроктит?
- Как лечится парапроктит?
- Какие осложнения парапроктита могут возникнуть?
Что из себя представляет парапроктит?
Парапроктит – это воспаление жировой клетчатки, находящейся вокруг прямой кишки. Прямая кишка расположена так, что ее с разных сторон окружают сразу несколько клетчаточных пространств: подвздошно-прямокишечное, тазовопрямокишечное, позадипрямокишечное, подслизистое клетчаточное пространство (расположено в стенке кишки) и подкожное пространство (расположено вблизи ануса). При парапроктите воспалиться может любая из этих областей, в особо серьезных случаях – сразу несколько из них. В большинстве случаев первопричиной парапроктита служит криптит – воспаление морганиевых крипт (они находятся в области аноректальной линии, образуя углубления, или карманы – там расположены устья протоков анальных желез).
Различают передний, задний, подковообразный и циркулярный парапроктит, также он делится на острый (впервые возникший) и хронический (развивается как результат недолеченного острого). Для постановки диагноза требуется осмотр проктолога и хирурга с пальцевым ректальным исследованием, которое из-за сильных болей иногда проводится в операционной под наркозом.
Из-за чего он возникает?
Истинный парапроктит – это воспаление, при котором инфекция попадает из просвета прямой кишки в ткани околопрямокишечной области. То есть из-за воспаления одной или нескольких морганиевых крипт возникает криптогландулярный абсцесс. Он может самопроизвольно вскрыться наружу или в просвет кишки. Еще одна возможная причина появления заболевания – когда абсцесс был вскрыт хирургическим путем и там либо остался свищ, либо абсцесс воспалился повторно. Также причинами первоначального воспаления могут быть геморрой (узлы лопаются, и на их поверхности образуются открытые ранки) хроническая анальная трещина, папиллиты (гипертрофия и воспаление анальных сосочков пазух (крипт) заднего прохода), хронические запоры. Часто заболевание диагностируют у молодых людей, которые на первый взгляд здоровы и ранее к проктологу не обращались. Но когда врач начинает детально опрашивать пациента, то выясняется, что незначительные жалобы и дискомфорт все же были: например, периодически беспокоил анальный зуд, нерезкие боли во время и после испражнения, запоры или поносы.
Основная роль в возникновении парапроктита принадлежит инфекции. Среди возбудителей могут быть кишечная палочка, стафилококки, стрептококки, анаэробная флора, протей – таким образом, на возникновение заболевания может повлиять несоблюдение правил гигиены. В редких случаях парапроктит может быть специфической этиологии – туберкулезный, сифилитический, клостридальный, гонококковый, актиномикозный. Важно, что микробный возбудитель может попадать в клетчаточные пространства не только из прямой кишки, но и из любого очага хронической инфекции – даже отдаленного типа. К таким очагам относятся кариес, тонзиллит, синусит. Не стоит списывать со счетов и такую причину, как травмы прямой кишки – и бытового характера, и вследствие операции.
У детей заболевание проявляется и лечится точно так же, как у взрослых. Единственное исключение, что у несовершеннолетних пациентов чаще всего диагностируют именно форму подкожного гнойного процесса. Заболевание может возникнуть даже у грудничков. В этом случае источником инфекции может стать не прямая кишка, а опрелости и участки раздражения на коже.
Что такое острый парапроктит?
Острый парапроктит возникает внезапно, его клинические проявления в большинстве случаев ярко выражены. Какими именно они будут – зависит от локализации очага воспаления, его размеров, особенностей возбудителя и иммунитета организма. Самостоятельное вскрытие гнойника или неправильное лечение острого парапроктита грозит хронической формой заболевания.
Острое течение заболевания характеризуется: повышением температуры до 38-39 градусов, нередко человека лихорадит и знобит; общей интоксикацией организма – человек чувствует слабость и недомогание, ломоту в мышцах и суставах, возникает головная боль и отсутствует аппетит; расстройством стула (запор, болезненные позывы к дефекации) и болезненным мочеиспусканием; болевыми ощущениями в области прямой кишки, малого таза, низа живота, которые усиливаются во время дефекации.
Между тем у форм парапроктита есть свои особенности. Так, при подкожном парапроктите возникает отек и уплотнение тканей рядом с анусом, кожа краснеет, при ощупывании проявляется резкая болезненность, человек не может сидеть – пациенты буквально через 1-2 дня уже оказываются на приеме у врача. С тазово-прямокишечным парапроктитом постановка диагноза затруднена из-за неспецифичной симптоматики. Больные могут принять симптомы за респираторное заболевание и лечить самостоятельно или в лучшем случае обратятся к терапевту или гинекологу. Зачастую на прием к проктологу они попадают через 7-14 дней. В ряде случаев самочувствие больного может резко улучшиться, у него уменьшатся боли, а температура придет в норму. Причина этому – прорыв гнойника. Это будет сопровождаться обильными гнойными выделениями с примесью крови из прямой кишки. У женщин выделения могут вскрыться не только в прямую кишку, но и во влагалище; у мужчин гнойный процесс может перейти на простату и мошонку.
Что такое хронический парапроктит?
При хроническом парапроктите образуется параректальный свищ – канал, внутреннее отверстие которого – анальная крипта. Чаще всего наружное отверстие такого свища открывается на кожу промежности, в диаметре отверстие будет 0,5-1 сантиметр. Фактически из прямой кишки через крипту инфекция регулярно самопроизвольно попадает в межсфинктерное пространство и параректальную клетчатку. Таким образом, поддерживается постоянный уровень воспаления. Если у свища хорошая проходимость, то воспалительное отделяемое выходит полностью наружу. Если же дренирование недостаточное, то в клетчаточном пространстве образуются инфильтраты и гнойные полости.
В фазу ремиссии пациенты жалуются на гнойно-сукровичное отделяемое из наружного отверстия свища, при достаточном дренировании этот процесс безболезненный. Затем свищевой канал может забиться гноем, отмершими тканями, и отток из параректальной клетчатки нарушится вновь. Клиника будет такая же, как при остром парапроктите.
Как лечится парапроктит?
Единственный эффективный метод лечения и острого, и хронического парапроктита – радикальная операция, выполняемая под внутривенной, перидуральной анестезией. При остром процессе она должна быть выполнена в экстренном порядке. Во время операции хирург вскрывает гнойник, дренирует его полости, а также в обязательном порядке иссекает воспаленную крипту и перекрывает ход, через который инфекция следовала к параректальной клетчатке. Если же обострился хронический парапроктит, то последовательность действий при операции такая же, как и при остром процессе, – вскрытие и дренирование. Далее – лечение антибиотиками, а после завершения острой фазы заболевания должна последовать плановая операция по иссечению свища. Режим больных после операции в целом активный, но зависит от метода произведенной операции.
Таким образом, одним из факторов успеха для эффективного лечения парапроктита является обращение к высокопрофессиональному колопроктологу-хирургу, оперирующему в специализированном проктологическом отделении (только здесь, как правило, выполняют иссечение свищей).
Какие осложнения парапроктита могут возникнуть?
При остром парапроктите чаще всего наблюдаются расплавление гноем стенки прямой кишки или влагалища, спонтанное вскрытие гнойника на поверхность кожи, переход воспалительного процесса на тазовую клетчатку, расплавление стенки кишки гноем выше аноректальной зоны с выходом кишечного содержимого в параректальную клетчатку и быстрым распространением инфекционного процесса, расплавление гноем мочеиспускательного канала, вскрытие гнойника в полость брюшины с развитием перитонита и в забрюшинное пространство, переход гнойного воспаления с одного клетчаточного пространства на другие.
Осложнения при хроническом парапроктите грозят развитием рубцовой ткани – тогда анальный канал и сфинктер прямой кишки могут быть сужены и деформированы, вследствие чего может возникнуть недостаточность сфинктера заднего прохода. Недостаточность сфинктера – нарушение согласованной работы запирательного аппарата прямой кишки, снижение способности удерживать кишечное содержимое. Многие из-за ложного стыда не обращаются к врачу, качество их жизни значительно падает не только из-за эстетических, но и из-за психологических проблем (отношения с окружающими сильно усложняются, контакты минимизируются).
Лечение этого заболевания длительное (до 6-12 месяцев), трудное (высока вероятность рецидивов). Но если его не лечить вовсе, то возможен сепсис и летальный исход.
– Пациентам с парапроктитами очень важно соблюдать диету. В рационе должно быть больше клетчатки (овощи, фрукты, черный хлеб из муки грубого помола). Есть нужно не менее 4-5 раз в день, перерывы между приемами пищи должны быть небольшими, нужно не забывать пить больше жидкости – все это поможет облегчить прохождение каловых масс по прямой кишке. Также полезны греча, мясо с большим количеством соединительной ткани, кисломолочные продукты. А вот продукты с танинами (крепкий черный чай, какао, красные вина), а также пища вязкой консистенции (манная и рисовая каши) и сухая еда, наоборот, затруднят прохождение пищи. Поэтому есть их нужно как можно реже.
Тем, кто перенес операцию по поводу парапроктита, необходимо ежегодно посещать проктолога для осмотра. В целях профилактики парапроктита я рекомендую тщательную гигиену, предупреждение запоров (этому поспособствует диета) и своевременное лечение проктологических заболеваний.
Читайте также:

