Может ли опухоль пищевода быть не злокачественной
Образования, возникающие на стенках пищевода, подразделяют на доброкачественные и злокачественные. Мужчина подвержен заболеванию намного больше, чем женщина. И, к сожалению, самостоятельно определить болезнь проблематично, так как начальная стадия не сопровождается симптомами.
Пищевод – трубчатый орган, длиной до двадцати пяти сантиметров. Соединяет ротоглотку и желудок. В состав входят три части: шейная, грудная и брюшная. В этих трёх участках образовываются сужения физиологического плана: в начале и в месте соприкосновения с главным левым бронхом, и проходом через диафрагму.
Опухоль пищевода – это образования доброкачественных и злокачественных клеток из слоёв стенки пищевода. Зафиксировано масса разных видов заболевания. По МКБ-10 разновидность онкологии кодируются по-разному, зависит от вида и места расположения. Злокачественные – C15, доброкачественные – D13.0.
Симптоматика заболевания
Состояние больных при наличии доброкачественной болезни не отличается от обыкновенного состояния здорового человека. Возможны небольшие колебания в весе из-за волнения. Заражённая клетка растёт медленно и не проявляется на протяжении долгого времени. Чтобы определить наличие заболевания, потребуется пройти рентгенологическую и эндоскопическую процедуру.
Причины появления опухоли – злоупотребление спиртными напитками, частое курение и пренебрежение правилами термической обработки употребляемой пищи, хронические заболевания слизистой оболочки, присутствие в организме доброкачественных образований. Независимо от расположения новообразования, симптоматика одинакова.
Общие черты заболевания:
- Дисфагия. Затрудняется процесс проглатывания пищи. Первые признаки проявления болезни встречаются у 90% больных. Происходит не только из-за механического препятствия прохождения пищи, но и с нарушением рефлексов верхних частей пищепроводящих путей. Случается, нарушения возникают с двумя перечисленными факторами. Механическое препятствие проявляется дискомфортом при приёме твёрдой еды, проходящей по пищеводу. Когда болезнь начинает прогрессировать, больному каждый приём приходится запивать водой. Так размер порций постепенно сокращается и постепенно сводится к нулю. Причём происходит отказ не только от твёрдой пищи, но и жидкой консистенции.
- Одинофагия. Возникновение болевых ощущений в нижней части шеи и боль в грудной клетке. Независимо от приёма пищи, ощущается жгучая, колющая, раздирающая боль в области грудной клетки, отдающая в область между лопаток.
- Гиперсаливация. Обильное слюноотделение. Является защитным рефлексом для облегчения прохождения пищи. Имеет густовато-пенистую консистенцию.
- Несвежее дыхание. Когда ткань начинает распадаться и возникает некроз, из полости рта ощущается гнойный неприятный запах, который сложно скрыть.
- Регургитация. Обратный процесс глотания. Отличается от рвоты. Проглоченная пища не успевает дойти до желудка, чтобы обработаться кислотой, а сразу возвращается в полость рта.
- Изжога. Повышенная кислотность обусловлена увеличенным просветом пищевода и неправильной работы нервной системы.
Осипший голос, боль при приёме пищи, непрекращающийся кашель во время еды и разная степень дисфагии помогут врачу обратить внимание на возможное наличие опухоли пищевода. После проведения ряда диагностических обследований врач поставит точный диагноз. Онкозаболевание пищеварительного тракта стоит на шестом месте среди новообразований других органов и, к сожалению, занимает третье место по случаям летального исхода.
Наличие в пищеводе доброкачественной опухоли составляет 1% и обнаруживает ряд разновидностей. В их числе полип, миксома, гемангиома, аденома, способные располагаться в любой части органа с гладкой или бугристой структурой.
Соседние органы и системы – характеристика поражения
Когда новообразование переступает границы, возникает клиническая симптоматика других органов. Случается, симптомы проявляется намного ярче, чем у основного заболевания. При таких случаях выделяют разновидности опухоли пищевода.
- Ларинготрахеальная. Возникает у больных с новообразованием в шейном отделе. Сопровождается кашлем, понижается частота голоса, возможна и полная потеря, беспокоят приливы удушья. С небольшими интервалами в мокроте от кашля видны частички непереваренной еды.
- Гастрическая. Присутствует в нижней трети части пищевода. Характерные черты сходны с гастритом. Дискомфорт в верхней части живота, изжога, тошнотворное состояние, боль.
- Невралгическая. Поражается блуждающий нерв и диафрагмальный. Проявляется в сбоях работы сердечной мышцы, нестабильном артериальном давлении, болях в груди, приводящих к стенокардии.
- Лёгочная. Проявляется в частых пневмониях, бронхиальных свищах, бронхитах.
Помимо вышеперечисленных органов, нарост возникает в сосудах, расположенных вблизи.
Почему возникает опухоль?
До сих пор точных причин возникновения онкоклеток в пищеводе не установлено. Но исследования и опыты учёных привели к выводу, что на возникновение инородных образований влияют факторы извне. Примером считается употребление алкоголя и горячей еды. Статистика показывает, что с доброкачественной и злокачественной опухолью пищевода сталкиваются люди, живущие в Иране, Средней Азии, Китае. В этих географических точках распространено употребление огромного количества продуктов, провоцирующих образование опухоли.
Причины возникновения рака в пищеводе хорошо изучены, в частности, источники кроются в факторах:

- Лишняя масса тела провоцирует давление на брюшные стенки, это ведёт к возникновению рефлюкса с последующим развитием всевозможных патологий.
- Отрицательное влияние на организм и органы пищеварительного тракта оказывают строгие диеты.
- Злоупотребление жирной, солёной, консервированной, жареной едой провоцирует развитие опухолевидных образований.
- Химические растворы, случайно попавшие в организм, оставляют сильные ожоги.
- Пристрастие к спиртным напиткам и табачным изделиям.
- Гены, передающиеся по наследству, мутируют и становятся причиной возникновения заболевания.
- Наличие в крови папилломавируса вызывает развитие злокачественных болезней.
- Употребление минимальных полезных веществ и микроэлементов, необходимых при нормальной работе организма и строении крепкого иммунитета.
Классификация
Какие-либо изменения в клеточном составе пищевода на 99% носят злокачественный характер. Медициной зафиксировано четыреста случаев возникновения доброкачественной опухоли в указанном органе. Поэтому когда речь заходит об опухолевидных заболеваниях в пищеварительных органах, скорее всего, подразумевают рак.
Классификация роста опухолей:
- Эндофитный – возникновение новообразований в толщине стенок ткани либо же из подслизистых слоев в железах.
- Экзофитный – возникновение опухолевидных клеток внутри органа, из-за своего расположения в слизистой оболочке перекрывающих просветы.
- Смешанные образования – возникновение образований во всех слоях, вследствие которых ткани распадаются.
Известны два вида опухоли: доброкачественная и злокачественная. Патологии неонкологических случаев чаще всего демонстрируют неэпителиальную структуру.
Доброкачественная – определяется скоростью роста поражённых клеток и наличием патоморфологического признака.

- интрамуральные – расположены внутри стенки пищевода;
- полипообразные – располагаются в просвете органа.
Полипообразные образования поражают эпителий пищевода, а именно:
- аденоматозные полипы;
- папилломы;
- кисты.
Интрамуральные образования не имеют отношения к эпителиальным происхождениям:
- липома;
- фиброма;
- ангиома;
- лейомиома;
- нейрофиброма.
Среди злокачественных образований классифицируются такими признаками, как месторасположение, строение и морфология и патанатомия.
- ороговевающим и неороговевающим раком поражения клеток может составлять 95% плоскоклеточным;
- базальноклеточный;
- переходноклеточный;
- анапластический и мукоэпидермоидный рак;
- менее 5% поражений – аденокарцинома.
- саркома;
- лимфома;
- меланома.
Злокачественные образования быстро поражают лимфоузлы и прочие органы, связанные с симптоматикой заболевания.
Разновидность злокачественных новообразований:
- Рак – злокачественное образование из эпителия: базальноклеточный рак, плоскоклеточный, аденокарцинома.
- Лейомиосаркома – поражает гладкомышечную ткань.
- Рабдомиосаркома – поражается верхняя часть поперечно-полосатой мускулатуры.
- Лимфосаркома – лимфоузлы и лимфатическая ткань в стенке пищеводной трубы.
Степени заболевания
Первая. Опухоль не переступает черты слизистой оболочки.
Вторая. Новообразования поражают подслизистый слой, сужая просвет органа. На данном этапе возникают метастазы в лимфоузлах.
Третья. Поражается мышечный слой, метастазы начинают поражать отдалённые органы.
Четвёртая. Метастазы поражают организм, что ведёт к раковому отравлению. Организм истощается из-за гниющего канала поражённого органа.
Диагностика
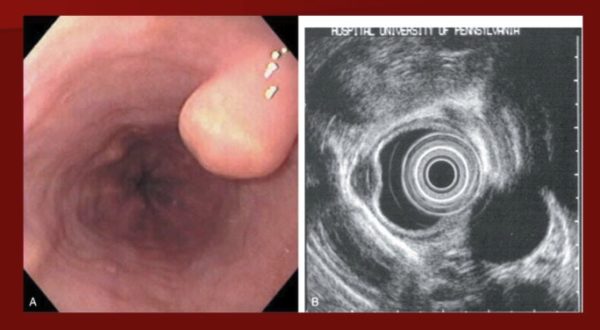
При визуальном осмотре врач не диагностирует наличие заболевания. Прежде чем назначить продуктивное лечение, проводится диагностика с использованием специальных инструментов. Опухоль пищевода можно быть выявлена при рентгенографии с контрастным веществом (барий). Раствор обволакивает орган, на снимке просматриваются нарушения в нормальном строении.
Рентген помогает визуально определить степень сужения пищевода, выявить любые изменения толщины стенки либо наличие язвенных ран.
Благодаря эндоскопу врач изучает, имеет ли стенка наличие спазмов или опухоли. Указанная методика обследования помогает выявить стадию онкологического процесса, присутствие либо отсутствие метастазов в лимфатических узлах и органов расположенных рядом.
С помощью УЗИ фиксируются точные размеры новообразования и вторичные образования, если такие имеются.
Чтобы определить наличие гистологии, проводится биопсия брюшной полости. Через прокол возле пупка вводится лапароскоп, который оснащен видеокамерой, проводится забор биологического материала.
Для определения точного диагноза сдают общий биохимический анализ крови, мочи и следят за динамикой изменений показателей. Такие исследования нужны при химиотерапии, чтобы отслеживать уровень эритроцитов, тромбоцитов, лейкоцитов. Диагностирование опухолевидных образований проводят для сравнения с болезнями, которые вызывают дисфагию.
Лечение
Лечение опухолевидных образований в пищеводе проводится в зависимости от степени и размеров поражённых клеток, а также стадии прогрессии процесса. Распространённые методы лечения образований в пищеводе полагаются на комбинированную терапию. Назначается лечащим врачом индивидуально.
Борьба с опухолью пищевода заключается в хирургическом вмешательстве и в методе проведения эндоскопической операции, химиотерапии и лучевой терапии.
Выполняется при течении заболевания в неосложненной форме, методом введения эндоскопа, который оснащён соответствующими приборами. При проведении процедуры проводится бужирование. Это требуется, чтобы устранить сужение прохода пищевода и для восстановления просвета.
Один из эффективных методов борьбы. Выполняется при отсутствии противопоказаний заболеваний дыхательных органов и сердечно-сосудистой системы. Как правило, подобное лечение показано во избежание рецидива заболевания и заражения лимфоузлов и прилежащих органов. Лучевая терапия играет важную роль в уменьшении образований из-за воздействия только на поражённые клетки, оставляя здоровые без отрицательного воздействия на них.
Главный метод борьбы со злокачественными образованиями. Основан на принципе применения цитостатического вещества с токсичными веществами, способными уничтожать раковые клетки. При проведении данной процедуры существует ряд побочных эффектов из-за воздействия препарата, как на больные, так и на здоровые клетки организма. В числе последствий: выпадение волос, поражение полости рта стоматитом, значительное снижение иммунитета организма. Но все эти факторы приходят в нормальное состояние немедленно при окончании лечения.
Химиотерапия необходима при таких формах:
- мелкоклеточная и зернистоклеточная;
- онкологический процесс с низкодифференцированной формой.
- Все препараты, которые назначает врач, направлены на уничтожение раковых клеток и дальнейшей возможности возникновения новых. Эффективно на второй и третей стадии.
- Весь процесс лечения носит паллиативный характер и, как правило, направлен на поддержание жизни человека и на значительное замедление роста опухоли.
Оперативное вмешательство, лучевая и полиохимиотерапевтическая процедура. Дозировка лучевой терапии перед хирургическим вмешательством составляет 3000-5000 рад. Эффективность процедуры будет тогда, когда поражённые клетки не захватили находящиеся рядом органы. Помните, что прибегать к методам лечения нетрадиционной медициной нужно только тогда, когда на это есть согласие врачей.
Хирургическое вмешательство возможно только при доброкачественных опухолях и выполняется с помощью гастроскопа. При выполнении полостной операции удаляется поражённый весь орган или удаляется частично. Если хирург обнаружит, что лимфоузлы также поражены, то производится и их удаление.
Операция на последней стадии не выполняется. Важно диагностировать заболевание как можно раньше. На основе диагноза первой степени выживаемость высока. Однако перечисленные признаки не подтверждают образование в пищеводе, и диагноз ставится опытным врачом.
При проведении операции хирург удаляет часть поражённого органа либо весь пищевод. В некоторых случаях доктору приходится удалить и часть желудка. Нужно учесть, что хирургическое вмешательство проводится, если опухоль находится в средней либо нижней части органа. Если при операции приходится удалять верхнюю часть, то альтернативой удалённому органу служит часть кишечника либо выполняется формирование гастростомы.
Данный вид лечения при таком заболевании неэффективен, а порой способен нанести колоссальный вред организму. Препараты народной медицины, к сожалению, бессильны в борьбе с онкологическими болезнями. Поэтому стоит чётко соблюдать рекомендации и предписания лечащего врача.
На просторах сети найдётся масса методик, на словах обещающих избавить от заболевания. Но будьте уверены, что рекомендации, выложенные на сомнительных сайтах, никак не подтверждены специалистами высшей категории в онкологических областях!
Противопоказания к проведению операции:
- метастазы в лимфоузлах и органах расположенных поблизости, количество которых намного больше нормы;
- больные, чей возраст за 70 лет;
- наличие хронических заболеваний, протекающих в организме;
- сбои в работе сердечно-сосудистой системы и органов дыхания.
Медицинские обследования сулят о том, что вероятность летального исхода при раке пищевода и хирургическом вмешательстве не переступает черту в 10%. Это ещё не значит, что больной может полноценно выполнять физический и умственный труд. Продуктивность снижается в разы либо же полностью становится под сомнение.
При опухоли пищевода больному стоит уделить внимание приёму пищи. Строго выполнять и придерживаться рекомендации врача. Из рациона исключается грубая еда, количество потребляемых продуктов за сутки не превышает трёх килограммов, причём следует разделить порции на 6 или 7 раз. При этом температура потребляемой пищи должна быть теплой и сопровождаться дополнительно витаминным комплексом.
Осложнения и прогнозы
Опухоли, которые носят доброкачественный характер, предполагают благоприятный исход. Но из-за высокой степени возможного рецидива пожизненное наблюдение в диспансере необходимо.
При новообразованиях злокачественного характера роль играет срок, при котором болезнь выявлена и назначено лечение. Отсутствие прорастания метастазов, к сожалению, прогноз на благоприятный исход не гарантирует.
До сегодняшнего момента специфики профилактики опухолевидных образований пищевода не выявлено.
К чему приводит неправильное лечение либо его отсутствие:
- частичная непроходимость пищевого канала либо полная закупорка;
- отсутствие прохождения пищи;
- из-за распада тканей возможно кровоизлияние;
- летальный исход.

Всё зависит от степени болезни. Если вовремя обнаружить заболевание, велик шанс полного восстановления организма и рецидива в дальнейшем. При обнаружении заболевания на ранней стадии шанс прожить от пяти лет наблюдался у 90% больных. Последующая стадия будет благоприятной лишь для половины онкобольных. 10% из 100 рассчитывают на полное восстановление организма. И как бы неутешительно это не звучало, но больные с четвёртой стадией неизлечимы. После поставленного диагноза пациент вскоре умирает.
Случается, доброкачественная опухоль перерастает до стадии злокачественной. Протекает медленно. Если оперативное вмешательство уже не целесообразно, в среднем продолжительность жизни больного 5-10 месяцев.
Профилактика возникновения
Если брать во внимание причины возникновения опухоли, удаётся выявить и меры профилактики. Это медицинская и личная профилактика заболевания.
Личная профилактика заключается в отказе от вредных привычек: употребление табачных изделий, алкогольных напитков, воздержание от острых блюд и пряностей, соблюдение нормальной температуры употребляемой пищи.
В рацион включают необходимое количество овощей и фруктов, облегчающих движение пищи, продуктов, богатых клетчаткой. Не стоит забывать о состоянии здоровья ротовой полости. Пища, попавшая в пищевод, должна хорошо пережёвываться, чтобы не возникало затруднений при глотании.
Медицинская профилактика заключается в периодическом осмотре и лечении вовремя обнаруженных хронических заболеваний, связанных с желудочно-кишечным трактом, приводящих к воспалению слизистой оболочки пищевода.
Опухоли пищевода – доброкачественные и злокачественные новообразования, возникающие из различных слоев пищеводной стенки. Клинически проявляются нарушением глотания, рвотой и отрыжкой, болями и тяжестью за грудиной, ощущением комка в горле, кашлем, исхуданием, анемией. В диагностике используются рентгенография пищевода с контрастированием, эзофагоскопия, эндоскопическая биопсия, обзорная рентгенография органов грудной клетки, МРТ и КТ органов грудной клетки. Лечение доброкачественных опухолей пищевода только хирургическое, злокачественных – комплексное (оперативное, лучевая и полихимиотерапия).
- Классификация опухолей пищевода
- Доброкачественные опухоли пищевода
- Симптомы доброкачественных опухолей пищевода
- Диагностика и лечение доброкачественных опухолей пищевода
- Злокачественные опухоли пищевода
- Симптомы злокачественных опухолей пищевода
- Диагностика и лечение злокачественных опухолей пищевода
- Прогноз опухолей пищевода
- Цены на лечение
Общие сведения
Классификация опухолей пищевода
Все опухоли пищевода разделяют на две большие группы: доброкачественные (менее 1%) и злокачественные (более 99%). Доброкачественные опухоли классифицируют по гистологическому строению и характеру роста. Гистологически выделяют следующие виды доброкачественных опухолей пищевода: эпителиальные (полипы, аденомы, папилломы), неэпителиальные (липомы, фибромы, ангиомы, миомы, нейрофибромы, хондромы, миксомы и др.). Неэпителиальные опухоли встречаются гораздо чаще. По характеру роста опухоль пищевода может быть внутрипросветной и интрамуральной (внутристеночной).
Злокачественные опухоли пищевода классифицируют по гистологическому строению, расположению, распространенности процесса и т. д. В морфологическом плане выделяют эпителиальные злокачественные новообразования - плоскоклеточный ороговевающий и неороговевающий рак (более 95%), базальноклеточный, переходноклеточный, мукоэпидермоидный и анапластический рак, аденокарцинома (менее 5%); неэпителиальные – саркома, лимфома, меланома.
Классификация TNM систематизирует рак пищевода по следующим критериям:
1. Анатомическая область – шейный отдел пищевода, внутригрудной отдел (верхний, средний, нижний). Если опухоль поражает одновременно пищевод и желудок, то ее локализация определяется исходя из преимущественного поражения органа (более 50% образования находится в пищеводе или желудке). В случаях, когда новообразование равномерно распространяется в обе стороны, опухолью пищевода считают плоскоклеточный и мелкоклеточный рак, недифференцированные опухоли; опухолью желудка – аденокарциному и перстневидноклеточный рак.
2. Вовлечение в патологический процесс регионарных и отдаленных лимфоколлекторов.
3. Первичная опухоль – какие слои пищевода поражены, есть ли инвазия опухоли в соседние органы и ткани.
4. Степень дифференцировки – высокая, средняя, низкая, недифференцированная опухоль пищевода.
Доброкачественные опухоли пищевода
Доброкачественные опухоли пищевода встречаются достаточно редко и насчитывают не более 1% всех новообразований этого органа пищеварения. Львиная доля доброкачественных новообразований - это неэпителиальные опухоли, 70% из которых занимает лейомиома пищевода. Интрапросветные опухоли обычно представлены полипами эпителиального (железистые полипы, папилломы, аденомы) либо мезенхимального (фибромы, липомы, смешанные полипы) происхождения. В отдельную группу выделяют такие редко встречающиеся опухоли, как миксома, хондрома, гамартома, гемангиома.
Доброкачественные новообразования обнаруживаются во всех отделах пищевода. Обычно это одиночные опухоли на широкой ножке, имеющие гладкую или бугристую структуру. Учитывая достаточно медленный рост таких новообразований, клиническое течение часто бывает бессимптомным, а по достижению опухолью больших размеров появляются признаки непроходимости пищевода и сдавления органов средостения. Однако чаще всего доброкачественные опухоли пищевода являются случайной находкой во время обзорной рентгенографии органов брюшной полости.
Различные виды доброкачественных опухолей имеют определенные особенности клинической и рентгенологической картины. Так, полип пищевода может быть одиночным либо множественным, располагаться в любом отделе органа. Он явно выступает в просвет пищевода, имеет выраженную подвижность за счет широкого основания и ножки. Проявляется дисфагией, периодически возникающей в течение многих лет. Характерным признаком при рентгенологическом исследовании является смещаемый дефект наполнения барием с четкими и ровными контурами, сохраненная рельефность и перистальтика на уровне дефекта.
Папиллома обычно имеет большие размеры, чем полип, дольчатую или бородавчатую поверхность. Склонна к малигнизации. Лейомиомы являются наиболее распространенными опухолями пищевода. Располагаются в нижних и средних его отделах, интрамурально на широком основании. Течение обычно бессимптомное, первыми признаками являются изъязвление опухоли и кровотечение. Липомы встречаются очень редко, не имеют четких клинических отличий от других опухолей.
При проведении рентгенографии пищевода с контрастированием выявляются дефекты наполнения, деформация просвета пищеводной трубки, изменения рельефа слизистой. По рентгенологической картине можно выделить опухоли, полностью находящиеся в просвете органа; растущие как в просвет, так и интрамурально; распространяющиеся из внутренних слоев пищевода кнаружи и сдавливающие его извне. Отличием доброкачественных неэпителиальных опухолей от рака является сохраненный рельеф слизистой и эластичность стенок пищевода на уровне расположения новообразования. Диагноз подтверждается гистологически.
Дифференциальная диагностика проводится с такими заболеваниями, как инородное тело, варикозное расширение вен, злокачественные новообразования пищевода. Для установления правильного диагноза в условиях стационара проводится эзофагоскопия и хромоскопия пищевода, эндоскопическая биопсия тканей опухоли с последующим гистологическим исследованием, обзорная рентгенография грудной полости и рентгенография пищевода с контрастированием. При трудностях диагностики показано проведение магнитно-резонансной или компьютерной томографии органов грудной клетки.
Следует обращать внимание на такие неблагоприятные прогностические признаки, как быстрый рост опухоли, изъязвление, нетипичная форма опухолевого узла, изменение рельефа слизистой и эластичности стенок пищевода в месте локализации новообразования. Данные симптомы могут говорить о малигнизации доброкачественной опухоли и требуют от гастроэнтеролога обязательного назначения эзофагоскопии с биопсией.
Лечение только хирургическое, удаление доброкачественных опухолей пищевода может проводиться эндоскопическим либо полостным способом. В послеоперационном периоде назначается специальная диета, ингибиторы протонного насоса длительным курсом (в случае, если опухоль сопровождалась явлениями эзофагита, недостаточности кардии).
Злокачественные опухоли пищевода
Злокачественные опухоли пищевода в подавляющем своем большинстве представлены раком. Это новообразование коварно тем, что выявляется обычно уже на поздних стадиях, в связи с чем доля операбельных опухолей составляет не более 30%, а летальность превышает 15%. Достаточно часто встречаются множественные злокачественные опухоли пищевода. По гистологической структуре чаще выявляется плоскоклеточный неороговевающий рак, реже базальноклеточный и ороговевающий, крайне редко – аденокарцинома и другие злокачественные новообразования. Чаще всего злокачественные новообразования локализуются в средней части пищевода, а расположение опухоли в дистальных отделах обычно связано с ее распространением из желудка. Растущая опухоль может поражать трахею, крупные артерии и вены, корень легкого, лимфатический проток, печень и диафрагму. Метастазы при раке пищевода выявляются в 60% случаев.
Злокачественные опухоли пищевода имеют характерную клинику: медленно прогрессирующая дисфагия, боль при глотании, отрыжка, слюнотечение. Часто отмечается отвращение к мясу. На поздних стадиях развиваются симптомы опухолевой интоксикации, гнойный медиастинит. Бессимптомное течение злокачественных новообразований возможно только на начальных этапах развития опухоли.
Саркома пищевода может происходить из соединительной, мышечной, сосудистой, нервной, пигментной тканей; также встречаются смешанные и дисэмбриопластические опухоли. Чаще всего диагностируются лейомиосаркомы. По характеру роста выделяют инфильтрирующие опухоли и полиповидные. Рентгенологические признаки сарком неспецифичны, напоминают доброкачественные опухоли. Отличительной чертой может служить множественность опухолевых узлов.
Злокачественные лимфомы пищевода обычно развиваются при генерализованных онкологических заболеваниях лимфатической ткани. Выделяют опухолевую, инфильтративную и комбинированную формы лимфом. Рентгенологически данные новообразования весьма схожи с эзофагеальным раком, отличает их менее выраженный стеноз пищевода, высокая частота изъязвлений с разрывом пищевода, формированием свищей. Также для лимфом характерно сохранение перистальтики пищеводной стенки над опухолью.
Диагностирование злокачественных опухолей пищевода обычно включает в себя эзофагоскопию с биопсией, контрастную рентгенографию пищевода, МРТ и компьютерную томографию. Признаки, которые говорят в пользу злокачественного новообразования: нетипичное изменение рельефности слизистой; неравномерность контуров пищеводной стенки или дефект наполнения, сопровождающийся отсутствием перистальтики на этом уровне; неравномерность просвета пищевода, стеноз пищевода с расширением просвета над опухолевым узлом, подрытые контуры стенки пищевода на границе здоровой ткани и опухоли. Компьютерная томография позволяет с большой вероятностью определить возможности оперативного лечения, составить прогноз для выздоровления и жизни пациента.
Лечение злокачественных опухолей пищевода является весьма сложной задачей. Учитывая тип опухоли, стадию и распространенность процесса, может использоваться оперативное лечение (резекция, экстирпация пищевода с последующей эзофагопластикой), лучевая и полихимиотерапия в различных комбинациях. На поздних этапах заболевания терапия паллиативная (гастростомия).
При доброкачественных опухолях пищевода прогноз благоприятный, однако пациенты требуют пожизненного диспансерного наблюдения из-за высокой частоты рецидивов. При злокачественных новообразованиях прогноз зависит от сроков выявления и начала лечения опухоли. При наличии метастазов прогноз для выздоровления и жизни неблагоприятный. Специфической профилактики опухолей пищевода не существует.
Читайте также:

