Может ли эндоцервицит перейти в рак
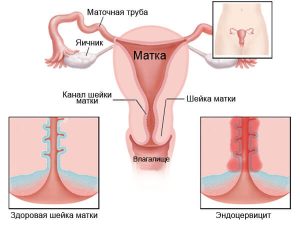
Эндоцервицит представляет собой воспалительный процесс, развивающийся на слизистом слое цервикального канала. При этом нарушается структура эпителиальных клеток, которыми устлан данный канал, в результате чего перестает нормально выделяться секрет, являющийся своеобразным барьером между маткой и внешней средой.
Бактерии начинают беспрепятственно проникать в организм женщины, что и вызывает воспалительный процесс. Болезнь может продолжаться более двух месяцев, после лечения часто возникают рецидивы. Эндоцервицит характерен для женщин, которые находятся в репродуктивном возрасте, обычно до 40−45 лет.
Признаки
- выделения, даже скудные, со слизью и гноем,
- тянущие боли в области живота,
- зуд в половых органах.
Не всегда это симптомы эндоцервицита, однако обследоваться стоит. Эндоцервицит шейки матки, причины которого могут быть различны, в острой фазе будет проявляться на объективном обследовании следующим образом:
- отечность шейки матки,
- вишневый оттенок пораженных тканей,
- множественные эрозии,
- наличие гнойного налета.
Хроническая стадия
проявляется так. Боли почти не ощущается, выделений – очень мало или совсем нет. Однако при пальпации шейка плотная, утолщенная, а вокруг наружного зева заметно покраснение.
Симптомы эндоцервицита
Клиническая картина заболевания напрямую зависит от стадии процесса и возбудителя, который послужил толчком для развития эндоцервицита.
Острая форма
Если инфекция при остром эндоцервиците поднимается выше, то развивается воспаление матки и/или придатков, что характеризуется усилением болевого синдрома, повышением температуры и развитием интоксикационного синдрома.
Хроническая форма
Хронический эндоцервицит течет либо вяло, либо вообще бессимптомно. Болей, как правило, нет, зуда и жжения тоже. Единственное, на что пациентки могут обратить внимание, так это на постоянные бели странного вида (густоватые, мутные, возможно с примесью крови или с неприятным запахом).
При осмотре в зеркалах видна гипертрофированная и уплотненная шейка матки, нередко развивается псевдоэрозия (постоянные выделения раздражают и травмируют слизистую шейки). Такая картина гинекологического осмотра характерна для хронического эндоцервицита.
Эндоцервицит шейки матки: причины
Воспалительный процесс может развиваться под влиянием целого ряда факторов:
- ослабление местного иммунитета,
- дисбиоз влагалища,
- бактериальный вагиноз,
- эктропион шейки матки,
- незарубцевавшиеся разрывы шейки (после родов, грубых половых актов, абортов, выскабливаний, зондирований матки),
- внутриматочная спираль,
- воспаление придатков,
- сальпингоофорит,
- эндометриоз,
- кольпит.
Эндоцервицит шейки матки бывает также вызван микроорганизмами,
в том числе гонококком, трихомонадой, хламидиями, микоплазмой, гарднереллами, то есть теми, что передаются половым путем. В ряде случаев, помимо эндоцервицита, у больных выявляют папилломавирусную инфекцию, кандидоз и пр.
Эндоцервицит лечение народными средствами. Рецепты лечения лекарственными травами и растениями
Лечить эндоцервицит можно также народными методами. Терапия средствами, основанными на лекарственных сборах, поможет справиться с недугом на начальном этапе без медикаментозного вмешательства и дополнит восстановительный курс после острой стадии болезни.
Вот рецепты, которые за 10-15 дней помогут справиться с недугом:
- 20% аптечный раствор календулы смешивают с прополисом 50 на 50, добавляют 60 г ланолина и доводят до однородной массы. Смочить марлевый тампон и вложить во влагалище на ночь. Повторить процедуру в течение 10 дней;
- эффективными народными средствами считаются тампоны с облепиховым маслом. Их стоит использовать 12 дней, после чего наступает облегчение и выздоровление;
- 2-3 г мумие растворить в 100 г воды, смочит в эту жидкость тампон, и закладывать на ночь, принимать по 0,3 г мумие перорально;
- столовую ложку коры вяза залить стаканом кипятка и поварить на медленном огне 30 минут. Процедить и развести водой один к одному, спринцеваться настоем перед сном;
- укрепляет иммунитет и имеет противовоспалительное действие настойка из пиона . Пол литра водки размешивают с 5 ст. ложками корня пиона и оставляют на месяц. Принимают перед каждым приемом пищи по 1 ст. ложке на протяжении 40 дней. 3 ст. ложки этой настойки растворяют в 500 мл кипяченой воды и использовать для спринцевания;
- 4 столовых ложки зверобоя залить 2 литрами кипятка, варить на слабом огне около 10 минут, после укутать, дать настоятся. Спринцеваться настоем в теплом виде;
- 3 столовых ложки дубовой коры смешать с 2 ложками тысячелистника и 1 ложкой розмарина и шалфея. Залить это литром кипятка и потомить на огне 20 минут, процедить. Спринцеваться утром и вечером;
- смешивают столовую ложку листьев березы, шалфея, травы сушеницы, дубовой коры, цветков календулы, чайную ложку черемухи, лаванды и полыни, добавляют 2 ст. ложки ромашки. 100 грамм смеси томят 3 часа на слабом огне или в термосе. Спринцеваться два раза в неделю перед сном.
Диагностика
Диагностика включает несколько этапов:
- сбор анамнестических данных,
- анализ мазков из цервикального канала,
- видеокольпоскопия – метод позволит вам также увидеть малейшие изменения на шейке, изображение выводится на монитор,
- цитология эпителия с очагов поражения,
- посев на чувствительность к лекарствам – это поможет доктору назначить вам именно те лекарства, которые точно помогут быстро избавиться от болезни.
О данном воспалении и совместимости с беременностью
Зная, насколько часто многие заболевания половой системы (воспаления, патологические процессы) приводят к проблемам с зачатием и даже стойкому бесплодию, для многих женщин актуален вопрос — можно ли забеременеть при хроническом эндометрите и эндоцервиците?
Данные заболевания действительно могут препятствовать прохождению сперматозоидов по цервикальному каналу и проникновению в матку. Но проблема намного глубже, ведь плоду может угрожать внутриутробное инфицирование и все вытекающие отсюда последствия.
Хронический эндоцервицит и беременность – процессы, которые совместимы, но сопровождаются множественными опасностями (осложнениями протекания беременности, невынашиванием, преждевременными родами, попаданием к малышу болезнетворных бактерий).
На вопрос — можно ли забеременеть при хроническом эндоцервиците – ответ положительный, но следует учитывать, что в половине случаев зачатие не происходит.
Эндоцервицит шейки матки: лечение
Терапия основана на принципах устранения инфекционно-воспалительных процессов,
послуживших причиной данной патологии. В зависимости от этиологии врач может прописать курс антибиотиков, антибактериальных и противовоспалительных средств, иммуностимулирующих препаратов. Врач может назначить следующие лекарства:
- вагинальные таблетки и свечи, суппозитории,
- капсулы.
Прописывают обычно Бетадин, Гиналгин, Тержинан,
пр. После такой терапии требуется противогрибковое лечение препаратами
Дифлюкан, Флюкостат, Микосист
– по показаниям. Помимо этого, специалист может назначить средства с лактобациллами.
С целью профилактики рецидивов эндоцервицита могут прописать Тактивин, Интерферон, Тимолин
и др. иммунокорректирующие препараты.
, из-за которых развился эндоцервицит шейки матки. Например, если это ВМС, спираль следует удалить.
В ряде случаев эффективной оказывается физиотерапия
. Проводят процедуры с использованием терапевтического лазера, озона.
Наботовые кисты, локализованные на шейке матки, также могут быть обнаружены у пациентки с эндоцервицитом. Эти образования следует вскрывать и дренировать.
Затем обязательно проводится контрольное обследование. Оно позволяет составить план восстановления шейки матки
. Если возникли рубцовые деформации, следует их корректировать.
В качестве профилактических мер против рецидивов врач может посоветовать скорректировать образ жизни:
- больше двигаться, по утрам или в обед выходить на свежий воздух – особенно тем женщинам, кто работает в офисе,
- хорошо питаться, что имеет также значение в профилактике мастопатии (кстати, об этом уже есть статья),
- отдыхать, высыпаться.
Эндоцервицит шейки матки, лечение которого должно быть проведено обязательно, очень опасен. Речь идет, главным образом, об осложнениях.
Методы лечения воспалительного заболевания
- антибактериальная терапия. Среди антибиотиков сегодня чаще всего выбирают азитромицин, ципрофлоксацин, цефтриаксон, препараты группы аминопенициллинов;
- препараты локального действия – вагинальные таблетки, свечи (например, гексикон и другие);
- противовоспалительная терапия;
- иммунотерапия. Среди иммуномодуляторов могут быть выбраны лаферобион, иммунофан, циклоферон;
- физиотерапевтические процедуры. В современных клиниках для этого этапа много вариантов воздействия, это магнитотерапия, электрофорез, кварц. Наибольшее доверие, судя по отзывам о лечении хронического эндоцервицита, вызывает воздействие лазером.
Осложнения
Эндоцервицит шейки матки обязательно нужно лечить, так как при отсутствии адекватной терапии воспалительный процесс распространяется на придатки, эндометрий, брюшину.
Это грозит как минимум гормональными сбоями и максимум – патологиям при беременности (например, внематочная беременность), а иногда и невозможности зачать ребенка.
Все это говорит только о том, что нужно внимательно прислушиваться к своему организму
. И даже если нет неприятных симптомов, не пренебрегайте профилактическими визитами к действительно хорошему гинекологу.
Кому за 30 – клуб для женщин после 30.
Продолжительность жизни
Сколько живут при эндоцервиците? К счастью, само заболевание не влияет на продолжительность жизни женщины. Однако опасными становятся последствия нелечимой болезни:
- Распространение воспаления на придатки: оофорит, сальпингоофорит, сальпингит.
- Распространение воспаления в брюшную полость – перитонит, колит, катар.
- Распространение воспаления на эндометрий – метрит, пиометра, эндометрит, параметрит.
- Онкологические заболевания – рак матки.
- Бесплодие или внематочная беременность.
- Цервицит.
В лучшем случае просто будут происходить гормональные сбои. Здесь следует вовремя лечиться и соблюдать гигиену половой системы.
Причины развития болезни
Основной причиной развития эндоцервицита являются бактерии и вирусы, попадающие в полость матки через влагалище. Именно они вызывают воспалительный процесс, сопровождающийся характерными симптомами.
Что касается способа попадания бактерий в организм женщины, то здесь выделяют несколько возможных:
- половой акт — многие болезнетворные организмы попадают во влагалище именно во время полового акта;
- другие заболевания воспалительного характера — иными словами эндоцервицит в этом случае является осложнением другой болезни;
- несоблюдение личной гигиены — неправильная гигиена может повлечь за собой быстрое размножение бактерий и вирусов, которые попадают во влагалище, а затем в полость матки.
Медикаментозная терапия
Подбор лекарственных препаратов осуществляется на основании диагностики и может включать местные препараты (гели, свечи, кремы) и общие (таблетки, капсулы и прочее):
- Антибактериальная терапия. Медикаменты этой группы назначают в том случае, если возбудителем стала неспецифическая микрофлора (стафилококк, стрептококк, трихомонада и некоторые другие бактерии). В этом случае быстрый результат достигается при использовании лекарств “Амоксиклав”, “Вильпрафен”, “Наксоджин”, “Сумамед”, “Трихопол”. В числе эффективных средств для местного лечения эндоцервицита — свечи и вагинальные таблетки “Бетадин”, “Тержинан”, “Гиналгин”.
- Противовирусные препараты. Эта группа лекарств действует исключительно на возбудителя вирусной природы, и в ином случае будет неэффективна.
- Грибковая инфекция. Если причиной патологии стал грибок, врачи часто выписывают “Дифлюкан”, “Микосист”, “Флюкостат”.
- Иммунокорректирующие средства. После снятия симптомов и устранения причины болезни пациентке назначают лекарственные средства для коррекции иммунитета. Это восстановит естественные защитные силы организма и снизит риск повторного развития болезни.
- Восстановление нормальной микрофлоры. После того как лечение эндоцервицита будет закончено, нужно обязательно восстановить нормальную микрофлору влагалища. В противном случае симптомы могут повториться. Для этого пригодятся такие лекарственные средства, как “Вагинорм”, “Линекс”, “Ацилакт”. Единственное, о чем предупреждают врачи: не использовать противомикробную и восстановительную терапию вместе. Лучше всего дождаться полного окончания лечебного курса.
Хроническая форма
При хронической форме болезни симптомы несколько расплывчаты и не очень беспокоят женщину. При этом возникают:
- непостоянные боли тупого характера;
- отсутствие выделений или довольно малое их количество.
Хронический эндоцервицит, несмотря на почти полное отсутствие симптомов, считается более серьезным заболеванием, чем острый. Объясняется это тем, что в организме идет воспалительный процесс, а женщины довольно редко обращаются в клинику из-за отсутствия жалоб. В этом случае возможны многочисленные осложнения.
Профилактика
Избежать заболевания можно, если:
- не пренебрегать ежегодными медицинскими осмотрами (лучше проходить осмотр у гинеколога дважды в год);
- разрывы шейки (как следствие родов или абортов) следует ушивать;
- не поднимать тяжестей;
- пользоваться презервативами, особенно при случайном половом контакте;
- вовремя лечить заболевания органов малого таза;
- укреплять и закаливать организм, а также два раза в год пропивать месячный курс витаминов.
Факторы риска
Врачи выявили несколько факторов, способных стать толчком к возникновению эндоцервицита. В этом списке:
- низкий иммунитет — в этом случае организм просто не может противостоять болезнетворным бактериям;
- наличие внутриматочной спирали;
- беспорядочные половые контакты;
- менопауза — в этот период организм женщины переживает сильные изменения;
- частые аборты;
- медицинские манипуляции (это может быть кольпоскопия, гистероскопия или хирургическая операция);
- заболевания (кольпит, дисбактериоз влагалища, воспаление придатков, эндометриоз, сальпингоофорт, бактериальный вагиноз и некоторые другие).
Если присутствует один или несколько факторов, их следует устранить как можно скорее.
Что касается симптомов эндоцервицита, то они полностью зависят от типа заболевания, которое может быть:
- острым;
- хроническим.

- Суть заболевания
- Формы патологии
- Причины возникновения
- Симптомы
- Диагностический минимум
- Консервативные методы
- Хирургическое вмешательство
- Народные средства
- Заключение
Суть заболевания
У женщин при обнаружении эндоцервикоза шейки матки часто появляется паника, поскольку данный диагноз им не знаком. По сути, данная патология слизистой – это та же самая эрозия или эктопия, но с уточнением формы. Механизм развития заболевания сложный, болезнь может протекать в течение длительного времени.
Анатомическое строение женских половых органов обеспечивает надежную защиту матки и придатков от проникновения в них инфекционных агентов. В нормальном состоянии шейка матки имеет два вида эпителия. Во влагалищной зоне она покрыта плоским, а внутри выстлана цилиндрическим. Шейка матки постоянно контактирует с кислой средой влагалища. Большое количество лактобацилл обеспечивает своевременное подавление роста колоний патогенных микроорганизмов. Внутри цервикальный канал имеет щелочную среду, благодаря чему сперматозоиды способны передвигаться в нем и достигать своей цели. При нарушении границ данных зон эпителия происходит своеобразный выворот цилиндрического, из-за чего нарушается работа половых органов:
- снижается защитная функция шейки матки;
- воспаляется часть цервикального канала, контактирующая с кислой средой влагалища;
- снижается вероятность зачатия;
- повышается риск инфицирования внутренних половых органов.
При визуальном осмотре гинеколог может заподозрить эндоцервицит, поскольку слизистая изменена, отечна, есть покраснения. Однако поставить точный диагноз можно только с помощью обследования.
Формы патологии
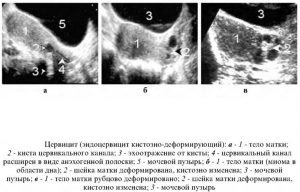
При проведении кольпоскопии могут определиться:
- железисто-кистозные включения – воспаленные железы цервикального канала становятся кистами;
- железистые образования – в результате воспалительного процесса отдельные эпителиальные клетки становятся эрозией;
- папиллярные включения – в области смещения эпителиальной ткани заметны сосочки;
- поверхностно расположенные клетки – воспаленные участки находятся на поверхности тканей и не проникают вглубь.
Во время обследования также можно установить стадию заболевания. По характеру течения и динамике его классифицируют на формы:
- Начальная или стационарная форма поражения слизистой. При обследовании обнаруживается, что изменение клеток присутствует только в верхнем сегменте влагалища. При этом заболевание не поражает новые ткани и не подвергается обратному преобразованию. Стационарный тип смещения тканей характеризуется нахождением в исходном состоянии на протяжении длительного времени. В данном случае врачи часто выбирают выжидательную тактику и не предпринимают никаких коррекционных действий.
- Воспаление шейки матки прогрессирующей формы. Во время диагностики обнаруживается выход цилиндрического эпителия на участок, для которого наличие этого типа эпителия не характерно. Если процесс сопровождается активным делением клеток, можно увидеть кистозные образования различной формы и размера. Прогрессирующий тип воспаления требует обязательной терапии. Неконтролируемое деление клеток может привести к появлению злокачественной опухоли.
- Заживающий процесс в области выхода цилиндрического эпителия на плоский. При обследовании видно, что патологические участки затягиваются, на них формируется естественная эпителиальная ткань. Данное состояние обычно не вызывает беспокойства и не требует врачебного вмешательства.
- Осложнившаяся форма воспаления. Данное состояние развивается в результате инфицирования влагалища или цервикального канала. Изменение тканей происходит из-за негативного влияния патогенных микроорганизмов.
- Хронический процесс развивается по причине отсутствия врачебной помощи. Зачастую встречается у женщин, которые игнорируют визиты к гинекологу. Прогноз хронического течения болезни всегда индивидуальный, зависит от давности болезни и скорости распространения клеток.
Определив форму заболевания и установив его причины, врач может подобрать для пациента адекватную терапию.
Причины возникновения
Спровоцировать развитие заболевания может:
- наследственная предрасположенность – изменение эпителиальной ткани возникает в период внутриутробного развития из-за генетических аномалий;
- изменение гормонального фона – часто наслоение одного типа эпителия на другой определяется в период полового созревания, начала половой жизни, беременности и после родов;
- повреждение тканей шейки – провокатором становятся осложненные роды, оперативные вмешательства, травмы;
- инструментальные вмешательства – лечение и диагностика внутриматочных патологий;
- инфицирование специфическими и неспецифическими микроорганизмами.
В группу риска входят женщины с ослабленным иммунитетом, вредными привычками и те, кто принимает оральные контрацептивы. Эпидермизирующийся процесс может возникать при обострении ВПЧ и герпетической инфекции. Определить провоцирующий фактор бывает достаточно трудно. Поэтому при обращении женщины врач изучает анамнез и детально знакомится с клинической картиной, после чего назначает диагностику.
Симптомы
У многих пациенток заболевание не имеет характерных признаков. Изредка возникают болезненные ощущения в малом тазу, которые могут усиливаться при половом контакте. После трения с шейкой матки возникает необильное кровотечение. Его могут спровоцировать: интимная близость, использование тампонов, спринцевание.
При заболевании в хронической стадии женщина не имеет никаких признаков, помимо неприятных ощущений после полового акта. На поверхности шейки матки отсутствуют нервные окончания, поэтому постоянной острой боли нет.
Если провокатором эпидермизирующегося воспаления стали условно-патогенные или патогенные микроорганизмы, у пациентки появляются обильные вагинальные выделения с неприятным запахом, ухудшается самочувствие, снижается работоспособность и появляется гипертермия.
Диагностический минимум
Перед лечением проводится диагностика, включающая в себя:
- осмотр с помощью зеркал;
- мазок с шейки матки;
- цитологическое исследование;
- кольпоскопию;
- биопсию;
- анализ крови на скрытые инфекции;
- определение гормонального статуса;
- УЗИ.
Поскольку дисплазия является осложнением данного процесса, необходимо во время обследования ее исключить. При обнаружении атипичных клеток устанавливается стадия патологического процесса и выбирается индивидуальная методика коррекции.
Консервативные методы
Если в результате комплексного обследования установлена заживающая форма воспаления, женщине рекомендуется иммуномодулирующая терапия и прием витаминов.
При начальном изменении эпителиальной ткани или незначительных масштабах распространения патологического процесса проводится консервативная терапия. Пациентке назначаются противомикробные, антисептические, противовирусные или противогрибковые лекарства системного действия – зависит от результатов диагностики. В дальнейшем рекомендуется прием препаратов для восстановления влагалищной микрофлоры. Для устранения боли и других неприятных симптомов назначаются НПВС и спазмолитики. При кровотечениях рекомендуются гемостатические препараты.
Хирургическое вмешательство
При стремительном нарастании силы симптомов или отсутствии положительного результата от консервативной методики рекомендуется оперативное вмешательство. Современные методы малоинвазивных операций позволяют устранить эндоцервикоз с первого раза без неприятных последствий в будущем. Если пациентка желает иметь детей, об этом необходимо уведомить специалиста. В этом случае врач выбирает малотравматичные методики, не вызывающие рубцевания тканей и исключающие вероятность инфицирования.
В гинекологии используется:
- диатермокоагуляция – обработка тканей электрическим током;
- криодеструкция – обработка низкими температурами;
- радиоволны – осуществляется выпаривание патологических клеток;
- лазер – иссекает атипичные участки и оказывает антисептический эффект.
Редко можно встретить использование химических веществ. Обработка лекарственными препаратами, имеющими токсичное действие на патологически расположенные клетки, не показывает столь быстрого результата и требует повторения процедуры.
Народные средства
Народная медицина предлагает множество растительных средств для устранения эндоцервикоза. Несмотря на положительные отзывы о методиках, необходимо проконсультироваться с врачом об их применении.
Женщины активно используют:
- календулу для спринцевания;
- медовые тампоны;
- настойку боровой матки;
- микроклизмы с алоэ.
При использовании народных рецептов необходимо помнить, что орошения влагалища и спринцевания запрещены, если есть активный воспалительный процесс. Не рекомендованы ванны и согревающие компрессы, если у женщины эндометриоз или есть опухоли в малом тазу.
Заключение
Характерным признаком проблем с шейкой матки является периодическое выделение крови, которое не имеет ничего общего с менструацией. Часто оно возникает после интимной близости, физической нагрузки. Если есть подобные беспокойства, необходимо обязательно показаться врачу. Со временем измененная эпителиальная ткань может незаметно переродиться в рак.
Воспаление в цервикальном канале. Хронический цервицит шейки матки может стать основой для карциномы: вирусная или бактериальная инфекция в эндоцервиксе создает условия для злокачественного перерождения.
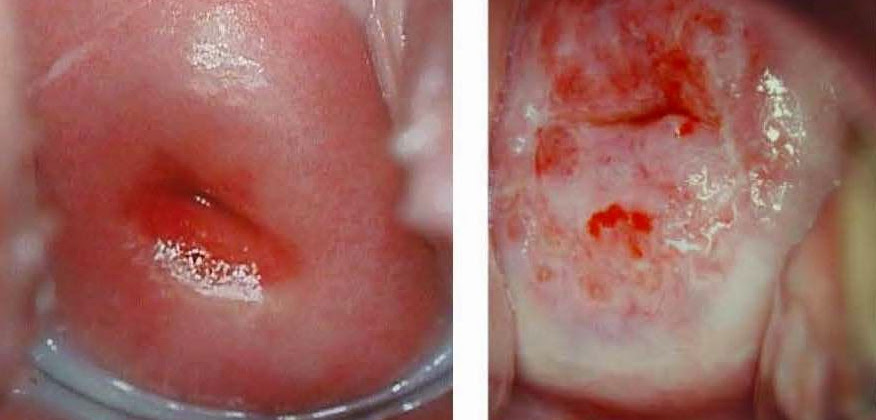
Слева – эндоцервицит, справа – эрозия шейки матки больших размеров
Хронический цервицит шейки матки — что это такое
Минимум проявлений — женщина может не догадываться о наличии проблемы со здоровьем. Врач при осмотре заметит изменения на наружной шеечной поверхности. Хронический цервицит шейки матки — это видимый глазом воспалительный процесс в области экзоцервикса: внутри цервикального канала (в эндоцервиксе) может быть значительно хуже, но эта патология не видна врачу. Как и любой другой воспалительный очаг в организме, эндоцервицит может привести к серьезным проблемам с женским здоровьем.
Каковы причины
Микробный фактор. Хронический цервицит шейки матки возникает на фоне инфицирования следующими микроорганизмами:
- папилломавирус;
- генитальный герпес;
- хламидии;
- уреамикоплазмы;
- смешанная патогенная микрофлора.
Банальные микробы, вызывающие воспаление во влагалище, крайне редко создают проблемы для цервикального канала. Чаще всего эндоцервицит — это следствие вирусного инфицирования.
Симптомы патологии
Жалоб и симптомов мало. Часть женщин вообще ничего не ощущают. Длительно текущий эндоцервицит шейки матки проявляется следующими признаками:
- постоянно беспокоящие выделения из влагалища (вроде, не много, без зуда и жжения, но все это как-то раздражает);
- тянущие ощущения внизу живота (не боль, но неприятно, и, главное, почти постоянно);
- скудное кровомазанье, возникающее при интимных контактах;
- увеличение длительности месячных за счет скудных кровяных выделений до и после менструации.
Главное — не думать, что это ерунда, и все само пройдет. При наличии любых неприятных симптомов лучше лишний раз обратиться к врачу на профосмотр.
Хронический цервицит шейки матки: как лечить
Заметив изменения на шейке матки, врач возьмет мазки (на инфекции и на онкоцитологию). Надо сделать кольпоскопию. И сдать анализы на инфекции (ПЦР на вирусы, хламидии и микоплазмы). Обнаружив основной причину заболевания, необходимо провести курс лечения (противовирусного или антибактериального — в зависимости от выявленных микробов). Затем в обязательном порядке контроль излеченности с обязательным проведением PAP-теста (мазок на онкоцитологию). Основные исходы эндоцервицита:
- Полное излечение;
- Рецидив эндоцервикального воспаления;
- Формирование эрозии на шейке матки;
- Переход в CIN (предраковое состояние);
- Рак шейки матки.
Самый опасный вариант — хронический цервицит шейки матки, возникший на фоне онкогенных видов папилломавируса: вероятность злокачественного перерождения клеток цервикального канала в этом случае достаточно высока. Риск цервикального рака нарастает при действии дополнительных негативных факторов (курение, частые травмы шейки матки во время абортов или гинекологических процедур, бактериальный вагиноз, кольпит, иммунодефицит). После проведения курса лечения надо регулярно наблюдаться у врача и следить за состоянием шейки матки.
Появление эндоцервицита связано с развитием патологического процесса, поражающего слизистую оболочку внутреннего канала шейки матки. Причиной развития патологии могут быть возбудители, проникшие в организм женщины, активно размножающие организмы условно-патогенной флоры или инфицирование органов репродуктивной системы. Следствием эндоцервицита может стать распространение инфекции и появление спаечного процесса, поэтому заболевание необходимо своевременно выявлять и лечить.

Эндоцервицит шейки матки — что это такое?
Шейка матки в организме женщины играет роль естественного барьера, не позволяющего инфекции проникать в орган. Цервикальный канал покрыт слоем цилиндрического эпителия, в состав которого входят железы, вырабатывающие густую слизь. Она обладает бактерицидными свойствами, препятствуя проникновению микробов и сохраняя стерильность наружной части шейки.
Если механизмы защиты не срабатывают, микроорганизмы, попадающие в канал, проникают в железистые клетки, вызывая развитие воспаления и появление эндоцервицита. В результате инфекционного процесса клетки слизистой оболочки усиленно размножаются и в области выходного протока образуются кисты, закупоривающие шеечный канал.
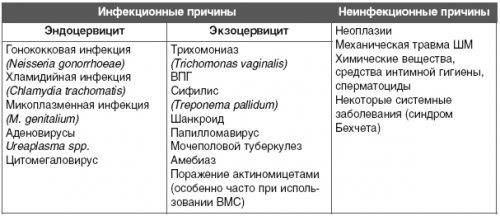
Выделяются специфический (вызываемый половыми инфекциями) и неспецифический (обусловленный активным размножением микроорганизмов патогенной флоры) виды болезни. Различают следующие виды эндоцервицита:
- очаговый, характеризующийся единичными воспалительными участками;
- диффузный (при распространении инфекции на всю слизистую оболочку);
- атрофический (при присоединении к воспалительным атрофических процессов).
Течение заболевания бывает как острым, так и хроническим.
Причины развития
Причиной возникновения эндоцервицита является инфекция, вызывающая воспаление оболочки канала шейки матки. Способствуют этому следующие факторы:
![]()
травмы при оперативных вмешательствах и родах;- патологические процессы в матке, яичниках, фаллопиевых трубах и мочевыводящих путях;
- опущение матки, в результате которого проникновение инфекции в шеечный канал провоцирует появление эндоцервицита;
- инфекции, полученные половым путем (хламидоз, гонорея и др.);
- несоблюдение норм гигиены;
- перерождение влагалищной микрофлоры (размножением вирусов, бактерий, грибков) из-за уменьшения полезных микроорганизмов;
- снижение иммунитета;
- нарушения при использовании средств механической контрацепции;
- доброкачественные и недоброкачественные новообразования шейки матки.
Симптомы
Главным признаком эндоцервицита служит изменение количества, качества и внешнего вида выделений. В норме выделения из влагалища бывают прозрачными и небольшими по объему, при болезни они становятся обильными и мутными, меняют цвет на желтоватый. Появляется неприятный запах, а консистенция в зависимости от вида инфекции становится вязкой, тягучей или жидкой.
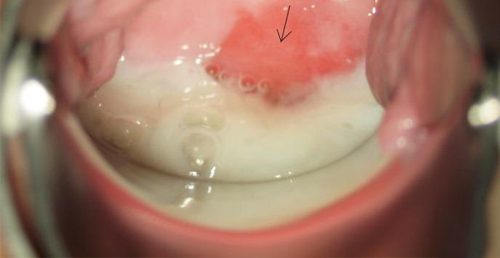
Признаки эндоцервицита при остром заболевании определяются степенью интоксикации организма и выражаются ухудшением самочувствия, появлением слабости, ознобом, повышением температуры, нарушением сна и аппетита. Может появиться чувство зуда или жжения, выделения могут содержать примеси гноя.
При обострении хронического эндоцервицита к симптомам болезни добавляется болевой синдром, выраженность которого зависит от распространенности воспалительного процесса и степени поражения мышечного слоя. Отсутствие правильного лечения при хроническом течении болезни приводит к тому, что симптоматика имеет слабовыраженный характер, что затрудняет диагностику заболевания.
Диагностика заболевания
Диагноз эндоцервицит ставится врачом-гинекологом по результатам осмотра на гинекологическом кресле и комплексного обследования, включающего:
![]()
исследования УЗИ и кольпоскопию;- биопсию тканей;
- анализ на бактериологический посев;
- клинический анализ крови;
- ПРЦ-диагностику;
- цитологическое исследование.
Диагностика эндоцервицита позволяет определить вид микроорганизмов, вызвавших появление инфекции, область распространения и характер воспалительного процесса. При обследовании по эхопризнакам определяют размер и расположение кист, выявляют наличие или отсутствие процессов разрастания тканей слизистой оболочки и перерождения клеток. От результатов исследования зависит выбор терапевтических методов и средств.
Лечение эндоцервицита
Лечение эндоцервицита проводится врачом на основании данных диагностики. Восстановление занимает длительное время, его целью является уничтожение патогенной флоры, устранение воспалительных процессов репродуктивных органов, нормализация гормонального фона и повышение иммунитета женского организма.

Как при хронической, так и при острой форме эндоцервицита назначают медикаментозное лечение. Выбор фармакологической группы и препаратов обусловлен характером патогенной флоры:
- для лечения хламедийной инфекции назначают макролиды;
- при инфицировании грибками — противогрибковые средства;
- при поражении трихомонадой — антипротозойные средства;
- против стафилококков и стрептококков используют антибиотики пенициллинового ряда.
Правильно выбранная схема лечения эндоцервицита поможет добиться положительного эффекта.
Местное лечение (спринцевание, вагинальные свечи, ванночки, таблетки) используют для устранения и предотвращения распространения инфекции, восстановления микрофлоры и нормализации кислотности. Иммуностимуляторы и поливитаминные комплексы применяют для повышения защищенности организма. Для предотвращения рецидива эндоцервицита, усиления действия медикаментов и закрепления положительного эффекта после окончания курса медикаментозной терапии назначают физиотерапию, включающую электрофорез, воздействие лазером и ультразвуком, радио- и магнитотерапию.
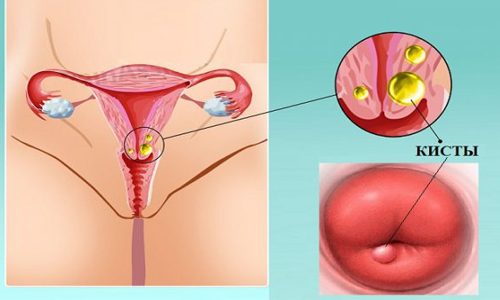
Хирургическое вмешательство используется для устранения кистозных образований и гипертрофированной ткани шейки матки, применяется в тех случаях, когда консервативная терапия эндоцервицита не дает нужного результата. Для лечения эрозий применяют криотерапию, диатермокоагуляцию, лечение лазером, аппаратное прижигание.
После проведенного лечения и исчезновения симптомов для подтверждения прекращения инфекционного процесса повторно проводится цитологическое обследование.
Народная терапия

При диагнозе эндоцервицит лечение народными средствами применяется как вспомогательный консервативный метод. Его можно использовать после применения медикаментозных способов для закрепления полученных результатов. Заниматься самолечением нельзя. Каждый шаг в терапии должен согласоваться с врачом.
Вылечить эндоцервицит в домашних условиях поможет выполнение следующих процедур:
- Марлевый тампон, смоченный облепиховым маслом, устанавливается во влагалище на ночь. Рекомендуется 10-дневный курс процедур.
- Тампон со смесью аптечных настоек прополиса, календулы (по 20 г) и ланолина (60 г), выполняется 10 процедур.
- В качестве действующего вещества для пропитки тампонов используют мумие: 2 г средства растворить в 1/2 стакана воды (10 процедур).
Для устранения эндоцервицита в качестве спринцеваний используют следующие настои:
![]()
зверобоя (4 ст. л. на 2 л кипятка);- коры вяза (1 ст. л. на 1 стакан воды);
- розмарина, шалфея (по 1 ст. л.), тысячелистника (2 ст. л.) и дубовой коры (3 ст. л.) на 1 л воды;
- цветов ромашки (2 ст. л.), цветов календулы, шалфея, травы сушеницы, листьев березы, коры дуба (по 1 ст. л.) на 1 л кипятка.
Травы заваривают кипятком, дают настояться 20 мин на водяной бане или в термосе, остужают, применяют для вечерних спринцеваний в теплом виде, курс продолжается от 7 до 10 дней.
Для применения внутрь используют мумие (0,3 г ежедневно) и настойку пиона уклоняющегося аптечного или домашнего приготовления (5 ст. л. измельченного корня настоять в 0,5 л водки 1 месяц), которую принимают 3 раз в день перед едой по 1 ч. л. в течение 40 дней.
Осложнения
Эндоцервицит шейки матки при неправильном или несвоевременном лечении может нанести вред женскому организму. При острой форме болезни инфекция быстро попадает в полость матки, а затем распространяется на другие органы. Если заболевание перешло в хроническую стадию, то создается очаг инфекции, которая, протекая бессимптомно, трудно выявляется и может в течение длительного времени угрожать органам репродуктивной системы.
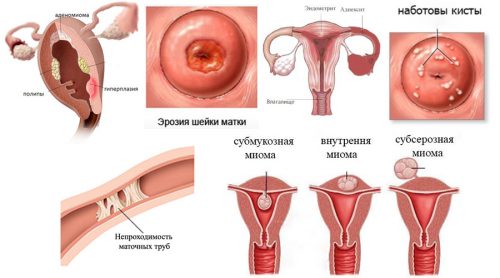
К распространенным последствиям эндоцервицита относятся следующие заболевания:
- гиперплазия тканей шейки и полости матки;
- эрозия шейки матки;
- аднексит;
- кистозные образования;
- эндометрит;
- деформация цервикального канала;
- непроходимость маточного канала как результат спаечного процесса;
- ухудшение растяжимости матки вследствие разрастания соединительной ткани и утолщение стенок;
- дистрофия тканей;
- новообразования.
Хроническое течение эндоцервицита при беременности может приводить к обострению болезни и угрожать здоровью женщины и будущего ребенка. Длительное воздействие инфекции приводит к развитию следующих осложнений:
- повышение тонуса матки;
- гипоксия плода;
- разрыхление плодных оболочек и преждевременный отток околоплодных вод;
- нарушение внутриутробного развития;
- выкидышу и преждевременные роды;
- осложнение процесса родов.
Профилактика эндоцервицита
Чтобы не допустить появления эндоцервицита, женщине и ее половому партнеру следует регулярно проходить медицинский осмотр и применять барьерные способы контрацепции. Необходимо своевременно лечить воспалительные заболевания органов малого таза, не злоупотреблять использованием местных антисептиков, способных угнетать микрофлору, укреплять иммунитет. Внимательное отношение к здоровью поможет избежать появления эндоцервицита.
Читайте также: