Мононуклеоз может привести к раку

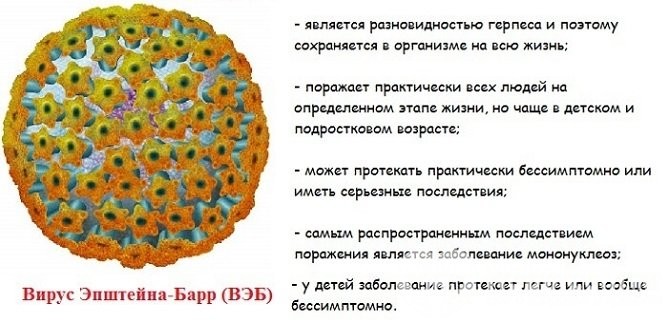
Заболевание инфекционным монуклеозом – довольно таки частая история. Не смотря на распространенность, болезнь часто демонизируют, вокруг вируса Эпштейна-Барра (ВЭБ) (возбудителя мононуклеоза) создано множество мифов. Однажды попав в организм, он остается там навсегда. 90-95% взрослого здорового населения имеют антитела к вирусу. Но действительно ли так опасен мононуклеоз? Попробуем разобраться.
Кто болеет: В группе риска – дети старше 3 лет и взрослые примерно до 40 лет.
Симптомы: сильная боль в горле, воспаление миндалин, отек аденоидов в носу, затрудненность дыхания, высокая температура, увеличение лимфоузлов, которые поражают вирус, чаще всего на шее, отсутствие аппетита. Однако первичная инфекция может протекать и в бессимптомной форме, бывает, что это просто затяжная вирусная инфекция с припухлостью лимфатических узлов на шее.
Как диагностируют: вирус Эпштей-Барра диагностируют несколькими методами. Серологическая диагностика – обнаружение специфических антител к определённым белкам вируса различными методами – иммунно-ферментный анализ (ИФА), хемилюминесцентный анализ (ХЛИА). Чаще всего определяют четыре класса антител – IgM VCA к капсидному белку, появляются в первые недели, затем исчезают, говорят об острой инфекции ,IgG VCA -также к капсидному белку, появляются позже первых, сохраняются пожизненно,IgG EA- к раннему антигену, говорят об активной репликации (воспроизведении) вируса , IgG EBNA – к ядерным антигенам, появляются позже всего, через 6 -12 месяцев после первичной инфекции и сохраняются пожизненно. Их наличие говорит о давности инфицирования и исключает первичную инфекцию.Так же можно определить ДНК вируса методом полимеразной цепной реакции (ПЦР) в различных биологических жидкостях. Но обнаружение ДНК вируса этим методом в крови не подтверждает острую инфекцию, а обнаружение в отделяемом из ротоглотки, слюны, мазков диагностически малоценно, так как может говорить всего лишь о бессимптомном носительстве.
Чем нужно и не нужно лечить: врачи применяют симптоматическое и патогенетическое лечение, а также антисептические, десенсибилизирующие и общеукрепляющие лекарства. Антибиотики успешно используются для лечения вторичной инфекции. Их применение, как правило, совмещено с приемом пробиотиков. Противовирусными препаратами, препаратами группы ацикловира, которые все еще почему-то выписывают врачи лечить мононуклеоз не надо.
Мононуклеоз при беременности: Вирус Эпштейн-Барра не влияет на ребенка при беременности. Однако если заболевание пришлось на период планирования беременности, зачатие лучше перенести.
Опасен ли вирус: сейчас врачи считают, что для человека, у которого иммунитет работает хорошо, нет ВИЧ-инфекции с выраженным дефицитом Т-клеток, без онкологии вирус не представляет большой опасности.
Осложнения:чаще всего мононуклеоз может перейти в воспаление легких (особенно у детей), отит, паратонзиллит, синуситы. Нередко можно услышать, что заболевание может спровоцировать разрыв селезенки, однако на практике это случается редко. Также заболевание может вызывать осложнения со стороны неврологии.
Вызывает ли ВЭБ рак: доказано, что вирус действительно может способствовать развитие раковых опухолей. В основном это лимфома Беркита (ЛБ) и назофарингиальная карцинома. Однако, важно знать, что связь ВЭБ и онкологических заболеваний доказана только с эпидемической формой лимфомы Беркита, которая встречается только в некоторых странах Африки из-за малярии. То есть спровоцировать развитие этого онкологического заболевания в наших широтах ВЭБ не может. Для развития назофарингиальная карцинома требуется помимо ВЭБ другой предрасполагающий фактор – генетическая предрасположенность и особенности питания (употребление больших количестве специально засоленной рыбы, которая популярна в Азии, например, в южном Китае).То есть развитие этой карциномы также не распространено в нашем регионе, и вряд ли ВЭБ может стать спусковым крючком для развитие этой болезни.
После болезни: болезнь бьет по иммунитету и вызывает повышенную утомляемость, поэтому медики рекомендуют снизить физические нагрузки, перенести плановую вакцинацию и отложить операционное вмешательство, если планы скорректировал мононуклеоз. Следует также отказаться от резких смен климата и от поездок на юг, все это может спровоцировать стресс для иммунитета.
Отголоски болезни могут проявляться еще долго. Атипичные мононуклеары могут появляться в анализах в течение полугода. Не лишним после перенесенного заболевания будет консультация врача- гематолога.
В настоящее время мононуклеоз имеет положительный прогноз лечения, однако это возможно, если диагноз был поставлен вовремя, а пациент с точностью выполнял все предписания врача. Мононуклеоз, последствия которого возникают довольно редко, является тяжелой вирусной инфекцией. И если говорить про осложнения, то они все же есть и способны причинить немалый вред здоровью пациента.
Итак, чем опасен мононуклеоз? Весь риск заключается в том, что болезнь в первую очередь наносит серьезный удар по иммунной системе организма. Поэтому если иммунитет не отличается стойкостью или значительно ослаблен, возможно развитие многих тяжелых недугов.
К самым распространенным последствиям можно отнести массовое поражение тканей возбудителем Эпштейна Барра. Вирус разносится по всему организму и оседает в жизненно важных органах, например, в печени, селезенке, на миндалинах или лимфатических узлах. В результате пациент заболевает ангиной, которая затем проявляется кожными высыпаниями и повышенной температурой тела. 
Ранние последствия
Мононуклеоз, осложнения которого могут проявиться даже после комплексной терапии, грозит серьезными нарушениями и даже может стать причиной летального исхода. Среди наиболее серьезных последствий выделяют разрыв селезенки. Такие случаи встречаются не так часто, но все же бывают.
Кроме того, заболевание может спровоцировать следующие заболевания:
- воспалительный процесс в печени и почках;
- дерматит;
- асфиксию;
- гепатит разной формы.
Нередко болезнь наносит удар по психоэмоциональному состоянию, вызывая психоз. Еще одним из осложнений, которое встречается не только у взрослых, но и у детей, является процесс нагноения на лимфоузлах и миндалинах (требуется хирургическое вмешательство). В последние годы участились случаи лимфаденита, стрептококковой ангины.
Асфиксия является очень опасным осложнением, которое нередко приводит к смерти пациента. Так, миндалины, расположенные в области носоглотки, сильно увеличиваются, что существенно затрудняет дыхательную функцию. Параллельно в размерах могут увеличиться и миндалины, расположенные под небом. Таким образом, человек не может дышать, и наступает смерть.
Поздние последствия
Поздние последствия инфекционного мононуклеоза могут проявиться в виде миокардита, острой почечной недостаточности, гепатита, менингита. Осложнения также дают о себе знать поражением нервной системы, что способно привести к нарушению координации лицевых нервов и т.д.
Гепатит является наиболее часто встречаемым осложнением. Согласно статистике, почти у 90% пациентов, перенесших инфекционный мононуклеоз, отмечается высокий уровень трансминаз печени.
Кроме того, очень часто пациенты жалуются на то, что после болезни их не покидает постоянное чувство вялости, усталости, сонливости. Прежняя бодрость не возвращается еще очень долго, вместо этого возникает апатия к людям и вещам, которые окружают их. Известны случаи, когда пациенты указывают и на нарушения восприятия привычных вещей, дезориентацию.
Смерть после болезни может наступить в очень редких случаях. Так, летальный исход вероятен, когда осложнения спровоцировали увеличение тканей селезенки, которые затем разрываются. К смерти может привести и обструкция (перекрывание) дыхательных путей.
Заболевания сердца в основном проявляются спустя несколько недель и выражены воспалительным процессом в сердечной мышце. В большинстве случаев воспаление возникает в результате нарушений функций иммунной системы.
Как отмечалось ранее, мононуклеоз может спровоцировать почечную недостаточность, что, в свою очередь, приводит к инвалидности. В частности, воспалительный процесс изначально поражает промежуточные ткани почек (интерстиции), а затем распространяется на всю структуру. Такое заболевание носит название интерстициальный нефрит. 
Аутоиммунная гемолитическая анемия провоцирует быстрое уничтожение кровяных телец. В итоге количество тромбоцитов или зернистых лейкоцитов в крови значительно уменьшается.
Гепатит или болезнь печени проявляется в виде желтоватого оттенка кожи. Кроме того, больного могут беспокоить болевые ощущения в боку. Нарушаются привычные функции печени, которые приводят к нарушениям метаболизма.
Если говорить о поражении центральной нервной системы, то, помимо ранее указанных заболеваний, может также возникнуть воспалительный процесс коры головного мозга.
Как предупредить осложнения
В большинстве случаев причиной осложнений являются простудные заболевания. Они могут быть спровоцированы самыми разными возбудителями. Лечение играет большую роль, однако после полного выздоровления необходимо еще некоторое время внимательно следить за состоянием своего здоровья.
В частности, следует вести здоровый образ жизни, не контактировать с больными людьми, избегать переохлаждения, правильно питаться, заниматься умеренными физическими нагрузками и т.д.
Прогноз заболевания
Что такое инфекционный мононуклеоз? Болезнь является формой острой вирусной инфекции, которая поражает жизненно важные органы: печень, селезенку, лимфоузлы, а также влияет на состав крови. Чем старше человек, тем больше у него антител к вирусу, поэтому болезнь часто атакует детей и людей в возрасте до 30-ти лет. Подхватить инфекцию можно в холодное время года (конец осени, зима), когда иммунитет снижен. 
Мононуклеоз, прогноз которого в большинстве случаев остается благоприятным, при правильном лечении гарантирует стопроцентное выздоровление. Оно наступает спустя несколько месяцев после возникновения болезни.
Согласно статистике, летальные исходы происходят в одном случае из ста. Причиной их становятся асфиксия, разрывы селезенки.
В настоящее время универсальных мер по профилактике инфекции не существует, хотя проводятся комплексные противоэпидемические мероприятия.
Заключение
Чтобы последствия и осложнения мононуклеоза не остались на всю жизнь, необходимо большое внимание уделять не только медикаментозному лечению, но также образу жизни. Например, после полного выздоровления следует придерживаться элементарных правил гигиены и питания, а также рекомендаций врача, направленных на укрепление иммунитета. Большинство осложнений возникает на фоне простудных заболеваний. Все они имеют разный характер, форму и поражают жизненно важные органы. Летальный исход происходит довольно редко.
Инфицирование обычно проявляется недомоганием (нередко долгим), не вызывающим у родителей серьезных подозрений, пусть даже его симптомы и напоминают несколько заболеваний сразу. А между тем вирус постепенно снижает иммунитет, делая организм уязвимым к другим инфекциям. С мононуклеозом также связана значительная часть случаев рака лимфатической системы и носоглотки. Поэтому лечение патологии требует самого серьезного подхода, невзирая на кажущуюся легкость ее течения.
Пути заражения
Залогом передачи возбудителя от предыдущего поколения людей следующему служит его рекордная распространенность во всем мире. Свою роль играет и то, что носительство вируса протекает в латентной форме значительно чаще, чем в открытой.
После перенесенного однажды вирусного мононуклеоза он остается в организме навсегда, но в дальнейшем к нему вырабатывается иммунитет. В результате возникает ситуация, когда симптомов заболевания у пациента больше нет, но он остается заразным. А при общем ослаблении иммунной защиты организма болезнь может снова дать о себе знать.
Инфекционный мононуклеоз у детей появляется в результате заражения от носителя (взрослого человека или ребенка), которое может произойти:
- воздушно-капельным (самым распространенным) путем;
- контактно-бытовым путем;
- при переливании зараженной крови;
- при пункциях, инъекциях, проводимых с помощью инфицированных игл.
Симптомы
Если еще 100 лет назад признаки мононуклеоза чаще всего проявлялись остро, то с середины ХХ века наметилась тенденция к стертому началу болезни. Классический его вариант, наступающий после короткого (неделя) или долгого (две-три недели) инкубационного периода, подразумевает:
У большинства пациентов в остром периоде мононуклеоза наблюдается кожная сыпь. Возникает либо одновременно с остальными симптомами, либо после начала курса антибиотиков. Может проявляться мокнущими очагами, хорошо знакомыми нам по высыпаниям обычного герпеса (1 типа) на губах во время простуды.
В ряде случаев могут наблюдаться и другие симптомы, включая:
- изменение состава и показателей крови;
- воспаление кишечника;
- инфильтраты в легких;
- поражение сетчатки глаз.
А при ярко выраженном увеличении печени у маленьких пациентов может наблюдаться даже желтуха.
Выраженность клинической картины связана с общей способностью иммунитета подавлять распространение возбудителя. Например, мононуклеоз может протекать в форме рецидивирующих нарушений со стороны внутренних органов. Они никак не проявляют себя, пока организм относительно здоров, но обостряются при каждой новой (любой) инфекции, включая грипп.
В последние несколько десятков лет все чаще наблюдается атипичное течение мононуклеоза — со стертой симптоматикой, вплоть до незначительного увеличения печени и схожих с ОРЗ проявлений на фоне отсутствия воспаления лимфоузлов и повышения температуры.
Диагностика
Диагностика мононуклеоза на основе только клинической картины проблематична. Его важно отличить от лейкоза, гепатита, дифтерии, ВИЧ, особенно при атипичном течении.
Основным методом выступает анализ крови, в котором обнаруживают маркеры мононуклеоза.
ПЦР позволяет определить как сам тип возбудителя, так его количество в крови (количественная ПЦР).
Лечение
Самая большая проблема с вирусом Эпштейна-Барр заключается в том, что специфических лекарств, обеспечивающих эффективное лечение, пока нет. Антибиотики против вирусов бессильны, а результаты применения иммуноглобулинов больше напоминают эффект плацебо. Сомневаются врачи и в способах приема последних. Ребенок не будет рад внутривенным инъекциям на протяжении всего курса лечения (не меньше месяца, иногда — даже больше). А между тем прием иммуноглобулинов (белков) через рот или ректально лишен биологического смысла.
Наш кишечник не предназначен для всасывания целых молекул белка, будь они иммунными или обычными. А значит, перед усвоением они тоже перевариваются, распадаясь на аминокислоты и сахар и утрачивая свое особое назначение. Проще говоря, их введение через какие бы то ни было отделы кишечника сопоставимо с обычным приемом пищи — потреблением лишней порции мяса.
В связи с этим лечение инфекционного мононуклеоза у детей в настоящее время сводится к:
Детям, перенесшим мононуклеоз, не рекомендуется много купаться или быть на солнце, радикально менять часовые и климатические пояса, а также принимать серные ванны и подвергаться другим сильным нестандартным воздействиям. Но это не связано непосредственно с вирусом герпеса — только с возможным общим переутомлением и подрывом адаптационных механизмов.
Что касается терапии народными средствами, то ее допустимо применять при мононуклеозе хотя бы потому, что методы официальной медицины не могут гарантировать лучший результат. Для этого используются:
- противовоспалительные средства — полоскание теплым раствором соды или водным отваром чистотела;
- способы снижения температуры — растирание уксусом, употребление чая с малиной или липой, молока с медом перед сном;
- тепло на область миндалин и лимфатических узлов — прогревание грелкой или теплым компрессом/шарфом.
Но лечение в домашних условиях самостоятельно выбранными травами допустимо лишь при отсутствии у ребенка:
- гнойных осложнений;
- температуры выше 3 °С;
- желтухи;
- упорной рвоты;
- признаков распространения симптомов на новые органы и ткани;
- признаков нарушения сознания, судорог.

Предотвращение болезни
В силу широкой распространенности и большой скрытности вируса Эпштейна-Барр профилактика заражения проблематична. Поэтому единственное, что здесь можно посоветовать, это приучать ребенка к гигиене личных контактов.
Что касается профилактического приема противовирусных препаратов, то в данном случае вопросы к ним остаются такими же, как и при их приеме в целях лечения мононуклеоза. Неинвазивный (без уколов) способ их введения в организм вызывает сомнения с точки зрения биологических законов, а влияние на иммунитет, особенно в долгосрочной перспективе, пока не изучено. Эти средства сейчас набирают популярность, и педиатры вписывают их при мононуклеозе все чаще. Но вмешиваться в реакции иммунитета, который, по сути, еще даже не научился работать как следует, представляется многим специалистам опрометчивым шагом.
Отдаленные последствия
Сам по себе мононуклеоз, если его удалось полностью вылечить, последствий для здоровья не несет. А вот вирус Эпштейна-Барр, который его вызывает и носителем которого ребенок останется на всю жизнь — дело другое.
- Он канцерогенен . Чаще всего его связывают с лимфомами (опухолями лимфоидной ткани), а также назофарингеальной карциномой — раком носоглотки. По этим причинам неподатливость к терапии воспалившихся еще на стадии мононуклеоза лимфоузлов или носоглоточных миндалин требует особого внимания не только терапевта, но и онколога.
- Обладает свойствами иммуносупрессора . От длительного носительства вируса герпеса 4 типа особенно страдает иммунитет, создаваемый лимфоцитами. Эти представители иммунной системы отвечают за уничтожение неправильно сформированных или уже инфицированных чем-то клеток. Иными словами, они служат единственной силой в организме, способной своевременно обнаружить и разрушить клетки, подвергшиеся мутации или действию какого-то возбудителя.
- Опасен для печени . Не только желтухой при осложненном течении мононуклеоза, но и повышенным риском заболеть гепатитом уже позже, спустя несколько месяцев или даже лет.
- Может поражать головной мозг . Вирус Эпштейна-Барр хорошо приспособлен к преодолению гематоэнцефалического барьера (собственного защитного механизма головного мозга от инфекций, распространяющихся с током крови). При этом могут возникать поражения серого и белого веществ мозга, приводящие к стойким неврологическим нарушениям.
Одно из редких, но наиболее грозных осложнений, провоцируемых инфекционным мононуклеозом, является синдром Стивенса-Джонсона. Это массированное некротическое отторжение клеток эпидермиса — появление пузырей как от ожога по всей поверхности кожи. Правда, среди его причин числится не только мононуклеоз, но наличие вируса Эпштейна-Барр значительно увеличивает риск его развития и ухудшает терапевтический прогноз.
При всем многообразии вирусных заболеваний, есть группа инфекций, которые становятся нашими спутниками на всю жизнь. Именно к таким заболеваниям относится инфекционный мононуклеоз (синонимы – моноцитарная ангина, болезнь Филатова). Это болезнь, которую трудно отличить от обычной респираторно-вирусной инфекции, но которая может привести к тяжелым осложнениям. И так как именно у детей инфекционный мононуклеоз встречается чаще, чем у взрослых, данная статья может быть полезна родителям.
Многоликий герпесвирус
Возбудитель данного заболевания относится к семейству Herpesviridae, которое включает 8 серотипов человеческих вирусов. Инфекционный мононуклеоз вызывает вирус простого герпеса серотипа 4 (Human gammaherpesvirus 4) . Первоначальное название - вирус Эпштейна – Барр – он получил в честь своих первооткрывателей, вирусологов из Англии Майкла Эпштейна и Ивонны Барр, они описали его в 1964 году.
По данным статистики, 90-95 % взрослого населения имеют в крови антитела к данному заболеванию, что свидетельствует о перенесенной инфекции. Вирус Эпштейна – Барр, как и все герпесвирусы, содержит наследственную информацию в виде двухцепочечной спирали ДНК, что и вызывает пожизненное вирусоносительство у человека. Данный вирус имеет сложную оболочку – суперкапсид, который состоит из гликопротеинов и липидов, образующих своеобразные шипы на его поверхности. А сам он выглядит как многогранный куб с диаметром до 200 нанометров.
Клетки-мишени и вирионы
В отличие от других вирусов семейства герпетических, взаимодействие вируса Эпштейна – Барр с клетками-мишенями (лимфоциты группы В) идет по соглашательному сценарию. Проникая в клетки лимфатической ткани, вирус встраивает свою ДНК в ДНК клетки-хозяина. После чего начинается процесс репликации (удвоения) генома вируса. Но паразит не убивает лимфоциты, а приводит к их пролиферации – разрастанию тканей за счет увеличения клеток-хозяев. Кроме того, в последнее время появились данные о причастности данного возбудителя к формированию различного типа опухолевых клеток в человеческом организме. Опасность вируса состоит в том, что вирусоносительство хоть и проходит бессимптомно, но все-таки может привести к поражению внутренних органов.
Этиология и резервуар
Статистика показывает, что из каждых 100 тысяч человек только 45 сталкиваются с мононуклеозом. Возбудитель заболевания распространен повсеместно. Выявлена слабая сезонность болезни: вирус более активен в осенне-зимний и весенний период. Инфекционный мононуклеоз у детей до 2 лет является очень редким явлением, чаще болеют дети старшего возраста. Пик заболеваемости приходится на пубертатный период (10-14 лет). Мальчики подвержены инфицированию чаще девочек, причем вторые болеют чаще в 12-14 лет, а первые - в 14-16 лет.
Природа этой закономерности до конца не ясна, но она прослеживается и у взрослых. Инфекционный мононуклеоз в детском возрасте имеет симптоматику респираторного воспаления. У взрослых он часто протекает бессимптомно, и определить его можно лишь по наличию антител в крови. Резервуаром инфекции являются как больные с выраженной клиникой, так и вирусоносители. Больные особо контагиозны (заразны) в период клинических проявлений болезни и с 4-й по 24-ю неделю после реконвалесценции (выздоровления). У вирусоносителей вирус выделяется в окружающую среду периодически.
Как он проникает в наш организм
Инфекционный мононуклеоз: симптомы
Сроки инкубационного периода развития болезни размыты – от 3 до 45 суток. Чаще всего заболевание начинается остро. Иногда перед острым периодом появляется першение в горле, ринит, слабость и головные боли при субфебрильной температуре. В период активации инфекции (на 4-е сутки) температура может подниматься до 40 °С.
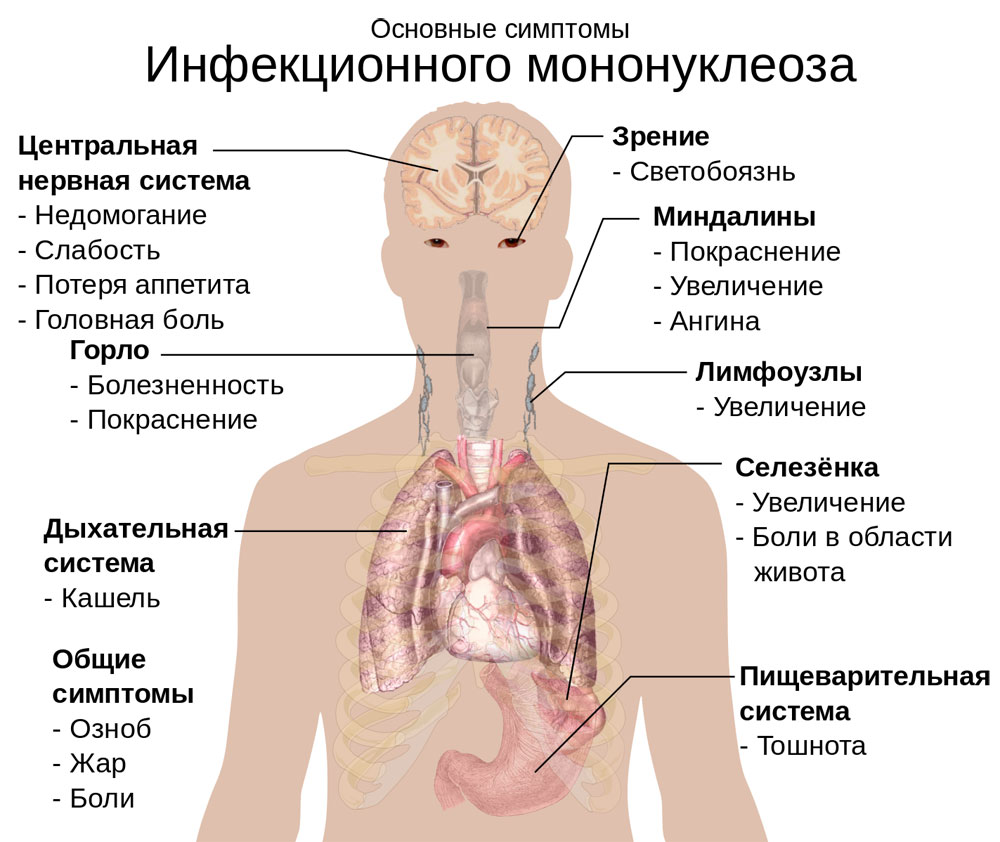
Главным симптомом инфекционного мононуклеоза является тонзиллит (увеличение и воспаление миндалин). На миндалинах появляются фиброзные пленки, и заболевание очень похоже на ангину. Иногда появляются более глубокие воспаления, затрагивающие лакуны миндалин, содержимое которых удаляется и обнажает раненую поверхность.
Общая клиническая картина
Симптомы инфекционного мононуклеоза у детей при остром течении разнообразны. При таком варианте в течении болезни выделяют следующие периоды:
- Начальная фаза. Чаще острая фаза начинается с повышения температуры, ломоты во всем теле и слабости. Иногда сопровождается одновременным появлением всех трех главных симптомов инфекционного мононуклеоза – лихорадка, тонзиллит и лимфоаденопатия. Длительность от 4 до 6 дней.
- Фаза разгара. К концу первой недели болезни самочувствие ухудшается. Появляются признаки ангины, чаще катаральной. Шейная группа лимфоузлов достигает максимальных размеров (иногда размера куриного яйца). С 10-го дня болезненные клинические проявления инфекционного мононуклеоза исчезают. К началу второй недели наблюдается увеличение селезенки, к третьей неделе увеличивается печень. При доброкачественном течении к 12-14 дню исчезают все симптомы инфекционного мононуклеоза. И лечение в этом периоде будет наиболее эффективным. Его продолжительность - 2-3 недели.
- Период реконвалисценции (выздоровления). В этот период в норму приходят селезенка и печень, но больной еще контагиозен. Длительность – до 4 недель. До 90 % больных к концу 2-й недели уже ощущают прилив сил. Но иногда чувство усталости и слабость сопровождает пациента на протяжении полугода и больше.
Особенности течения у взрослых

Заболевание у людей старше 35 лет практически не встречается. С 14 до 29 лет – вот возрастная категория, более всего подверженная инфекционному мононуклеозу. Симптомы у взрослых начинаются с лихорадки, длящейся до 2 недель. Челюстные лимфоузлы и миндалины затрагиваются меньше, чем у детей. А вот печень вовлекается часто, что проявляется желтушностью покровов и склер глаз. Эти атипичные формы заболевания диагностируют исключительно по данным лабораторных анализов.
Особенность данного заболевания у взрослых - чаще бессимптомное течение, и в период планирования беременности, вынашивания ребенка и родов женщины просто не обращают на него внимания. Врачи единогласно утверждают, что беременность нежелательна в течение 6 месяцев или даже года после перенесенной мононуклеозной инфекции. Причем не только матерью ребенка, но и будущим отцом. Перенесенная инфекция в период беременности вредит самочувствию женщины, наносит ущерб развитию плода, может привести к срыву беременности. Часто врачи советуют искусственно прервать беременность, если есть вероятность патологии плода.
Переход в хроническую форму
Острая форма течения болезни может перейти в хроническую при низком иммунном статусе. При хроническом инфекционном мононуклеозе у детей симптомы следующие: прежде всего долгие и не проходящие ангинозные проявления, лейкопения, экзантема, длительная субфебрильная температура. Наблюдается высокий титр антител к антигенам вируса, сопровождающийся гистологически подтвержденными патологиями в органах (увеит, гепатиты, лимфоаденопатии, пневмонии, гипоплазии отделов костного мозга). Летальный исход может быть только в случае разрывов селезенки и обструкции дыхательных путей, что встречается крайне редко.
При врожденном инфекционном мононуклеозе у детей симптомы и лечение чаще тяжелые. Во внутриутробном развитии плода отмечаются тяжелые патологии костных тканей и нервной системы (крипторхизм и микрогнатия).
Опасность осложнений

Именно опасностью поражения органов, как следствия заболевания, славится вирус Эпштейна – Барр. Он провоцирует онкологические заболевания лимфатических органов, герпетические инфекции, гепатиты, поражения печени, селезенки и нервной системы. Могут развиться следующие осложнения:
- Разрыв селезенки. Встречается в 1 % случаев. Без хирургического вмешательства ведет к летальному исходу.
- Гемолитические осложнения (анемия, тромбоцитопения).
- Неврологические нарушения (менингит, парезы черепных нервов, энцефалит, полиневриты, психозы).
- Нарушения сердечной деятельности (аритмия, блокада водителя ритма, перикардит).
- Пневмонии.
- Нарушения в печени (некроз, энцефалопатия).
- Асфиксия.
Этот список пугает. Но больному не стоит заранее волноваться, большинство инфицированных довольно быстро восстанавливаются и избегают осложнений.

Диагностика
Успешность лечения инфекционного мононуклеоза во многом зависит от полной и качественной диагностики. Лабораторные методы при этом следующие:
- Общий анализ крови покажет наличие атипичных мононуклеаров – предшественников Т-лимфоцитов, которые участвуют в уничтожении пораженных вирусом Эпштейна – Барр В-лимфоцитов.
- Биохимия крови дает информацию о гиперглобулинемии, гипербилирубинии, появлении криоглобулиновых белков.
- Реакция непрямой иммунофлюоресценции или капельный тест выявляет наличие специфических антител.
- Вирусологическое исследование проводят на смывах с глотки больного. Они определяют наличие именно вируса Эпштейна – Барр, но очень дороги и применяются в отечественной практике редко.
Наличие инфекционных мононуклеаров в крови является главным показателем мононуклеоза. Однако их можно обнаружить и при ВИЧ-инфекции. Поэтому одновременно с данным анализом назначают иммуноферментный анализ на вирус иммунодефицита человека, который повторяют еще два раза с перерывами в месяц.
Как лечить инфекционный мононуклеоз

Лечение проходит амбулаторно. В острой фазе болезни рекомендован постельный режим и обильное питье, сон не менее 9 часов в сутки, сбалансированное питание, исключен алкоголь и кофеиносодержащие напитки. Специального лечения инфекционного мононуклеоза у детей и взрослых нет. На сегодня не существует препаратов, которые избавят организм от этого вируса. Но облегчить течение болезни и предотвратить рецидивы вполне возможно.
Лечение инфекционного мононуклеоза у детей симптоматическое, при присоединении вторичных инфекций могут быть назначены антибиотики пенициллинового ряда. Для снижения высокой температуры назначают нестероидные противовоспалительные медикаменты. В случае разрыва селезенки – наиболее опасного осложнения мононуклеоза – необходимо экстренное хирургическое вмешательство.
Лечение инфекционного мононуклеоза у взрослых аналогичное. Главное, что необходимо помнить, самолечение - не выход, а консультация грамотного специалиста в комплексе с качественной диагностикой – залог быстрого выздоровления.
Симптомы инфекционного мононуклеоза у детей и лечение требуют комплексного анализа и подхода. И немаловажное значение при этом имеет диетотерапия. Диета при мононуклеозе необходима в связи с нарушением работы печени и селезенки, рекомендован стол №5 по Певзнеру (таблица ниже).

Что советует народная медицина
В списке самых эффективных борцов с вирусными заболеваниями – корень астрагала, эхинацея и чеснок. Но сторонники традиционной медицины предупреждают об опасности самолечения и применения народных средств. Иногда они могут оказать медвежью услугу.
Так, корень астрагала обладает сомнительным укрепляющим эффектом, но может быть опасен для гипертоников и больных всеми формами диабета.
Эхинацея и сегодня вызывает споры среди медиков по поводу своего иммуностимулирующего действия. Практически каждый год различные лаборатории мира публикуют довольно противоречивые доклады о воздействии эхинацеи на организм человека.
Чеснок издревле славился своими бактерицидными свойствами. Благодаря наличию аллицина он действительно помогает в борьбе с вирусными инфекциями. Один нюанс – свои свойства он проявит в сыром и измельченном виде. Но при употреблении в большом количестве чеснок токсичен и негативно влияет на желудочно-кишечный тракт.
Так что решать вам – выбрасывать деньги на приобретение волшебных биологических добавок и лечебных травяных сборов, которые в лучшем случае не навредят организму, а в худшем – уложат на больничную койку, или нет.
Превентивные меры

В качестве превентивных мер в детских учреждениях объявляют карантин минимум на 14 дней. Проводят стандартную противоэпидемическую обработку помещения и всех предметов дезинфицирующими растворами.
Вирусный онкогенез, или Рак, которым можно заразиться
На сегодня достоверно установлена корреляция между вирусной инфекцией и злокачественными образованиями. Доказательства получены в отношении семи патогенов вирусной природы:
- Вирус гепатита В и С.
- Вирус Эпштейна – Барр.
- Т-лимфотропный вирус человека.
- Некоторые серотипы вируса папилломы.
- Вирус простого герпеса типа 8 (саркома Капоши).
Факт того, что онкология может быть заразной болезнью и пугает, и обнадеживает. Медицина не стоит на месте. Мы имеем уже 10 болезней инфекционной природы, окончательно побежденных вакцинами. Это черная оспа, бубонная и легочная чума, лепра, холера, бешенство и некоторые формы полиомиелита. Как говорит пословица, человек более свиреп в расправе с инфекцией, чем инфекция в расправе с человеком. И изобретение новых вакцин, вполне вероятно, избавит наших потомков от инфекционного мононуклеоза и онкологических заболеваний. Ведь это лишь вирус, против которого вся индустрия фармакологии человечества!
Читайте также:

