Монография по раку прямой кишки
Аннотация научной статьи по клинической медицине, автор научной работы — Григорьев Е.Г., Шелехов А.В.
В лекции рассматриваются вопросы классификации, этиологии , диагностики и лечения рака прямой кишки .
Похожие темы научных работ по клинической медицине , автор научной работы — Григорьев Е.Г., Шелехов А.В.
Rectal cancer (lecture)
The lecture deals with the issues of classification, etiology , diagnostics and treatment of rectal cancer .
Е.Г. Григорьев 1 2, А.В. Шелехов 3 4
РАК ПРЯМОЙ КИШКИ (ЛЕКЦИЯ)
Минздрава России, Иркутск, Россия
В лекции рассматриваются вопросы классификации, этиологии, диагностики и лечения рака прямой кишки. Ключевые слова: рак прямой кишки, лечение, диагностика, этиология
RECTAL CANCER (LECTURE)
E.G. Grigoryev 2, A.V. Shelekhov 3 4
11rkutsk Scientific Center of Surgery and Traumatology, Irkutsk, Russia 2 Irkutsk State Medical University, Irkutsk, Russia 3 Irkutsk Regional Oncological Dispensary, Irkutsk, Russia 4 Irkutsk State Medical Academy of Continuing Education, Irkutsk, Russia
The lecture deals with the issues of classification, etiology, diagnostics and treatment of rectal cancer. Key words: rectal cancer, treatment, diagnostics, etiology
Рак прямой кишки - опухоль, располагающаяся в пределах 15-18 см от края заднего прохода.
Ежегодно в Европе регистрируется до 100 тыс. вновь выявленных больных раком прямой кишки, в США - около 40 тыс. [6], в России за 2013 г. зарегистрировано 23 889 больных [3], при этом заболеваемость среди мужчин составляет 11,0, а среди женщин - 7,1 случая на 100 тыс. населения. Для классификации злокачественных новообразований используется система TNM, где компонент T отражает распространенность первичной опухоли, N - наличие, отсутствие и распространенность метастазов в регионарных лимфатических узлах, M - наличие или отсутствие отдаленных метастазов. Приводим описание данной нозологической формы согласно 7-му изданию Классификации TNM [4].
T - первичная опухоль Tx Первичная опухоль не может быть оценена T0 Отсутствие данных о первичной опухоли Tis Carcinoma in situ: внутрислизистая инвазия или в собственную пластинку слизистой оболочки Т1 Опухоль прорастает в подслизистую основу Т2 Опухоль прорастает в мышечную оболочку Т3 Опухоль прорастает в подсерозную основу или в не покрытые брюшиной периректальные ткани Т4 Опухоль прорастает в другие органы или структуры и/или в висцеральную брюшину
Т4а Опухоль прорастает в висцеральную брюшину T4b Опухоль прорастает в другие органы или структуры N - регионарные лимфатические узлы Nx Регионарные лимфатические узлы не могут
быть оценены N0 Нет метастазов в регионарных лимфатических узлах
N1 Метастазы в 1-3 регионарных лимфатических узлах
Ма Метастазы в 1 регионарном лимфатическом узле N1b Метастазы в 2-3 регионарных лимфатических узлах
Мс Опухолевый(ые) депозит(ы) в подсерозной
основе, брыжеечных сосудах или неперитонизированных параколярной или парарек-тальной тканях без метастазов в регионарных лимфатических узлах N2 Метастазы в 4 и более регионарных лимфатических узлах ^а Метастазы в 4-6 регионарных лимфатических узлах
N2b Метастазы в 7 и более регионарных лимфатических узлах M - отдаленные метастазы
Mx Наличие отдаленных метастазов не может быть оценено
М0 Нет отдаленных метастазов М1 Есть отдаленные метастазы М1а Метастазы в одном органе: печень, легкие, яичники, нерегионарный лимфатический узел (узлы)
М1Ь Метастазы более чем в одном органе или в брюшине
Группировка по стадиям представлена в таблице 1.
Стадии опухолевого процесса
Стадия Показатели системы TNM
Стадия 0 Tis N0 M0
Стадия I T1, T2 N0 M0
Стадия II T3, T4 N0 M0
Стадия IIA T3 N0 M0
Стадия IIB T4a N0 M0
Стадия IIC T4b N0 M0
Стадия III Любая T N1, N2 M0
Стадия IIIA T1, T2 T1 N1 N2a M0
Стадия IIIB T2, T3 N2a M0
Стадия IIIC T3, T4a N2b M0
Стадия IVA Любая T Любая N M1a
Стадия IVB Любая T Любая N M1b
Классификация ТЫМ подразделяется на две:
а) клиническая классификация (сТЫМ или ТЫМ) - применяется до начала лечения и основана на данных клинического, рентгенологического, эндоскопического методов исследования, биопсии, хирургических и ряда дополнительных методов исследования;
б) патологоанатомическая классификация (рТЫМ) - базируется на данных, полученных до начала лечения, но дополненных или измененных на основании результатов хирургического вмешательства или исследования операционного материала.
Большинство злокачественных новообразований прямой кишки развивается на фоне аденоматозных полипов или аденомы. Полипы гистологически классифицируются как тубулярные (малигнизация в 5 %), ворсинчатые (малигнизация в 40 %) или смешанные (малигнизация в 20 %). Степень дисплазии кишечного эпителия также играет важную роль в этиологии рака прямой кишки и колеблется от 5 % малигнизации (при низкой степени) до 35 % (при высокой степени). Риск малигнизации доброкачественных новообразований коррелирует и с размером аденом: 90 % имеют размеры менее 1 см (1 % риска),
10 % - более 1 см (10 % риска). К важным факторам развития рака прямой кишки также относят: возраст пациентов (старше 50 лет); факторы питания (высококалорийная пища с избытком животных жиров и белков, недостаток растительной клетчатки, пищевые канцерогены); ожирение; малоподвижный образ жизни; курение.
ОСНОВНЫЕ ЧЕРТЫ ПАТОЛОГИИ
1. Аденокарцинома (> 80 %).
2. Слизистая аденокарцинома (слизистая, коллоидная).
3. Перстневидно-клеточный рак (мукоцеллю-лярный).
4. Плоскоклеточный рак ( Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
От доброкачественной аденомы до злокачественной карциномы проходит ряд стадий, включающий развитие ранней аденомы, поздней и далее злокачественной карциномы. Этот путь обеспечивают два главных механизма геномной нестабильности: хромосомная (chromosomal instability, CIN) и микро-сателлитная (miсrosatellite instability, MSI). При хромосомной нестабильности происходит перестройка больших участков хромосом, что выявляется в 85 % случаев рака толстой кишки. Микросателлитная нестабильность (RER+^енотип) - молекулярно-ге-нетический феномен, открытый в 1993 г. M. Perucci и отражающий дефект репарации неспаренных оснований ДНК (mismatch repair, MMR), наблюдается в 15 % случаев рака толстой кишки. Система MMR ответственна за распознавание и удаление неправильно спаренных оснований, образованных в результате ошибок в процессе репликации ДНК. При нарушении данного механизма, мутации в геноме клетки накапливаются со значительно большей скоростью, чем в нормальном состоянии. Данные нарушения отражают различные повреждения в генах-супрессорах опухолей: MSH2, MSH3, MSH6, MLH1, PMS2. Именно они ответственны за работу механизма MMR.
анемия, потеря массы тела, слабость, возникают при поздних стадиях процесса.
Пальцевое исследование прямой кишки.
Ректальное исследование удобнее проводить в коленно-локтевом положении, а у женщин еще и лежа на спине в гинекологическом кресле. Оценивается тонус сфинктеров, определяется расстояние нижнего полюса опухоли от края заднего прохода. Опухоль представляет собой плотное образование, как правило, суживающее просвет кишки. Если это возможно, устанавливается протяженность опухоли, ее подвижность, отношение к окружающим органам и тканям. У женщин необходимо сочетать пальцевое исследование прямой кишки с исследованием влагалища. Также необходимо оценивать состояние клетчатки таза и тазовых лимфатических узлов. После извлечения пальца из просвета кишки можно судить о характере патологических выделений по их следам на перчатке.
Ректороманоскопия (рис. 1). Возможно использование как жесткого, так и гибкого аппарата (фи-бросигмоидоскопа). В случае локализации опухоли в дистальном сегменте сигмовидной кишки и прямой кишке визуально оценивается новообразование, забираются мазки-отпечатки для цитологического исследования, выполняется биопсия. Во время исследования можно определить консистенцию опухолей и степень их подвижности.
2. Смешанные, или переходные, формы - блюд-цеобразные опухоли округлой или овальной формы с умеренно приподнятыми краями, сохраняющие экзофитный характер с преобладанием в них эндо-фитного инфильтрирующего роста. Подразделяются по генезу на первичные и вторичные.
3. Эндофитный рак (нечетко отграниченные опухоли с внутристеночным ростом) - эндофитно-язвенная форма, характеризующаяся обширным язвенным процессом и глубоким прорастанием в стенку кишки и за ее пределы; диффузно-инфильтративная форма, при которой опухоль, иногда с неглубоко изъязвленной поверхностью, кольцеобразно прорастает стенку кишки.
Ультразвуковое исследование живота. Позволяет с высокой степенью достоверности установить метастатическое поражение печени, глубину инфильтрации опухолью стенки кишки и окружающих тканей, выявить наличие абсцессов в зоне опухоли. Разрешающая способность ультрасонографии возрастает при использовании внутрипросветных датчиков. Для этого существуют не только жесткие конструкции с целью исследования органов таза, но и специальные устройства, вмонтированные в фиброколоноскоп.
Трансректальное ультразвуковое исследование (рис. 2). Определяет степень инвазии опухоли в кишечную стенку и окружающие ткани, позволяет установить параректальные метастазы, предварительно стадировать онкологический процесс.
Рис. 1. Рак среднеампулярного отдела прямой кишки.
Ректороманоскопия: бугристая опухоль больших размеров, суживающая просвет.
В зависимости от характера роста различаются следующие макроскопические формы рака прямой кишки.
1. Экзофитный рак - полиповидная опухоль, выступающая в просвет кишки в виде узла с неровной поверхностью, на широком, реже узком основании; бляшковидная опухоль, выступающая в просвет кишки незначительно, имеющая плоскую или слегка вогнутую поверхность и закругленные, четко отграниченные края; рак, возникший из ворсинчатой опухоли с неровной крупнобугристой дольчатой поверхностью.
Рис. 2. Рак нижнеампулярного отдела прямой кишки.
Трансректальное УЗИ: прорастание опухолью всех слоев стенки прямой кишки (1) и метастаз в регионарный лимфатический узел (2).
Ирригография (рис. 3). Основным рентгенологическим симптомом рака прямой кишки является дефект наполнения при тугом ее заполнении контрастным веществом. Однако имеются и другие симптомы: атипическая перестройка рельефа слизистой оболочки, ригидность кишечной стенки, сужение участка кишки, ее фиксация. Дефект наполнения может быть в нескольких вариантах, и в первую очередь это зависит от размеров и макроскопической формы опухоли.
Рис. 3. Рак верхнеампулярного отдела прямой кишки. Ирригограмма: на 12 см от ануса определяется циркулярное сужение (1 см) за счет опухолевой инфильтрации протяженностью до 8 см.
Компьютерная томография (рис. 4). Используется для установления местной распространенности опухолевого процесса, а также выявления метастазов в регионарных лимфатических узлах.
Рис. 4. Рак среднеампулярного отдела прямой кишки. КТ-грамма малого таза: опухоль прорастает матку и влагалище.
КТ-признаки опухолевого поражения прямой кишки: наличие дополнительного внутрипросветного или внутристеночного образования с утолщением стенки кишки более 0,3 см; потеря эластичности (ригидность) стенки кишки в месте поражения; неровность, бугристость контуров пораженного участка; инфильтрация окружающей клетчатки (признак распространения опухоли за пределы кишечной стенки).
Рис. 5. Рак среднеампулярного отдела прямой кишки. МРТ-грамма малого таза.
Лечение начинается после определения стадии заболевания. Данный этап отвечает на следующие вопросы: локализация опухоли; характеристика критериев T, N; вовлечение в патологический процесс собственной и/или мезоректальной фасций прямой кишки (капсула Амюсса); вовлечение в злокачественный процесс сфинктерного аппарата; наличие отдаленных метастазов (критерий М) [2].
Локализация опухоли: МРТ малого таза, ригидная и гибкая проктоколоноскопия.
Критерии Т, N: эндоскопическое ректальное УЗИ, МРТ малого таза при средне- и верхнеампулярном раке, где УЗИ затруднено.
Вовлечение сфинктерного аппарата: сочетание эндоскопического ректального УЗИ с МРТ малого таза.
Наличие отдаленного метастазирования (критерий М): мультидетекторная КТ брюшной полости в сочетании с КТ грудной клетки (или рентгенография органов грудной клетки).
После проведенного стадирования опухолевого процесса по Классификации TNM следует приступить к составлению плана лечения.
Первичным лечением может быть локальное (трансанальное) иссечение опухоли, в том числе с
использованием эндоскопических ригидных или фиброволоконных аппаратов [1]. При отсутствии опухолевого роста в крае резекции при гистологическом исследовании удаленного новообразования дальнейшее ведение больного можно ограничить динамическим наблюдением.
При наличии опухолевого роста в краях удаленного препарата выполняются или передняя резекция прямой кишки (при локализации опухоли более 10 см от ануса), или низкая передняя резекция (при локализации опухоли от 7 до 10 см от ануса), или ультранизкая передняя резекция (при локализации опухоли менее 5 см от ануса без вовлечения сфинктеров прямой кишки), или интрасфинктерная резекция (при вовлечении в процесс внутреннего сфинктера прямой кишки), или брюшно-промежностная экстирпация (при вовлечении в опухолевый процесс внутреннего и наружного сфинктеров прямой кишки). Резекция или экстирпация прямой кишки в любом из представленных выше вариантов предполагают тотальное иссечение мезоректальной клетчатки, т. е. удаление совокупности тканей и органов, находящихся в пределах фасциальной оболочки прямой кишки, включающей параректальную клетчатку, сосуды и лимфатические узлы - Holy plane (embriologic plane).
В зависимости от высоты расположения опухоли относительно ануса проводится резекция или экстирпация прямой кишки с тотальным удалением мезоректальной клетчатки.
Важным критерием эффективности хирургического лечения рака прямой кишки является латеральный край резекции (circumferential resection margins, CRM) - расстояние от опухоли до собственной фасции. Впервые его значение было показано в 1986 г. P. Quirke et al. [7], которые, применив методику серийных срезов кишки в поперечном направлении, установили вовлечение латерального края резекции в опухо -левый процесс у 27 % больных. При последующем наблюдении у 85 % из них были выявлены местные рецидивы (продолжающийся рост), тогда как у больных с отсутствием опухоли в крае резекции рецидивы возникли в 3 % случаев (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
3. Раннее восстановление энтерального питания (через 6 часов после операции).
4. Ускоренная активизация.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ ПАЦИЕНТА
(ПОСЛЕ ВЫПИСКИ ИЗ СТАЦИОНАРА)
Приблизительно 80 % рецидивов и отдаленных метастазов опухоли отмечаются в первые 3 года после оперативного лечения, поэтому мониторинг больных в этот период должен быть особенно тщательным. Наиболее часто отдаленные метастазы при раке прямой кишки наблюдаются в печени, забрю-шинных лимфатических узлах и легких (38-60 %). Локальный рецидив опухоли возникает в области малого таза вследствие дефектов выполнения тотальной мезоректумэктомии, за счет позитивных критериев CRM и MRF, критерия T4 опухолевого роста.
Осмотры проводятся по следующему графику:
• физикальный осмотр, ультразвуковое исследование брюшной полости, раковоэмбриональный антиген - каждые 3 месяца в течение 2 лет, далее -каждые 6 месяцев в течение 3 лет, далее - один раз в год;
• фиброколоноскопия - каждые 24 месяца, при высоком риске рецидива опухоли - каждые 6 месяцев в течение 3 лет;
• рентгенография грудной клетки - ежегодно;
• компьютерная томография грудной клетки, брюшной полости - по показаниям при выявлении изменений в ходе вышеописанных обследований.
Наиболее подробно сведения по выживаемости при раке прямой кишки представлены в многоцен-
тровом исследовании, проведенном в 2010 г. Американским Объединенным Комитетом по изучению рака - SEER trial (Surveillance, Epidemiology, and End Results). В базу данных вошли 35 829 пациентов (табл. 2).
Распределение пациентов согласно 7-му изданию Классификации TNM
Категория TN Стадия заболевания Уровень 5-летней выживаемости
В монографии дан анализ наиболее частых предраковых заболеваний, частоты и распространенности рака данной локализации, приведены данные по патологической анатомии и классификации рака прямой кишки. Наряду с классическими методами (ректороманоскопия, биопсия и др.) описаны специальные методы диагностики - фиброколоноскопия, лапароскопия, сканирование печени, лимфография, а также разработанные в Научно-исследовательском институте проктологии Министерства здравоохранения РСФСР способы ирригоскопии при раке прямой кишки. Приведено описание радикальных, паллиативных, комбинированных и расширенных операций при этом заболевании, а также изложенопыт экономных вмешательств и криодеструкции рака прямой кишки. Подробно описан двухбригадный метод синхронного оперирования. Даны схемы профилактики интраоперационного имплаитационного метастазирования. Обоснованы наиболее радикальные адекватные методики хирургического и комбинированного лечения, дающие наиболее благоприятные отдаленные результаты. .
Издательство: "Медицина" (1979)
Формат: 60x90/16, 320 стр.
Рак прямой кишки — МКБ 10 C20.20. Рак прямой кишки … Википедия
Рак наследственный неполипозный прямой кишки — * рак спадчынны непаліпозны прамой кішкі * hereditary nonpolyposis colorectal cancer or HNPCC аутосомное доминантное наследственнное заболевание, которому может сопутствовать карцинома эндометрита, яичников, желудка, органов малого таза и… … Генетика. Энциклопедический словарь
ВЫПАДЕНИЕ ПРЯМОЙ КИШКИ — (prolapsus recti;, временное или постоянное нахождение прямой кишки (или части ее) вне заднепроходного отверстия. Пребывание прямой кишки в ее естественном, нормальном положении зависит от равновесия фиксирующего ее аппарата и внутрибрюшно го… … Большая медицинская энциклопедия
РАК — РАК, или по латинской терминологии канцер (cancer), а по греческой карцинома (carcinoma), понятие, обозначающее у нас в СССР, а также в Германии и Прибалтийских странах злокачественную эпителиальную опухоль. В противоположность этому в нек рых… … Большая медицинская энциклопедия
Рак анального канала — – болезнь, при которой злокачественные клетки образуются в тканях заднего прохода.Задний проход конец толстой кишки, нижняя часть прямой кишки, через которую кал выходит из тела. Две, подобных кольцу, мышцы, названные сфинктером, открывают и… … Справочник по болезням
Рак влагалища — МКБ 10 C52.52. DiseasesDB 13693 13693 MedlinePlus … Википедия
Рак шейки матки — Г … Википедия
РАК ОБОДОЧНОЙ И ПРЯМОЙ КИШОК — мед. Частота • Рак ободочной и прямой кишок одна из самых частых форм злокачественных опухолей человека. • В большинстве европейских стран и в России эти карциномы суммарно занимают 6 место после рака желудка, лёгкого, молочной железы, женских… … Справочник по болезням
РАК — группа заболеваний, обусловленных бесконтрольным размножением одной или нескольких клеток, которые, умножаясь в числе, занимают все большее пространство и образуют опухоль. Эти заболевания называют также онкологическими, так как их изучением… … Энциклопедия Кольера
РАК ТОЛСТОГО КИШЕЧНИКА — Среди причин смерти от онкологических заболеваний рак ободочной и прямой кишки (толстого кишечника) занимает в западных странах второе по частоте место. В США ежегодно регистрируется ок. 60 000 смертей от рака толстого кишечника; большую… … Энциклопедия Кольера
Рак (болезнь) — Сюда установлено перенаправление со страницы Рак (заболевание). Согласно общепринятой в русском языке медицинской терминологии, под раком подразумевают только злокачественные новообразования из эпителиальной ткани. Если вы ищете информацию о… … Википедия
> endstream endobj 12 0 obj > endobj 13 0 obj > endobj 14 0 obj > endobj 15 0 obj > endobj 16 0 obj [/Indexed /DeviceRGB 255 31 0 R] endobj 17 0 obj > endobj 18 0 obj > endobj 19 0 obj > endobj 20 0 obj [/Indexed /DeviceRGB 255 38 0 R] endobj 21 0 obj > endobj 22 0 obj > endobj 23 0 obj > endobj 24 0 obj > endobj 25 0 obj > endobj 26 0 obj > endobj 27 0 obj > endobj 28 0 obj > endobj 29 0 obj [/Separation /Black /DeviceCMYK 50 0 R] endobj 30 0 obj > endobj 31 0 obj > stream J,g]g+e/h_!_gCtO=0f)$P%cIi8Zdfc5&3j_8$7g.@L`YKUJNGBP\poR=_;Dl'P(T (7Boo^^S:71(MN]ZQX/+Cbu.lK"p74pe1T%s.DY%&\1TdJhr54.M9au6>79n6`Q:4 PbLSZTLEE(8E@'*1mg_*eTnN*;*'V3+gm-EEetX%;Bo$ur2ss*N`.-!.kG_q6GDD' dKoL!8Ka#EV,@V!\j8ZFbp6EE 0nf;(&;QU6bUD')c@\ 9-d\DA=cZ0Q>gIM$$;cd2O@&a;X,Nn_a P(]I1aRc(K1^ue> gF/(+GaKo$qneLWDrQ#;5\S(\$q'4Q,85`-8;S(=Z"WSBOV*FM)4,?B],R > endobj 33 0 obj > endobj 34 0 obj > endobj 35 0 obj > endobj 36 0 obj > endobj 37 0 obj [/Separation /Black /DeviceCMYK 61 0 R] endobj 38 0 obj > stream J,g]g+e/h_!_gCtO=0f)$P%cIi8Zdfc5&3j_8$7g.@L`YKUJNGBP\poR=_;Dl'P(T (7Boo^^S:71(MN]ZQX/+Cbu.lK"p74pe1T%s.DY%&\1TdJhr54.M9au6>79n6`Q:4 PbLSZTLEE(8E@'*1mg_*eTnN*;*'V3+gm-EEetX%;Bo$ur2ss*N`.-!.kG_q6GDD' dKoL!8Ka#EV,@V!\j8ZFbp6EE 0nf;(&;QU6bUD')c@\ 9-d\DA=cZ0Q>gIM$$;cd2O@&a;X,Nn_a P(]I1aRc(K1^ue> gF/(+GaKo$qneLWDrQ#;5\S(\$q'4Q,85`-8;S(=Z"WSBOV*FM)4,?B],R > endobj 40 0 obj > endobj 41 0 obj > stream 8;U lWJ51$+=lTr,aC0?YcKE$?W4)Bcq&r`gO mPdLi`GY^g+8W#g^.mea2-o%3+1`n,cF9cIY"?Z_E2C(IDm/u'rGPL)k_aZWlhtiu Vu:Qo]?OqbI%MKeY1)2i]S)@FK.FZ2?(1WKkT8U'+$\qBf@r:a:8]pRSTihjldB3= los%]QhlqOJSkG be:9Au3!d/L&C "\X9*E]\%k?%.C.\F-%8f-BpNg=B?Tcd6Im'm.^6$JeN3Tj-e0k`5 >pCq:F!S=6*2@ 58Z3P"2'H[Hco7,YNRFr&+Cn+=7?Lk(&875(&8.2eU!BC=O52%*[.F*Iq^nZ^4`!W hM%J7R[a`"RX(!aZ;1I]k!!0Rlf2ick!&:8\IZ=USl`__^^L>?6d?7W.a,YtpPLhc qC;(]kDD8McE>=f[b'[ LOa1cF,8b5A;KHa_AS3>GI9>Xrs2s@p!^#*%krKIlbD Po(@!#Ra[-N
tnC:]bH2VF`r '3G[$Q6+N0N@nGRmL4S8_M,(Tj#JgjYGZ&F.792/'1IP _dQ:-p$o]>F0'MVSIG7qo?UQdn)s f_fZ?bj40\Kai#PEARuXVB8;2kk13;a/ _eSBj0INs"bjnaep8Cp/HrDC.g74i*ec3@bl('_JF9=_lZdls4eaU=3]Ju>ugnX.4 3aj=_0O%2SgGVi0P_XGB4MGJj\&[^OBD[)lE9g -KZ(32WJpRF74W3+pW'DTZW:732=7X-n;HY:G3sO?B>Sq m5S1h_`;nQ5^SZVbh9#QlG -Jn;"h&_Ba)O+Xj'LrJ'6,FMUO.R.0BZ'NKb$7PigRa.DR3;mB?f +='o(G#Wt!X&]G6]+52$G!6G`=i%/DS[QS'G*2(89C_B*^`GP%L+1uc_l'.='phj\ 7'fnj.aM]WX0q5>7sQ$,b1u5hL>B?B_]Ln#QIE`,/>b8k0T; YDOXc-iU.,\K77=:J+' hEMek3`"6X-bZgP=5OnVeqDcH^(Xl=-M+ BsGYB>G9E9#t:6#;;A035f).M(>)JUYbN>*/*+"(`3g`4H&RY4Pmnk;S9J99#hOe gFf9P):_sp0?qBp[24PQg2cuOopf!iluM^kDe2b:gnG8a:?OgD;C8A&W8aC9e!7oo UZC(tD;;2o-"dZgb=hOoTSKaQUBb6ERpag>IFX6!Jn$6U5nS@u,I#6Yk!UVUVjZV! i67jj_8aiX79_s@Q`N5m.U!.gP1O['JIV)!7WDVo&b`9*gY"O&!ZZS:En>OakS6+Y ME.Qs4@\%Fdc7kYI/6E>`H&I).PJ*8Dd!$3JG!GqR>3dR0 EN n- DC@ \.Zp)3:[+8?u5_tWiO?9P01bF =LDS:lnRTWN.G-_'?u"k+8/j',!"9E@QEPN155:!2
tnC:]bH2VF`r '3G[$Q6+N0N@nGRmL4S8_M,(Tj#JgjYGZ&F.792/'1IP _dQ:-p$o]>F0'MVSIG7qo?UQdn)s f_fZ?bj40\Kai#PEARuXVB8;2kk13;a/ _eSBj0INs"bjnaep8Cp/HrDC.g74i*ec3@bl('_JF9=_lZdls4eaU=3]Ju>ugnX.4 3aj=_0O%2SgGVi0P_XGB4MGJj\&[^OBD[)lE9g -KZ(32WJpRF74W3+pW'DTZW:732=7X-n;HY:G3sO?B>Sq m5S1h_`;nQ5^SZVbh9#QlG -Jn;"h&_Ba)O+Xj'LrJ'6,FMUO.R.0BZ'NKb$7PigRa.DR3;mB?f +='o(G#Wt!X&]G6]+52$G!6G`=i%/DS[QS'G*2(89C_B*^`GP%L+1uc_l'.='phj\ 7'fnj.aM]WX0q5>7sQ$,b1u5hL>B?B_]Ln#QIE`,/>b8k0T; YDOXc-iU.,\K77=:J+' hEMek3`"6X-bZgP=5OnVeqDcH^(Xl=-M+ BsGYB>G9E9#t:6#;;A035f).M(>)JUYbN>*/*+"(`3g`4H&RY4Pmnk;S9J99#hOe gFf9P):_sp0?qBp[24PQg2cuOopf!iluM^kDe2b:gnG8a:?OgD;C8A&W8aC9e!7oo UZC(tD;;2o-"dZgb=hOoTSKaQUBb6ERpag>IFX6!Jn$6U5nS@u,I#6Yk!UVUVjZV! i67jj_8aiX79_s@Q`N5m.U!.gP1O['JIV)!7WDVo&b`9*gY"O&!ZZS:En>OakS6+Y ME.Qs4@\%Fdc7kYI/6E>`H&I).PJ*8Dd!$3JG!GqR>3dR0 EN n- DC@ \.Zp)3:[+8?u5_tWiO?9P01bF =LDS:lnRTWN.G-_'?u"k+8/j',!"9E@QEPN155:!2
orj3PQkc[7Dj4e Z 4W #.]p=k*_j9H28,7S%Dr\S)Vteb3[->;Q)2O]#kqgeFR!(r>i,JK?9Pb6%X9%&*Yu: Fl*:Yb!g\6a[_el&MNK?X&*'BfB*?rM,;#^1kgYS7T 3BLh,m' r>,S\>=jT%OOq[Y X]ZranVmHT@rG$L+]WZcS[,d!J$hF3f*VW]8P$M0k8'Zkp ON8adO/s0(1"R"4!gR%_dK\K9>.CG` P7ns^q6,_eCcL!GfZAX1]@W0`cQ7Erqe[k`>OD;e@)W;nCVZ [HS8*[f5G'G#)WM@i#c;FG%Q7fs4qD`pBPoW 5M-E]6eD7W#8JDkIQqP Bo ] /Size 70 >> startxref 153714 %%EOF

Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.

Хирургия рака прямой кишки
Ав тор: Одарюк Т. С.
Год издания: 2005
Размер: 5.35 МБ
Формат: djvu
Язык: Ру сский
В данном атла се о свещены вопро сы рака прямой кишки. Изложены пред ставления о топографиче ской анатомии органов таза, технике и методике хирургиче ских вмешатель ств в зави симости от локализации и распространенности ракового процесса.
Для студентов -медиков старших курсов, онкологов, врачей-интернов хирургического профиля, колопроктологов.
Хирургия рака прямой кишки - Одарюк Т. С. - Атла с

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
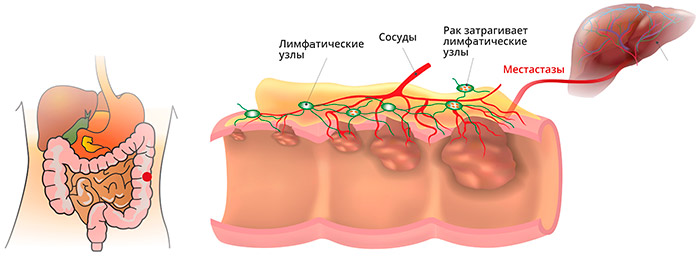
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также:

