Международная гистологическая классификация опухолей легких

Гистологическая классификация рака легкого имеет важно значение в корректном определении прогноза и подборе терапии. Новая классификация, предложенная Всемирной организацией здравоохранения (ВОЗ) в 2015 году, позволила сделать гистологическое типирование опухолей максимально информативным.
Классификация ВОЗ 2015 года отличается от предыдущих: основным ее преимуществом является упор на иммуногистохимическую диагностику опухолей [1]. К тому же новая классификация применима не только к операционным, но и к небольшим образцам, получаемым при биопсии, и цитологическому материалу, что играет существенную роль в успешной диагностике, поскольку у большинства пациентов рак легкого диагностируется на поздней стадии заболевания, когда хирургическое лечение уже нецелесообразно [1].
Кроме того, классификация 2015 содержит рекомендации для проведения молекулярного тестирования многих подтипов опухолей, в том числе и самого распространенного в настоящий момент – аденокарциномы, что дает возможность четко определиться с генетическими изменениями и подобрать соответствующую таргетную терапию.
Изменения, введенные в классификацию ВОЗ 2015 по сравнению с предыдущей классификацией 2004 года, обусловлены несколькими факторами, изученными за эти годы и в определенной мере изменившими взгляд на диагностику и терапию рака легкого.
Кроме того, за период с 2004 по 2015 год были опубликованы результаты исследований, которые позволили эффективно дифференцировать плоскоклеточную карциному от других гистологических типов немелкоклеточного рака легкого, в том числе и аденокарциномы, на небольших биопсийных образцах 2. Это особенно важно, поскольку некоторые препараты противопоказаны пациентам с плоскоклеточным раком вследствие недостаточной эффективности (к примеру, пеметрексед) или потенциальной токсичности (бевацизумаб).
Аденокарцинома – наиболее распространенный тип рака легкого на сегодня. Предположительно рост заболеваемости связан с популярностью сигарет с низким содержанием смолы и сигарет с фильтром, при курении которых человек делает более глубокий вдох, и, как следствие, табачный дым оседает в периферических дыхательных путях, где чаще всего и развивается аденокарцинома [5].
В новой классификации ВОЗ выделяется два подтипа аденокарциномы, которые отсутствовали в предыдущих версиях:
- Аденокацинома in situ
- Минимально инвазивная аденокарцинома
Минимально инвазивная аденокарцинома (МИА) – также небольшая одиночная опухоль размером ≤3 см, однако, в отличие от AIS, со стелющимся типом роста и минимальной инвазией, не превышающей 5 мм. Большинство опухолей не вырабатывают муцин. Безрецидивная выживаемость в течение 5 лет у пациентов, по данным наблюдений, также должна достигать 97% при условии полной хирургической резекции [6].
Необходимо добавить, что для установления гистологического диагноза AIS и МИА желателен операционный, а не биопсийный образец опухоли [1].
Так же, как и в публикации Журнала торакальной онкологии 2011 года, классификация ВОЗ 2015 года предлагает дифференцировать пять типов аденокарциномы легкого:
- Со стелющимся ростом
- Ацинарная
- Папиллярная
- Микропапиллярная
- Солидная
Инвазивные аденокарциномы классифицируются по преобладающей картине роста. При этом важно упомянуть процент компонента со стелющимся ростом, а также перечислить другие подтипы опухолевой ткани и их процентное соотношение. ВОЗ рекомендует оценивать последнее на основании 5-процентных интервалов. В новой классификации они подразделяются на четыре подтипа:
- Инвазивная муцинозная аденокарцинома
- Коллоидная аденокарцинома
- Фетальная аденокарцинома
- Аденокарцинома кишечного типа
Аденосквамозная карцинома определяется как опухоль, состоящая более чем на 10% из злокачественных железистых и плоскоклеточных компонентов. По всей вероятности, смешанная гистология отражает гетерогенность карциномы легкого [8].
Для плоскоклеточного рака характерно образование опухолевыми клетками и/или межклеточными десмосмами кератина. В классификации ВОЗ 2004 года плоскоклеточный рак подразделялся на папиллярный, светлоклеточный, мелкоклеточный и базалоидный типы опухолей [10]. В новой классификации 2015 число подтипов плоскоклеточного рака сокращено до трех, что упрощает диагностику за счет исключения крайне редких гистологических подтипов опухоли:
- Ороговевающий рак
- Неороговевающий рак
- Базалоидный плоскоклеточный рак
Изменения, характерные для светлоклеточной карциномы, согласно новой классификации, рассматриваются как цитологическая особенность, но не как отдельный подтип рака легкого [1].
Опухоль считается неороговевающей при отсутствии гистологических признаков ороговевания, ороговевающей в случае наличия ороговевания и базалоидной, если базалоидные изменения составляют более 50% опухоли. При неороговевающих опухолях целесообразно проведение иммуногистохимического исследования с целью дифференциации плоскоклеточной опухоли, солидной аденокарциномы и крупноклеточной карциномы с нулевым фенотипом.
От 60% до 80% плоскоклеточных опухолей развиваются в проксимальных участках трахеобронхиального дерева, хотя они могут представлять собой и периферические образования [11]. Для центрального и периферического плоскоклеточного рака может быть характерен обширный центральный некроз с образованием полостей. Небольшая часть центральных, хорошо дифференцированных плоскоклеточных опухолей легкого может представлять собой экзофитные, эндобронхиальные и папиллярные образования. Симптоматически такие типы опухоли проявляются постоянным кашлем, рецидивирующим кровохарканьем и развитием инфекционного процесса в легких вследствие обструкции дыхательных путей.
У пациентов с экзофитной эндобронхиальной плоскоклеточной опухолью легкого заболевание может выявляться на ранней стадии и протекать с благоприятным прогнозом. Пятилетняя выживаемость в подобных случаях превышает 60% [12].
Крупноклеточная карцинома, представляющая собой лишенное железистой и плоскоклеточной дифференциации, а также цитологических особенностей, присущих мелкоклеточной карциноме, образование, диагностируется при отсутствии гистологических признаков других подтипов опухоли, представляя собой по сути диагноз исключения. Для установки диагноза нейроэндокринной карциномы необходимо подтвердить наличие хотя бы одного иммуногистохимического маркера нейроэндокринного рака.
Поскольку диагноз крупноклеточной карциномы устанавливается после исключения других подтипов карцином, довольно сложно ставить его по результатам гистологического исследования малых эндоскопических биопсийных или цитологических образцов [10].
В предыдущих изданиях классификации ВОЗ различные нейроэндокринные опухоли, в частности, мелкоклеточная карцинома и карциноиды, были отнесены к различным типам, в то время как крупноклеточная нейроэндокринная карцинома причислялась к крупноклеточным карциномам. В новой классификации 2015 года впервые все нейроэндокринные опухоли объединены в один гистологический тип. К нему отнесены:
- Мелкоклеточная карцинома
- Крупноклеточная нейроэндокринная карцинома
- Типичный карциноид
- Нетипичный карциноид
К этой категории также отнесена диффузная идиопатическая легочная нейроэндокринно-клеточная гиперплазия, а также преинвазивное эпителиальное поражение [13].
В группе легочных нейроэндокринных опухолей типичные и атипичные карциноиды имеют ряд особенностей, объединяющих их с карциноидными поражениями другой локализации. Мелкоклеточные карциномы и крупноклеточные нейроэндокринные карциномы клинически характеризуются более агрессивным течением и более высокой скоростью митоза по сравнению с легочными карциноидами [10].
Диагноз первичного рака легких носит клинико-патологический характер. Опухоль легкого морфологически может быть схожа со многими другими метастатическими поражениями, поэтому при обнаружении злокачественного новообразования легкого особую важность приобретает иммуногистохимический анализ, позволяющий дифференцировать опухоли различной локализации и установить правильный диагноз. В этом разрезе может быть полезным иммуногистохимическое и гистохимическое окрашивание.
Таблица 1. Дифференциальная диагностика неоплазм с помощью иммуногистохимического и гистохимического окрашивания [14, 15].
Рак легких – злокачественное образование, происходящее из эпителиальных клеток легкого. Заболеваемость данным типом опухоли за последние десятилетия увеличилась намного быстрее, нежели злокачественные образования других органов.
Правильная классификация рака легких поможет составить представление о типе опухоли, ее росте и размерах, покажет на ее распространение в организме. Имея все эти характеристики можно с уверенностью прогнозировать течение болезни и результат лечения.
Как определить рак легких?
- Морфологическая (гистологическая) классификация:
- Мелкоклеточный рак
- Плоскоклеточный рак
- Аденокарцинома
- Крупноклеточный рак
- Смешанный
- Классификация по клеточному строению
- Клинико — анатомическая классификация рака легких:
- Центральный рак легких;
- Периферический рак легкого.
- Международная классификация по системе TNM
- Классификация по распространенности опухоли в организме
Морфологичекая классификация
Гистологическая классификация является главным типом классификации рака легких в составлении прогноза и лечении.
В зависимости от элементов бронхиального эпителия различают следующие виды рака легких:
Плоскоклеточный рак – одна из наиболее распространенных форм злокачественной опухоли, встречается у 50-60% больных. Рак легких у мужчин, встречается в 30 раз чаще нежели у представительниц слабого пола. Поражает в основном длительно курящих людей. Расположен плоскоклеточный рак в центральных отделах легких, что в свою очередь очень негативно сказывается на лечении. Диагностируется данная злокачественная опухоль зачастую на поздних стадиях с ярко выраженной симптоматикой.
Мелкоклеточный рак (аденокарцинома легких или железистый рак) на его долю приходится от 20 до 25% от всех опухолей легкого, встречается в 2 раза чаще у женщин, чем мужчин, в 80% случаев локализована в периферических отделов легких. В отличии от плоскоклеточного рака, отличается медленным ростом, а размеры опухоли могут оставаться неизменными на протяжении нескольких месяцев, несмотря на это, опухоль является наиболее агрессивной.
Немелкоклеточный рак легких (недифференцированная карцинома или крупноклеточный рак легких) – называется так из-за больших круглых клеток, хорошо видимых под микроскопом.
Существует 4 стадии Немелкоклеточного рака легких
- НМРЛ 1 стадии. Новообразование не выходит за пределы легких.
- НМРЛ 2 стадии. Опухоль увеличивается в размерах, распространение на другие органы и поражения лимфоузлов нет.
- НМРЛ 3 стадии. Злокачественное новообразование поражает ближайшие лимфоузлы и грудную полость.
- НМРЛ 4 стадии. Рак легких метастазирует по всему организму.
При центральном раке легкого наиболее чаще встречаются: плоскоклеточная и мелкоклеточная формы опухоли, а при периферическом раке, наоборот, чаще встречается аденокарцинома.
Также возможно наличие и других типов опухоли, которые встречаются гораздо реже, нежели МРЛ и НМРЛ.
Они составляют 5-10% от всех случаев рака легких.
- 5% приходится на бронхиальный карциноид. Опухоль не столь агрессивна, ее размер не превышает 3-4 см. в диаметре. Возрастной рубеж возникновения данной опухоли 35-40 лет.
- Карциноидные опухоли. Данный вид опухоли способен к метастазированию. Его развитие никак не связано с курением. Рост и развитие карциноидной опухоли происходит медленнее, нежели бронхогенный рак. Диагностируется данный вид новообразования довольно часто на ранних стадия развития, что позволяет удалить новообразование хирургическим путем.
Важно! Достаточно редко, в легких образуются злокачественные опухоли из вспомогательных тканей. Это могут быть гладкие мышцы, кровеносные сосуды или клетки, вовлеченные в иммунный ответ. Очень часто опухоли, которые диагностируются в легких являются следствием метастазирования другого первичного новообразования. Рак способен метастазировать через кровоток, лимфатическую систему или напрямую от близкорасположенных органов, с любого органа в тот который наиболее ослаблен, там он оседает и начинает прогрессировать, уже как вторичное злокачественное новообразование. Они обычно концентрируются в периферических участках легкого и разбросаны по ткани легких.
Смешанный рак – плоскоклеточный рак и аденокарцинома легкого, аденокарцинома и мелкоклеточный и т.д.
Классификация по клеточному строению
Рак легкого, классификация опухоли по клеточному строению чаще всего используется для оценки агрессивности ее роста и развития – опухоль может иметь структуру аденокарциномы, переходно-клеточного рака или плоскоклеточного рака.
Различают следующие виды рака легких:
Высокодифференцированный рак легкого (опухолевые клетки практически не отличаются от нормальных клеток). Высокодифференцированный рак легкого отличается более медленным темпом роста и метастазированием.;
Умеренно дифференцированный (средняя степень отличия);
Клинико-анатомическая классификация
Центральный (прикорневой) рак легкого на его долю приходит 65% от всех опухолей легкого. Поражает крупные бронхи (сегментарные, долевые главные). Чаще всего поражает правое легкое. Опухоль быстрее других дает клинические проявления. Рост опухоли в просвет бронха вызывает некоторое разрушение слизистой оболочки и сужение просвета бронха, что обусловливает появление первых симптомов: кашля с отхождением мокроты. Частый, иногда надсадный кашель травмирует опухоль, приводя к появлению крови в мокроте. Даже небольшой полипообразный рак бронхов может вызвать сужение просвета и затруднение вентиляции соответствующего бронху отдела легкого, особенно на выдохе, в результате чего дыхание иногда принимает свистящий характер.
Периферический рак легкого развивается из эпителия мелких бронхов (начиная с дистальных отделов сегментарных бронхов), бронхиол и альвеол. При этом канцерогенные агенты, как это было установлено в экспериментах, обычно попадают в легкие гематогенным или лимфогенным путем. Зачастую периферический рак легких у человека не связан с курением или вдыханием вредной профессиональной пыли.
Атипичный рак легкого характеризуется наличием множественных метастазов в лимфатические узлы, отчетливо определяемого первичного очага в легком. Первые симптомы медиастинальной формы рака — отечность лица и шеи, одышка, сухой кашель, иногда внезапное изменение тембра голоса (за счет сдавливания опухолью возвратного нерва). На последних стадиях заболевания, клиническая картина определяется наличием медиастинального синдрома: боли в грудной клетке, периферический лимфоспазм и стенотическое дыхание, обусловленные сдавливанием органов средостения, возвратного нерва, пищевода.
Отличаются эти злокачественные образования по локализации, симптоматике и клиническим проявлениям. Особое значение имеет рост злокачественного образования. Опухоль, которая распространяется в просвет бронха создает угрозу в план обтурации, что приведет к закупорке просвета и пневмонии. Опухоль с эндофитным ростом долгое время не создает препятствий для проходимости бронха. Встречается также перибронхиальный рост, при котором ткань располагается вокруг бронха.
Важно! Правильная классификация рака легких, дает возможность увидеть полную картину заболевания, определить тип онкологического образования и распространение за пределы очага поражения.
Международная классификация рака легких по системе TNM
Первичная опухоль (Т):
- ТХ – данных для оценки первичной опухоли недостаточно или она определяется только наличием опухолевых клеток в мокроте, промывных водах бронхов, но не выявляется ни методами визуализации, ни при бронхоскопии.
- ТО — первичная опухоль не определяется;
- T is — рак in situ;
- T 1 —в наибольшем измерении опухоль не больше 3 см.. После проведения бронхоскопии нет признаков инвазии долевого бронха ( не вовлекается главный бронх);
- Т1а— в наибольшем измерении опухоль не больше 2 см.;
- T1b — размер опухоли от 2 до 3 см.;
- Т 2 — размер опухоли от 3 до 7 см.. Характеризуется опухоль признаками, которые перечислены ниже:
- вовлечение главного бронха, проксимальный край опухоли располагается не менее 2 см от киля бифуркации трахеи ( Carina trachealis ) или сопровождающаяся ателектазом, но не всего лёгкого;
- опухоль любого размера, прорастающая в плевру;
- опухоль, которая сопровождается ателектазом или обструктивной пневмонией, распространяется на корень легкого, но при этом не поражает все легкое;
- Т2а — размер опухоли от 3 до 5 см.;
- Т2b — размер опухоли от 5 до 7 см.;
- Т 3— размер опухоли превышает 7 см., (опухоль может быть совершенно разных размеров), при этом может переходить на:
- грудную стенку;
- диафрагму;
- диафрагмальный нерв;
- медиастинальную плевру;
- париетальный листок перикарда;
- может поражать главный бронх.
- Т 4 — опухоль больших размером, распространяющаяся на средостение, сердце, крупные сосуды, трахею, гортанный нерв, пищевод, позвонок при этом могут появляться отдельные опухолевые очаги.
Регионарные лимфатические узлы (N):
- N x — нельзя оценки;
- N O — нет признаков метастазирования регионарных лимфатических узлов;
- N 1 — метастатическое поражение ипсилатеральных, пульмональных, бронхопульмональных или лимфатических узлов корня лёгкого, включая их вовлечение путём непосредственного распространения самой опухоли;
- N 2 — метастатическое поражение ипсилатеральных средостенных лимфатических узлов;
- N 3 — поражение средостенных лимфатических узлов либо корня легкого на противоположной стороне, предлестичных или надключичных лимфатических узлов на стороне поражения или на противоположной стороне.
Отдаленные метастазы (М):
- MX — нет оценки;
- М 0 — нет признаков метастазов;
- M l — имеются отдаленные метастазы;
- М 1а — опухолевые очаги в противоположном легком; опухоль с плевральными очагами или сопровождается злокачественным плевральным или перикардиальным выпотом;
- M lb — отдаленные метастазы.
В последней Международной классификации по системе TNM предложена методика оценки обнаружения изолированных опухолевых клеток, выявленных в лимфатических узлах или в отдаленных от первичной опухоли органах.
Классификация стадий рака легких
- 0 стадия рака легких. Самая ранняя форма рака легкого. Опухоль очень маленьких размеров. Нет поражения органов средостения и лимфатических узлов.
- 1 стадия рака легких. Размер опухоли не превышает 3 см. в диаметре. Нет вовлечения плевры и регионарных лимфатических узлов.
- 2 стадия рака легких. Размер опухоли от 3 до 5 см., присутствуют метастазы в бронхиальных лимфоузлах.
- 3а стадия рака легких. Опухоль любого размера с вовлечением плевры, грудной стенки. Присутствуют метастазы в бронхиальных или средостенных лимфатических узлах с противоположной стороны.
- 3b стадия рака легких. Опухоль любого размера. Поражает органы средостения: сосуды, пищевод, позвоночник, сердце.
- 4 стадия рака легких. Рак метастазировал по всему организму.
В соответствии со стадия рака легких различается и прогноз результата лечения. Наиболее благоприятный прогноз на 0 стадии рака легких. 1 и 2 стадия имеют более утешительный проогноз, который составляет от 40 до 70%. Рак легкого 3 степени, сколько живут пациенты на данном этапе развития онкологии в легких? Шансы на благоприятный исход есть, но они существенно снижены в соответствии с 1 и 2 стадией и составляют всего 30%. Последняя 4 стадия рака легких имеет самый неблагоприятный прогноз. Помочь человеку избавиться от рака и даже добиться многолетней ремиссии (остановки болезни) практически невозможно.
Большое значение имеет диагностика наличия метастазов при раке легкого. Рак легкого с метастазами, как правило, подлежит лишь паллиативному лечению и наоборот, отсутствие метастазов дает неплохие шансы на успех радикальной операции.
В основе современных гистологических классификаций опухолей легких лежит систематизация, предложенная А.И. Абрикосовым (1947).
Так, в 1967 г. ВОЗ опубликовала Международную гистологическую классификацию опухолей легких.
Согласованная на международном уровне, она давала возможность онкологам всех стран сопоставлять данные и облегчила сотрудничество между ними.
Для того чтобы привести классификацию в соответствие с современными данными, в 1977 г. под эгидой ВОЗ было проведено консультативное совещание для обсуждения критических замечаний и результатов практического применения классификации, предложенной в 1967 г.
Был разработан исправленный вариант, который ВОЗ опубликовала в 1981 г. Эта классификация содержит цифры морфологического кода Международной классификации болезней в онкологии (МКБО) и Систематизированной медицинской номенклатуры для опухолеподобных поражений (SNOMED).
Международная гистологическая классификация опухолей легких (ВОЗ, Женева, 1981)
I. Эпителиальные опухоли
а) Плоскоклеточная папиллома — 8052/0
б) Переходно-клеточная папиллома — 8120/0
2. Аденома — 8140/0
а) Плеоморфная аденома (смешанная опухоль) — 8940/0
б) Мономорфная аденома — 8946/0
в) Другие типы
Б. Дисплазия —74000; Рак in situ — 8070/2а
B. Злокачественные
1. Плоскоклеточный рак (эпидермоидный рак) — 8070/3
а) веретоноклеточный (плоскоклеточный) рак — 8074/3
2. Мелкоклеточный рак — 8041/3
а) Овсяноклеточный рак — 8042/3
б) Рак из клеток промежуточного типа — 8043/3б
в) Комбинированный овсяноклеточный рак
3. Аденокарцинома — 8140/3
а) Ацинарная аденокарцинома — 8550/3
б) Папиллярная аденокарцинома — 8260/3
в) Бронхиолоальвеолярный рак — 8250/3
г) Солидный рак с образованием слизи — 8230/3
4. Крупноклеточный рак — 8012/3
а) Гигантоклеточный рак — 8031/3
б) Светлоклеточный рак — 8310/3
5. Железисто-плоскоклеточный рак — 8560/3
6. Карциноидная опухоль — 8240/3
7. Рак бронхиальных желез
а) Аденокистозный рак — 8200/3
б) Мукоэпидермоидный рак — 8430/3
в) Другие типы
II. Опухоли мягких тканей
III. Мезотелиальные опухоли
А. Доброкачественная мезотелиома — 9050/0
Б. Злокачественная мезотелиома — 9050/3
1. Эпителиальная — 9052/3
2. Фиброзная (веретеноклеточная) — 9051/3
3. Бифазная — 9053/3
IV. Другие типы различных опухолей
А. Доброкачественные
Б. Злокачественные
1. Карциносаркома — 8980/3
2. Легочная бластома — 8981/3
3. Меланома — 8720/3
4. Лимфомы — 9590/3
5. Другие
V. Вторичные опухоли — /6д
VI. Неклассифицируемые опухоли — 8000 /-с
VII. Опухолеполобные поражения
Определение приведенных в классификации типов опухолей основано на результатах световой микроскопии, что позволяет обеспечить как можно более широкое их применение во всем мире.
Использование более сложных методов исследования, таких, как электронная микроскопия, иммуногистохимические исследования и выращивание культуры тканей, может дать неоценимую дополнительную информацию о гистогенезе, степени и направлении дифференциации и др.
Однако использование общепринятых методов при классифицировании опухолей в соответствии с настоящей схемой обеспечивает получение сопоставимых данных.
Опухолеполобные поражения включены в настоящую классификацию в связи с важностью проведения дифференциальной диагностики между ними и опухолями и отсутствием в некоторых случаях четкой границы между новообразованиями и заболеваниями неопухолевой природы.
В классификации сохранены наиболее принятые в настоящее время термины, синонимы указаны в скобках.
Накопленный огромный клинический опыт показал, что наиболее часто наблюдаются четыре гистологических типа рака легкого: плоскоклеточный рак, аденокарцинома, мелкоклеточный рак и крупноклеточный рак (Travis W.D. et al., 1995).
Среди них выделены специфические подтипы опухолей, например бронхиолоальвеолярный рак — вариант железистого. Впервые к злокачественным опухолям отнесены карциноиды.
Широкая дискуссия о возможных подтипах злокачественных эпителиальных опухолей представлена в публикациях последних лет (Mackay B. et al., 1991; Dail D.H., Hammar S.R, 1994; Saldana M.J., 1994; Colby T.V. et al., 1994).
Трахтенберг А.Х., Чиссов В.И.
Онкология на сегодняшний день занимает лидирующее место среди заболеваний, заканчивающихся летальным исходом. Оно является весьма распространенным, а к числу наиболее часто встречающихся относится рак легких у взрослых. Его особенностью является стремительное развитие и быстрое метастазирование других органов.
Позднее диагностирование не дает возможности применения эффективного лечения, что в итоге имеет печальный конец.
- 1-я стадия рака
- 2-я стадия рака
- 3-я стадия рака
- 4-я стадия рака
Основное понятие и общие характеристики
Под раком легких предусматривается злокачественное преобразование и разрастание тканей органа, его мембраны, бронхов и слизистой оболочки. Данный процесс имеет начало на клеточном уровне, под воздействием ряда причин, которые приводят к нарушению регенерации и структуры клеток.
Среди основных факторов развития здесь можно отметить:
![]()
курение,- наследственная предрасположенность,
- плохая экологическая обстановка,
- работа на вредном производстве,
- наличие хронических и частых заболеваний нижних дыхательных путей (бронхит, пневмония и т.п.),
- возраст за 50.
При вдыхании воздуха с большим содержанием неорганических и опасных веществ, увеличивается риск появления и распространения различных патологий клеток. Дым, никотин, аэрозоли и химические испарения – основные источники подобных мутаций.
К сведению: по статистике раком легких заболевают чаще всего мужчины преклонного возраста. У женского пола встречается в разы реже.
Постепенно развиваясь, в зависимости от некоторых определяющих, злокачественную опухоль легких подразделяют на разновидности.
В зависимости от ее структуры выделены следующие виды рака легких:
- Мелкоклеточный – представлен разрастанием самых мелких клеток, которые очень быстро распространяются на другие участки и соседние органы,
![]()
Крупноклетчатый – характеризуется, наоборот, опухолью из более крупных клеток, они отличаются меньшей агрессивностью и скоростью распространения,- Карцинома – некое общее понятие разрастания эпителиального слоя тканей,
- Плоскоклеточный – злокачественное новообразование, состоящее из плоских клеток эпителия,
- Аденокарциома – опухоль, в основе которой лежит слизистая и железистая ткань,
- Смешанный – сочетает в себе несколько выше указанных типов.
Они могут развиваться как отдельно, так и в совокупности, представляя наибольшую опасность. В зависимости от того какая опухоль обнаружена, назначается подходящий курс и направление более эффективной терапии.
Часто сложность диагностирования заключается в том, что раковые клетки могут мутировать по-разному.
По этому признаку новообразования различают:
![]()
Недифференцированный рак – характеризуется ярко выраженным патологическим изменением в структуре и форме клеток, очень быстро развивается и метастазирует,- Умеренный – имеет общие черты с нормальными клетками органа,
- Высокодифференцированный – клетки опухоли практически идентичны здоровым, отмечаются не большие отклонения, очень медленно прогрессирует, в связи со всем этим редко диагностируется на начальном этапе.
В ходе не типичного развития клетки, эти типы могут переходить из одного в другой.
По основному месту локализации и распространению онкологии, определены следующие формы рака легких:
- Центральная – когда очаг образуется в основных бронхиальных стволах,
- Периферическая – представляет начало роста новообразований в мелких бронхах и альвеолах,
- Мезотелиома – встречается редко, характеризуется опухолью на внешней стороне органа – на поверхности легких.
Если две первые проявляются рядом симптомов, то последняя протекает длительное время без всяких выраженных признаков, это определяет ее коварность.
Эффективность лечения во многом зависит от того на какой стадии рака легких была изначально обнаружена опухоль.
Они имеют общий характер и насчитывается всего их четыре:
- 1-я,
- 2-я,
- 3-я,
- 4-я стадии.
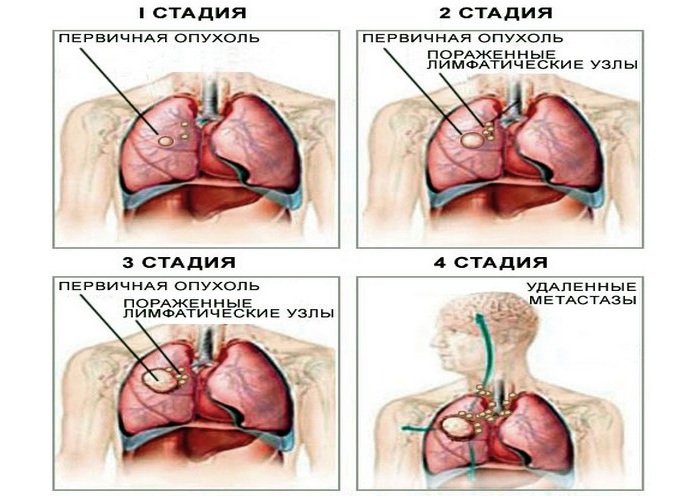
Некоторые из них имеют промежуточные. Каждая характеризует степень развития онкологии и ее распространение. Конкретный этап болезни подвергается разным методам терапии. Ранние стадии наиболее подвержены эффективному лечению.
Для диагностики используется комплекс обследований и анализов. По их результатам делается итоговое заключение. В этих целях используется международная классификация рака легкого по системе TNM. Она используется при оценке любой злокачественной опухоли. Ее параметры служат дополнением для постановки более точного диагноза и стадии болезни.
Система ТNM
Оценка развития рака проводится присвоением соответствующего значения, определяющим составляющим аббревиатуры. В ее основе заложена классификация опухоли, в данном случае легких, по ее распространению не только на органе, но и по всему организму в целом.
Расшифровывается TNM следующим образом:
- Т – первоначальная локализация онкологии.
- N – распространение на соседствующие лимфатические узлы.
- М – наличие во всем организме отдаленных метастаз.
По утвержденным и установленным значениям, каждый параметр может нести разные показания, на основе которых складывается общая картина.
Условные обозначения и их характеристика в системе TNM
Т1 – обнаружение новообразования размером не более 3 см, без перехода на соседние ткани:
- Т1а – до 2 см,
- Т1b – от 2 до 3 см,
Данная международная классификация рака легких периодически обновляется и дорабатывается. По подобной схеме анализируются всевозможные злокачественные опухоли.
Симптомы и методы лечения рака легких, в зависимости от стадии заболевания
В зависимости от того на какой стадии развития находится раковое образование в легких, его признаки проявляются по-разному.
Коварность заключается в том, что начальные этапы не сопровождаются явно выраженными симптомами, человек не придает им особого значения.
В итоге диагностируется заболевание на более поздних стадиях, когда лечение мало эффективно или уже бесполезно.
Диагностируется легочная онкология несколькими способами:
- МРТ и КТ.
- Рентгенография.
- Биопсия и гистология биоматериалов.
- Бронхоскопия.
- Анализ крови на онкомаркеры.
Для получения наиболее достоверных данных выше перечисленные обследования могут назначаться комплексно в определенной совокупности.
Самое начало развития заболевания характеризуется размытыми и слабыми признаками недуга. Они носят общий характер, и никак не указывают на свою истинную природу.
Среди таких отмечаются:
- усталость и быстрая утомляемость,
- недомогание,
- снижение веса,
- нарушение аппетита,
- одышка.
Все это вряд ли кто примет за рак начальной стадии. Обычно первая стадия обнаруживается совершенно случайно, при обращении человека с другими проблемами.
Условно выделено еще два предшествующих этапа – скрытая и нулевая стадия.
Первую часто определяет гистологический анализ мокроты, слизи или воды из органа. Она характеризуется присутствием атипичных и патогенных клеток, требует дополнительных обследований.
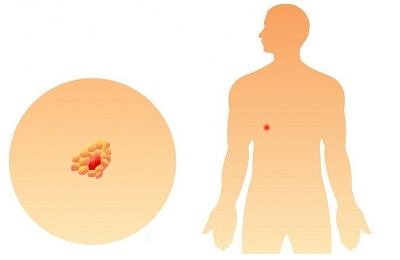
Нулевая же стадия представляет собой образование неких патологий во внутренней оболочке легких. Оно может очень длительное время оставаться без изменений совершенно не развиваясь. Необходим постоянный контроль в динамике.
1-я стадия характеризуется обнаружением опухоли небольшого размера, которая представляет собой единичный очаг без глубокого прорастания в слои органа. Ее размеры устанавливаются до 3 см в диаметре.
Может быть выделено две подстадии:
- 1а – новообразование достигает размера около 3-х см, начинает прорастать, не переходит на бронхи и лимфоузлы,
- 1b – опухоль не много больше чем 3 см, распространяется на бронхи, но не затрагивает лимфоузлы.
Для назначения наиболее эффективного лечения требуется обязательное определение формы и вида опухоли. Если она мелкоклеточная, то хирургический метод ее удаления исключается, так как полностью ее убрать не получиться. Но она отлично поддается химиотерапии и радиотерапии (облучению).
К сведению: несмотря на ряд все возможных методов и способов лечения рака, хирургическое удаление основного очага поражения является в большинстве случаев самым эффективным.
В 80%-х случаях обнаружения злокачественного образования на начальных этапах, оно полностью излечивается при применении наиболее подходящего и комплексного лечения. Человек продолжает жить, контролируя бывший недуг в динамике.
Для нее характерны уже более выраженные симптомы, указывающие на проблему с главным органом дыхания.

К признакам 1-й стадии здесь подключаются:
- затрудненное дыхание,
- навязчивый кашель,
- неприятный запах при выдохе,
- незначительная боль в грудине,
- следы крови в мокроте.
Опухоль при это достигает размеров до 7 см, активно распространяется на бронхи, плевру и альвеолы. Начинается метастазирование региональных лимфатических узлов.
Если новообразование имеет размеры около 5 см, и ей еще не поражены лимфоузлы, то ставиться стадия 2а. В случае же его увеличения ближе к 7 см и переходом на лимфоузлы, стадия будет 2b.
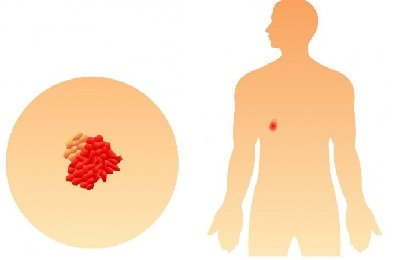
Также, как и на начальном этапе проводится по возможности оперативное вмешательство, при котором вместе с опухолью удаляется часть легкого. Активно применяется лучевая терапия, а также комплекс курсов химиотерапии.
Положительный прогноз менее благополучен, чем при раннем диагностировании. Вылечиваются около 30% больных, исключением является мелкоклеточная опухоль – здесь эта цифра составляет не более 15%. В среднем лечение на этой стадии продляет жизнь больного на 5-7 лет.
Здесь кашель носит приступообразный характер, с сильной болью в груди и отхаркиванием кровяной мокроты. Самочувствие человека резко ухудшается.
При обследованиях раковое разрастание имеет внушительные размеры – более 7 см. отмечаются метастазы не только на соседнем легком, но и на близ расположенных органах – трахее, пищеводе, сердце, диафрагме и т.п.
В зависимости от степени распространения опухоли также выделяют две под стадии – 3а и 3b, первая более легкая, вторая более сложная.
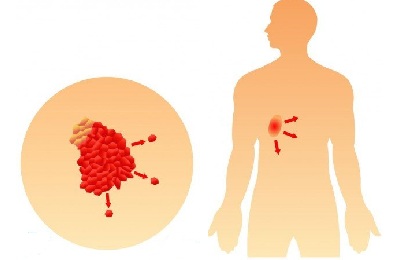
На данном этапе онкология практически не поддается лечению. Оно сводится к агрессивной химиотерапии и облучению. Дополнительно назначаются ряд наркотических препаратов для уменьшения боли. Очень редко может быть проведена хирургическая операция по удалению пораженной части органа.
Выживают на этом этапе не более 2% пациентов. Им лишь ненадолго продляют жизнь. В среднем это полгода, максимум год.
Классифицируя рак по стадиям, 4-я является заключительной в онкологии, при которой отмечается поражение различных органов и целых систем отдаленными метастазами.
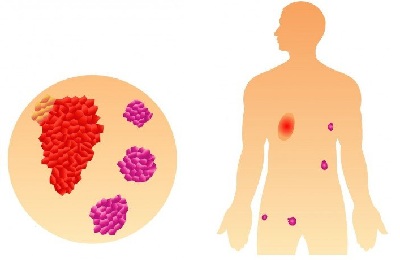
Рак легкого взрослых на последнем этапе отличается дополнительным развитием злокачественных клеток в печени, головном мозге, костях, почках. Все это приводит к нестерпимым мучениям и страданиям. Можно сказать, что человек съедается болезнью изнутри.
Лечение здесь заключается в облегчении смерти, все возможные методы будут безрезультатны. Продолжительность жизни составляет в данном случае несколько недель или пару месяцев.
Подробная классификация рака легкого и ее детальный анализ, позволяют добиваться хоть и не масштабных, но весьма весомых результатов в повышении эффективности борьбы с онкологией. Именно от точности диагноза и максимально содержательной информации о новообразовании, зависит выбор наиболее подходящего метода лечения, а, следовательно, и итоговый результат.
Читайте также: