Методом морфологической верификации злокачественного новообразования является тесты
Важный этап диагностики рака – определение гистологического типа злокачественного новообразования. Верификация опухоли – это оценка морфологического (клеточно-тканевого) варианта карциномы, предполагающая проведение исследований с биопсийным материалом. Нельзя начинать лечение, не зная гистотип (тканевой состав) и клеточную дифференцировку раковой опухоли.
Выяснив клеточно-тканевой состав опухоли, можно начинать терапию
Верификация опухоли
До момента применения комбинированной терапии надо точно выяснить морфологическую структуру новообразования. Вражеская армия может состоять из агрессивных молодых и необученных бойцов, с которыми легко справится иммунная система. Или противоопухолевой защите придется столкнуться с живучим, хитрым и коварным противником, способным быстро изменяться и приспосабливаться.
Зная состав вражеского войска, можно предвидеть исход битвы.
Верификация опухоли – это микроскопическая оценка взятых при биопсии тканей, на основе которых врач-лаборант точно определит цитоморфологический состав злокачественного новообразования: важен не только факт обнаружения рака, но и гистологический вариант опухолевого роста с отличием от исходных здоровых клеток. Зная состав вражеского войска, можно предвидеть исход битвы.
Варианты биопсийного материала
Врач-лаборант, выполняющий морфологические исследования, будет работать со следующими видами биопсийного материала:
- Кусочки тканей, удаленных при проведении диагностической или лечебной операции;
- Соскоб из полых органов;
- Пунктат из опухоли;
- Мазок-отпечаток с поверхности злокачественного новообразования;
- Жидкость, удаленная из кистозной полости;
- Собранная в первичном очаге секреторная или экссудативная жидкость.
Любая ткань может стать основой для проведения качественной морфологической диагностики, но при одном важном условии – во время выполнения биопсии опухоли надо взять неповрежденный участок из карциномы. Чем сохраннее биоптат, тем качественнее диагностика.
Последовательность морфологических изменений
Рак в своем развитии проходит несколько стадий, поэтому врач-гистолог при проведении микроскопического исследования может увидеть разнообразные картины опухолевого роста – от предраковых изменений до выявления признаков распада злокачественного узла. Верификация опухоли – это обнаружение при исследовании одного из вариантов типичной последовательности онкологических изменений в тканях:
- Гиперплазия (диффузная и очаговая) – обратимый и не опасный процесс;
- Метаплазия (доброкачественное изменение);
- Дисплазия (предрак);
- Рак in situ (преинвазивное раковое поражение);
- Микроинвазия;
- Прогрессирующий рак с метастазированием.
Временные промежутки между этапами формирования опухоли относительны – иногда проходят десятилетия от первичных доброкачественных процессов к инвазии, в худших случаях от дисплазии к раку – за месяцы.

Врач-гистолог по срезам тканей поставит морфологический диагноз
Методы морфологии
Стандартный вариант проведения гистологического исследования – приготовление тончайших срезов биопсийных тканей с последующей микроскопией материала. Эта методика позволяет получить массу полезной информации о клеточно-тканевом составе опухоли. Кроме этого, верификация опухоли – это следующие диагностические методы:
- Гистохимия (использование химических реакций для определения разных вариантов биологически активных веществ опухоли);
- Иммуногистохимия (применение иммунных реакций взаимодействия опухолевых антигенов со специально созданными антителами);
- Иммунофлюоресценция (специальный краситель метит опухолевую ткань, позволяя врачу поставить точный диагноз);
- Иммуноферментный анализ (использование фермента для обнаружения рака).
Вне зависимости от методики, основная цель гистологического исследования – определение типа опухоли и оценка клеточных изменений: зная состав наступающей армии, можно выбрать тактику защиты или принять решение о контрнаступлении.
Влияние лечебных факторов на опухоль
Далеко не всегда с момента начала комбинированной терапии можно получить желаемый положительный результат. Ни хирургическая операция, ни химиотерапия, ни курсы облучения не гарантируют полного излечения, что объясняется способностью опухоли приспосабливаться и видоизменяться. Значительная часть вражеского войска погибнет, но те бойцы, которые смогли выжить, дадут новые генерации солдат, способных противостоять лечебным воздействиям. Лекарственные препараты и облучение способны разрушить опухолевую ткань, что приведет к некрозу и воспалению, но даже единичный метастаз, сохранившийся в лимфоузле, может стать основой для рецидива опухоли. Это вовсе не означает, что рак непобедим: зная, что враг коварен и хитер, нельзя расслабляться и успокаиваться после локальной победы. Длительное наблюдение у врача, поддержка противоопухолевого иммунитета и регулярные контрольные обследования помогут избавиться от болезни.
Основная задача морфологической диагностики — установить тканевую принадлежность опухоли (гистогенез), при этом тщательно оценивается степень атипии самой клетки и нарушение тканевых структур. В большинстве случаев диагноз устанавливается по традиционно приготовленным препаратам, изучаемым при световой микроскопии. Для морфологического исследования используются различные методы забора материала:
— Соскобы и мазки-отпечатки. Являются распространенным способом диагностики поверхностных изъязвленных опухолей.
— Пункция. Выполняется при поверхностно расположенных узловых образованиях. При малых размерах подозрительных в отношении опухолевого роста образований возможно выполнение пункции под контролем УЗИ. В неясных случаях прибегают к проведению иммуногистохимических , электронно-микроскопических исследований , иногда выявляющих дополнительные морфологические признаки, позволяющие сопоставить опухоль с исходной тканью.В настоящее время при обнаружении опухоли внутренних органов возможно осуществить морфологическое исследование практически в любой части тела.
— Биопсия с забором участка ткани (браш-биопсия). Если пункцию выполнить невозможно, используют эндоскопические методы исследования: фаринго- и ларингоскопию, эзофагогастродуоденоскопию, торакоскопию, бронхоскопию, колоноскопию и др., в ходе которых под визуальным контролем обычно забирают участок ткани (биоптат или браш-биоптат — соскоб специальной щеточкой, смывы с поверхности образования и т.д.) для морфологического исследования.
— Открытая биопсия. Открытая биопсия опухоли выполняется, как правило, после неудачных попыток верифицировать диагноз вышеуказанными методами или из-за необходимости получить больше ткани для выполнения некоторых специфических исследований, например для определения рецепторов гормонов при опухолях молочной железы, иммуногистохимического исследования при гематосаркомах. Биопсия инцизионная предполагает получение участка ткани непосредственно из патологического очага, выполняется под местной анестезией (из опухоли молочной железы, мягких тканей) или под наркозом (из костных опухолей). Биопсия эксцизионная выполняется как хирургическое вмешательство с удалением опухоли в пределах здоровых тканей. Трепанобиопсия в основном используется для исследования новообразований молочной железы, костей, мягкотканных опухолей. При невозможности верифицировать злокачественность опухоли на диагностическом этапе планируют срочное гистологическое исследование во время операции.Эти способы обычно дают достаточно материала для морфологической верификации диагноза. Наиболее информативный материал получают из участков опухоли на границе со здоровой тканью.
— Трепан-биопсия. Гистологическая верификация может быть получена при использовании специальной иглы или трепана, при этом изымается столбик измененной ткани, пригодный для гистологического исследования. Особенно важным в плане адекватной диагностики распространенности опухолей бывает исследование сомнительных по клиническим данным образований в зонах регионарного метастазирования. В большинстве же случаев сопоставление клинических проявлений опухоли с ее симптомами вне основного очага не требует верификации всех обнаруженных метастазов. Производят морфологическое исследование наиболее доступных вторичных опухолей, что само по себе делает ясным представление об истинной распространенности заболевания. Верификация диагноза осуществляется путем чрезкожной пункции метастаза или забора материала при лапаро- или торакоскопии.
1. Классификации опухолей включают
1) систему стадирования солидных опухолей согласно критериям TNM;+
2) Международную классификацию заболеваний в онкологии, ICDO-3 (ВОЗ);+
3) систему стадирования, которую чаще используют в регистрах злокачественных опухолей, выделяя 5 категорий;+
4) классификацию мультицентричной локализации опухолей;
5) систему стадирования опухолей из эпителия придатков кожи.
2. Лентиго простое — это
1) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
2) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;+
3) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
4) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
5) доброкачественное образование из сосудов.
3. Для ранней диагностики злокачественных новообразований кожи необходимо
1) теоретическая и практическая подготовленность врачей;+
2) проведение иммунологических исследований;
3) проведение рентгенографии грудной клетки;
4) информированность пациентов о ранних признаках и их готовность обратиться к врачу при обнаружении ранних признаков злокачественных новообразований кожи;+
5) проведение компьютерной томографии.
4. Себорейный кератоз — это
1) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
2) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
3) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
4) доброкачественное внутриэпидермальное новообразование, чаще возникающее в пожилом возрасте, могут быть плоскими и возвышающимися, беспигментными и пигментированными;+
5) доброкачественное образование из сосудов.
5. Плоскоклеточный рак (ПКР) — это
1) образование, напоминающее беспричинно возникший рубец;
2) опухоль, возникающая из базальных клеток межфолликулярного эпителия и/или эпителия волосяных фолликулов;
3) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
4) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
5) злокачественная опухоль из плоского ороговевающего эпителия кожи.+
6. Солнечное лентиго — это
1) доброкачественное внутриэпидермальное новообразование, чаще возникающее в пожилом возрасте, могут быть плоскими и возвышающимися, беспигментными и пигментированными;
2) доброкачественное образование из сосудов;
3) равномерно окрашенные пятна, с четкими границами, округлыми или неправильными очертаниям;
4) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
5) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета.+
7. Меланома — это
1) солидная пролиферация эндотелия;
2) злокачественная опухоль из плоского ороговевающего эпителия кожи;
3) образование, напоминающее беспричинно возникший рубец;
4) вариант плоскоклеточного рака in situ на коже;
5) злокачественная опухоль из меланоцитов.+
8. Рецидивный невус — это
1) невус с нетипичными клиническими характеристиками;
2) гладкая папула или узелок, напоминающие жемчужину;
3) опухоль, возникающая из базальных клеток межфолликулярного эпителия и/или эпителия волосяных фолликулов;
4) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
5) невус, повторно возникающий после неполного удаления, биопсии или травмы.+
9. Правила скринингового обследования кожного покрова включают
1) получение информированного добровольного согласия пациента;+
2) заключение договора;
3) систематизированный и воспроизводимый осмотр кожного покрова;+
4) осмотр при хорошем освещении с использованием лупы;+
5) идеальные условия для осмотра на кушетке, отодвинутой от стен, чтобы иметь подход к пациенту со всех сторон.+
10. Диагноз меланомы кожи устанавливается на основании
1) бронхоскопии;
2) гистологического исследования;+
3) рентгенографии;
4) биохимического анализа крови;
5) ангиографии.
1) появления участка утолщения в ранее существовавшем пигментированном новообразовании (родинке);
2) сине-серого образования, обычно со сглаженным кожным рисунком на поверхности;
3) одного образования, отличного от всех остальных при клиническом осмотре кожного покрова невооруженным глазом;+
4) злокачественной опухоли из плоского ороговевающего эпителия кожи;
5) образования, напоминающего беспричинно возникший рубец.
12. При выявлении гало-невусов необходимо
1) цитологическое исследование;
2) осмотр всего кожного покрова для исключения возможной меланомы;+
3) культуральное исследование;
4) микробиологическое исследование.
13. Основные задачи врача терапевта и врача общей практики в профилактике онкопатологии
1) проводить раннюю диагностику злокачественных новообразований и своевременно направлять пациента на консультацию врача-онколога;+
2) своевременно распознавать и проводить лечение предопухолевых состояний, на фоне которых развиваются злокачественные новообразования;+
3) знать и выявлять факторы риска и группы риска;+
4) проводить дерматоскопию;
5) воздействовать на устранимые факторы риска.+
14. Гемангиома — это
1) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
2) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
3) доброкачественное образование из сосудов;+
4) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
5) доброкачественное внутриэпидермальное новообразование, чаще возникающее в пожилом возрасте, могут быть плоскими и возвышающимися, беспигментными и пигментированными.
15. Дерматофиброма — это
1) доброкачественное образование из сосудов;
2) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
3) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
4) доброкачественное образование кожи, представленное плотным узелком или плотной папулой, образованным главным образом скоплением соединительно-тканных волокон и фибробластов;+
5) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности.
16. Виды профилактики онкологических заболеваний
1) третичная;+
2) повторная;
3) избирательная;
4) первичная;+
5) вторичная.+
17. Невус Мейерсона — это
1) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
2) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
3) доброкачественный невус, на который накладывается экзематозное воспаление;+
4) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
5) доброкачественное образование из сосудов.
18. Базальноклеточная карцинома (БКК) — это
1) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
2) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
3) опухоль, возникающая из базальных клеток межфолликулярного эпителия и/или эпителия волосяных фолликулов;+
4) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
5) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета.
19. Методы диагностики опухолей кожи включают
1) полное физикальное обследование;+
2) методы визуализации;+
3) биохимические и иммунологические исследования;+
4) анализ истории заболевания пациента и семейного анамнеза;+
5) электрокардиографию.
20. К неблагоприятным прогностическим факторам БКК относят гистологические подтипы
1) солидная пролиферация эндотелия;
2) инфильтративный;+
3) базосквамный;+
4) склеродермоподобный;+
5) микронодулярный.+
21. К факторам высокого риска развития злокачественных новообразований относятся
1) иммуностимулирующая терапия;
2) меланома в анамнезе, немеланомный рак кожи в анамнезе;+
3) >50 невусов (>20 невусов на коже рук) диаметром >2 мм;+
4) фотоповреждение кожи, актиническое лентиго, длительная инсоляция в анамнезе;+
5) один или более атипичный (диспластический) невус.+
22. К опухолям из мягких тканей относят
1) адипоцитарные;+
2) фибропластические;+
3) фиброгистиоцитарные;+
4) гематолимфоидные;
5) опухоли из эпителия придатков кожи.
23. Болезнь Бовена — это
1) ювенильная назофарингеальная ангиофиброма;
2) вариант плоскоклеточного рака in situ на коже;+
3) фиброзная папула носа;
4) образование, напоминающее беспричинно возникший рубец;
5) невус с нетипичными клиническими характеристиками.
24. Характеристикой врожденных меланоцитарных невусов является
1) обычно имеются сразу при рождении, либо проявляются в течение первого года жизни (врожденные меланоцитарные невусы позднего типа) в виде участка пигментации различного размера, который с годами утолщается, может приобретать папилломатозную поверхность;+
2) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
3) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
4) гладкая папула или узелок, напоминающие жемчужину;
5) опухоль, возникающая из базальных клеток межфолликулярного эпителия и/или эпителия волосяных фолликулов.
25. Голубой невус — это
1) доброкачественный невус, на который накладывается экзематозное воспаление (феномен Мейерсона);
2) невус, повторно возникающий после неполного удаления, биопсии или травмы;
3) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;+
4) невус с нетипичными клиническими характеристиками;
5) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета.
26. К клиническим вариантам БКК относятся
1) образование, напоминающее беспричинно возникший рубец;+
2) ювенильная назофарингеальная ангиофиброма;
3) розовая или розово-коричневая бляшка с приподнятым краем;+
4) фиброзная папула носа;
5) гладкая папула или узелок, напоминающие жемчужину.+
27. Гало-невус (син.: невус Сэттона) — это
1) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;+
2) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
3) доброкачественный невус, на который накладывается экзематозное воспаление;
4) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
5) доброкачественное образование из сосудов.
28. По происхождению опухоли могут быть
1) первичными;+
2) третичными;
3) многофакторными;
4) мультицентричными;
5) вторичными.+
29. К факторам очень высокого риска развития злокачественных новообразований относятся
1) два или более случаев меланомы у родственников первой степени родства, в анамнезе множественная меланома или рак поджелудочной железы;+
2) избыточная инсоляция или рак кожи в анамнезе у самого пациента;+
3) один или более атипичный (диспластический) невус;
4) >100 невусов, крупный врожденный невус >20 см в диаметре или >5% поверхности тела;+
5) иммуносупрессивная терапия по поводу трансплантации органов.+
30. Различают следующие клинические разновидности меланомы кожи
1) узловая;+
2) акрально-лентигинозная;+
3) поверхностно распространяющаяся;+
4) по типу злокачественного лентиго;+
5) инвазивная.
31. По прогнозу опухоли подразделяются на
1) первичные;
2) доброкачественные;+
3) преканкрозы (предраковые);+
4) злокачественные;+
5) специфические гемодермии.
32. Скрининговое исследование населения может быть
1) региональным;
2) сплошным;+
3) областным;
4) многоцентровым;
5) прицельным.+
33. К образованиям-предшественникам плоскоклеточного рака кожи относят
1) кератозы, вызванные другими факторами (радиационное излучение, ПУВА-терапия, контакт с мышьяком, дегтем и др.);+
2) образование, напоминающее беспричинно возникший рубец;
3) фиброзную папулу носа;
4) солидную пролиферацию эндотелия;
5) актинический кератоз.+
34. Атипичный невус — это
1) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
2) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
3) невус с нетипичными клиническими характеристиками;+
4) гладкая папула или узелок, напоминающие жемчужину;
5) невус, повторно возникающий после неполного удаления, биопсии или травмы.
35. Для определения прогноза, стадии меланомы используют
1) морфологическую характеристику: толщина опухоли по Бреслоу;+
2) клинические признаки;
3) гистологическую характеристику.
36. Приобретенными меланоцитарными невусами называют
1) доброкачественное внутриэпидермальное новообразование, чаще возникающее в пожилом возрасте, могут быть плоскими и возвышающимися, беспигментными и пигментированными;
2) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
3) пигментные образования кожи, сформированные скоплениями доброкачественных невусных клеток (это вариант меланоцитов — клеток, синтезирующих пигмент меланин) и возникшие после первого года жизни;+
4) доброкачественное образование из сосудов;
5) доброкачественный невус, на который накладывается экзематозное воспаление.
37. Веснушка — это
1) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
2) доброкачественное образование из сосудов;
3) интенсивно пигментированное округлое или овальное пятно с четкими границами, обычно менее 5 мм в диаметре;
4) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета;
5) равномерно окрашенные пятна, с четкими границами, округлыми или неправильными очертаниям.+
38. В зависимости от типа ткани, являющейся источником новообразования, выделяют
1) меланома из меланоцитов;+
2) миелома из плазматических клеток;+
3) саркома из мягких тканей;+
4) карцинома из эпителия;+
5) лимфома из кератиноцитов.
39. Пограничный, сложный и внутридермальный невусы — это
1) сине-серое, часто возвышающееся образование, обычно со сглаженным кожным рисунком на поверхности;
2) пигментные пятна или папулы, правильных округлых очертаний и равномерной окраски, состоящие из доброкачественных пролифератов невусных клеток в коже;+
3) коричневый узелок или пятно, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
4) доброкачественный невус, на который накладывается экзематозное воспаление;
5) четко или нечетко отграниченное пятно, окрашенное в различные оттенки коричневого цвета.
40. Первый важный клинический признак, позволяющий заподозрить меланому (либо другую злокачественную опухоль кожи) — это
41. Эритроплазия Кейра — это
1) фиброзная папула носа;
2) солидная пролиферация эндотелия;
3) клинический вариант плоскоклеточного рака in situ, расположенного в области гениталий;+
4) невус с нетипичными клиническими характеристиками;
5) ювенильная назофарингеальная ангиофиброма.
42. Клинические признаки, подозрительные на меланому кожи, включают
1) появление зуда или боли в существующей родинке;+
2) изменение размера, очертаний, цвета;+
3) появление участка утолщения в ранее существовавшем пигментированном новообразовании (родинке);+
4) появление новых пигментированных образований;+
5) симптом барабанных палочек.
43. Источником опухоли кожи могут быть
1) нервная ткань;+
2) уротелий;
3) эпителий придатков кожи;+
4) меланоциты;+
5) кератиноциты.+
44. Когда можно заподозрить плоскоклеточный рак на ранних стадиях?
1) при возникновении коричневого узелка или пятна, иногда с красным оттенком, вокруг которого появляется зона гипопигментации по периферии;
2) при возникновении единичного розового постоянно растущего пятна/бляшки/узелка с шероховатой поверхностью;+
3) при наличии фиброзной папулы носа;
4) при возникновении интенсивно пигментированного округлого или овального пятна с четкими границами, обычно менее 5 мм в диаметре;
5) при возникновении равномерно окрашенных пятен, с четкими границами, округлыми или неправильными очертаниям.
Предположить характер новообразования в организме можно благодаря клиническим и рентгенологическим симптомам, а вот определить его гистогенетическую принадлежность можно только благодаря морфологической верификации диагноза. Основной задачей такой диагностики является перепроверка онкологического диагноза для его подтверждения и подбора эффективного курса химиотерапии.
Морфологическая верификация
Услышав впервые от доктора о необходимости проведения морфологической диагностики, многие не имеют представления, что это и для чего проводится.
Верификация является важным исследованием, без которого невозможно принять решение о дальнейших действиях. Морфологическая верификация - это медицинская процедура, которая помогает подтвердить или опровергнуть онкологический диагноз. Чтобы провести исследование, необходимо получить материал. Его выбор в основном зависит от локализации образования. После проведения исследования специалист в зависимости от результата определяет дальнейшую тактику лечения, которая может быть консервативной или хирургической. Только после морфологического подтверждения может планироваться адекватное лечение. Показанием для проведения верификации являются объемные образования или диффузные изменения органа или его структур. Для проведения морфологического исследования забор ткани осуществляется следующим образом:
- при поверхностных изъявленных опухолях берется соскоб и мазки-отпечатки;
- при неглубоко размещенных узловых образованиях проводится пункция;
- при невозможности взятия пункции проводится биопсия с забором участка ткани;
- после неудачных попыток верификации всеми перечисленными выше методами проводится открытая биопсия.
Морфологическая верификация диагноза практически ничем не отличается от цитологической пункции. Чтобы взять материал на исследование, сначала человеку проводят анестезию мягких тканей и кожного покрова, после этого выполняется незначительный разрез кожи, через который внедряется специальный инструмент в мягкие ткани и непосредственно в ткань опухоли. Все последующие действия напрямую зависят от используемого прибора.
Методы верификации
Стандартным вариантом гистологической верификации диагноза является забор тончайших срезов биопсийных тканей для последующего микроскопического исследования. Благодаря им получается полезная информация о составе опухоли.
Морфологическая верификация опухоли проводится следующими способами:
- гистохимией;
- иммуногистохимией;
- иммунофлюоресценцией;
- иммуноферментным анализом.
Независимо от того, какая методика для проведения исследования будет выбрана, целью верификации является не только определение разновидности опухоли, но и оценка клеточных модификаций. По результатам исследования появляется возможность безошибочно принять решение и выбрать тактику лечения.
Гистохимическое исследование

С помощью гистохимической методики можно получить ценную информацию о функциональной активности образования, его типе и гистогенезе. Данный метод позволяет точно поставить диагноз и решить вопрос его дифференциальности.
В расположении гистохимии находятся многочисленные реакции, которые оказывают содействие выявлению разных классов веществ.
Иммуногистохимия
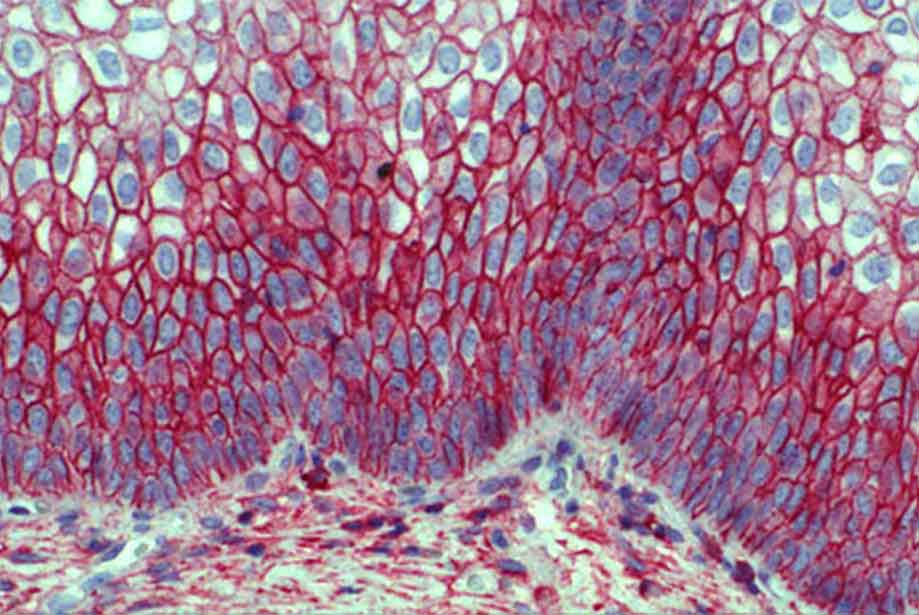
ИГХ является методом визуализации, который помогает определить локализацию веществ в препаратах тканевых срезов. В основе данного метода лежит принцип характерного взаимодействия антигенов с антителами, полученными особенным методом.
Иммунофлуоресценция
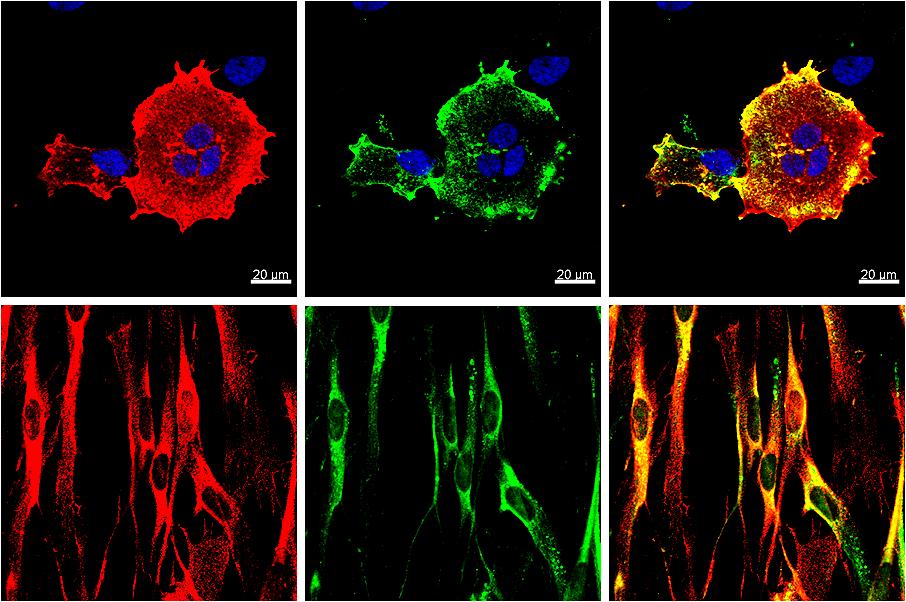
Метод исследования основан на чувствительности флюоресцентной микроскопии и специфичности иммунологической реакции. В процессе его проведения опухолевая ткань метится специальным красителем, который помогает доктору точно определить диагноз. Особенностью этого метода является простота и необходимость использования минимального количества изучаемого материала.
Иммуноферментный анализ
Метод диагностики обладает высокой восприимчивостью и позволяет устанавливать минимальные количества вещества. В современных методах диагностики именно с помощью этого способа определяется локализация антигена. Для проведения анализа используются специальные ферменты для обнаружения рака.
Независимо от выбранной методики целью любого морфологического исследования считается точное определение типа опухоли и оценки изменений на клеточном уровне. Можно сказать простыми словами, что морфологическая верификация - это определение разновидности опухоли и ее запущенности для правильного выбора тактики лечения.
Методы получения материала для морфологического исследования
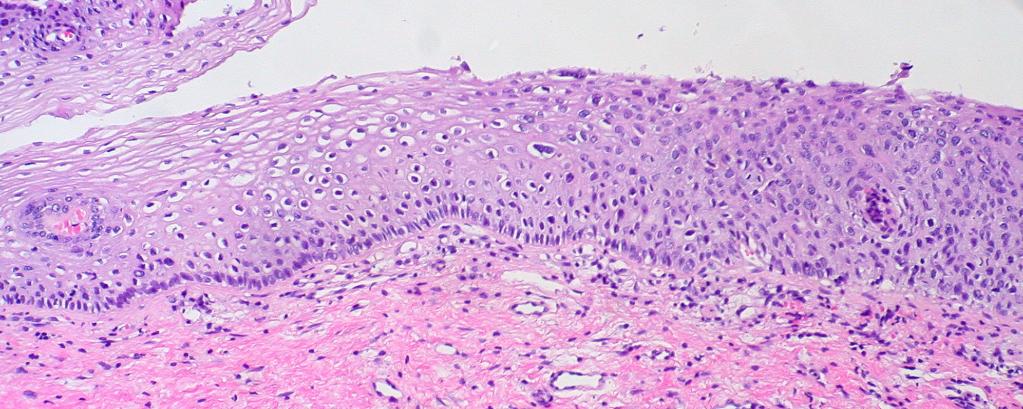
Для морфологической верификации диагноза необходимо получить материал. Сделать это можно следующими способами:
- Трепан-биопсия – считается одной из самых результативных процедур, несмотря на то что имеет определенные недостатки. Для взятия материала используются специальные иглы с внутренними режущими механизмами. С их помощью получается столбик ткани из опухоли. Этот метод позволяет провести морфологическую верификацию молочных желез, предстательной железы, легкого, печени, позвоночника и лимфатических узлов.
- Инцизионная биопсия – самый популярный метод, который выполняется с помощью скальпеля, которым берется материал из центра подозрительных участков, по периферии опухоли. При этом обязательно нужно делать это вне зон отека, некроза и кровоизлияния грануляционной ткани.
- Эксцизионная биопсия – суть такого метода заключается в полном радикальном удалении опухоли. Этот способ применим только если новообразование имеет небольшие размеры. В таком случае этот способ наиболее предпочтителен, так как имеет как диагностическое, так и терапевтическое значение.
Выбор способа морфологической верификации определяет лечащий врач в зависимости от особенностей сложившейся ситуации.
Последовательность морфологических изменений
Что это такое морфологическая верификация диагноза, и в какой последовательности происходят изменения в процессе развития рака, знают не многие. К сожалению, в основном люди начинают интересоваться подобной информацией, только когда сталкиваются с проблемой.
Онкология в процессе развития проходит определенные стадии, и в результате проведения морфологической верификации доктор может наблюдать разные нюансы развития. При верификации могут обнаруживаться следующие изменения в тканях:
- диффузная и очаговая гиперплазия – процесс не опасный и обратимый;
- метаплазия – доброкачественное новообразование;
- дисплазия – предраковое образование;
- рак in situ – преинвазивное раковое поражение;
- микроинвазия;
- прогрессирующий рак с метастазированием.
Промежутки времени между перечисленными этапами индивидуальны и в каждом отдельном случае могут варьироваться от нескольких месяцев до десятилетий.
Главной задачей морфологической диагностики является установление тканевой принадлежности опухоли. При этом выявляется не только ее наличие и разновидность, но и скрупулезно оценивается степень атипии клетки и нарушение тканевых структур. Чаще всего проводится морфологическая верификация щитовидной железы, молочной, предстательной, печени, почек и позвоночника. Метод проведения исследования в каждом отдельном случае определяется персонально.
Читайте также:

