Метастазы и рецидив рака кожи
Рецидив рака кожи
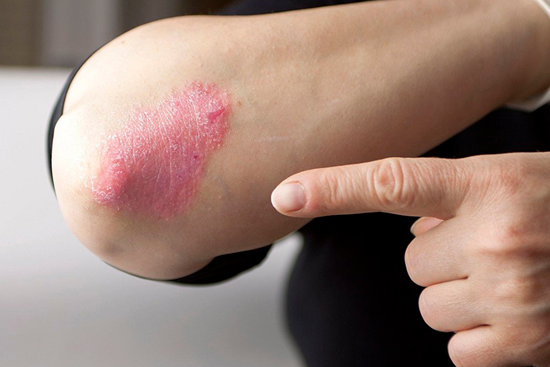
Для большинства злокачественных новообразований характерно рецидивирующее течение. Такая особенность связана не только с недостатками лечения, но и с возможностью быстрого повторного роста опухоли даже из нескольких злокачественных клеток. К сожалению, современные методы терапии не гарантируют полного выздоровления онкологического пациента независимо от стадии рака. Так, рецидив рака кожи может возникать и после хирургического лечения, если злокачественные клетки успели распространиться. Врачебная консультация поможет больному узнать больше о такой патологии, как меланома кожи: рецидивы, риски, негативные последствия, базалиома кожи, рецидив после терапии.
Раком кожи называют злокачественное новообразование, формирующееся из различных клеток кожного покрова. Это могут быть чешуйчатые эпителиоциты, элементы базального слоя или меланоциты. Постепенный рост опухоли сопровождается распространением злокачественной ткани в глубокие слои кожи и метастазированием на поздних стадиях. Некоторые виды рака кожи могут формироваться в том числе и в незаметных областях, включая ногтевое ложе и веко. Ранние стадии болезни иногда напоминают родинку неправильной формы. У мужчин меланома чаще всего расположена на спине, а у женщин – на коже нижних конечностей.
- Меланома – злокачественная опухоль, образующаяся из меланоцитарных структур кожи. Это специальные клетки, выделяющие темный пигмент (меланин). Благодаря таким клеткам кожа человека имеет определенный оттенок. Кроме того, меланоциты защищают внутренние слои кожи от избыточного действия солнечных лучей. Меланома является наиболее агрессивной формой рака кожи. Рецидив рака кожи часто связан именно с этим заболеванием.
- Базалиома – новообразование, развивающееся из базальных клеток кожи. Патология часто образуется в области лица. При своевременном лечении прогноз благоприятный, поскольку базалиома, рецидив при которой возникает достаточно редко, не характеризуется агрессивным течением.
- Плоскоклеточный рак кожи – самая редкая форма заболевания.
Морфологические и функциональные признаки злокачественных клеток могут сказать врачу о многом. Во время диагностики онкологи назначают биопсию для уточнения гистологии рака кожи. Это исследование очень важно, поскольку не все формы онкологии имеют одинаковое течение. Определение типа рака помогает оценить прогноз и назначить наиболее эффективное лечение. Кроме того, с помощью гистологического теста врач дифференцирует вторичные и первичные злокачественные опухоли.
Рецидив меланомы и поздняя диагностика первичной опухоли являются актуальными проблемами в онкологической практике. Несмотря на то, что ранние признаки рака кожи пациент может обнаружить самостоятельно, чаще всего онкологи диагностируют поздние стадии болезни. Решением проблемы может быть регулярное обследование пациентов из группы риска.
Все виды рака кожи активно изучались для определения основных этиологических факторов. На сегодняшний день онкологам известные различные внешние и внутренние негативные влияния, связанные с онкогенезом. В первую очередь это образ жизни пациента, экологические условия проживания и индивидуальный анамнез. Знание факторов риска помогает проводить обследования для пациентов с предрасположенностью и назначать профилактические мероприятия.
Рецидив рака кожи формируется не так, как первичное новообразование. Изначальные патологические процессы связаны с изменением молекул ДНК в клетках. Поскольку генетическая информация нужна для регуляции роста и деления клеток, нарушение работы ДНК приводит к формированию опухолевого процесса. Сами мутантные гены могут образовываться при длительном воздействии различных негативных факторов, вроде ультрафиолетового облучения кожи.
Известные факторы риска:
- Недостаточное количество меланина в клетках кожи (светлая кожа). Одной из функций темного пигмента является отражение поступающего в кожу ультрафиолетового облучения, поскольку длительное воздействие УФ-лучей может спровоцировать появление мутаций молекул ДНК. У людей со светлой кожей меньше защиты перед таким негативным фактором.
- Постоянное возникновение загара и формирование сильных солнечных ожогов. Такой фактор риска обусловлен поражением тканей.
- Избыточное ультрафиолетовое излучение. УФ-лучи обусловлены воздействием солнечного света, поэтому в определенных географических широтах наблюдается избыточное ультрафиолетовое излучение. Проживание в таких местах может повышать вероятность возникновения меланомы и других типов рака кожи.
- Большое количество крупных родинок на коже. Сами по себе родинки являются доброкачественными структурами, образованными меланоцитами и другими клетками, однако нередко именно в невусах формируются первые злокачественные клетки. Факторы риска связаны с возникновением более 50 родинок на теле, повреждением невусов и формированием выпуклых пигментных пятен.
- Рецидив рака кожи в семейном анамнезе. Обнаружение новообразования кожи у родителей и других родственников пациента увеличивает индивидуальный риск онкогенеза.
- Нарушение работы иммунной системы. Врачам известно, что защитные системы организма иногда могут подавить начальные этапы злокачественного процесса. Расстройство иммунитета повышает риск возникновения опухоли.
- Возраст пациента. Меланомы чаще диагностируют у людей старше 40 лет.
Злокачественные опухоли кожи отлично поддаются профилактике, поэтому очень важно своевременно обнаружить у пациента предрасположенность к такой болезни. Регулярная диагностика после терапии также поможет предотвратить рецидив рака кожи.
Прогрессирующее течение злокачественных новообразований обусловлено постепенным ростом и распространением аномальных клеток в организме. В случае рака кожи злокачественная ткань постепенно поражает более глубокие слои кожного покрова. Чем больше размер патологической области, тем хуже прогноз. Врачи используют стадийную классификацию онкологии для прогнозирования дальнейшего развития рака и подбора необходимо лечения. Первые стадии онкологии лучше всего подходят для хирургического вмешательства, поскольку локализованную опухоль легко удалить.
Этапы развития меланомы:
- Злокачественное новообразование расположено в поверхностных слоях кожи или слизистой оболочки.
- Размер патологической области достигает 2-3 мм в толщину. Рак не распространяется на лимфатические узлы или другие участки кожи.
- Толщина пораженной ткани может достигать 4 мм. Происходит постепенное врастание опухоли в более глубокие слои, однако лимфатическая система все еще не поражена.
- Новообразование распространилось на один или несколько близлежащих лимфатических узлов. Опухоль постепенно поражает все более глубокие слои кожи.
- Появление опухолевых клеток в отдаленных лимфатических узлах. В головном мозге, легких и печени формируются метастазы.
Рецидив рака кожи чаще всего возникает после лечения заболевания на поздних стадиях, когда часть аномальных клеток задерживается в лимфатической системе. На этом этапе хирургические и терапевтические процедуры не всегда позволяют полностью устранить патологию, поэтому в течение длительного времени сохраняется риск повторного роста опухоли.
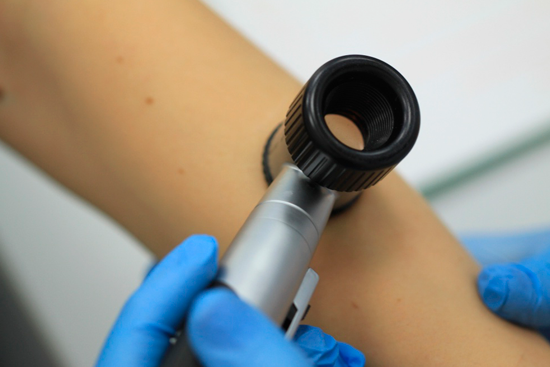
При обнаружении подозрительной родинки или пятна на коже следует обратиться к дерматологу. Специалист спросит пациента о жалобах, изучит анамнестические данные для выявления факторов риска и внимательно изучит кожу. В дальнейшем дерматолог может направить больного к онкологу для исключения наличия злокачественной опухоли. Основным методом окончательной диагностики является проведение инструментальных и лабораторных исследований.
Назначаемые диагностические процедуры:
- Изучение кожного покрова с помощью ручного или цифрового дерматоскопа. Специальный прибор фиксирует изображение пораженного участка кожи и выявляет патологические признаки.
- Удаление пораженного участка кожи с последующей отправкой тканей в лабораторию. Микроскопирование тканей помогает уточнить гистологический тип опухоли, что очень важно для назначения лечения.
- Анализ крови на онкологические маркеры, компоненты крови и другие факторы.
- Компьютерная и магнитно-резонансная томография – получение изображений органов в высоком разрешении для уточнения стадии рака и обнаружения метастазов.
- Эндоскопическое исследование органов для поиска меланомы слизистой оболочки.
После постановки точного диагноза врач может назначить лечение.
Хирургическое и терапевтическое лечение зависит от стадии заболевания. На поздних стадиях, когда рак кожи распространяется на глубокие слои кожного покрова и дает метастазы, хирургическое лечение может быть затруднено. Чаще всего терапия проводится уже после операции для предотвращения рецидива.
- Хирургическое удаление опухоли.
- Введение цитотоксических и цитостатических противоопухолевых средств.
- Радиационная терапия.
- Таргетная терапия.
Консультация онколога поможет узнать больше о такой болезни, как меланома: рецидив после удаления, профилактика и паллиативная помощь. Важно своевременно записаться на прием к врачу при обнаружении подозрительной родинки.
Плоскоклеточный рак (ПКР), как и базальноклеточный рак (БКР), может вызывать местную деструкцию тканей, однако также обладает значительным потенциалом к метастазированию. Метастазы (если они имеются) обычно определяются в регионарных лимфатических узлах и обнаруживаются через 1-3 года после установления диагноза и начала лечения.
Во многих случаях метастазированию предшествует локальный рецидив в области первичного образования. По данным литературы частота метастазирования при ПКР варьирует от 0,5 до 6%. Тенденцией к метастазированию обладают крупные, рецидивирующие опухоли, вовлекающие глубокие структуры или кожные нервы.

Плоскоклеточный рак высокого риска. В классическом исследовании Rowe и соав.58 ретроспективно (с 1940 г.) проследили все основные варианты ПКР, чтобы выявить факторы риска рецидивирования и метастазирования.
В одном из исследований установлено, что частота метастазирования повышается до 9,2 и 14,3% для опухолей диаметром 2-5 см и более 5 см соответственно. В отношении глубины и степени инвазии установлено, что опухоли с глубиной поражения менее 4 мм, классифицируемые по Clark как уровни I-III, отличаются низким метастатическим потенциалом, тогда как около половины опухолей глубже 4 мм, классифицируемые по Clark как уровни IV или V, в некоторых случаях метастазируют.
Вовлечение в опухолевый процесс костей, нервов или мышечных тканей ассоциировано с более высокой частотой метастазирования.
Что касается локализации, плоскоклеточный рак (ПКР) ушной раковины характеризуется наиболее высокой частотой рецидивирования (18,7%), тогда как плоскоклеточный рак (ПКР) губ отличается максимальной частотой метастазирования (13,7%), причем на момент установления диагноза плоскоклеточного рака (ПКР) губ уже в половине случаев имеют место метастазы.

К группе высокого риска относятся все виды плоскоклеточного рака (ПКР), развивающиеся из рубцов. В некоторых выборках таких больных частота метастазирования может достигать 40%. Напротив, плоскоклеточный рак (ПКР), возникающий на коже, подвергшейся актиническим изменениям, характеризуется значительно более низким риском метастазирования — в среднем 5,2%.
Низкодифференцированный плоскоклеточный рак (ПКР (3 или 4 степень по Broders) обнаруживает частоту рецидивирования, равную 28,6% и метастазирования — 32,8%, по сравнению с 13,6% и 9,2% соответственно для высокодифференцированных опухолей.
Прогноз особенно неблагоприятен для веретеноклеточного плоскоклеточного рака (ПКР). Еще одним важным фактором является иммунный статус. В одном из исследований было обнаружено, что 23% пациентов с метастатическим плоскоклеточным раком (ПКР) имеют иммуносупрессию.
Выраженная воспалительная реакция считается благоприятным прогностическим признаком, поскольку отсутствие инфильтрата коррелирует с более высокой частотой рецидивирования и метастазирования.
При росте не подвергшейся достаточному или своевременному лечению опухоли у значительного числа больных появляются вторичные опухолевые узлы в близлежащих и удаленных органах - метастазы .
Метастазы злокачественной опухоли чаще осложняют это заболевание в поздних стадиях. Но в отдельных случаях опухоли и в ранней стадии уже образуют метастазы в ближайших или отдаленных лимфатических узлах или органах. Реализация этих микроскопических очажков в клинически определяемый метастаз происходит не всегда или может произойти спустя длительное время после радикального лечения.
Исследования показывают, что занос в ближайшие или отдаленные органы злокачественных клеток не обязательно ведет к развитию метастатической опухоли. В отдаленных органах и тканях обнаруживались вполне жизнеспособные опухолевые клетки без роста. Развитие метастаза может не произойти из-за общей или местной сопротивляемости тканей, иммунозащитных свойств их.
Рецидивы и метастазы злокачественной опухоли - тяжелое осложнение, более опасное для жизни больного, чем первичная опухоль . Раннее выявление этих осложнений и специализированное лечение являются основным путем борьбы за продолжительность жизни онкологических больных.
Исследования, клинические наблюдения и статистические данные обнаруживают, что частота и особенности рецидивирования и метастазирования у больных злокачественными опухолями, определяющие прогноз болезни, зависят от ряда достоверных фактов:
Чтобы решить эту задачу обеспечения раннего выявления возможных рецидивов и метастазов,- надо иметь достоверные сведения по перечисленным выше моментам, определяющим прогноз заболевания.
Различают следующие пути метастазирования злокачественных опухолей: лимфогенный, гематогенный и смешанный.
При злокачественных опухолях брюшной полости (желудка) и полости малого таза (яичника) происходит диссеминация процесса по брюшине в виде мелких "пылевых" метастазов с развитием геморрагического выпота - асцита.
Лимфогенный путь метастазирования чаще дает регионарные метастазы, гематогенный путь ведет к образованию отдаленных метастазов в отдаленные органы. Пути лимфогенного метастазирования большинства злокачественных новообразований хорошо изучены. Известны и поддаются обследованию области скопления лимфогенных метастазов большинства злокачественных опухолей. Это облегчает их раннее распознавание и своевременное лечение больных.
Область шеи, ее лимфатические узлы являются коллектором, собирающим лимфу не только от органов головы, груди и верхних конечностей, но через грудной проток и от органов брюшной полости, туловища и нижних конечностей. Имеется определенная закономерность, обусловленная топографией (ходом) лимфатических путей. Злокачественные опухоли нижней губы, передних отделов языка и полости рта, верхней челюсти метастазируют, прежде всего, в подбородочные и подчелюстные лимфатические узлы. Опухоли задних отделов языка, дна полости рта, глотки, гортани, щитовидной железы - в лимфатические узлы по ходу сосудисто-нервного пучка шеи. Опухоли молочной железы, легких метастазируют в надключичную область, в лимфоузлы, расположенные снаружи от грудино-ключично-сосцевидной мышцы. Опухоли брюшной полости метастазируют в надключичную область, в лимфатические узлы, расположенные кнутри от грудино-ключично-сосцевидной мышцы, между и позади ее ножек. Закономерность метастазов рака желудка в определенные локализации лимфатических узлов привела к появлению специальных терминов. Например: метастазы в лимфатические узлы левой надключичной области называются "вирховскими", метастаз в яичники - "крукенберговским", метастаз в дугласовом пространстве "шницлеровским".
Тщательное обследование состояния лимфатических узлов является обязательным при каждом осмотре онкологического больного.
Вторым местом сосредоточения лимфатических узлов, в которых образуются метастазы, является подмышечная область. Подмышечные лимфоузлы тщательно исследуются при злокачественных опухолях молочной железы, злокачественных опухолях кожи верхних конечностей и туловища.
В паховых лимфатических узлах локализуются метастазы при злокачественных опухолях нижних конечностей, крестцово-ягодичной области, наружных половых органов. Они также подлежат тщательному исследованию.
Гематогенные метастазы в отличие от лимфогенных обычно отдаленные и множественные. Гематогенные метастазы чаще обнаруживаются в легких у больных злокачественными опухолями молочной железы, почек, яичника, саркомы костей и мягких тканей. Рентгеноскопия легких так же обязательна при обследовании онкологического больного, как и ревизия состояния лимфатических узлов.
Печень является местом образования метастазов как лимфогенных, так и гематогенных, особенно при злокачественных опухолях желудка, прямой кишки, почки, легкого.
Рецидив злокачественной опухоли - это возобновление злокачественного роста на прежнем месте из оставшихся после лечения опухолевых клеток.
Рецидивы злокачественной опухоли возникают из отдельных, даже одиночных опухолевых клеток, не удаленных во время операции или не разрушенных при лучевой терапии. В определенной степени они свидетельствуют о несовершенстве проводившегося радикального лечения, но не всегда, так как рост злокачественной опухоли в редких случаях начинается из нескольких первичных очагов, расположенных в разных отделах одного органа (первичная множественность).
Рецидивы выявляются при тщательном исследовании области оперативного вмешательства или лучевого лечения (места локализации опухоли). При визуальных локализациях это осуществляется осмотром, иногда с помощью лупы, пальцевым исследованием, диагностической пункцией подозрительного участка или исследованием отпечатка. При внутренних локализациях производят лабораторное, рентгенологическое и эндоскопическое исследования. Современные фиброэндоскопические аппараты позволяют осмотреть всю слизистую оболочку желудка, толстой кишки, взять с подозрительного участка мазок для цитологического исследования или кусочек ткани для гистологического изучения. В неясных случаях больного госпитализируют в специализированный стационар для уточнения вопроса о рецидиве.
Появление рецидива злокачественной опухоли или метастатического узла не всегда бессимптомно.
Больные нередко замечают образование узла в необычном месте или возобновление бывшей ранее симптоматики, но часто стараются уйти от тревожных подозрений и мыслей, откладывают посещение онколога. Не только онкологи, но и родственники, близкие больного могут заметить изменения в нем, требующие непланового осмотра онколога: появление слабости, анемизации или психическая беспричинная депрессия. Рецидивы опухоли отдельных локализаций или появление метастатических узлов в некоторых областях сопровождаются рядом характерных признаков, требующих срочной консультации онколога. Например: рецидив опухоли средостения или глубокий метастатический узел шеи у больного злокачественной опухолью легкого, средостения вызывает сдавление шейного участка симпатического ствола, что ведет к сужению глазной щели, западению глазного яблока, сужению зрачка соответствующей стороны (синдром Бернара-Горнера).
Если у человека с онкологическим заболеванием после лечения не находят признаков рака, врачи обычно говорят о ремиссии (исчезновении симптомов), а не излечении. Почему? К сожалению, при онкологических заболеваниях никогда с уверенностью нельзя сказать, что в организме не осталось раковых клеток: на исследованиях их может быть не видно, но потом они разрастутся и нужно будет снова проходить лечение. Так бывает, например, если остались неиссеченными края опухоли или по организму распространились метастазы, которые на момент постановки диагноза ещё не были заметны. То есть рак может рецидивировать в другом месте. Поэтому после операции нередко врач назначает химиотерапию или лучевую терапию, чтобы уничтожить оставшиеся раковые клетки.
Если рак возвращается, то обычно это происходит в первые два года. Если рецидив не случился в первые пять лет, скорее всего, он уже не произойдёт. Но нужно сказать, что риск повторного развития рака выше, чем первичного, так как химиотерапия и лучевая терапия сами по себе повышают риск развития онкологических заболеваний.

Как предотвратить рецидив?
Случится ли рецидив после ремиссии, зависит от разных факторов. И поведение бывшего пациента также может влиять на это.
Если рак предстательной железы (РПЖ) рецидивирует, то чаще всего это происходит в первые пять лет. Поэтому после окончания лечения важно каждые полгода проводить тесты на онкомаркер ПСА (простат-специфический антиген). Также необходимо ежегодно проводить пальцевое ректальное исследование, если во время лечения применялась лучевая терапия. Кроме того, рекомендуется через год после окончания лечения сделать биопсию простаты. Дальнейшая тактика наблюдения определяется врачом.
Нужна ли какая-то особая диета, чтобы снизить риск рецидива? По всей видимости, потребление жиров, особенно насыщенных, влияет на возвращение рака простаты. Другими словами, многие сыры, необезжиренное молоко, сливочное масло, сосиски, бекон, говядина, пицца, — это то, что стоит исключить из рациона.
Что касается физической активности, есть данные, указывающие на её помощь в снижении риска рецидива рака предстательной железы.
Известно, что ожирение при диагностике рака простаты ухудшает прогноз: в частности, обычно опухоль в этом случае более агрессивна, склонна к более широкому распространению. Однако непонятно, улучшит ли перспективы похудение после постановки диагноза и снизит ли это риск рецидива.
Риск рецидива онкологии молочной железы во многом зависит от степени поражения до начала лечения, наличия гормональных рецепторов у опухоли, возраста пациентки и т. д. При раке молочной железы есть несколько больше способов профилактики, чем при других видах онкологических заболеваний. Например, известно, что удаление молочных желёз (и поражённой, и здоровой) снижает риск рецидива. Если опухоль имеет гормональные рецепторы, женщине уже во время лечения могут назначить гормональную терапию, которая продолжится даже при ремиссии (до 5 лет). В дальнейшем рекомендуется проходить обычные для женщин этого возраста исследования (то есть УЗИ молочных желёз до 45 лет и маммографию — после), а также осмотры у врача с той частотой, с которой рекомендует доктор.

Стоит ли после выхода в ремиссию как-то менять свой образ жизни? Установлено, что умеренная физическая нагрузка (не менее 9 часов в неделю, эквивалентные по энергозатратам трём часам ходьбы в среднем темпе) способствует лучшему прогнозу. Однако рекомендаций по наиболее подходящему виду активности нет.
Если у женщины на момент обнаружения рака молочной железы диагностировано ожирение, то при последующей ремиссии риск рецидива оказывается больше. Набор веса после выздоровления также может способствовать повторному развитию заболевания. При этом остаётся неясным, можно ли снизить риск рецидива, похудев после постановки диагноза. Другими словами, при раке молочной железы помочь себе во многом можно до обнаружения РМЖ — поддержание нормального веса скажется на дальнейшем состоянии здоровья.
Что касается рациона, то неясно, влияет ли он на рецидив рака молочной железы. Но врачи рекомендуют употреблять больше фруктов и овощей.

После окончания лечения колоректального рака II или III стадии необходимо с частотой, рекомендуемой врачом, проходить медицинский осмотр, и анализы на раково-эмбриональный антиген (РЭА), а также ежегодно компьютерную томографию (КТ) и колоноскопию. Спустя 5 лет после окончания лечения можно перестать делать анализ на РЭА и КТ. Если лечение включало лучевую терапию, то возможно образование новых опухолей в области живота, хотя это бывает нечасто.
Нужно ли менять образ жизни, чтобы снизить риск рецидива колоректального рака? Серьёзных данных по вторичной профилактике (то есть профилактике рецидива) этого онкологического заболевания нет. Но врачебные ассоциации рекомендуют придерживаться тех же правил, что при первичной профилактике.
На основе имеющихся результатов исследований Американское онкологическое общество (The American Cancer Society) разработало рекомендации для людей, вышедших в ремиссию:
- Постарайтесь сохранять нормальный вес или похудейте, если имеются лишние килограммы. Здоровым считается индекс массы тела до 25 кг/м2 (то есть свой вес в килограммах нужно разделить на свой рост в метрах, возведённый в квадрат).
- Занимайтесь физическими упражнениями. Как минимум 30 минут в день, не меньше 5 дней в неделю.
- Питайтесь правильно, ешьте как минимум 5 порций фруктов и овощей в день. Сколько это? Одной порцией считается 2 мелких плода (например, 2 сливы), 1 средний плод (например, яблоко), половина большого плода (например, пол грейпфрута). Если речь идёт о приготовленных овощах, то 3 столовые ложки с горкой — это и есть одна порция. Картофель не учитывается, так как содержит очень много крахмала. Рекомендуется исключить из рациона красное мясо.
- Ограничьте потребление алкоголя до 1 порции в день для женщин и двух для мужчин. Одна порция — это 14 г чистого спирта, то есть 150 мл вина или 350 мл пива.
Считается также, что солнечное излучение негативно сказывается на риске рецидива. Поэтому не рекомендуется посещать солярии, а за 20 минут до выхода на яркое солнце пользоваться солнцезащитным средством.
Также важно помнить, что витамины и пищевые добавки не имеют доказанной эффективности в предотвращении рецидива, а некоторые даже небезопасны. Например, большие дозы витамина A, принимаемого в таблетках, повышают риск развития рака лёгкого у курильщиков, а витамин E увеличивает вероятность возникновения рака простаты.
Если говорить о других заблуждениях, то женщинам не стоит бояться беременеть: это никак не влияет на риск рецидива.
К сожалению, соблюдая все эти рекомендации, вы не можете точно знать, что рецидив не случится: изменение образа жизни лишь немного снижает риски. Поэтому если болезнь всё же вернулась, не стоит винить в этом себя.
Новому росту опухоли, как правило, предшествует период ремиссии. Ее длительность зависит от того, как долго организм будет восстанавливаться. Рецидив злокачественной опухоли может быть ранним (образование раковой опухоли происходит через 2-4 месяца после окончания основного курса лечения) и поздним (вторичное онкологическое поражение диагностируется спустя 2-4 года).
- Очень важно, чтобы операция по удалению опухоли была выполнена профессионально, - говорит онколог Алексей Дикарев. - Рецидив рака может быть связан с проведением неполноценного или некачественного лечения, что провоцирует вторичные проявления заболевания.

Сложнее всего онкологам лечить пациентов с так называемыми запущенными формами рака, где опухоль начала прорастать.

- На разных этапах онкологического заболевания требуется оценить эффективность лечения, степень распространенности процесса. Поэтому очень важно, чтобы пациент своевременно проходил обследования – современная медицина располагает высокотехнологичными инструментами диагностики.
Мультидисциплинарный подход к лечению больных обеспечивает не только качественную диагностику и правильно подобранный курс процедур, но и постклиническую реабилитацию, социальную адаптацию и помощь профессионального психотерапевта. Задача наших специалистов – победить болезнь и бороться за качество жизни российских онкологических больных.
У пожилых людей, замечено, рецидивы рака случаются чаще.
Медики отмечают, что очень важно, чтобы первый этап лечения был выполнен профессионально.


После того, как человек побеждает рак, велика вероятность впадения в крайности. В еде это отражается на кардинальной смене рациона. На столах появляется много высококалорийной пищи, ввиду необходимости набора веса. Во втором варианте рацион изобилует теми продуктами, которые якобы борются с раком. Вся эта пища потребляется бесконтрольно и в ущерб всему остальному.
Однако онкопациенту нужно придерживаться принципов правильного питания, что и остальным людям. Упор на овощи и фрукты, больше продуктов, содержащих клетчатку, меньше мяса и больше рыбы, ограничить животные жиры, мясную кулинарию, выпечку, свести до минимума потребление соли.
Также нужно держать свой вес. Особенно надо избегать полноты и лишнего веса. Кроме того, не стоит зацикливаться в поисках специфических продуктов с якобы противоопухолевой активностью. Эффект их, как правило, сомнителен, а вот неумеренное потребление может оказаться проблематичным.


Регулярные и умеренные физические нагрузки способствуют укреплению иммунитета и помогают избежать рецидива онкологии.
- Многочисленные исследования доказывают — даже самому ослабленному пациенту (не обязательно онкологическому), даже прикованному к кровати посильные регулярные физические нагрузки улучшают прогноз и качество жизни! Пока есть силы шевелиться, надо это делать! - советует доктор Александр Мясников. - Что же касается подавляющего числа людей, перенесших онкологическое лечение, к ним относится общий постулат всех докторов: каждый должен посвятить какому-то виду физической нагрузки минимум полчаса в день пять раз в неделю!
Читайте также:

