Метастатический выпот с элементами рака
Многие люди не понимают, что такое метастазы? Что значит метастатический рак? Отдельный это вид рака или нет? Как отличить метастатический рак от какого-либо другого вида рака? Давайте разбираться.
Что такое метастатический рак?
Метастатическим раком называют любой вид рака на поздней стадии, когда появляются опухолевые поражения отдаленных органов, путем распространения метастазов из первичной опухоли по кровеносным и лимфатическим сосудам.


Как появляются метастазы?
Раковые клетки проникают в просвет кровеносного или лимфатического сосуда, и с током крови или лимфы мигрируют по организму, пока не останавливаются в каком-нибудь органе или лимфатическом узле. Затем отделившаяся раковая клетка начинает активно делиться и образует метастатический очаг.
Риск появления метастазов зависит от типа и агрессивности опухоли. Высокодифференцированные опухоли метастазируют реже, а низкодифференцированные отличаются агрессивным ростом и быстрым появлением метастазов.
Среди пациентов бытует заблуждение, что метастазы могут возникать из-за проведенных процедур и вмешательств, хотя наукой доказано, что проведение пункции, химиотерапии или операции совершенно не влияет на частоту появления метастазов.
Где появляются метастазы?
Каждый тип рака имеет наиболее типичные для него места метастазирования. Это связано с особенностями кровоснабжения и лимфатической системы того или иного органа.
Ниже приведем таблицу с типичными местами метастазирования основных видов опухолей:
- Рак щитовидной железы: легкие, печень, кости, головной мозг
Рак легкого: печень, второе легкое, надпочечники, головной мозг
Меланома: кожа, легкие, головной мозг, печень
Рак молочной железы: легкие, печень, головной мозг, кости, кожа
Рак желудка: печень, канцероматоз брюшины, легкие
Рак поджелудочной железы: печень, легкие, канцероматоз брюшины
Рак кишечника: печень, легкие, канцероматоз брюшины, надпочечники
Рак почки: печень, надпочечники, легкие
Рак предстательной железы: мочевой пузырь, кости, легкие, печень
Рак тела матки: печень, легкие, канцероматоз брюшины
Есть виды рака, которые практически никогда не метастазируют, например, базальноклеточный рак кожи.
Появление метастазов предполагаемо и ожидаемо. Именно для их предотвращения и проводится послеоперационная профилактическая химиотерапия и лучевая терапии.
Чем опасны метастазы? Как проявляются метастазы?
Метастазы нарушают функционирование пораженных ими органов и существенно ухудшают общее состояние больного.
Поражение различных органов метастазами сопровождается своими симптомами.
-
Метастатическое поражение головного мозга сопровождается изменением характера, головными болями, судорогами, нарушением сна.
Метастазы в легких дают такие симптомы как повышение температуры тела, кашель с мокротой или примесью крови, боли груди, одышку.
Метастазы в печени характеризуются повышением печеночных показателей в биохимическом анализе крови, интоксикацией организма.
Канцероматоз
Отдельный вид метастатического рака - это канцероматоз.
Канцероматоз означает множественные, небольшие в диаметре метастазы, находящиеся в плевре, брюшине или на поверхности внутренних органов. Они покрывают здоровые ткани словно панцирь, отсюда и название.
В зависимости от происхождения клеток первичного очага, канцероматоз делится на:
1. Карциноматоз (метастазы развились из эпителиальных клеток - карциномы).
2. Саркоматоз (метастазы развились из соединительно-тканных клеток, саркомы).
Лечение метастазов
Лечение метастатического рака зависит от типа опухоли, ранее проведенного лечения и общего состояния больного.
Сегодня в арсенале онколога есть множество методов лечения метастатического рака. Сюда относятся: химиотерапия, таргетная терапия, лучевая терапия, иммунотерапия и гормональная терапия метастатического рака.
При лечении метастатического рака для каждого больного выбирают наиболее подходящий, индивидуальный метод терапии, позволяющий с минимальными побочными эффектами успешно бороться с метастазами.
Например, если метастаз одиночный и поддается оперативному лечению, необходимо его удалять. Также, при размере одиночного метастаза менее 5 см возможно применение технологии гамма-нож или кибер-нож. Этот метод радиотерапии позволит убрать метастаз без проведения операции направленным гамма-лучом, который будет сконцентрирован на метастазе, и даст минимальное воздействие на здоровые ткани. Гамма-нож и кибер-нож, зачастую, используют при лечении опухолей головного мозга (глиобластома, астроцитома), а также метастазах в головной мозг, опухолей различных локализаций.
Лучевая терапия при лечении метастатического рака применяется редко. Чаще всего лучевую терапию применяют для лечения болевого синдрома при метастатическом поражении костей. Всего несколько сеансов могут полностью купировать болевой синдром и избавить больного от необходимости приёма обезболивающих средств.
Если же метастазы неоперабельны и поражают сразу несколько органов, применяется системное лечение. Системное лечение подразумевает проникновение в различные ткани и органы организма. К системному лечению метастатического рака относятся: химиотерапия, таргетная терапия, иммунотерапия и гормональная терапия.
При метастатическом гормоночувствительном раке молочной железы используют гормональную терапию. Она позволяет бороться с раком, не усугубляя плохое самочувствие онкобольной. Такой же подход используют при гормоночувствительном раке яичников и эндометрия.
Основной целью проведения химиотерапии, таргетной терапии и иммунотерапии, является облегчение симптомов заболевания и продление жизни больному. С этой целью в современной онкологии используются специальные щадящие схемы лечения, позволяющие найти "золотую середину" между противоопухолевым эффектом и тяжестью побочных явлений.
Если самочувствие пациента с метастатическим раком не позволяет провести противоопухолевую терапию, то необходимо применить паллиативную и симптоматическую терапию. Многие исследования доказали, что паллиативная терапия при запущенных стадиях рака более предпочтительна, чем противоопухолевая, и даёт большую длительность жизни больного.
Паллиативная терапия при метастатическом раке позволит поддержать организм больного и компенсировать все его жизненно важные функции. Симптоматическая терапия при метастатическом раке включает в себя гепатопротективную терапию (поддержка печени), кардиотропную терапию (поддержка сердца), дезинтоксикационную терапию (удаление токсинов из организма), а также обезболивающую терапию.
Метастатический плеврит становится следствием злокачественных процессов в организме различных локализаций. Для патологии характерно быстрое прогрессирование — буквально за несколько месяцев может наступить летальный исход, если не предпринять необходимых лечебных мер. Поговорим о метастазах в плевре подробнее.

О метастатическом плеврите легких
Метастатический плеврит – это осложнение, возникающее на фоне первичного злокачественного образования, продуцирующего метастазы на плевру. Это явление настолько частое, что после обнаружения ракового образования в некоторых органах, онкологи начинают поиск характерной для выпота симптоматики.
В зависимости от признаков, метастатический плеврит условно разделяется на несколько категорий:
- По характеру течения заболевания он может быть гнойным, сухим или экссудативным. Последний вид более всего присущ онкологическим заболеваниям, когда жидкость скапливается в плевральной полости.
- Злокачественный выпот бывает одно- или двухсторонним.
- Экссудат может образовываться быстро или медленно.
- Вторичный процесс образования опухолей может быть диффузным, узловым или диффузно-узловым.
- Распространение болезни носит диффузный или ограниченный характер.
В нормальном состоянии, между плевральными листками имеется примерно 1.5 – 2 мл лимфатической жидкости , а метастатический плеврит приводит к нарушению проницаемости слоев париетальной и висцеральной плевры легких, что вызывает накапливание большого количества жидкости в плевральной полости. При метастатической патологии такое накопление происходит довольно быстро и сопровождается выпотом геморрагического характера, что характерно именно для ракового плеврита.
- Такое состояние довольно опасно, поскольку приводит к большим потерям электролитов и белковых соединений, удаляемых с плевральной жидкостью, а помимо этого постоянное выделение плеврального выпота приводит к давлению на легкое и его смещению к центру и вверх.
- Если такие процессы происходят длительное время, резко снижается способность распрямления легкого в естественное состояние, даже при условии постоянного откачивания плеврального выпота.
- Изменение нормальной геометрии пораженного легкого может повлиять и на другие органы. Под давлением смещенного больного органа, нередко происходит смещение здорового, что приводит к развитию дыхательной недостаточности. Страдает также и сердце – давление на него часто приводит к его смещению и возникновению сердечной недостаточности.
- Помимо чисто физиологических нарушений, метастатический плеврит может спровоцировать воспаление легких и трахеобронхит. Нередко наблюдаются поражения перикарда, брюшной области и двустороннее поражение плевры.
Принцип развития и пути распространения метастазов
В мире ежегодно раком молочной железы заболевает более полумиллиона женщин, у 50 тысяч на момент выявления первичной опухоли уже имеется плевральный выпот.
Существует корреляция между размером опухоли молочной железы и вероятностью развития плеврита после радикального лечения рака:
- при опухоли до 5 см метастатический плеврит отмечается только у 6,5%;
- при опухоли более 5 см — уже у четверти женщин.
👩🏻⚕️ Но основным фактором, определяющим вероятность возникновения метастазов, является степень злокачественности рака: чем выше степень, тем больше вероятность развития метастазов. Чаще плеврит возникает на стороне опухоли молочной железы, что обусловлено распространением раковых клеток по сосудам, отходящим от молочной железы.
Метастатический плеврит, или вторичное злокачественное поражение плевры, — это непосредственное осложнение онкозаболеваний внутренних органов. Оно может быть связано с локализацией раковых опухолей в близлежащих тканях либо отдаленных анатомических структурах.
Метастазы в плевру проникают по следующим транспортным путям:
- Имплантационный. Онкоклетки попадают в орган, врастая из расположенных поблизости онкоочагов.
- Лимфогенный. Злокачественный процесс заносится в плевральную оболочку с лимфой.
- Гематогенный. Атипичные элементы попадают в орган с кровотоком.
Гистологический анализ позволяет уточнить диагноз и помочь в поисках первичного онкоочага, если он неизвестен.
Основными причинами патологии считаются следующие:
- Метастазы опухоли поражают лимфоузлы, препятствуют нормальному течению жидкости. В результате, она скапливается в полости плевры.
- Сосудистые стенки плевры становятся тонкими, увеличивая ее проницаемость.
- Бронхиальные пути оказываются перекрыты разрастающейся опухолью, также провоцируя скопление экссудата.
Возможными причинами нередко становятся операции по частичному удалению легкого, а также лучевая терапия. Существуют и другие патологии, вызванные механическим или химическим воздействием.
Характерные симптомы

Метастатический плеврит на рентгене легких
В нормальном состоянии капилляры реберных артерий вырабатывают жидкость. Она смазывает плевру и облегчает процесс дыхания. Для поддержания баланса этими же капиллярами жидкость выкачивается.
Развитие вторичного опухолевого процесса в плевре или лимфатических узлах средостения приводит к нарушению механизма нормального оттока. В результате экссудат начинает скапливаться в плевральной полости, и начинаются проявляться первые признаки метастатического плеврита.
🔥 Основным симптомом плеврита выступает назойливый кашель.
Появление метастатического выпота в плевре происходит под влиянием следующих патологических отклонений:
- в результате метастатического поражения плевры увеличивается проницаемость ее капилляров;
- лимфоузлы поражаются опухолью, что приводит к уменьшению оттока лимфы из плевры;
- функциональная дисфункция грудного лимфатического протока;
- лишняя жидкость образуется по причине нарушения в питании онкобольных – снижается белок и сыворотка в крови, развивается гипопротеинемия.
Клиническое проявление вторичного опухолевого процесса в плевре имеет достаточно разнообразно. Начальная стадия может иметь схожесть с сухим плевритом. Пораженная сторона проявляет себя болями, шумами, асимметрией дыхательных движений. Дальше происходит быстрое накопление экссудата геморрагического характера.
Протекание опухолевого плеврита может быть прогрессирующим. При этом течении обнаруживают геморрагический экссудат, что говорит о дисфункции микроциркуляций сосудов, вызванной поражением опухолью стенок сосудов.
Возможно, вначале выпот будет серозным, а кровянистость появляется в дальнейшем. Если после аспирации серозной жидкости ее накопление происходит слишком быстрым, то протекание патологии называют торпидным.
В отсутствии лечения состояние человека существенно ухудшается. Одышка приобретает выраженный характер и не исчезает после продолжительного отдыха. Из-за дыхательной недостаточности пациент не способен вести длительный разговор. В этот период слабеет и хрипнет голос.
- Смещение легкого провоцирует дисфункцию сердца. Запущенный метастатический плеврит характеризуется тахикардией и незначительным падением артериального давления.
- На последней стадии развития патологии пациент делает в минуту не более 12 вдохов (норма — 16-20). У больного человека вены напряжены. Для дыхания пациент на этой стадии задействует брюшные мышцы.
- Снижение концентрации кислорода в организме провоцирует неврологические расстройства. Метастатический плеврит на поздних стадиях развития нередко сопровождается паническими атаками и психомоторным возбуждением.
Диагностика
Цитологическое исследование плевральной жидкости на опухолевые клетки (содержание эритролитов более 1 млн/мм3) является важным методом диагностики. Получение при плевральной пункции геморрагического экссудата с высокой степенью вероятности свидетельствует об опухолевой этиологии выпота. Частота обнаружения опухолевых клеток при этом достигает 80–70%.
На основании цитологического исследования плевральной жидкости часто удается определить морфологический тип первичной опухоли.
Накопление жидкости в плевральной полости приводит к сдавлению легкого, смещению средостения, что в свою очередь вызывает усиление одышки, нарушение дыхательной и сердечной деятельности. Часто плеврит, являясь единственным проявлением опухолевого процесса, может быть причиной смерти больного.
Осложнения
Вероятность развития осложнений при метастатическом плеврите напрямую зависит от характера раковой опухоли. Часто при патологии возникают спайки в плевральной полости, что приводит к появлению дыхательной недостаточности. Течение воспалительного процесса в местных тканях создает условия для присоединения вторичной инфекции. В итоге возникают бронхиты, туберкулез легких и иные заболевания дыхательной системы.
🚫 Вероятность рецидива метастатического плеврита после лечения крайне высока. Причем полость сравнительно быстро заполняется новым экссудатом.
Лечение
Независимо от сложности заболевания метастатический плеврит должен пройти лечение, проводимое комплексно. Основной целью терапии является недопущение повторных рецидивов. В начальной стадии лечения плевральная полость очищается от экссудата. После удаления жидкости проблемные ткани подвергаются инъекциям со склерозирующими составами, или же выполняется внутривенная химиотерапия.
Оба способа достаточно эффективны для снижения риска повторного развития заболевания . Химиотерапия осуществляется с помощью цитостатических препаратов. При успешной коррекции раковой опухоли, общее состояние у 65% больных улучшается, а 35% — полностью избавляются от злокачественного образования.
Применение склеротирующих лекарств – Доксициклина или Хлорохина, позволяет создать в лепестках дополнительные спайки. Они создают своеобразную преграду, препятствующую поступлению жидкости. Данная процедура называется химическим плевдорезом, при котором лекарство вводится непосредственно в плевральные ткани. Положительные результаты наблюдаются у 55-85% пациентов, но окончание процедуры сопровождается сильными болями с области груди.
В лечении метастатического плеврита применяют внутриплевральную биотерапию, которая предусматривает введение интерлейкина-2 в полость. Процедура проводится в течение 10-14 дней. Положительный результат от внутриплевральной биотерапии наблюдается у 80% пациентов.
Для улучшения состояния пациентов на поздней стадии развития раковой опухоли показана иммунотерапия LAK-клетками, или активированными лейкоцитами. Процедура проводится в течение 5-7 дней. LAK-клетки вводятся непосредственно в плевральную полость.
При необходимости последнюю процедуру дополняют рекомбинантным интерлейкином.
При выраженном двустороннем опухолевом плеврите, а также в случае плеврита и перикардита (скопление жидкости вокруг сердца) целесообразно одновременное удаление жидкости из обеих полостей для профилактики нежелательного смещения средостения.
- Лечение больных опухолевым плевритом заключается в осушении плевральной полости, а также в подавлении злокачественного плеврального выпота.
- Уменьшение (прекращение) накопления жидкости достигается с помощью системной (внутривенной) химиотерапии, внутриплевральным введением противоопухолевых и иммунных препаратов.
- В особо сложных случаях и при химичувствительнях опухолях проводится системная химиотерапия.
- Эффект такого лечения отмечается в 70-80% случаев, причем у 40% больных удается достичь полного излечения.
🚫 Однако даже после этого требуется регулярное профилактическое наблюдение у лечащего врача в течение длительного времени
Прогноз (сколько живут)
К сожалению, исход метастатического поражения плевры редко бывает оптимистичным. Большинство пациентов погибает после обнаружения диагноза в течение ближайших нескольких месяцев. Только раннее обнаружение как первичного, так и вторичного злокачественного процесса и своевременное лечение с помощью плевропневмонэктомии и комбинированной химиотерапии может дать шанс в 17–25% клинических случаев на преодоление 5-летнего порога выживаемости.
Метастазы и рецидивы злокачественного процесса означают сомнительный прогноз для жизни человека, поэтому в подобных случаях ему присваивается пожизненная группа инвалидности. Она предоставляет пациенту определенные льготы — назначение пенсии от государства, право на бесплатные лекарственные препараты, лечение и т.д.
Для получения группы нетрудоспособности человек должен обратиться по направлению онколога в бюро МСЭ (медико-социальная экспертизы) и предоставить необходимый пакет документ, включающий выписку из истории болезни, результаты требуемых диагностических обследований, паспорт, трудовую книжку.
Комиссия рассматривает каждый клинический случай в индивидуальном порядке в присутствии пациента и выносит свой вердикт. Если человек ввиду общего самочувствия не может посетить экспертизу, представители бюро МСЭ приедут к нему на дом либо проведут консилиум заочно при условии, что на нем будет находиться родственник или другое доверенное лицо больного.
Первый и принципиально важный вопрос, который возникает при обнаружении плеврального выпота неясной этиологии — какова причина его возникновения: инфекционный воспалительный процесс либо первичное или вторичное опухолевое поражение плевры? Этот вопрос необходимо ставить каждый раз при визуализации выраженного плеврального выпота, не укладывающегося в клиническую картину рабочего диагноза, в том числе и при отсутствии диагностированного онкологического процесса или указаний на него в анамнезе. УЗИ грудной клетки обладает высокой чувствительностью в выявлении метастазов на плевре, их надо только найти.
Злокачественные плевральные выпоты эхографически часто не отличаются от гидроторакса, поскольку также имеют однородную анэхогенную структуру без видимых при поверхностном осмотре признаков опухолевого процесса. Редко, в основном при длительном существовании выпота, в его структуре лоцируются единичные тонкие нити, как правило, отходящие от нижнего края легкого и свободно оканчивающиеся в анэхогенной жидкости. Листки плевры вне очагов метастазирования имеют нормальный вид тонкой и гладкой эхогенной линии.
В онкологическом плане всегда должны настораживать двусторонние выпоты без клиники недостаточности кровообращения, особенно в сочетании с выпотом в полости перикарда, даже при отсутствии видимых на первый взгляд признаков метастазирования. В подобной ситуации требуется тщательный осмотр всех отделов плевральной полости и плевры для исключения ее очаговых изменений, которые при канцероматозе могут иметь незначительные размеры и не бросаться сразу в глаза. При выпотах, подозрительных на злокачественное происхождение, необходимо оценивать также состояние легкого на предмет обтурационного ателектаза или периферического новообразования.
Возможность визуализации объемного образования на плевре зависит от его размера и локализации. Другие ультразвуковые признаки, такие как количество, форма, эхогенность и эхоструктура, более важны для оценки первичного или вторичного характера поражения плевры и определения органопринадлежности опухоли.
Естественно, что легче обнаружить более крупные образования, но на фоне аиэхогенного содержимого можно увидеть даже мелкие пристеночные очаги диаметром 0,5 см, главное знать, где их искать.
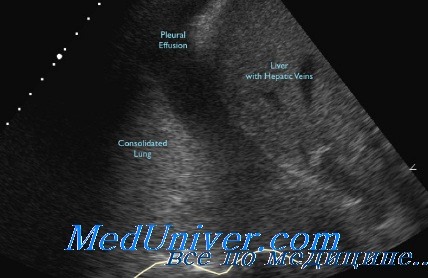
Обычно поиск плеврального выпота начинают со сканирования задних и задне-боковых отделов плевральной полости, где скапливается наибольшее количество жидкости и ее легче диагностировать. Обнаружив значительный плевральный выпот и поставив метку для пункции, врач может прекратить исследование, не осмотрев все доступные для визуализации отделы плевральной полости. Это служит наиболее частой причиной ложноотрицательной диагностики метастатического поражения плевры.
При плевральном выпоте неизвестной этиологии нельзя ограничиваться поверхностным осмотром только задних и боковых отделов плевральной полости, а следует особенно тщательно исследовать ее передне-нижние отделы, куда обычно редко заглядывают при проведении УЗИ грудной или брюшной полости. По результатам нашего исследования, наиболее частой локализацией плевральных метастазов является медиастинальная плевра, особенно по контуру сердца, диафрагмальная плевра на переднем скате диафрагмы и область передних реберно-диафрагмальных синусов. В этих отделах метастазы возникают в первую очередь и наиболее часто. На костальной плевре по задней и боковой поверхности грудной стенки вторичные очаговые образования появляются уже позже.
Метастазы отчетливо лоцируются на анэхогенпом фоне выпота в виде расположенных на плевре множественных средне- или гипоэхогенных очагов различной формы. Для них наиболее характерна именно множественность поражения. Они могут находиться в непосредственном контакте друг с другом или разделяться плевральной жидкостью.
В пользу метастатического поражения неоспоримо говорит поражение как минимум двух листков плевры, чаще медиастинальной и диафрагмальной. При УЗИ уверенно выявляются очаги от 5—8 мм в зависимости от локализации. Более мелкие просовидные очаги, особенно на висцеральной плевре, недоступны ультразвуковой визуализации и диагностируются только при торакоскопии с биопсией. Это инвазивное, но высокоинформативное исследование часто вносит ясность в генез мелкоочагового поражения плевры.
Для метастатического плеврита характерно упорно рецидивирующее течение с быстрым восстановлением первоначального объема жидкости после ее пункционного удаления. Скапливающаяся жидкость по-прежнему остается анэхоген-ной и не сопровождается адгезивными изменениями на плевре. При отсутствии данных за метастатическое поражение плевры по результатам первого УЗИ и отрицательных результатах проведенного онкологического обследования других органов подобное течение экссудативного плеврита должно служить основанием для повторного, более тщательного исследования плевральной полости на наличие метастазов, желательно после накопления большего объема выпота с обязательным осмотром медиастиналыюй плевры и переднего реберно-диафрагмального синуса.
Отсутствие цитологического подтверждения злокачественной этиологии выпота или отрицательные данные компьютерной томографии грудной клетки на предмет новообразований на плевре не должны служить причиной отказа от проведения повторного УЗИ для поиска метастатических очагов. Цитологическое исследование пунктата в большинстве случаев неспецифично и не всегда выявляет атипичные клетки даже при массивном вторичном поражении плевры. Рентгенологическое исследование не информативно в диагностике плевральных метастазов, а компьютерная томография не всегда может обнаружить небольшие очаги. В связи с этим УЗИ грудной клетки является оптимальным и наиболее информативным методом диагностики метастатических изменений на плевре.

-
4 минут на чтение

Метастатический плеврит развивается как осложнение раковой опухоли, поражающей легкие, молочные железы, желудок, поджелудочную железу. Патология характеризуется течением воспалительного процесса в тканях плевры. Раковый плеврит требует комплексного лечения, предусматривающего прием лекарственных препаратов и химиотерапию.
- Причины
- Симптомы
- Диагностика
- Лечение
- Осложнения и прогноз
При своевременном вмешательстве прогноз при этой патологии благоприятный.
Причины
Плевра, или листки, покрывает стенки грудной клетки и легких. Эта часть организма облегчает дыхание. Последнее обеспечивается за счет жидкости в плевральной полости. У здорового человека объем экссудата постоянно регулируется капиллярами и не превышает 2 мл.
Раковая опухоль ухудшает проницаемость клеток плевральной полости, вследствие чего нарушается микроциркуляция жидкости в проблемной зоне. Постепенно экссудат скапливается в плевральной полости.
При поражении листков снижается концентрация солей и белков в крови. А рост объема жидкости способствует увеличению плевральной полости, из-за чего уменьшаются размеры легких. Развитие описанных процессов вызывает затрудненное дыхание у пациента.
- Онкопульмонология
![]()
Наталья Геннадьевна Буцык- 5 декабря 2019 г.
По мере смещения легкого из-за давления, что оказывает плевра, патологический процесс затрагивает сердечно-сосудистую систему (аорту, сердце).
Метастатический плеврит характеризуется постепенным накоплением слизи в дыхательных путях. В этой среде начинают размножаться патогенные микроорганизмы, что провоцирует развитие пневмонии, бронхита и иных воспалительных патологий.
Чаще заболевание возникает на фоне рака легких, лимфоидной ткани, яичников и молочных желез (у женщин). Реже ткани полости воспаляются на фоне запущенных новообразований в поджелудочной железе и желудке.
В процессе развития злокачественной опухоли происходит постепенное замещение здоровых тканей легкого раковыми клетками. В этот период возникает воспалительный процесс и отек, провоцирующие появление плеврита и ряда других тяжелых осложнений.
Вероятность развития патологии зависит от наличия предрасполагающих факторов. Метастатический плеврит возникает на фоне:
- раковой опухоли, давшей метастазы в лимфоузлы, что осложняет ток жидкости (скапливается в плевральной полости);
- истончения либо дефектов сосудистых стенок, из-за чего повышается проницаемость плевры;
- разрастания опухоли, перекрывающей бронхиальные пути (провоцирует повышение концентрации жидкости в плевральной полости);
- снижения онкотического давления, что также провоцирует скопление экссудата.
Среди возможных причин развития плеврита выделяют операции по удалению части легкого и лучевую терапию. Также заболевание возникает в виде осложнения плевродеза. Последний представляет собой одну из разновидностей патологии, вызванной химическим либо механическим воздействием. Подобные манипуляции проводятся с целью предотвращения рецидива плеврального выпота.
Симптомы
О наличии патологии свидетельствуют следующие признаки:
- частая одышка даже при незначительных нагрузках;
- сухой кашель (иногда появляется небольшое количество мокроты);
- повышенная утомляемость;
- усталость.
Характер клинической картины меняется по мере прогрессирования патологического процесса. Плевральная полость из-за повышения концентрации экссудата сдавливает легкое, из-за чего меняется анатомическая форма последнего.
В этот период развивается дыхательная недостаточность, характеризуемая постоянным ощущением нехватки воздуха.
Пациенты при метастатическом плеврите не способны вдохнуть полной грудью из-за смещения легкого. Недостаток кислорода приводит к гипоксемии. Нехватка воздуха заставляет организм задействовать в процессе дыхания другие мышцы. Течение плеврита вызывает побледнение или посинение кожных покровов (особенно страдают носогубный треугольник и ногтевое ложе).
Снижение концентрации кислорода в крови негативно сказывается на состоянии нервной системы. Дисфункция последней объясняется постепенным повышением концентрации углекислого газа в организме. В результате пациенты испытывают проблемы с засыпанием, в течение дня — сонливость. Также при поражении нервной системы учащаются головные боли.
В отсутствии лечения состояние человека существенно ухудшается. Одышка приобретает выраженный характер и не исчезает после продолжительного отдыха. Из-за дыхательной недостаточности пациент не способен вести длительный разговор. В этот период слабеет и хрипнет голос.
Смещение легкого провоцирует дисфункцию сердца. Запущенный метастатический плеврит характеризуется тахикардией и незначительным падением артериального давления.
Читайте также:


