Метахронный рак молочной железы прогноз сколько с этим живут

-
4 минут на чтение

Метахронный рак относится к редким типам заболеваний, характеризующихся развитием злокачественных опухолей. При отсутствии терапии на первых стадиях развития прогноз неблагоприятный, так как патологический процесс затрагивает многие органы и системы.
- Общее представление
- Какие органы и ткани поражает
- Виды
- Провоцирующие факторы
- Клиническая картина
- Диагностика
- Методы лечения
- Осложнения
- Прогноз
Общее представление
Метахронный рак относят к одной из форм двухстороннего поражения. Новообразования формируются на парных или с одинаковой гистологической структурой органах. В первую очередь он формируется только на одном, а спустя некоторое время распространяется и на парный орган.
Заболевание встречается с одинаковой частотой как у мужчин, так и у женщин в возрасте от 35 лет.
Какие органы и ткани поражает
Особенностью метахронного рака является то, что патологический процесс распространяется на парне органы. Развитию образований подвержены почки, легкие, молочные железы, яичники.
Кроме этого, развитию новообразования подвержены маточные трубы, бронхи, мочеточники, надпочечники.
Вариантов развития патологии существует множество. Но специалисты выделяют только два основных типа: метахронный и синхронный.
В первом случае поражение обоих органов происходит с большим интервалом. При этом после образования одной опухоли проходит от полугода до года. В этом случае устанавливается первично-множественный метахронный рак.
Но если время между возникновением новообразований составляет менее 6 месяцев, устанавливается первично-множественный синхронный рак.

- Общее
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
В результате множества различных вариантов развития патологии специалисты выделяют метахронно-синхронный и синхронно множественный.
В свою очередь, первично-множественный рак подразделяют на:
- Образования злокачественного типа, сформированные в одном органе.
- Раковые опухоли, поражающие симметричные органы.
- Новообразования без определенной систематизации.
- Сочетание солидных и системных образований.
Кроме этого, подобные опухоли способны сочетаться с доброкачественными образованиями.
Определение типа заболевания позволяет подобрать правильный курс терапии и исключить развитие осложнений.
Провоцирующие факторы
Специалистами не установлено точных причин развития патологии. Но выделен ряд провоцирующих факторов.
Считается, что главным из них является генетическая предрасположенность. Также ученые считают, что новообразования подобного типа возникают в результате воздействие вредных веществ и облучения.
Это могут быть химические или токсические вещества. В группу риска входят люди, работающие на вредном производстве.

- Общее
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
К провоцирующим факторам также относится курение, употребление спиртных напитков, проживание в районах с неблагоприятной атмосферой, неправильное питание, травмы.
По мнению специалистов, мутация клеток может происходить на фоне уже имеющегося образования доброкачественного течения.
Клиническая картина
Симптомы метахронного рака разнообразны, но на первой стадии развития не проявляются. На ранних этапах возникают общие признаки, которые сопровождают любое новообразование злокачественного характера. К ним относятся слабость, головные боли, головокружение, снижение аппетита, потеря веса.
По мере увеличения размеров образования в зависимости от его локализации возникают специфические признаки. У пациентов наблюдаются желтушность кожных покровов, нарушение работоспособности пищеварительной системы, болезненные ощущения в области локализации очага патологического процесса.
Среди симптомов наблюдаются бессонница, анемия, изменение цвета каловых масс, понос, тошнота и рвота. Пациенты жалуются на повышенную потливость, стремительное снижение веса.
При достижении новообразования больших размеров возникают признаки интоксикации, выражающиеся в ухудшении состояния, сонливости, чрезмерной слабости.
Диагностика
Установление точного диагноза затруднено, так как метахронный рак часто маскируется под другие заболевания.
При появлении симптомов специалист проводит внешний осмотр, устанавливает имеющиеся жалобы и назначает инструментальные и лабораторные методы диагностики.
В первую очередь пациенту следует сдать кровь на установление наличия онкомаркеров, воспалительного процесса и степени поражения внутренних органов.
Для определения локализации очага патологического процесса и выявления метастатических поражений используются ультразвуковое, эндоскопическое исследование, рентген с применением контраста.
Каждый человек знает о том, что рак представляет собой весьма опасное заболевание, особенно если оно диагностируются на поздней стадии. Одной из разновидностей данного недуга является метахронный рак. Но что же он собой представляет? Метахронный рак - это одна из трех форм так называемого двустороннего рака желез или органов, которые в человеческом организме располагаются попарно, например с правой и левой стороны одной системы, или же опухоли, которые обладают одинаковой гистологической структурой. Ниже вы более подробно сможете ознакомиться с данным понятием, возможными причинами развития заболевания, а также с симптомами.
Общее описание
Говоря о том, что такое метахронный рак, следует обратить внимание на то, что изначально новообразование появляется на каком-то отдельном органе, а спустя небольшое время оно образуется и на втором органе, если имеется парный. Вторичные узелки заболевания обладают значительно меньшим размером по сравнению с первичным. Весьма часто метахронный рак диагностируют в молочных железах, в легких, а также в желудочно-кишечном тракте. Также на практике встречаются случаи лимфопролиферативных болезней.
Что такое метахронное течение рака, откуда берется болезнь?
Продолжаем рассматривать особенности данного онкологического заболевания. Что это - множественный метахронный рак? Это такая форма онкологии, которая обладает 2-6 первичными узлами опухоли. Первичное новообразование при этом может сформироваться в одном органе, а другая опухоль образуется в другом органе. Третий узел может вновь образоваться на первом органе. Таких комбинаций первично-множественного метахронного рака существует множество.
Вообще под данным понятием понимается процесс, во время которого поражаются обе молочные железы. Однако часто встречаются на практике случаи, когда вторая молочная железа поражается только лишь через год после диагностирования опухоли на первой.
В области медицины встречались различные случаи первично-множественного метахронного рака. Например, у пациентов было 6 разных злокачественных процессов, которые протекали с неодинаковой продолжительностью ремиссии. Среди специалистов имеется предположение, что подобная ситуация начинает развиваться при раннем обнаружении изначального очага и использовании преимущественно паллиативных или щадящих методов терапии, то есть без иссечения самой опухоли.
Кроме того, ученые проводили исследования, благодаря которым удалось выявить, что наличие отдельных показателей активности ферментов предоставляет возможность определения групп риска. Новообразования при первичном метахронном раке появляются с немалым интервалом. Если данное заболевание будет выявлено на ранней стадии развития, а среди методов терапии будет подобран наиболее радикальный, то прогноз выживаемости является весьма благоприятным для человека.

Статистика говорит о том, что при первично-множественном метахронном раке (по МКБ-10 его код - C97) чаще всего вторая опухоль образуется в течение 5-10 лет после первой. Огромную роль также играет длительность интервала между появлением этих новообразований. Ученые полагают, что если через 5 лет наблюдений и при условии нормального самочувствия пациента образовался новый очаг, то имеет место первично-множественный метахронный рак молочной железы или другого органа.
Причины
Что же является причиной развития данного заболевания? Конкретных причин развития метахронного рака до сих пор не выявлено. Медики до сих пор осуществляют исследования о возможности влияния химиотерапии и лучевого облучения. Также имеются доводы о негативном воздействии дооперационного лечения, тогда как послеоперационная химиотерапия, а также облучение не способны оказать такого эффекта.
Метахронный рак молочной железы или других органов может возникнуть по причине курения, так как это является провоцирующим фактором развития любых онкологических процессов. Именно поэтому в целях профилактики онкологи пациентам рекомендуют отказаться от данной пагубной привычки.
Вообще причиной возникновения первично-множественной опухоли принято считать генетическую мутацию, которая возникает из-за некоторых факторов. Всего принято выделять три разновидности неоплазии:
- Опухоли, которые возникли по причине внезапной соматической мутации.
- Новообразования, сформировавшиеся вследствие индуцированной соматической мутации.
- Опухоли, которые являются результатом генетических мутаций, передающихся по наследству.
Весьма часто эти разновидности мутаций между собой могут сочетаться, а также вероятны их различные комбинации. Главными причинами возникновения таких мутаций являются:
- Проживание в неблагоприятных экологических условиях, например при сильной задымленности воздуха, при большом количестве химических отходов в водоемах и др.
- Вредная работа, например на химическом заводе, на атомном предприятии.
- Частые исследования человеческого организма при помощи рентгеновских лучей.
- Нарушение в питании, в частности чрезмерное употребление генно-модифицированной продукции, а также полуфабрикатов.
- Разные методы терапии, например химиотерапия и лучевая терапия.
- Ряд различных иммунодефицитных заболеваний.
- Ряд эндемических болезней.
- Неправильная работа гормональной системы.
Методы диагностики
К появлению онкологического заболевания необходимо относиться серьезно. Онкологи никогда не исключают возможности развития первично-множественного вида рака. Именно поэтому они проводят дополнительные диагностические меры. Например, если у представительницы прекрасного пола был диагностирован рак левой или правой молочной железы, то врачи регулярно будут проверять состояние и другой. Кроме того, особое внимание уделяется состоянию органов всей мочеполовой системы.
Те пациенты, которые страдают онкологическими недугами, регулярно должны посещать лечащего специалиста, сдавать требуемые анализы и проходить назначенную специалистом диагностику. Что касается диагностических процедур, то определить онкологическое заболевание можно при помощи следующих методов:
- Анализ мочи.
- Регулярная сдача крови.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Рентген.

Параллельно с этим немаловажную роль также играет и устный сбор анамнеза. Онколог расспрашивает пациента о длительности симптомов, интенсивной болезненности, возможных причинах развития такой симптоматики, а также о генетической предрасположенности к целому ряду болезней. Специалист должен также узнать информацию о повседневной жизни больного, условиях его трудовой деятельности и об условиях окружающей среды того места, где он проживает. Также следует расспросить больного о наличии иммунодефицитных болезней и состоянии иммунной системы.
К большому сожалению, диагностика злокачественных онкологических заболеваний до сих пор часто производится лишь на поздней стадии болезни. В большинстве случаев это происходит по причине того, что пациенты очень поздно обращаются к специалисту за помощью. Иногда заболевание никак себя не проявляет, поэтому на ранних стадиях человек почти не ощущает никаких сильных изменений в собственном организме.
Лишь на поздней стадии больной начинает ощущать плохое самочувствие, жалуется на болезненность, а также на резкое ухудшение всего состояния. Иногда при наличии определенных симптомов пациенты не обращаются к онкологу, надеясь на то, что эти признаки пройдут самостоятельно в скором времени. Однако таким образом они лишь усложняют и без того плачевную ситуацию, а заболевание начинает прогрессировать дальше.
Синхронный и метахронный
Если у пациента были обнаружены две или более опухоли или же второе новообразование было диагностировано в течение полугода после первого, то в данном случае речь идет о синхронном раке. Если после диагностики вторая и последующие опухоли появились через 6-12 месяцев после выявления первой, то это говорит о метахронной форме рака. Кроме того, у одного пациента множественные опухоли могут быть диагностированы последовательно неоднократно, иногда после синхронного сочетания. В этом случае говорят о синхронно-метахронном раке или метахронно-синхронном.
Первично-множественные опухоли также подразделяются на следующие разновидности:
- Злокачественные множественные новообразования, которые возникли на одном органе.
- Злокачественные опухоли, которые появились в симметричных или парных органах, например грудные железы или почки.
- Злокачественные опухоли разных органов без конкретной систематизации.
- Сочетания системных и солидных злокачественных опухолей.
- Сочетание злокачественных новообразований с доброкачественными.
Особенности терапии
Терапия первично-множественной опухоли всегда должна назначаться индивидуально, учитывать некоторые факторы, например:
- Характер опухоли.
- Локализация новообразований.
- Возраст пациента.
- Стадия онкологического заболевания.
- Непереносимость определенных лекарственных препаратов.

Хирургическое вмешательство
Следует обратить внимание на то, что к хирургическому вмешательству специалисты прибегают только лишь в тех случаях, если другие консервативные способы терапии не способны принести положительной динамики, а также если стадия болезни настолько запущена, что не удается добиться положительного результата с использованием только консервативных способов терапии.
Под хирургическим вмешательством подразумевается удаление метастаз и опухоли. Оперативное лечение множественных опухолей может осуществляться одновременно, то есть во время операции удаляются сразу все новообразования и метастазы. Такая терапия также может осуществляться поэтапно, в данном случае проводится лишь несколько вмешательств по удалению новообразования.
Терапевтическое лечение
Что касается стратегии терапевтического курса терапии, то она во многом будет зависеть от состояния пациента, ведь главной целью является сохранение органа. Синхронный и метахронный рак можно вылечить при помощи медикаментозных препаратов, которые направлены на терапию онкологических болезней. Данные медикаменты должны назначаться сугубо индивидуально, в зависимости от локализации опухоли.
Кроме того, специалисты прописывают пациентам иммуностимулирующие препараты, а также витаминные комплексы, чтобы повысить иммунитет. Параллельно также назначаются обезболивающие средства, включая и на наркотической основе.
Химиотерапия
В большинстве случаев пациентам, которые страдают от онкологических заболеваний, назначается химиотерапия. Данная процедура представляет собой лечение при помощи токсинов или ядов, которые губительно воздействует на имеющиеся злокачественные опухоли.

Паллиативное лечение
О данном типе лечения принято говорить лишь в тех случаях, если удаление новообразований не привело к положительному результату. С помощью данного метода можно снизить болевую симптоматику болезни, а также оказать психологическую помощь пациенту и его семье. Основная цель такого вида терапии заключается в улучшении качества жизни больных, которые страдают смертельными, тяжелыми, неизлечимыми болезнями.
Заключение
На основе всего вышесказанного можно сделать вывод, что пациент должен следовать всем рекомендациям специалистов, принимать назначенные лекарства и витаминные комплексы, укреплять иммунную систему, сбалансированно питаться, больше времени находиться на свежем воздухе. Также следует положительно настроиться на терапию.
Здравствуйте, уважаемые читатели. Сегодня мы расскажем о раке молочной железы (РМЖ) и одном из вариантов первично-множественных форм патологии - мультицентрическом раке (МЦР). Поговорим про рак молочной железы 1 стадии, прогнозе выживаемости и выборе оптимальных методов лечения недуга.
Стадии рака и их медицинская кодировка

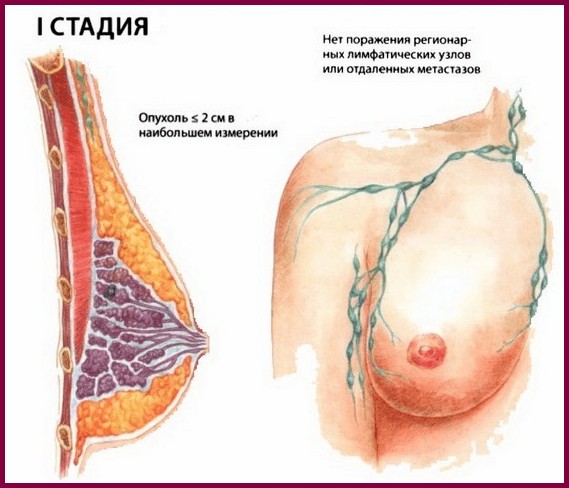
Рак грудных желез — злокачественная патология, поражающая железистую ткань бюста. После рака легких — это второе по частоте заболевание. Выделяют 4 стадии роста и развития атипичных клеток. На 1 стадии болезни:
- опухоль невелика;
- не дает метастаз;
- не проникает в близлежащие лимфатические узлы.
Кодируется медиками рак I степени, как T1N0M0:
- T — обозначает габариты опухоли, обозначение Т1 кодирует небольшую опухоль (до 2 см);
- N — определяет наличие/отсутствие пораженных лимфоузлов (цифра ноль означает, что лимфоузлы не затронуты);
- M — описывает наличие/отсутствие метастаз (цифра ноль означает, что метастаз нет).
- моноцентричным и мультицентричным;
- синхронный и метахронный рак;
- гормонозависимый и гормононезависимый рак.
В первом случае (моноцентрический рак) очаг патологического перерождения тканей один, все остальные дополнительные образования — это метастазы.
Мультицентричный рак (МЦР) имеет несколько (2 и более) узлов, не являющихся отсевом первого узлового образования. Располагаться узлы могут и в одном, и в разных квадрантах. Чаще всего один из узлов локализуется в верхне-наружном квадранте железы.
Гормонозависимые (люминальные А и В) новообразования растут при избытке эстрогенов и/или прогестерона. Лечатся с помощью гормональных средств и имеют более благоприятный прогноз, чем негормональные опухоли (HER-2 негативный и трипл негативный типы).
При раке I степени обычно специфических симптомов нет. Онкопроцесс протекает или вовсе бессимптомно, или сопровождается усилением предменструальных болей, имитируя мастопатию.
Лечение болезни
Онкология требует комплексной терапии: операция+консервативные методы. Еще недавно мультицентричный рак на любой стадии требовал радикального удаления молочной железы. Но современные исследования подтверждают возможность проведения:
- секторальная резекция;
- модифицированная радикальная мастэктомия по Маддену.
Сравнение результатов радикального лечения при I стадии патологического процесса и органосохраняющих операций не показывает достоверных различий по выживаемости пациенток. Рецидивы возникают тоже в сопоставимых пропорциях. Однако органосохраняющая операция возможно при локализации узлов в одном квадранте. И такая процедура обязательно дополняется консервативными методами лечения:
Сравнение выживаемости после операции при безрецидивном течении МЦР:
- через 5 лет составляет порядка 94% (при радикальной операции — 84%);
- через 10 лет кумулятивная выживаемость составила 82% после органосохраняющей операции; 76% — после радикальной мастэктомии;
- через 15 лет выживаемость составила 82% после органосохраняющей операции и 64% — после радикальной мастэктомии.
Эти данные требуют дополнительного исследования и уточнения. Возможно, малые расхождения в показателях объясняются недостойным объемом выборки.
При гормонозависимых видах рака (чувствительности к прогестерону или эстрогену) лечение проводят длительное (до 5-10 лет) антиэстрогеном Тамоксифеном, средствами угнетающими ароматазы (Летрозол или Анастозол).
При лечении HER-2 негативных опухолей применяется таргетная терапия — маноклональные антитела (Трастузумаб), блокирующие активность HER-2 в опухолевых клетках.
Продолжительность жизни пациентов после операции и консервативного лечения зависит от многих факторов. Основными считаются:
- диета;
- образ жизни.
Питание зависит от типа рака. Но общим фактором считается необходимость обеспечить организм полезными микроэлементами и витаминами, ускорить заживление тканей и восстановление организма после лечения, повышение противоопухолевой активности иммунной системы и исключение факторов, способствующих росту опухолевых клеток.
Для этого нужно соблюдать несколько правил:
- исключить из рациона сладости;
- снизить в меню мяса и мясопродуктов, жиров, исключить тугоплавких жиров;
- ограничить специи и соли;
- увеличить в составе блюд количество злаковых продуктов овощей и фруктов (за исключением винограда и других сильно сладких фруктов);
- витаминизировать рацион, особое внимание нужно уделить витаминам С, А И Е.
Инвалидности при раке груди
Инвалидность предоставляется больным с раковыми заболеваниями по решению МСЭК. Показаниями для присвоения группы считаются:
- радикальная операция (мастэктомия);
- частое рецидивирование;
- химио- или комбинированная терапия;
- прогрессирование заболевание при возможности лишь паллиативного лечения.
Какую группу и дадут ли ее пациентке с раком молочной I стадии, решать будет медицинская комиссия.
На этом разрешите с вами попрощаться. Надеемся, наша статья была интересной и полезной для вас. Читайте наши статьи-новинки каждый день, подписывайтесь на нашу рассылку и приглашайте друзей.
Аннотация научной статьи по клинической медицине, автор научной работы — Лепкова Н. В., Коротких И. Ю., Чулкова С. В., Егорова А. В.
Цель исследования - оценить влияние плоидности опухоли на прогноз метахронного рака молочной железы (МРМЖ). Методом лазерной ДНК-проточной цитофлуорометрии изучены новообразования у 37 женщин. Определены плоидность опухоли , индекс ДНК (ИДНК), индекс пролиферации, содержание клеток опухоли в G 0 / 1 , S и G 2 - M фазах клеточного цикла. У 3 (8,1 % ) больных опухоли были диплоидными, у 34 (91,9 % ) - анеуплоидными. Анеуплоидные опухоли в зависимости от ИДНК разделили на 4 группы: анеуплоидные с потерей хромосомного материала (ИДНК 1, 1–1 ,84); тетраплоидные (ИДНК в пределах 1,8 5–2 ,0) и многоклоновые анеуплоидные. Установлено, что продолжительность жизни у больных МРМЖ прямо пропорциональна интервалу между возникновением первой и второй опухолью. Чаще всего метахронный рак возникает в течение первых двух лет после лечения первичной опухоли у больных с многоклоновыми анеуплоидными опухолями, а реже всего - у больных с анеуплоидными опухолями с потерей хромосомного материала. Анеуплоидные опухоли с потерей хромосомного материала наиболее благоприятны в плане общей выживаемости при МРМЖ.
Похожие темы научных работ по клинической медицине , автор научной работы — Лепкова Н. В., Коротких И. Ю., Чулкова С. В., Егорова А. В.
Tumor ploidy as one of the most important predictors of metachronous breast cancer
The purpose of this study is to assess the impact of tumor ploidy on the forecast of metachronous breast cancer (MBC). There were studied neoplasms in 37 women by the method of laser DNA-running. There were defined tumor ploidy , DNA index (DI), index of cell proliferation, the content of tumor cells in G0 / 1, S и G2 M phases of the cell cycle. In 3 (8.1 % ) patients tumors were diploid, in 34 (91.9 % ) aneuploid. Aneuploid tumors depending on DI were divided into 4 groups: aneuploid with the loss of chromosomal material (DI the mitotic cycle (DI of 1. 1–1 .84); tetraploid (DI of 1.8 5–2 .0); many clonal aneuploid. It was found that life expectancy in patients with MBC was directly proportional to the interval between the first and the second tumor. Metachronous cancer occurs more often within the first two years after treatment of the primary tumor in patients with many clonal aneuploid tumor, and less often with aneuploid tumors with loss of chromosomal material. Aneuploid tumors with loss of chromosomal material are the most favorable in terms of overall survival with MBC.
Плоидность опухоли как один из важнейших факторов прогноза метахронного рака молочной железы
Н.В.Лепкова1, И.Ю.Коротких2, СВ.Чулкова2, А.В.Егорова1
Российский национальный исследовательский медицинский университет им. Н.И.Пирогова, кафедра онкологии лечебного факультета, Москва (зав. кафедрой — проф. С.Б.Петерсон);
2Российский онкологический научный центр им. Н.Н.Блохина РАМН, Москва (директор — акад. РАН и РАМН, проф. М.И.Давыдов)
Цель исследования — оценить влияние плоидности опухоли на прогноз метахронного рака молочной железы (МРМЖ). Методом лазерной ДНК-проточной цитофлуорометрии изучены новообразования у 37 женщин. Определены плоидность опухоли, индекс ДНК (ИДНК), индекс пролиферации, содержание клеток опухоли в G0/1, S и G2+M фазах клеточного цикла. У 3 (8,1%) больных опухоли были диплоидными, у 34 (91,9%) — анеупло-идными. Анеуплоидные опухоли в зависимости от ИДНК разделили на 4 группы: анеуплоидные с потерей хромосомного материала (ИДНК Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
анеуплоидных клеток в опухоли подразделяют на 7 подтипов;
— резко анеуплоидные опухоли (ИДНК более 2,15) с низкой (1-й подтип), умеренной (2-й подтип) и высокой (3-й подтип) пролиферативной активностью;
— многоклоновые опухоли — тип гистограмм, характерный для немногочисленной группы больных.
Указанные типы ДНК-гистограмм коррелируют с возрастом больных, степенью злокачественности опухоли и содержанием рецепторов стероидных гормонов и являются, как и степень злокачественности, независимым фактором прогноза [7].
По данным исследований В.Н.Богатырева, было доказано, что при раке молочной железы 72,2% опухолей анеуплоидные, а 27,8% — диплоидные [5]. Однако наиболее достоверный прогноз получают при оценке не только плоидности опухоли, но и числа клеток в S-фазе клеточного цикла. При этом большинству диплоидных опухолей свойственны более низкие темпы деления, чем анеуплоидным, пролифе-ративная активность которых бывает очень высокой [8]. L.Dressler и соавт., S.Tsutsui пришли к выводу, что у больных раком молочной железы без метастазов в регионарных лимфатических узлах независимым неблагоприятным фактором прогноза является высокая пролиферативная активность опухоли (большое число клеток в S-фазе) 9. Существует также прямая корреляция плоидности и степени злокачественности опухолей. Анеуплоидные новообразования чаще отмечают при III степени злокачественности, а диплоидные — при I и II степени. Важность подобного рода исследований определена прогностическим значением этого показателя. Так, при I степени злокачественности 5-летняя выживаемость больных раком молочной железы составляет 75%, при II степени злокачественности — 53%, а при III степени — 31%. У больных анеуплоидным раком молочной железы частота рецидивов выше, а выживаемость ниже, чем при диплоидных опухолях [12, 13].
Цель исследования — оценить влияние плоидно-сти опухоли на прогноз метахронного рака молочной железы.
Пациенты и методы
Для оценки прогностического значения показателей плоидности было проведено количественное морфологическое исследование клеток метахрон-ных опухолей молочных желез. Методом лазерной ДНК-проточной цитофлюорометрии изучены новообразования у 37 женщин. Взятие материала производили как при первичном, так и при метахрон-ном раке молочной железы. Были определены следующие параметры — плоидность опухоли, индекс ДНК, индекс пролиферации (ИП), содержание клеток опухоли в G0/1, S и G2+M фазах клеточного цикла.
Н.В.Лепкова и др. / Вестник РГМУ, 2012, №3, с. 50-53
Результаты и обсуждение
Распределение больных МРМЖ в зависимости от плоидности опухолей представлено в табл. 1. У 3 (8,1%) больных опухоли были диплоидными (ИДНК=1,0), у 34 (91,9%) — анеуплоидными. Анеуплоидные опухоли в зависимости от ИДНК разделили на 4 группы: 1-я группа — анеуплоидные с потерей хромосомного материала (ИДНК 0,05), но они подтверждают наше предположение, что больные МРМЖ с анеуплоидной опухолью с потерей хромосомного материала имеют большую общую выживаемость, чем больные с другими видами анеу-плоидной опухоли. В интервале от 3 до 5 лет после лечения первичной опухоли чаще отмечены анеуплоидные опухоли с ИДНК в пределах митотического цикла. У больных с метахронными опухолями, возникшими через 5 лет и более, первая опухоль чаще была анеуплоидной с потерей хромосомного материала — и именно эта группа больных имела наилучшие показатели 10-летней общей выживаемости (табл. 2).
Была проанализирована общая выживаемость больных МРМЖ в зависимости от плоидности опухоли. К сожалению, в анализ не вошли больные с диплоидными
Таблица 2. Плоидность опухоли при первичном раке молочной железы у больных с разными сроками возникновения метахронного рака (л=37)
Время возникновения метахронной опухоли
Плоидность опухоли 1-2 года n (%) 3-5 лет n (%) более 5 лет n (%)
Диплоидные - 2 (13,3) 1 (10)
Анеуплоидные с потерей хромосомного материала 3 (25) 5 (33,3) 5 (50)
Анеуплоидные с ИДНК в пределах митотического цикла 4 (33,3) 7 (46,7) 1 (10)
Тетраплоидные - - 1 (10)
Многоклоновые анеуплоидные 5 (41,7) 1 (6,7) 2 (20)
Всего 12 (100) 15 (100) 10 (100)
Время наЭтсщекия, годы
Рис. 2. Общая выживаемость больных метахронным раком молочной железы в зависимости от плоидности опухоли
и анеуплоидными тетраплоидными опухолями из-за малого числа подобных пациентов (3 и 1 случаи соответственно). Полученные данные представлены на рис. 2.
Полученные результаты подтверждают, что именно анеуплоидные опухоли с потерей хромосомного материала являются наиболее благоприятными в плане общей выживаемости при метахронном раке молочной железы.
Таким образом, показана четкая зависимость между определяемыми путем лазерной ДНК-проточной цитофлюорометрии показателями плоидности метах-
ронного рака молочной железы и прогнозом течения данного заболевания как в отношении возникновения второй опухоли, так и в плане продолжительности жизни в целом. Это позволяет рассматривать плоидность опухоли в качестве одного из основных факторов прогноза при данной патологии. Крайне необходимо продолжать ведущиеся в этом направлении работы в целях уточнения и повышения статистической достоверности результатов.
1. Caspersson T. Uver den chemischem Aufban der Stukturen des zellkernes // Scand Arch Physiol. 1936. V.73. Suppl.8. P.1-151.
2. Caspersson T., Auer G., Fallenius A., Kudynowski J. Cytochemical changes in the nucleus during tumor development // J. Histochem. Cytochem. 1983. V.15. P.337-362.
3. Алов И.А., Брауде А.И., Аспиз М.Е. Основы функциональной морфологии клетки. М., 1966.
4. Auer G., Caspersson T., Gustagsson S. et al. Relationship between nuclear DNA distribution and estrogen reseptors in human mammary carcinomas // Anal. Quant. Cytol. Histol. 1980. V.2. P.280-284.
5. Auer G., Fallenius A.G., Erhardt K.Y., Sundelin B. Prognostic significance of nuclear DNA content in mammary carcinomas in humans // Cancer Res. 1984. V.44. P.394-396.
6. Богатырев В.Н. Значение количественных методов исследования (морфо-метрии, проточной цитофлуорометрии, сканирующей микрофотометрии) в клинической онкологии: Автореф. дис. . докт. мед. наук. М., 1991.
7. Martinez-Arribas F., Nunez-Villar M.J., Lucas A.R. et al. The S-phase fraction of the aneuploid cell subpopulation is the biologically relevant one in aneuploid breast cancer // Breast Cancer Res. Treat. 2005. V.92. P.77-80.
8. Moureau-Zabotto L., Bouchet C., Cesari C. et al. Combined flow cytometry determination of S-phase fraction and DNA pioidy is an independent prognostic factor in node-negative invasive breast carcinoma; analysis of a series of 271 paticuts with stage 1 and 11 breast cancer // Breast Cancer Res. Treat. 2005. V.91. P.61-71.
9. Dressler L.G., Seamer L., Owens M.A. et al. DNA flow cytometry and prognostic factors in 1331 frosen breast cancer specimens // Сancer. 1988. V.61. P.420-427.
10. Tsutsui S., Ohno S., Murakami S. et al. Prognostic value of DNA ploidy in 653 Japanese women with node-negative breast cancer // Int. J. Clin. Oncol. 2001. V.16. P.177-182.
11. Керимов Р.А. Первично-множественный рак молочной железы // Маммология. 2005. №1. С.35.
12. Balslev I., Christensen I.J., Rasmussen B.B. et al. Flow cytometric DNA ploidy defines patients with poor prognosis in node-negative breast cancer // Int. J. Cancer. 1994. V.56. №1. P. 16-25.
13. Богатырев В.Н., Портной С.М., Лактионов К.П. и др. Проточная цитометрия при раке молочной железы Т1-2 N0М0: анализ 10-летних наблюдений // Мат-лы I Съезда онкологов стран СНГ, Москва, 3-6 декабря 1996 г. М., 1997. Ч.2. С.482-483.
Информация об авторах:
Егорова Ангелина Владимировна, кандидат медицинских наук, доцент кафедры онкологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И.Пирогова
Чулкова Светлана Васильевна, кандидат медицинских наук, старший
научный сотрудник отделения иммунологии гемопоэза Российского
онкологического научного центра им. Н.Н.Блохина РАМН
Адрес: 115478, Москва, Каширское ш., 24
Коротких Ирина Юрьевна, кандидат медицинских наук, старший научный сотрудник отделения опухолей женской репродуктивной системы Российского онкологического научного центра им. Н.Н.Блохина РАМН
Анеуплоидные в пределах метатического цикла Анеуплоидные многоклоновые_
Читайте также:


