Местные признаки опухоли кровотечение
Компенсаторно-приспособительные механизмы
- Приток тканевой жидкости.
Изменения в системе кровообращения
- Централизация кровообращения (поддержание оптимального кровотока в головном мозге, легких и сердце).
- Нарушение реологических свойств крови (агрегация – сладж эритроцитов и тромбоцитов, что вызывает блокаду капилляров и выключает их из кровотока).
- Метаболические изменения: ухудшение перфузии тканей, развивается гипоксия, тканевой ацидоз, нарушается микроциркуляция и функция основных органов и систем.
4. ДИАГНОСТИКА КРОВОТЕЧЕНИЙ.
Для того, чтобы выявить у больного кровотечение, нужно знать местные и общие его симптомы, применять специальные методы диагностики.
Местные симптомы кровотечения
При наружном кровотечении поставить диагноз весьма просто. Почти всегда можно выявить его характер (артериальное, венозное, капиллярное) и адекватно, по количеству вытекшей крови, определить объем кровопотери.
Несколько сложнее диагностика внутренних явных кровотечений, когда кровь в том или ином виде попадает во внешнюю среду не сразу, а через определенное время. При легочном кровотечении наблюдается кровохарканье или изо рта и носа выделяется пенящаяся кровь.
- Кровотечение из желудка, желчевыводящих путей и двенадцатиперстной кишки обычно проявляется дегтеобразным стулом – мелена.
- Малиновая, вишневая или алая кровь может появляться в кале при различных источниках кровотечения в толстой или прямой кишке.
- Кровотечение из почек проявляется алой окраской мочи – гематурия.
Наиболее сложна диагностика скрытых внутренних кровотечений. Местные симптомы при них можно разделить на 2 группы:
- обнаружение излившейся крови,
- изменение функции поврежденных органов.
Обнаружить признаки излившейся крови можно по- разному в зависимости от локализации источника кровотечения.
- При кровотечении в плевральную полость (гемоторакс) отмечается притупление перкуторного звука над соответствующей поверхностью грудной клетки, ослабление дыхания, смещение средостения, а также явления дыхательной недостаточности.
- При кровотечении в брюшную полость (гемоперитонеум) – вздутие живота, ослабление перистальтики, притупление перкуторного звука в отлогих местах живота, а иногда и симптомы раздражения брюшины.
- Кровотечение в область сустава (гемартроз) проявляется увеличением сустава в объеме, резкой болезненностью, нарушением функции. Кровоизлияния и гематомы обычно проявляются припухлостью и выраженным болевым симптомом.
В ряде случаев изменения функции органов, возникшие в результате кровотечения, а не сама кровопотеря являются причиной ухудшения состояния и даже гибели пациента. Это касается, например, кровотечения в полость перикарда. Развивается так называемая тампонада перикарда, что приводит к резкому снижению сердечного выброса и остановке сердца, хотя и объем кровопотери невелик.
Крайне тяжело для организма протекает кровоизлияние в головной мозг, субдуральные и внутримозговые гематомы. Кровопотеря здесь незначительна и вся симптоматика связана с неврологическими нарушениями. Так, кровоизлияние в бассейне средней мозговой артерии приводит обычно к контрлатеральному гемипарезу, нарушению речи, признакам повреждения черепно-мозговых нервов на стороне поражения.
Для диагностики кровотечений, особенно внутренних, большую ценность имеют специальные методы диагностики.
Рак, а вернее, злокачественная опухоль - бесконтрольное разрастание мутировавших клеток организма. Рак может возникнуть в любой ткани и органе человеческого тела - от кожи до головного мозга. Чаще всего опухоль поражает легкие, молочные железы и шейку матки (у женщин), предстательную железу (у мужчин), кожу. Существуют и другие виды рака.
Не существует универсального и на 100% эффективного лекарства от этого заболевания, но способы, которые позволяют бороться с опухолями, есть. И во многих случаях можно рассчитывать на полное излечение.
В чем опасность рака?
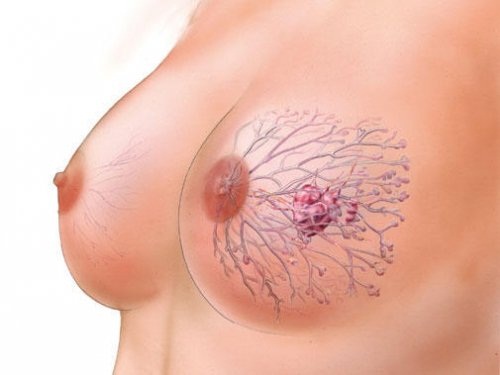
От доброкачественной злокачественную отличает не только мутагенность клеток: рак дает метастазы. которые проникают в жизненно важные органы и приводят к смерти больного. Метастазы довольно сложно удалить. Тем более, если они проникли внутрь. А нередко симптомы онкологии дают о себе знать лишь на последних стадиях заболевания.
Злокачественную опухоль несложно вылечить, но возможно это лишь на ранних этапах. Чем раньше вы обнаружите заболевание, тем проще будет вернуть здоровье. К сожалению, рак опасен именно тем, что на первых стадиях он никак себя не проявляет, и больной может вести обычный образ жизни. Когда появляются симптомы, которые вынуждают человека обратиться к врачу, рак чаще всего заходит слишком далеко.
Важно выявить признаки онкологии на первых этапах! Внимательное отношение к своему здоровью и регулярная диагностика организма позволят вам это сделать.
Существует немало видов рака. Проявляют они себя по-разному, в зависимости от стадии, особенностей организма человека, локализации (пораженного органа или ткани). В одних случаях на рак может указывать кашель, в других - сильные головные боли, в третьих - деформация или уплотнения в груди.
Есть и общие симптомы рака, которые на той или иной стадии могут себя проявить.
Общие симптомы рака:
- Общее ухудшение состояния (кахексия), подразумевающее под собой потерю веса, снижение аппетита, слабость. Нередко этот признак онкологии возникает на поздних стадиях, но может проявиться и раньше. Больной перестает питаться достаточно хорошо, меняет вкусы в еде, стремительно теряет вес из-за обезвоживания.
- Анемия. Анемию вызывают нарушения в тканях, отвечающих за выработку крови, а также различные внутренние кровотечения. Проявляет она себя в бледности кожных покровов, головокружении, общей слабости. Могут быть и обмороки.
- Повышенное потоотделение. Чаще всего наблюдается на всей поверхности кожи. Может вызывать и обезвоживание. Этот признак онкологии часто оставляют без внимания, оправдывая слишком высокой температурой воздуха, влажностью и другими факторами.
- Снижение иммунитета. При появлении рака иммунная система истощается, становится слабее и уже не противостоит другим угрозам - инфекциям, токсинам и т.д. Этот симптом рака может проявить себя даже на первых стадиях, но его, к сожалению, сложно распознать.
- Боль. Чаще всего этот симптом онкологии проявляет себя достаточно поздно - на последних стадиях заболевания, когда уже не обойтись без сильнодействующих препаратов. Но в некоторых случаях - например, при раке яичка или костей - она появляется довольно быстро.
- Желтуха. При любом достаточно тяжелом заболевании или отравлении токсинами печень перестает выполнять свои функции в полной мере. Это приводит к желтухе - кожа приобретает желтоватый оттенок. В некоторых случаях кожа темнеет, наблюдается ускоренный рост волос и другие изменения.
На последних стадиях могут возникнуть и другие признаки онкологии - сильнейшие боли, локализованные в той или иной части тела, психологические изменения, кровотечения и воспаления и многое другое.
К сожалению, общие признаки онкологии не всегда проявляются ярко и достаточно быстро, чтобы заставить человека пройти диагностику. Куда проще определить местные симптомы рака - те, что указывают на ту или иную локализацию опухоли.
Местные признаки онкологии:
- Уплотнение или припухлость в той или иной области. Чаще всего речь идет о раке грудных желез, щитовидной железы и других органов, расположенных близко к кожному покрову. При осмотре у гинеколога можно выявить уплотнение на шейке матки или в самой матке. у проктолога - в прямой кишке, в области предстательной железы. В остальных случаях уплотнения также возникают, но выявить их можно только на обследовании (например, УЗИ ).
- Кровотечения. Это грозный признак онкологии, если он не был вызван иными факторами. Кровь может идти из матки в период между менструациями или после полового акта, а также после наступления кризиса. Кровь из прямой кишки - красная или багровая - может указывать на рак внутренних органов (от желудка до кишечника). Ярко-алая кровь из кишечника указывает, как правило, на геморрой, и паниковать в этом случае не стоит. Кровь в моче говорит о заболеваниях мочевого пузыря и сопряженных с ним органов.
- Кашель, изменения голоса, хрипота. Это признак онкологии дыхательной системы - легких, гортани, горла и т.д. Кашель с кровью - самый серьезный признак, который в любом случае указывает на тяжелое заболевание.
- Воспаления. Воспалительные процессы часто сопровождаются высокой температурой и ухудшением самочувствия.
- Увеличение родинок. Чаще всего это яркий симптом рака кожи. Родинка начинает расти без причины, меняет форму и оттенок.
Конечно, мы перечислили далеко не все симптомы онкологии. Существуют и другие признаки, по которым можно понять, с чем вы имеете дело. Есть и те симптомы, которые проявляются во время лечения. Связаны они с использованием сильнодействующих препаратов и процедур.
На определенном этапе рак дает метастазы, которые проявляют себя немного иначе. Нередко, придя к врачу с головными болями, пациент обнаруживает у себя рак органа, расположенного от головного мозга достаточно далеко. Метастазы - грозный признак онкологии, который может привести к смерти.
Признаки онкологии при наличии метастаз:
- Увеличение лимфоузлов. Раковые клетки распространяются именно через лимфатическую систему, как следствие, увеличиваются и узлы. Этот признак онкологии может появиться и раньше, на первой стадии рака.
- Увеличение печени. Нагрузка на печень в результате повышения уровня токсинов в крови становится значительно больше, как результат - орган увеличивается в размерах.
- Невралгия. Сильные "пульсирующие" боли в той или иной части тела могут указывать на метастазы.
К симптомам рака последних стадий можно отнести и другие изменения в состоянии организма. Метастазы проявляют себя на разных органах и в разных системах организма, что может выражено и головными болями, и частыми переломами (повышенной хрупкостью костей), и многими другими симптомами.
Выпадение волос, рвоту, сильнейшую слабость может вызывать не сам рак, а его лечение. В данном случае мы имеем дело не с признаками онкологии, а с побочными эффектами от применения тех или иных препаратов и процедур.
В частности, речь может идти о следующих эффектах, ошибочно принимаемых за симптомы рака:
- Быстрая потеря волос. Происходит это в результате химиотерапии. Выпадение волос не носит необратимый характер - впоследствии отрастают новые волосы.
- Рвота и связанные с ней явления (слабость, головокружение, истощение).
- Нарушения стула.
- Снижение иммунитета.
При лечении используют настолько сильные препараты и методы, что, вместе с самим раком, они "убивают" и здоровые клетки, вызывая сильнейшие побочные эффекты. После химиотерапии, как и после операции необходима длительная реабилитация. Но лечиться нужно - только в этом случае можно говорить о долгой жизни.
Как обнаружить симптомы рака?
Прежде всего, внимательно относиться к своему здоровью. Не стоит упускать из виду ни один симптом онкологии, особенно если он проявляет себя систематически. Тем более, если в вашей жизни есть факторы, способствующие возникновению рака:
- вредные привычки;
- наследственность;
- зрелый возраст (от 40-45 лет);
- вредное производство и неблагополучный в экологическом плане район проживания.
Любые необъяснимые изменения в организме могут быть признаком онкологии. И это далеко не только боль или истощение - на рак могут указывать и пигментация, и увеличенные родинки, и многое другое.
Что делать, если вы обнаружили один из признаков онкологии?

Первым делом, обратиться к онкологу, который проведет осмотр, назначит диагностические процедуры и анализы. Не бойтесь ошибиться - в отношении рака куда лучше ошибиться, чем пропустить лучшее время для лечения.
Общие симптомы кровотечения
Общие симптомы кровотечения - это видимые проявления реакций организма на кровотечение и кровопотерю. Выраженность этих симптомов зависит от объема и скорости кровопотери. Зачастую общие симптомы играют ключевую роль в диагностике кровотечений, в первую очередь, если кровотечение внутреннее или скрытое. Появление клинических признаков кровопотери побуждает врача проводить поиск источника кровотечения, который в данный момент неизвестен.
Общие симптомы следует разделить на субъективные и объективные.
Объективные симптомы. Они выявляются при обследовании больного. Отмечается различная степень нарушения сознания. При небольшой кровопотере оно практически не изменяется, при массивной сознание может быть затемнено или вообще отсутствовать (коллапс). Если больной в сознании, то поведение может быть беспокойным. При массивной кровопотере больные адинамичны. Кожные покровы бледные, покрыты холодным липким потом, лицо осунувшееся. Выявляется одышка, в тяжелых случаях появляется дыхание типа Чейна-Стокса. Пульс частый, малый иногда нитевидный. Артериальное давление снижено. Достоверным признаком кровотечение является снижение ЦВД, однако, его можно измерить только тогда, когда произведена катетеризация центральной вены.
Основным местным достоверным признаком кровотечения является видимое истечение крови из поврежденных тканей. Практически всегда можно определить его характер. Алая кровь, пульсирующая сильная струя указывает на артериальное кровотечение. Темная кровь, ее медленное истечение, уменьшающаяся струя, признаки венозного кровотечения. Однако следует помнить, что могут быть повреждены и артерия и вена, в этом случае вышеуказанные признаки не так четко выражены. Визуально можно определить и количество потерянной крови. Некоторые трудности могут возникнуть в случаях, если поврежденный сосуд закрывается тромбом или раневое отверстие в коже и мышцах прикрывается тканями и истечение крови наружу отсутствует. В таких случаях местными симптомами внутритканевого кровотечения будут: нарастающая припухлость (гематома) тканей в области раневого канала, увеличение окружности конечности, появление шума над гематомой или по ходу магистральных артерий.
Внутренние кровотечения также имеют свои местные симптомы. Их делят на две группы:
1. Симптомы нарушения функции органов.
2. Симптомы скопления крови.
Для диагностики внутренних кровотечений приходится применять инструментальные методы диагностики.
Внутричерепные кровотечения (hemocranion) проявляются общемозговыми симптомами (головная боль, головокружение, потеря сознания, мозговая рвота, брадикардия) и очаговыми неврологическими симптомами. К ним относятся - расширения зрачка на стороне повреждения (анизокория), исчезновение чувствительности и движений на противоположной стороне. Скопление крови можно обнаружить только при проведении ультразвуковой локации мозга. Подтверждение получают при спинномозговой пункции.
Кровотечение в плевральную полость (haemothoraх). Источником кровотечения могут быть сосуды грудной стенки и легких. Различают малый, средний и большой гемоторакс.
Малый гемоторакс-объем излившейся крови не превышает 500мл, уровень жидкости определяется ниже угла лопатки.
Средний гемоторакс-объем кровопотери до 1000 мл, уровень жидкости достигает угла лопатки.
Большой гемоторакс-объем кровопотери свыше 1000 мл, жидкость занимает всю или почти всю плевральную полость на стороне поражения.
Клиническая картина. При гемотораксе клиническая картина зависит от объема излившейся крови. Больные жалуются на боли в груди, одышку, кашель (при повреждении легочной ткани) с кровью. Объективно наряду с признаками кровопотери отмечается учащение дыхания, резкое ослабление дыхания и голосового дрожания. При перкуссии определяется притупление перкуторного звука.
Для подтверждения диагноза выполняют рентгенографию грудной клетки, УЗИ, выполняют пункцию плевральной полости. Пункцию производят в шестом-седьмом межреберье между средней и задней подмышечной линиями. Если при пункции получена кровь, то это бесспорное доказательства внутриплеврального кровотечения. С целью определения - продолжается кровотечение в плевральную полость или прекратилось, можно проводить пробу Рувилуа - Грегуара. Выполняется она следующим образом. Берут полученную при пункции кровь в пробирку. Если кровь сворачивается - кровотечение продолжается. При отсутствии сворачивания крови - кровотечение остановилось. Возможен вариант сочетания гемоторакса и пневмоторакса. Клиническая картина будет несколько иная и обусловлена наличием воздуха в плевральной полости. Выделяют также свернувшийся гемоторакс и инфицированный.
Кровотечение в полость перикарда (haemopericardium). Клиническая картина зависит от объема излившейся крови. Опасным для жизни считается скопление 400-500 мл крови.
Клиническая картина. Больные беспокойны, испуганы. Жалуются на боли в области сердца. При объективном обследовании определяется тахипноэ, тахикардия, снижение артериального давления, пульс может быть аритмичным слабого наполнения. Отмечается набухание шейных вен, сердечный толчок смещается или исчезает, перкуторно определяется расширение границ сердца, при аускультации тоны сердца глухие. При продолжающем кровотечении развивается тампонада сердца и смерть. Диагноз подтверждается рентгенологическим исследованием, УЗИ, можно произвести пункцию перикарда.
Кровотечение в полость сустава (haemarthrosis). Больные жалуются на боли в суставе, ограничение движения, но они обусловлены в первую очередь самой травмой. При осмотре сустав увеличен в размере, контуры его сглажены, определяется флюктуация (скопление жидкости). Для гемартроза коленного сустава характерен симптом баллотирования надколенника. Рентгенологическое исследование проводится для исключения перелома. Для подтверждения диагноза можно применять УЗИ и произвести пункцию сустава.
Проводя клиническое обследование с целью выявления местных симптомов нельзя забывать, что кровотечение развивается при повреждении сосудов. Поэтому при повреждении особенно магистральных артерий необходимо, чтобы не пропустить развитие острой ишемии, оценить состояние дистального отдела конечности.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет

Предупреждающие знаки о начале ракового заболевания могут быть общими, а могут касаться только определенного органа или могут быть связаны с локализацией опухоли.
Большинство начальных симптомов рака не являются специфическими для него. По этой причине, болезнь может быть проигнорирована больным (и даже врачом), ссылаясь на другие возможные доброкачественные расстройства, или же не учитывает данные сигналы.
Как бы не было, при любых (даже не логических) признаках, рекомендуется обратиться к врачу за консультацией.
Только полное клиническое обследование пациента с лабораторными анализами, с радиографией и с эндоскопией может помочь правильнее поставить диагноз.
Общие симптомы онкологических болезней
Общие признаки рака могут быть очень разными от пациента к пациенту и могут сопровождать его долгое время без указания на рак (особенно в случае внутреннего органа).
Усиление или/и умножение сигналов должно подтолкнуть пациента на медицинскую консультацию.
Самыми вероятными первыми общими сигналами возникновения рака могут быть:
- небольшое повышение температуры, которая не подаётся на лекарственную терапию и не является результатом инфекции;
- заметная потеря веса тела;
- потеря аппетита (особенно к мясным продуктам питания);
- необычная усталость, которая со временем только усугубляется.

Важные признаки рака
Самыми важными симптомами онкологических расстройств считаются:
- кровотечение;
- боль;
- инфекция.
Любое кровотечение (незначительное или обильное) всегда должно быть сигналом тревоги для больного.
Оно может быть результатом повреждения кровеносных сосудов из-за опухоли или же результатом разрыва кровеносного сосуда внутри опухоли.
Кровохарканье и кровь из носа могут послужить сигналом таких онкологических расстройств:
- рак пищевода;
- рак носовых пазух;
- рак гортани;
- рак полости рта;
- рак легкого (присутствие крови в мокроте).
Присутствие крови в моче может быть сигналом таких онкологических болезней:
- рак предстательной железы (у мужчин);
- рак мочевого пузыря;
- рак почки.
Кровопотери у женщин вне менструации (месячных) или возникающие во время половых сношений, а также кровотечения, появляющиеся после менопаузы, могут указывать на такие раковые болезни:
- рак влагалища;
- рак матки.
Данный сигнал может быть первым симптомом рака кишечника.
Рвота с кровью может быть сигналом таких онкологических заболеваний:
Конечно же, боль тоже является важным сигналом раковых расстройств.
Как правило, она — постоянная, специфическая в конкретном месте и усиливается, вызывая у больного бессонницу. С течением времени её труднее и труднее устранить обычными болеутоляющими средствами.
Постоянная головная боль может быть единственным релевантным признаком рака головного мозга.
Боль в животе (постоянная или под видом колик) может указать на рак внутреннего органа (например, кишечника).
Повторные инфекции организма, которые очень трудно лечатся, даже используя антибиотикотерапию, могут быть признаком рака.
Обычно, раковые заболевания способствуют появлению бактериальных инфекций.
Это обусловлено тем, что опухоли вызывают такие изменение в организме:
- разрушение тканей;
- изъязвление слизистых оболочек таких частей тела:
- половых органов;
- ротовой полости;
- гортани.
- сужение внутренних органов (например, мочевыделительной системы или бронхов);
- ослабление иммунной системы.
На фоне данных изменений, повышается вероятность бактериальных инфекций.

В некоторых случаях, появление сгустка крови в вене (тромбофлебит) является первым признаком рака.
Тромбофлебиту нижних конечностей способствуют опухоли в области таза или живота.
Данное нарушение может повторяться, поражая различные (иногда необычные) области. Раковые клетки выделяют некоторые вещества, которые ведут к образованию сгустков крови в венах.
Характерные для органов симптомы рака
Предупреждающие сигналы рака для конкретного органа могут помочь быстрее выявить болезнь.
Главными признаками рака в данных областях являются:
- болезненная остановка еды в пищеводе, сопровождающаяся рвотой (в случае поражения пищевода);
- заметное изменение голоса с появлением хрипа (рак горла или ротовой полости);
- дискомфорт или боль во время жевания (боль отдаёт в уши).
Внезапные или постепенные затруднения в дыхании, вначале при физической нагрузке потом также и в состоянии покоя, часто указывают на рак легкого.
Курящим людям, при появлении или усугублении кашля, рекомендуется обращать особое внимание на лечение.
При раке головного мозга или мозговых оболочек пациент жалуется на такие признаки:
- постоянная головная боль;
- изменения поведения;
- проблемы со зрением;
- параличи;
- рвота утром при просыпании.
Увеличение одного или нескольких лимфатических узлов в подмышечной или в паховой области, а также в зоне шеи может быть признаком рака внутреннего органа или рак лимфатических узлов.
Рак предстательной железы или мочевыделительной системы у мужчин может сопровождаться такими симптомами:
- проблемы при мочеиспускании;
- задержка мочи.
Первыми симптомами рака пищеварительной системы являются:
- чувство тяжести в верхней части живота;
- прекращение кишечного транзита (запоры).
О раке прямой кишки могут говорить ректальные тенезмы (очень болезненные ощущения на уровне прямой кишки).
Быстро прогрессирующая желтуха может быть признаком рака печени или желчного тракта.
Видимые симптомы рака
Некоторые признаки онкологических расстройств могут быть замечены невооруженным глазом.
При появлении болезненного (или даже простого) узелка или другого ненормального образования на уровне кожи, мышц, яичек или молочной железы рекомендуется проконсультироваться с врачом по поводу его природы, особенно если он со временем увеличивается.
Выраженное изъявленное воспаление с неровными краями на уровне кожи, которое не заживает и расширяется, является важным сигналом рака кожи.
Если вы заметили изменения на уровне бородавки или родинки (изменение цвета, увеличение размеров или кровотечение), требуется немедленно проконсультироваться с врачом.
Кровотечение возникает в результате нарушения целостности сосуда, которое может наступить вследствие травмы, распада стенки сосуда при опухолях и гнойных процессах. Известно, что в организме человека в среднем объем циркулирующей крови равен 5 л. При этом считается, что потеря около 10% от этого объема не несет последствий, опасных для здоровья; 20%-ная может стать угрозой для жизни человека; если же произошла потеря крови в объеме больше 20%, то жизнь пострадавшему можно спасти только с помощью экстренного восполнения кровопотери.
• наружные, при этом кровь через рану кожи или слизистой оболочки поступает в окружающую среду;
• внутренние, которые подразделяются:
а) явные, когда кровь изливается в полые органы (например, кишечник, желудок, мочевой пузырь, бронхи) и, только накопившись в них, выделяется наружу через естественные отверстия;
б) скрытые, когда кровь поступает в замкнутую полость тела, например, брюшную, грудную или полость черепа и никуда не изливается в силу отсутствия естественных отверстий. Такой вид кровотечения возникает в результате повреждения внутренних органов и может распознаваться только по изменению общего состояния, которое вызвано кровопотерей, и по симптомам скопления жидкости в той или иной полости.
Кровотечение в брюшную полость приводит к развитию острого малокровия, при этом больной быстро бледнеет; пульс у него учащается, но слабого наполнения; он жалуется на мучительную жажду, потемнение в глазах, сонливость, может упасть в обморок.
Кровотечения в грудную полость также приводят к малокровию, при этом у больных появляется одышка, дыхание становится учащенным и затрудненным.
Кровотечение в полость черепа приводит прежде всего к сдавлению головного мозга, при этом пострадавший жалуется на невыносимую головную боль, может потерять сознание, наблюдаются расстройства дыхания, возможны параличи и другие неврологические симптомы.
Гемартроз, или кровоизлияние в сустав, наступает вследствие повреждения суставных поверхностей или связок, может возникнуть при геморрагических заболеваниях, таких, как цинга или гемофилия. При этом в суставной полости кровь смешивается с синовиальной жидкостью и свертывается. Больной при этом испытывает сильные боли не только при движении, но в покое, поэтому старается ограничить движения в этом суставе, занимает вынужденное положение некоторого сгибания в нем. Внешним признаком заболевания является опухоль в области сустава, которая повторяет контуры суставных заворотов. Определяется выпот в составе. Рассасывание гемартроза длительное, после него еще возможны ограничения подвижности;
в) внутритканевые, по сути, являющиеся кровоизлияниями, при которых кровь раздвигает мягкие ткани, образуя скопление — гематому, или пропитывает их. При этом в области травмы появляется большая зыбкая припухлость, при более близкой к поверхности локализации, проявляющаяся видимым кровоизлиянием в подкожной клетчатке (иначе — синяк). Обратный процесс происходит медленно. Может осложниться нагноением с повышением температуры, усилением болей, появлением красноты и формированием гнойника.
Гигрома — кровоизлияние в слизистую сумку, развившееся вследствие травмы, либо — повторной механической травмы, полученной в результате давления на слизистую сумку. Наиболее часто подобные травмы возникают в области передней поверхности надколенника, области локтя, под дельтовидной мышцей, в области большого вертела бедра, в подколенной области или под ахилловым сухожилием. В результате травмы в сумке появляется серозный выпот, она утолщается, в ней разрастаются ворсинки, появляются свободные фибринозные тельца, происходит отложение извести.
При осмотре выявляется эластичная, округлая опухоль в типичном месте. Эта опухоль безболезненна, но может давать сильные боли при движении. Основание опухоли плотно связано с глубжележащими тканями, кожа сохраняет подвижность. Улучшение состояния возможно без лечения, но возможны случаи обострения.
Происхождение кровотечений может быть различным.
1. Травматическим — самым распространенным видом кровотечений. Подобное кровотечение возникает в результате механического повреждения сосудов и бывает:
• первичным, когда кровотечение возникает непосредственно после получения травмы;
• вторичным, когда кровотечение возобновляется спустя несколько дней после травмирования. Подобные кровотечения возникают при нагноении ран, при этом гнойный процесс приводит к расплавлению кровяных сгустков, закрывавших просвет поврежденного сосуда. Кровотечение возможно при пониженной свертываемости крови, от которой зависит его продолжительность и интенсивность.
Повреждение сосудов происходит вследствие травматизации или ранения, характер которого зависит от того, каким предметом была нанесена травма. Среди ранений выделяют:
• резаная рана, которая имеет ровные края без повреждения окружающих ее тканей. Ее характерной особенностью является то, что она считается самой кровоточащей и зияющей;
• колотая рана опасна возможностью повреждения внутренних органов, в том числе и сердца, а также крупных сосудов, органов брюшной полости и др. Такие раны всегда сопровождаются сильным кровотечением и больше подвержены такому осложнению, как инфекция;
• рубленая рана представляет собой ушиб мягких тканей различной глубины. При таком ранении возможно размозжение тканей и повреждение костей;
• ушибленная имеет неровные, пропитанные кровью края, представляющие собой благоприятную среду для развития в ней инфекции;
• рваная рана отличается от других отслойкой лоскутов кожи, повреждением сосудов, сухожилий и мышц.
Ранения, сопровождающиеся нарушением грудной, брюшной, черепной или суставной полостей именуются проникающими. При таком виде ранения возможно выпадение внутренних органов.
2. Нетравматическим. Данный вид кровотечения возникает при патологических процессах, разрушающих сосуды, повышенной проницаемости сосудистой стенки при некоторых заболеваниях, например, гемофилии. При этом заболевании даже при незначительном ранении или травме возникают упорные кровоизлияния и кровотечения по кожу, в суставы, мышцы из слизистых оболочек.
Аневризма, или расширение артерии, также может явиться причиной артериального кровотечения. При этом заболевании происходят изменения в стенке сосуда, при которых она растягивается и образует выпячивание, называемое истинное аневризмой. При ранении артерии кровь изливается в окружающие ткани и частично свертывается; из этих свертков и окружающих тканей образуется стенка мешка, который соединен с сосудом и содержит жидкую кровь — возникает травматическая, или ложная, аневризма. Помимо артериальной различают артериовенозную аневризму, когда имеется сообщение между веной и артерией. Симптомами этого заболевания является припухлость округлой или овальной формы, соответствующая положению артерии, пульсирующая и дающая шум при выслушивании. При сдавлении артерии центральнее аневризмы пульсация исчезает, а опухоль уменьшается. В процессе роста аневризма сдавливает вены, чем вызывает затруднение кровообращения, определяющуюся по синюшности и отекам ниже аневризмы. При этом от сдавления могут страдать и нервы, в результате чего развиваются трофические изменения в тканях и расстройство чувствительности. Если происходит истончение соседних тканей, вероятен разрыв аневризмы с массивным кровотечением, влекущим за собой смерть больного.
В зависимости от вида кровоточащего сосуда выделяют:
• артериальные кровотечения, при этом кровь имеет ярко-красный цвет, изливается наружу сильной пульсирующей струей. Артериальное кровотечение считается особенно быстрым, значительным и опасным для жизни. Опасность его, да и другого обильного кровотечения, заключается в том, что происходит достаточно быстрое уменьшение циркулирующей крови, наступает острое малокровие, что приводит к нарушению гемодинамики, работа сердца ухудшается, следовательно, нарушается процесс снабжения кислородом жизненно важных органов, которыми являются мозг, печень, почки, это, в свою очередь, приводит к резкому нарушению обменных процессов в организме, при этом пострадавший теряет сознание. Тяжелая кровопотеря без соответствующей помощи пострадавшему приводит к его смерти. Кстати, привести к смертельной кровопотере уже через несколько минут может кровотечение из крупных кровеносных сосудов, особенно артериальных. Особо опасны кровопотери у детей и стариков;
• венозные кровотечения возникают вследствие повреждения вен, при этом изливающаяся кровь имеет темно-вишневый цвет и вытекает равномерной струей, лишь при повреждении крупных венозных сосудов может наблюдаться пульсация струи крови, при этом пульсация соответствует акту дыхания, а не сердечному ритму, как при артериальном кровотечении. В случае кровотечения из вен шеи или грудной клетки в результате возникшего отрицательного давления во время вдоха в вены засасывается воздух, и может развиться воздушная эмболия — закупорка сосудов воздухом;
• смешанное кровотечение, или смешанное, обычно паренхиматозное, которое проявляется совокупностью признаков артериального и венозного кровотечений и наблюдается при повреждении печени, почек, селезенки;
• капиллярное кровотечение, при котором кровь равномерно выделяется по всей поверхности раны по каплям.
Тяжесть кровопотери зависит от двух факторов: скорости и продолжительности излития крови. Продолжительность кровотечения во многом зависит от фактора свертываемости крови, что особенно важно при некоторых заболеваниях, при которых понижена свертываемость крови, поэтому из-за своей длительности даже необильное кровотечение порой становится угрозой для жизни больного. К таким заболеваниям относятся гемофилия и лучевая болезнь.
Таким образом, целью оказывающего помощь и самого пострадавшего (по возможности) становится остановка кровотечения.
Как теперь стало известно, кровотечение может возникнуть не только вследствие нанесения ранения. Так, отхождение крови через рот происходит чаще всего по причине кровотечения из верхних дыхательных путей, пищевода или желудка. Легочные кровотечения, в основном, имеют туберкулезное происхождение, но могут возникнуть при бронхоэктазах, абсцессах, гангрене легкого, актиномикозе легких и ряде других патологий легких, которые дают осложнение в виде инфаркта, и даже при различных заболеваниях кроветворной системы. При легочном кровотечении происходит выделение пенистой алой крови. При сильном кровотечении наступает малокровие, происходит упадок сердечно-сосудистой деятельности, проявляющаяся резким побледнением кожных покровов и слизистых, общей слабостью, головокружением, обмороком, нохоладением конечностей, холодным потом, малым и частым пульсом вплоть до исчезновения.
Одним из самых распространенных кровотечений является носовое кровотечение, причинами которого являются: травмы, удаление сильно присохших корочек, ковыряние в носу, кровоточащие опухоли и язвы в носу, а также инфекционные заболевания, болезни кроветворных органов и болезни сердца, печени и почек, гипертоническая болезнь, артериосклероз. Иногда кровотечение из носа возникает вследствие перепадов атмосферного давления, температуры и влажности воздуха, а также в результате продолжительного раздражения слизистых носовых полостей химическими веществами. У некоторых лиц кровотечения из носа могут происходить в жаркую погоду, что объясняется высыханием слизистой оболочки носа; у некоторых — в результате приливов крови к голове при длительном пребывании на солнце. Как правило, кровоточащий участок располагается на передне-нижней части носовой перегородки — на 1 см выше от входа в нос.
Паренхиматозные кровотечения возникают при смешанном ранении мелких артерий, вен и капилляров внутренних паренхиматозных органов, которыми являются печень, селезенка, почки, легкие. Такое кровотечение может быть обильным и продолжительным, и завершиться смертью пострадавшего.
При язвенной болезни желудка и двенадцатиперстной кишки, когда язвенный процесс разрушает кровеносный сосуд, появляется кровавая рвота. Порой она бывает самым первым признаком язвенной болезни, которая до этого протекала бессимптомно. Желудочным кровотечением могут сопровождаться острый гастрит и опухоли желудка. Достаточно часто желудочное кровотечение возникает в результате расширения и разрыва венозных сосудов пищевода и желудка, причиной которых является цирроз печени.
При язвенной болезни через 1—2 дня после кровавой рвоты за счет примесей переваренной крови появляется дегтеобразный кал со зловонным запахом.
Небольшие желудочные кровотечения могут остаться незамеченными, так как кровь из желудка поступает в кишечник и там переваривается.
Кровь в кале вообще является свидетельством кровотечения в любом отделе желудочно-кишечного тракта. По ее цвету лишь можно определить, из каких отделов кишечника было кровотечение, например, дегтеобразные испражнения свидетельствуют о том, что кровотечение происходит из верхних отделов. В результате таких кровотечений развивается общее малокровие, сопровождающееся головокружением, слабостью, жаждой, помрачнением сознания, пульс учащается и слабеет, артериальное давление падает, кожные покровы резко бледнеют, у больного отмечается вздутие живота и боли в кишечнике. Дегтеобразный стул обычно появляется через 1—2 дня после кровотечения. Неизмененная кровь, не смешанная с каловыми массами, свидетельствует о кровотечении из самых нижних отделов толстой кишки.
Кровь может выделяться с мочой или в виде примеси к ней. Она может быть видимой или определяться только под микроскопом при исследовании мочевого осадка. Гематурия может наблюдаться при нефрите, болезни Верльгофа, лейкемии, кровоточивости, туберкулезе и опухолях почек, а также при повреждении почек и мочевыводящих путей, при камнях почек и мочевого пузыря. Выделяющиеся длинные кровяные сгустки свидетельствуют о том, что в ночках и мочеточнике идет воспалительный процесс.
Видимое отсутствие крови в рвотных массах, мокроте, моче, кале или других лабораторных материалах вовсе не говорит о том, что воспалительный процесс в желудочно-кишечном тракте, почках и других органах, сопровождающийся кровотечением, закончен, так как незначительное количество крови может быть обнаружено при микроскопическом исследовании материалов или с помощью специальных химических реакций.
Функциональные маточные кровотечения являются симптомом многих гинекологических заболеваний: воспаления придатков матки, опухоли матки; прервавшейся беременности; болезней крови, сопровождающихся нарушением ее свертываемости. Маточное кровотечение может возникнуть и при заболеваниях печени. Бывает обильными и скудными. Обильное кровотечение может привести к опасному для жизни женщины состоянию, при котором падает артериальное давление, резко снижается количество гемоглобина.
Только у женщин может возникнуть атоническое и гипотоническое кровотечение, которое бывает, главным образом, после рождения последа, когда тонус мышечной и сосудистой системы матки резко снижается или вовсе отсутствует. Причинами кровотечения в данном случае могут стать: перерастяжения стенок матки во время беременности, слабая родовая деятельность в следствие нарушения эндокринной, вегетативно-нервной системы, наличия фибромиомы матки и др.
Читайте также:

