Меланоз дюбрея предраковый ограниченный
До меланомы всего один шаг. Меланоз Дюбрейля – это облигатный предрак кожи. Обнаружив вовремя заболевание, можно предотвратить формирование злокачественной опухоли с плохим прогнозом для жизни: нельзя заниматься самолечением и игнорировать визит к врачу при любых изменениях на поверхности кожных покровов и слизистых оболочек.
Увеличение размера и изменение расцветки пигментного пятна – это поводы для визита к врачу
Предрак кожи – какие бывают варианты
К существенным факторам риска по обязательному формированию злокачественной опухоли на кожных покровах относятся следующие предмеланомные заболевания:
- Меланоз Дюбрейля;
- Пигментная ксеродерма;
- Диспластический невус.
Риск настолько велик, что при обнаружении любого из этих состояний можно уверенно говорить о необратимости появления меланомы в ближайшее время. Облигатный предрак кожи – это практически 100% гарантия развития злокачественной опухоли.
Меланоз Дюбрейля
Предзлокачественное состояние кожных покровов и слизистых оболочек – меланоз Дюбрейля – имеет следующие альтернативные названия:
- Веснушка Хатчинсона;
- Ограниченный предраковый меланоз;
- Малигнизированная веснушка;
- Старческое лентиго.
Основная причина – наследственная предрасположенность. Провоцирующими факторами, запускающими болезнь, являются внешние воздействия (ультрафиолет, травмы, канцерогены), поэтому чаще всего кожная предраковая проблема появляется на следующих открытых участках тела:
- лицо;
- грудь;
- кисти рук;
- слизистая оболочка рта.
Типичный возраст появления предрака – от 60 лет и старше. Время от первых симптомов до озлокачествления может длиться годами, что позволяет надеяться на предотвращение развития меланомы при своевременной диагностике и лечении болезни.
Внешние проявления кожного заболевания
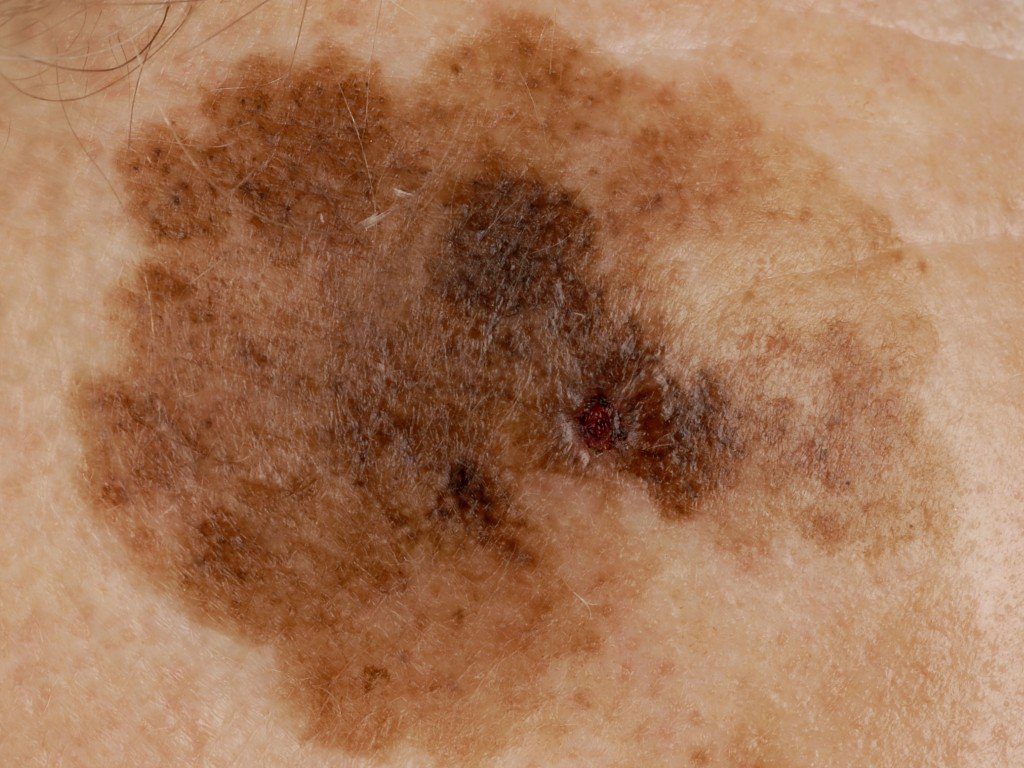
Началом заболевания следует считать появление на коже маленького пигментного (коричневого) пятнышка неправильной формы. Меланоз Дюбрейля прогрессирует очень медленно, формируясь за долгие годы в пятно размером 2-6 см. Типичными внешними проявлениями заболевания являются:
- неровные и нечеткие контуры;
- неравномерная окраска (от коричневого до синеватого оттенка, от серого к черному);
- наличие красноты вокруг пятна (эритема);
- грубый кожный рисунок в области очага;
- плоская или узловатая форма.
Опасаться следует изменений окраски, когда на поверхности пигментного пятна возникают участки просветления или затемнения. Любые узелки и наружные разрастания в области первичного очага указывают на крайне высокий риск злокачественного перерождения.
Все начинается с небольшого пятнышка
Лечебно-диагностическая тактика
Обнаружение пигментного пятна в любом месте тела является основанием для проведения дерматологического обследования: чем раньше доказано, что это меланоз Дюбрейля, тем больше шансов на предотвращение меланомы. На первом этапе диагностики можно выполнить цитологию опухоли (мазок-отпечаток). Однако только гистологическое исследование может дать точный результат, поэтому во всех случаях надо сделать биопсию тканей в области пигментного пятна.
Оптимально совместить диагностику и лечение, выполнив иссечение очага с предполагаемым предмеланомным состоянием с учетом принципов онконастороженности. При необходимости и по показаниям врач назначит местную лучевую терапию и коррекцию противоопухолевого иммунитета с помощью иммунных препаратов. При своевременной диагностике и проведении комплексной терапии вероятность развития опасных кожных болезней резко снижается, но полностью исключить риск меланомы невозможно: необходимо продолжить наблюдение у врача-онколога.
Меланоз Дюбрея – это кожное злокачественное заболевание, которое характеризуется пигментированным образованием, поражающим эпидермис и дерму. Состоит опухоль из атипичных меланоцитов, клеток синтезирующих меланин – природный пигмент. Опасность новообразования заключается в риске преобразования в меланому.

Что такое и особенности меланоза Дюбрея
Первым, кто описал эту патологию, стал английский дерматолог и хирург J. Hutchinson (Хатчинсон). Подробно изучал данное заболевание французский врач-дерматолог W. Dubreuilh (Дюбрей), именем которого и названа данная нозология. Меланоз Дюбрейля, является злокачественным лентиго–пигментным пятном прединвазивного характера – не глубже эпидермального слоя кожи.
Меланоз имеет несколько названий: старческое лентиго, меланотическая веснушка Хатчинсона. От невуса данная пигментация локализацией: что первое образование может образовываться на любом участке тела, а меланоз встречается исключительно на открытых областях (лице, шее, кистях рук, зоне декольте).
Особенность данного вида опухоли – медленное развитие. Болезнь чаще наблюдается на лице у пожилых женщин, у мужчин – значительно реже. Пятно достаточно продолжительное время может не проявляться внешними изменениями. Но под воздействием определенных факторов, пигментированный участок начинает увеличиваться в размерах и возникают другие симптомы малигнизации.
Предраковый меланоз Дюбрейля преобразовывается в меланому – самую коварную злокачественную опухоль, характеризующуюся стремительным развитием и ранним метастазированием во внутренние органы. Для предотвращения перерождения меланоза необходимо быть внимательным к различным изменениям в невусах, родинках и родимых пятнах.
Причины развития
Точную причину, по которой развивается недуг, назвать сложно. Специалисты выделяют несколько факторов, которые имеют влияние на появление новообразования:
- Светлая кожа.
- Избыточное пребывание под солнечными лучами и злоупотребление походами в солярий.
- Люди преклонного возраста – от 50 лет и старше.
- Травмирование пигментного пятна.
80 % случаев предракового меланоза приходится на пациентов, возраст которых переступил 55-ти летний порог. Иногда местом новообразования становится участок кожи, ранее подверженный влиянию ультрафиолетового излучения, участки кератоза или эластоз.
У представителей негроидной расы редко наблюдается меланоз Дюбрейля. Данное заболевание у белокожих людей встречается не часто – им в среднем болеют 3 человека из 1000.
Симптомы и стадии
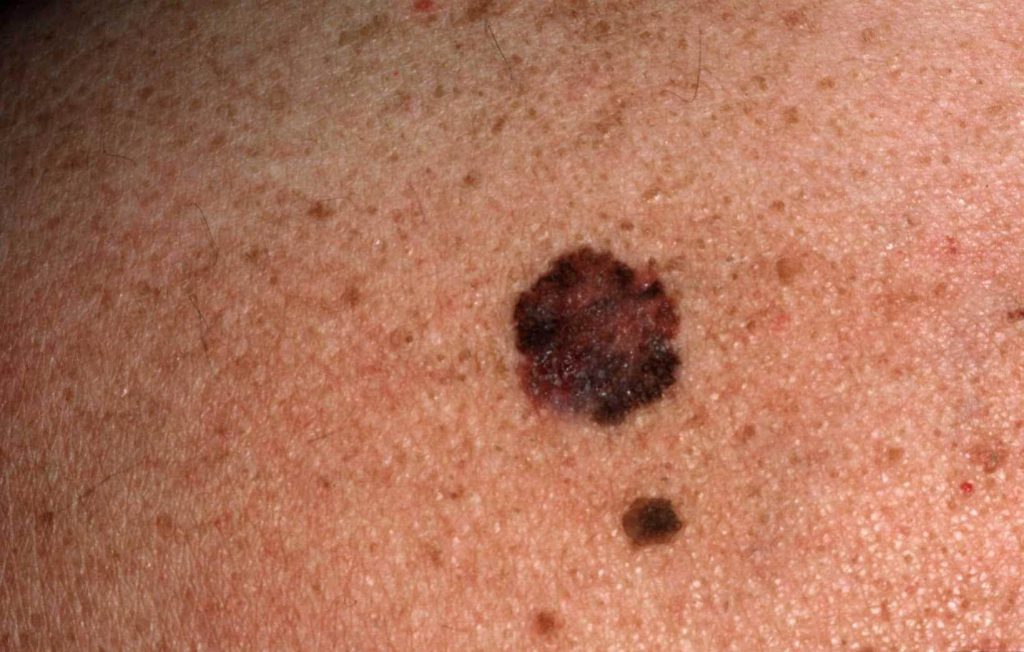
Симптомами малигнизации меланоза являются следующие признаки:
- увеличение в размере;
- изменение цвета на более темный (темно-коричневый, черный). Иногда наблюдается обесцвечивание пигментированной области кожи или ее отдельных участков;
- появление на пигментном пятне рубцов, нарастаний в виде узлов, изъявлений, высыпаний, папул;
- формирование неровных краев и асимметричной формы.

Малигнизация данного вида пигментации происходит в среднем через 10 лет после его появления. Как только пациентом будет замечено какое-либо изменение в области пигментированного образования, необходимо срочно обратиться к дерматологу или онкологу для постановки диагноза и начала терапии. Это важно для предотвращения преобразования предраковой опухоли в меланому.
Различают 3 стадии
| Форма | Название | Характеристика |
| Стадия первая | Эфелида | Характеризуется численным увеличением клеток меланоцитов – пигментных клеток. |
| Стадия вторая | Лентиго | Наблюдается новые образования клеток меланоцитов, проявляются признаки изменений в их структуре. |
| Стадия третья | Дисплазия | В пигментированном участке происходят нарушения на клеточном уровне, предшествующие образованию поверхностной меланомы. Атипичные меланоциты поражают эпидермис и сосочковый слой дермы. |
В медицине меланоз характеризуется как облигатный предрак, который рано или поздно преобразуется в онкозаболевание. Частоту малигнизации меланоза Дюбрея довольно сложно определить из-за длительности его развития. Период малигнизации может составлять от 5 до 30 лет. Многие люди, имеющие лентиго, не доживают до того момента, когда образование преобразится в злокачественную опухоль.
Методы лечения
Существует несколько методов диагностики предракового ограниченного меланоза и перерождения его в меланому.

Дерматоскопия – распространенный способ выявления раковых заболеваний кожи на ранней стадии. С помощью специального прибора изучается структура проблемного участка кожи, границы пятна, невуса или родинки, оцениваются размеры образования и природа поражения эпидермиса. Исходя из известных основных и дополнительных дерматоскопических признаков меланомы, производится сопоставление с данными, полученными при осмотре имеющегося образования, и ставится диагноз. Достоверность дерматоскопии составляет 95-97%.
Радиоизотопное исследование, компьютерная томография или магнитно-ядерный резонанс может быть назначен для метастазов в лимфоузлах и внутренних органах при подозрении на меланому.
- От чего зависит цвет и внешний вид старческих пятен на лице
- Как восстановить пигментацию кожи
- Симптомы и причины пигментных пятен на члене
Лечение меланоза Дюбрея показано при второй и третьей стадии заболевания. Если пигментное пятно не представляет угрозы для здоровья пациента, ему назначается регулярный осмотр проблемного участка кожи у дерматолога или онколога. При обнаружении изменений в структуре клеток меланоцитов производится удаление меланоза хирургическим путем. Иссеченную ткань в обязательном порядке отправляют на гистологическое исследование.
Хирургическое вмешательство в терапии меланоза невозможно заменить лечением препаратами, инъекциями, применением линиментов и прочими медикаментозными способами. Противопоказано самолечение и применение народных методов в домашних условиях. Если существует риск озлакачествления опухоли, то такие действия могут ускорить процесс малигнизации.
Прогноз и профилактика
Меланоз Дюбрея, диагностированный на ранней стадии, имеет благоприятный прогноз. По отзывам специалистов, такой вид меланом составляет в среднем 6% от всех случаев и редко метастазирует.
Сложно предотвратить появления меланоза из-за неясного происхождения образования. Снизить риск возможно, если ограничить воздействие солнечных лучей на открытые участки кожи и исключить травмирование пигментного пятна.
Синоним: злокачественное лентиго Hutchinson.
Этиология и патогенез
Согласно гистологической классификации опухолей кожи ВОЗ (1980), заболевание относится к группе предраковых состояний. Существуют и другие взгляды. Так, по аналогии с болезнью Боуэна, меланоз предраковый рассматривается как melanoma in situ, так как наиболее существенным признаком является пролиферация анапластических меланоцитических клеток в эпидермисе и волосяных фолликулах. Стадия интраэпидермальной пролиферации представляет собой, таким образом, очень раннюю фазу злокачественной меланомы. Переход опухолевых клеток через базальную мембрану (стадия вертикального распространения) свидетельствует о развитии собственно злокачественной меланомы.
По мнению Schreus, ограниченный преканцерозный меланоз первично не является меланомой, а представляет собой пролиферативный процесс, захватывающий клетки пограничного слоя эпидермиса, который может существовать годами без прогрессирования и, даже без лечения, иногда спонтанно регрессировать. При дальнейшем развитии может возникнуть картина псевдоспинадиомы или псевдомеланомы - состояний, которые годами могут не терять своей доброкачественности. С точки зрения Schreus, вопрос о возможности и сроках злокачественного перерождения требует дальнейшего изучения, более правилен термин Melanosis extensiva et proliferative Hutchinson.
Cramer считает, что длительное течение (7-10 и даже 20 лет) меланоза пребластоматозного несовместимо с обозначением его как меланоцитобластомы. В то же время автор не исключает, что иногда меланоцитобластома какое-то время может ограничиваться чисто эпидермальным расстройством, т. е. быть по сути melanoma in situ.
По мнению Gertler и Lartmann, частота перехода в бластому ограниченного преканцероза завышена и он должен рассматриваться только как факультативный премеланомный дерматоз.
Заболевание проявляется в виде одиночного медленно растущего очага, с неправильными полициклическими очертаниями, без уплотнения в основании, вначале светло-коричневого, при длительном существовании - тёмно-коричневого или чёрного цвета. Характерна неравномерность окраски: с одной стороны наличие на фоне менее интенсивно окрашенных участков отдельных резко пигментированных точек, с другой-наряду с резко пигментированными участками чёрного цвета могут быть зоны с менее интенсивной окраской, просветлениями и даже депигментацией, что наблюдается обычно при спонтанном регрессе в какой-то части очага поражения при продолжающемся распространении в других.
Описаны и непигментированные варианты. Например, Cramer (1967) наблюдал у 70-летней женщины поражение на коже голени, клинически очень сходное с болезнью Бовена. При гистологическом исследовании был установлен диагноз непигментированного пребластоматозного меланоза. Меланоциты были выявлены с помощью Dopa-реакции по Bloch и окраски на пигмент по Mason. Амеланотическая форма преканцерозного меланоза может развиться и как рецидив на месте неполностью удаленного типичного очага (Su и Bradby). Элиминацию пигмента авторы склонны объяснить как следствие воспалительной реакции типа инородного тела на рубец.
Поверхность очага гладкая, хотя и может наблюдаться нежное шелушение. Размеры очага обычно 2-6 см в диаметре, но при многолетнем существовании могут достигать величины 8-10 см и более. Субъективных расстройств заболевание не вызывает. Наиболее часто ограниченный предраковый меланоз располагается на открытых, подвергающихся наиболее интенсивной инсоляции, участках тела: на лице, тыле кистей, реже на предплечьях.
Из 88 больных, наблюдавшихся Arma, Szlachcic и соавторами, у 83% очаги поражения были на лице. По данным Jung и Kolzsch, из 17 случаев в 31,6% на лице, в 41,2% - на конечностях, в 27,2% - на туловище. Не исключено, что среди этих лиц были и больные с поверхностно распространяющейся меланомой, которая, в отличие от преканцерозного ограниченного меланоза, может располагаться на любом участке кожи. Kalkoff и Kiihnl-Petzoldt ставят под сомнение возможность локализации ограниченного преканцероза на туловище. Не скрывается ли, по их мнению, в этих случаях часто, если не всегда, поверхностно распространяющаяся меланома, сходная с ограниченным преканцерозом. Имеются описания меланоза Дюбрея конъюнктивы, в полости рта, на кончиках пальцев.
Длительное время поражение находится на уровне кожи или едва, равномерно возвышается над ней, не претерпевая особых изменений, за исключением усиления интенсивности пигментации и увеличения в размерах. Однако, рано или поздно, какая-то из зон приобретает узловатый, опухолевидный характер, сначала незначительно, а со временем все более возвышаясь над уровнем остального очага поражения. Поверхность в этом месте изменяется, становится папилломатозной, усиливается шелушение, может наступить эрозирование. Вокруг пятна появляется эритема. Это является признаками развития злокачественной меланомы.
Заболевание развивается примерно одинаково часто у мужчин и женщин. У мужчин возрастной пик - 50-60 лет, у женщин процесс развивался с примерно равной частотой по десятилетиям от 50 до 80 лет.
Прогноз тем лучше, чем раньше поставлен диагноз. Без лечения у значительного числа больных развивается меланома (лентиго-меланома), что обычно происходит через 10-15 лет (по данным Costello, этот срок колеблется от 21 месяца до 30 лет) с момента появления ограниченного предракового меланоза. Michalic описал 2 больных с глубокой инвазией уже через 2 и 4 года с момента развития заболевания.
Считается, что прогноз при меланоме этого типа более благоприятный, чем при других форма. Так, Waste и Helwig наблюдали развитие метастазов только у 4 больных из 45. Может наблюдаться спонтанный регресс. При локализации на конъюнктиве опасность перерождения выше.
Акантоз, повышенное содержание пигмента в базальном слое, концентрация и гнезда мёланоцитов в зоне дермо-эпидермального соединения. В дерме - повышенное содержание меланоцитов, воспалительный инфильтрат.
Дифференциальный диагноз
Следует проводить с сенильным кератозом, пигментной базалиомой, поверхностно распространяющейся формой меланомы.
Хирургическое, близкофокусная рентгенотерапия.
Вернуться к списку статей о кожных заболеваниях
 |
Последнее обновление страницы: 11.12.2014 Обратная связь Карта сайта
Лечение меланоза Дюбрея в Москве
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ

Согласно гистологической классификации опухолей кожи ВОЗ (1980), заболевание относится к группе предраковых состояний. Существуют и другие взгляды. Так, по аналогии с болезнью Боуэна, меланоз предраковый рассматривается как melanoma in situ, так как наиболее существенным признаком является пролиферация анапластических меланоцитических клеток в эпидермисе и волосяных фолликулах. Стадия интраэпидермальной пролиферации представляет собой, таким образом, очень раннюю фазу злокачественной меланомы. Переход опухолевых клеток через базальную мембрану (стадия вертикального распространения) свидетельствует о развитии собственно злокачественной меланомы.
Ограниченный преканцерозный меланоз первично не является меланомой, а представляет собой пролиферативный процесс, захватывающий клетки пограничного слоя эпидермиса, который может существовать годами без прогрессирования и, даже без лечения, иногда спонтанно регрессировать. При дальнейшем развитии может возникнуть картина псевдоспинадиомы или псевдомеланомы — состояний, которые годами могут не терять своей доброкачественности. Вопрос о возможности и сроках злокачественного перерождения требует дальнейшего изучения, более правилен термин Melanosis extensiva et proliferative Hutchinson.
Длительное течение (7-10 и даже 20 лет) меланоза пребластоматозного несовместимо с обозначением его как меланоцитобластомы. В то же время не исключено, что иногда меланоцитобластома какое-то время может ограничиваться чисто эпидермальным расстройством, т. е. быть по сути melanoma in situ.
Частота перехода в бластому ограниченного преканцероза завышена и он должен рассматриваться только как факультативный премеланомный дерматоз.
КЛИНИКА
Заболевание проявляется в виде одиночного медленно растущего очага, с неправильными полициклическими очертаниями, без уплотнения в основании, вначале светло-коричневого, при длительном существовании — темно-коричневого или черного цвета. Характерна неравномерность окраски: с одной стороны наличие на фоне менее интенсивно окрашенных участков отдельных резко пигментированных точек, с другой-наряду с резко пигментированными участками черного цвета могут быть зоны с менее интенсивной окраской, просветлениями и даже депигментацией, что наблюдается обычно при спонтанном регрессировании в какой-то части очага поражения при продолжающемся распространении в других. Описаны и непигментированные варианты.
Поверхность очага гладкая, хотя и может наблюдаться нежное шелушение. Размеры очага обычно 2-6 см в диаметре, но при многолетнем существовании могут достигать величины 8-10см и более. Субъективных расстройств заболевание не вызывает. Наиболее часто ограниченный предраковый меланоз располагается на открытых, подвергающихся наиболее интенсивной инсоляции, участках тела: на лице, тыле кистей, реже на предплечьях. Имеются описания меланоза Дюбрея конъюнктивы, в полости рта, на кончиках пальцев.
Длительное время поражение находится на уровне кожи или едва, равномерно возвышается над ней, не претерпевая особых изменений, за исключением усиления интенсивности пигментации и увеличения в размерах. Однако, рано или поздно, какая-то из зон приобретает узловатый, опухолевидный характер, сначала незначительно, а со временем все более возвышаясь над уровнем остального очага поражения. Поверхность в этом месте изменяется, становится папилломатозной, усиливается шелушение, может наступить эрозирование. Вокруг пятна появляется эритема. Это является признаками развития злокачественной меланомы.
Заболевание развивается примерно одинаково часто у мужчин и женщин. У мужчин возрастной пик — 50-60 лет, у женщин процесс развивался с примерно равной частотой по десятилетиям от 50 до 80 лет.
Прогноз тем лучше, чем раньше поставлен диагноз. Без лечения у значительного числа больных развивается меланома (лентиго-меланома), что обычно происходит через 10-15 лет; срок колеблется от 21 месяца до 30 лет) с момента появления ограниченного предракового меланоза.
Считается, что прогноз при меланоме этого типа более благоприятный, чем при других формах. Метастазозирование наблюдается только у 4 больных из 45. Может наблюдаться спонтанное регрессирование. При локализации на конъюктиве опасность перерождения выше.
ГИСТОПАТОЛОГИЯ

Акантоз, повышенное содержание пигмента в базальном слое, концентрация и гнезда мёланоцитов в зоне дермо-эпидермального соединения. В дерме — повышенное содержание меланоцитов, воспалительный инфильтрат.
- Сенильным кератозом
- Пигментной базалиомой
- Поверхностно распространяющейся формой меланомы
ДИАГНОСТИКА И ЛЕЧЕНИЕ
Лечебная тактика при меланозе Дюбрея существенно отличается от таковой при меланомоопасных невусах. Прежде всего недопустимо оставлять больных без активного лечения, что стало возможно при невусе Ота и бывает при других меланомоопасных невусах после предупреждения больных об опасности травмы. Другое отличие состоит в том, что широкое хирургическое иссечение меланоза Дюбрея, учитывая его существенное расположение на лице, часто сталкивается с серьезными техническими и косметическими трудностями, особенно при больших размерах очага. Иногда иссечение крупных очагов на туловище заканчивают пластикой перемещенными лоскутами. Небольшие очаги меланоза на лице и шее целесообразнее иссекать, если вмешательство не грозит обезображиванием. Методом выбора при меланозе Дюбрея на туловище и конечностях будет иссечение отступя 0,5см от краев.

Предназначен для проведения дерматоскопического исследования для ранней диагностики малегнизации меланом, для исследования немеланоцитарных образований, базально-клеточной карциномы и дерматофибромы.
Дерматоскопия — это неинвазивный метод визуальной диагностики кожи, который благодаря использованию высоких технологий позволяет перейти от субъективной оценки состояния кожного покрова к объективной и документировать выявленные изменения кожи.
Суть метода состоит в том, что с помощью специального прибора — дерматоскопа при 10-кратном увеличении исследуются поверхностные слои кожи. Это позволяет более основательно изучить симметричность новообразования, его границы, структуру.

Самая феноменальная и новая разработка в области диагностики на сегодняшний день, впитавшая все преимущества собрата постарше и преумножившая их в тысячи раз.

Эволюция кинематографа из 2D в 3D не прошла стороной мимо других сфер деятельности, потому что до недавнего времени система Vision была знаменита своей, так называемой, двухмерной или 2D-моделью для диагностики.
Диагностика ЗDв нашей клинике проводиться бесплатно.

Ультразвуковая диагностика кожи.

Ультразвуковое диагностическое сканирование – хорошо известная и отработанная методика, которая в настоящее время составляет более 1/3 объема всех диагностических процедур в медицинской практике. Современные приборы уже достаточно просты в применении и доступны для многих клиник.
Однако в дерматологии эти исследования ранее не применялись, что было связано с трудностью технического решения данной задачи. В обычных приборах датчики имеют частоту 3-10 МГц, при которой было невозможно получить изображение структур эпидермиса, дермы и гиподермы.
Немецкая компания TPM создала уникальные приборы с частотой датчиков 20-100 МГц. Такая методика называется цифровой ультразвуковой визуализацией высокого разрешения с возможностью изучения наиболее поверхностных слоев кожи.
По материалам исследований, проведенным при помощи аппарата DUB TPM (список прилагается отдельно), опубликовано множество статей и 2 монографии.
До настоящего времени основным методом изучения морфологии кожи было гистологическое и патоморфологическое исследование. Эта методика довольно трудоемкая и затратная, кроме того, исследуется биоптат, уже обработанный различными химическими реагентами.
Ультразвуковая диагностика кожи заполняет пробел, который существовал ранее между наружными методами исследований и гистологией, так как этот неинвазивный метод позволяет изучать кожу in vivo.
Значение ультразвукового сканирования для диагностики кожи трудно переоценить. Этот метод обладает целым рядом неоспоримых преимуществ – неинвазивность, безболезненность, безопасность и высокая точность измерений. Все исследования проводятся без повреждения тканей и могут повторяться на одном и том же участке кожи многократно.
Новый инструмент, позволяет увидеть срез кожи и подкожно-жировой клетчатки до мышечной фасции. Мы можем исследовать кожу в различные интервалы времени, документируя все особенности. Данные оцифровываются и помещаются в базу данных. Легко проводится сравнительный анализ снимков полученных в динамике, изображения сохраняются на любых цифровых носителях и данные передаются в общедоступных форматах через сеть Internet.
- TPM впервые разработала и освоила серийный выпуск УЗ для кожи, а также установила стандарты ультразвукового исследования кожи во всем мире.
- Только аппараты DUB оснащаются датчиками с максимально высокой частотой до 100 МГц и разрешением до 8-10 мкм.
- Режимы сканирования A,B,C.
- Трехмерное сканирование.
- Кинопетля без ограничения длительности съемки.
- Оцифровка сигнала, следовательно, изображение более детальное и четкое.
- Цифровая обработка данных.
- Просмотр нескольких изображений полученных в разное время.
- Инновационные алгоритмы обработки изображений.
- Сохранение необработанных данных.
- Расширенный пакет программного обеспечения.
- Применение открытой системы с водой позволяет получать на 10-20% информации больше, чем использование системы с пленкой.
- В данный момент прибор не имеет аналогов во всем мире.
- 1) Изучение состояния, структуры и размеров всех слоев кожи и кожных образований.
- 2) Углубленная диагностика морфологических и функциональных изменений при острых и хронических заболеваниях кожи, в том числе при рубцовых изменениях и липодистрофиях.
- 3) Оценка динамики состояния кожи в норме и патологии.
- 4) Облегчение диагностики малых высыпаний на коже.
- 5) Своевременная ранняя диагностика, так как с помощью ультразвукового сканирования можно не только выявить характерные признаки кожных проявлений на самых ранних стадиях, но и провести доклиническую диагностику, профилактику или своевременное лечение.
- 6) Диагностика состояний кожи в случае каких-либо трудно определяемых невооруженным глазом проявлений.
- 7) Визуализация, определение размеров, объема и глубины инвазии, а также оценка новообразований кожи и метастазов в кожу, выбор методов лечения, установка параметров и контроль эффективности.
- 8) Предоперационное измерение глубины распространения и объема опухолей при проведении хирургических вмешательств, в том числе и электрохирургии, криохирургии, лазерной или лучевой терапии.
- 9) Исследование возрастных изменений кожи.
- 10) Определение глубины, интенсивности и длительности лечебного воздействия, выбор метода.
- 11) Оценка эффективности и контроль терапевтических, физиотерапевтических и хирургических методов лечения, в том числе и косметологических процедур (например, таких как мезотерапия, пилинги, пластические операции, удаление татуировок, аппаратные процедуры и т.п.).
- 12) Предварительная диагностика и оценка результатов введения филлеров, препаратов гиалуроновой кислоты, коллагена, синтетических или полусинтетических гелей и т.д.
- 13) Ранняя диагностика остеопороза.
- 14) Исследование эластичности кожи.
- 15) Исследование слизистых оболочек.
- 1) Неинвазивная методика визуализации внутренних структур кожи in vivo, которая позволяет получать важную информацию, недоступную при других методах исследования.
- 2) Метод незаменим для оценки динамики состояния кожи в дерматологии, косметологии и дермато-онкологии. Позволяет проводить наблюдение за состоянием кожных проявлений и использовать данные при первичной диагностике, профилактике и лечении большинства заболеваний кожи.
- 3) Возможность сохранения данных в памяти компьютера и на любых электронных носителях, распечатка фотографий для историй болезни, пересылка по internet для консультаций с коллегами.
- 4) Объективная оценка динамики состояния кожи пациента – важный юридический аспект в разрешении конфликтных ситуаций.
- 5) Наглядная визуализация состояния внутренних структур кожи и ее рельефа – сильный психологический фактор при разъяснении пациентам необходимости проведения лечебных мероприятий.
- 6) При помощи DUB легко доказывать эффективность лечения в доступной для клиента форме. Это мощный маркетинговый инструмент для привлечения новых клиентов.
- 7) Наличие этого метода повышает рейтинг учреждения и свидетельствует о высокой оснащенности и использовании передовых технологий.
- 8) В дополнение к гистологической картине, повышает точность патоморфологического диагноза.
- 9) Проведение научных и образовательных программ.
- 10) Проведение консилиумов и консультационно-диагностических мероприятий.
Новым аспектом использования данного метода для производителей является проведение оценки воздействия на кожу различной продукции, в том числе косметических, лекарственных препаратов, приборов.

Самый точный диагностический прибор в дерматологии, дерматоонкологии и косметологии.
Конфокальный лазерный сканирующий микроскоп для гистологического исследования кожи in vivo с помощью флуоресценции с использованием лазеров 3 длин волн (785 нм, 658 нм, 445 нм)
- Комбинирование технологии регистрации отраженного лазера и флуоресценции
- Оптическая неинвазивная биопсия
- Отображение в реальном времени
Система VivaScope 1500 Multilaser сочетает технологию регистрации отраженного лазера с флуоресцентной конфокальной лазерной сканирующей микроскопией. Аналогично стандартному устройству VivaScope 1500, участки кожи могут быть просмотрены in vivo в инфракрасном диапазоне. Используются следующие длины волн: 785 нм (ближняя инфракрасная область), 658нм (красный) или 445 нм (синий). Все три лазера интегрированы в одном устройстве.
Перед использованием VivaScope на участок ткани, который необходимо исследовать, наносится флуоресцентный краситель(нетоксичный для организма). Соответствующее лазерное излучение возбуждает флуорофор и появляющаяся флуоресценция позволяет получить контрастное изображение, помогающее отобразить гистологическую структуру благодаря распределению красителя.
С VivaScope 1500 Multilaser возможно отображение различных функциональных аспектов изменения тканей in vivo. Живая ткань может быть визуально исследована последовательно с использованием всех доступных длин волн лазерного излучения.
Читайте также:

