Меланомы и невусы у детей
Нередко родители так обеспокоены, что с каждым пятнышком на коже бегут к врачу. Другие, напротив, не обращают внимания ни на какие изменения и травмы пигментных образований. Давайте разберемся, кто из них прав?
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
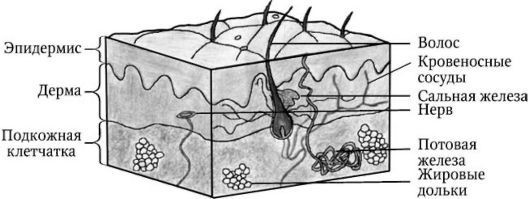
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Пигментные образования
Все пигментные образования на коже можно разделить на две группы: неопасные (меланомонеопасные) и опасные (меланомоопасные) пигментные невусы (табл.).
Табл. 1. Классификация опухолей кожи меланоцитарного генеза
Меланомонеопасные невусы
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
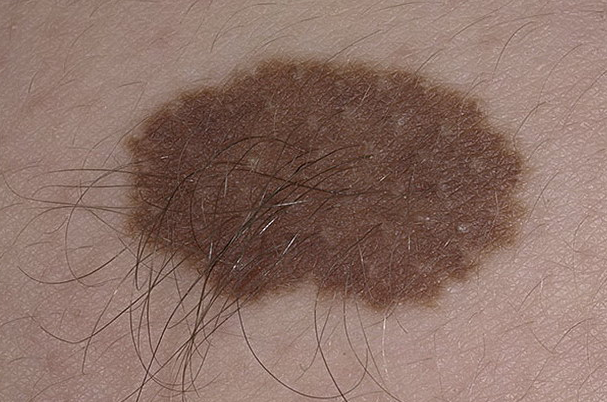
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
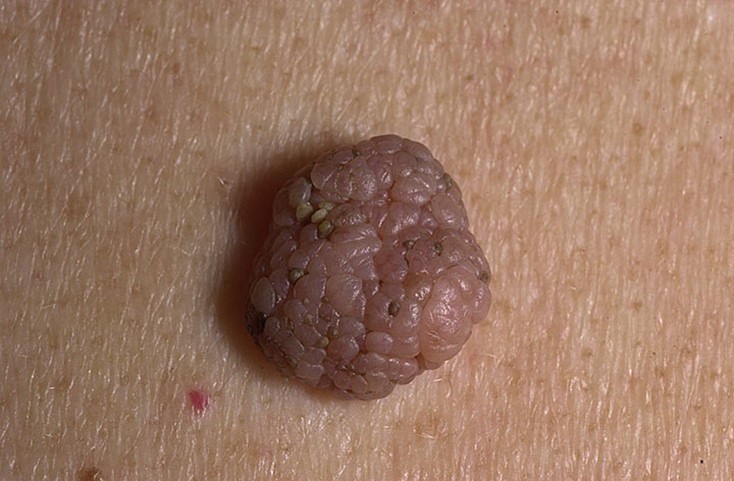
Рис. 6. Сложный невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
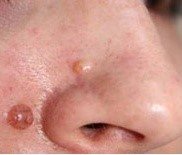
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
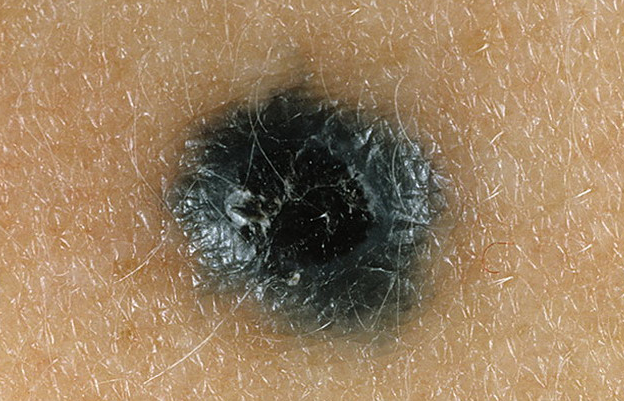
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
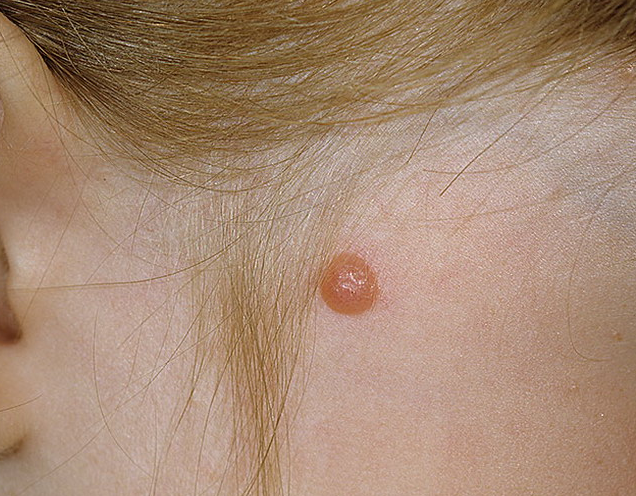
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
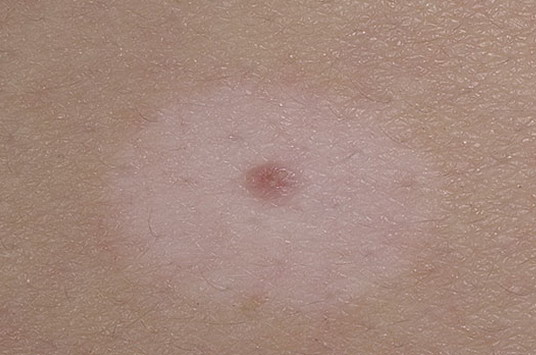
Меланомоопасные невусы
Фенотипически данные невусы не выявляют клинических признаков злокачественности, но отличаются дисплазией меланоцитов и склонной потенцией к озлокачествлению, давая, таким образом, повод рассматривать их как предзлокачественные или пограничные образования. Это единственные опухоли, которые нуждаются в обязательном профилактическом удалении с морфологической верификацией патологического процесса. При множественном характере целесообразно относить эту группу больных в группу риска и подвергать обязательной диспансеризации с динамическим наблюдением у онколога.
Цвет. Разнообразные оттенки черного, коричневого, рыжеватого, светло-красного.
Локализация. Наиболее частая — туловище, руки, ягодицы, тыльная поверхность стоп, реже — лицо.
При синдроме диспластических невусов прогноз неблагоприятный, риск развития злокачественной меланомы значительно повышается.
Лечение. Не все диспластические невусы подлежат немедленному удалению. Необходимо динамическое наблюдение с фотографированием и измерением размеров образования. Иссечению подлежат меняющиеся, подозрительные, подвергающиеся травматизации невусы.
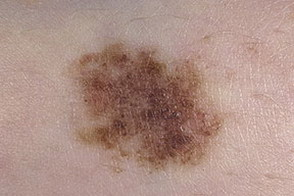
Рис. 11. Диспластический невус
Элементы сыпи. Плоское, но чаще все-таки возвышающееся над кожей образование с четкими границами разменами до 1,5 см.
Цвет. Однородная черная или темно – коричневая окраска.
Локализация. Элемент может лакализоваться на любом участке тела, но чаще это нижние конечности.
Течение и прогноз. Быстро появляется в детском или подростковом возрасте, без метастатического потенциала. После иссечения рецидивов не наблюдается.
Лечение. Иссечение с расстоянием от края резекции не менее 10 мм.
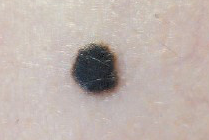
Рис. 12. Невус Рида
Основным этапом диагностики кожного образования является беседа с родителем (выяснение всех подробностей о давности возникновения элемента, факт травматизации и изменения и субъективных ощущений) и осмотр, при котором врач обязательно должен использовать метод люминесцентного микроскопического исследования, или дерматоскопию. Дерматоскопия позволяет разрешить ряд вопросов, касающихся дифференциальной диагностики злокачественных и доброкачественных изменений кожи. Этот же метод дает возможность выбрать тактику ведения пациента. Это может быть или активное динамическое наблюдение или использование малоинвазивных методик (лазерное удаление, электрокоагуляция, криодеструкция), или хирургическое иссечение образования.
- образования кожи у детей не имеют злокачественного потенциала;
- показания для их удаления, как правило, бывают либо косметические, либо профилактические (превентивные) при хронической травматизации невусов;
- при появлении невуса на коже ребенка необходим обязательный дерматологический и дерматоскопический контроль со стороны врача.
![]()


Авторская публикация:
ИЗМОЖЕРОВА РИНА ИГОРЕВНА,
клинический ординатор отделения химиотерапии и комбинированного лечения злокачественных опухолей у детей
Определение. Меланома, которая возникает у индивидуумов от рождения до начала половой зрелости. Она подразделяется на врожденную (развивается во внутриутробном периоде), инфантильную (с момента рождения до однолетнего возраста) и меланому детства (с первого года до начала половой зрелости).
Этиология и патогенез. Чаще всего (50—92% случаев) меланома у детей развивается на месте врожденных гигантских меланоцитарных невусов в течение первых 5 лет жизни. На неизмененной коже меланома у детей практически не развивается. Кроме того, эта опухоль может развиваться у детей с диспластическими меланоцитарными невусами, семейной историей меланомы, пигментной ксеродермой и после иммуносупрессии.
Определенное значение в развитии меланомы придается травме. Описаны случаи возникновения меланомы у членов одной семьи. Семейные случаи меланом составляют 10% среди этих опухолей. Отмечено, что семейные меланомы по сравнению с обычными случаями развиваются в более ранние сроки. Важная роль в возникновении меланом отводится избыточному воздействию УФО.
Частота. Меланома наблюдается в 2,5% среди детей с различными ЗНО, в 0,3% — среди детей со ЗНО кожи и в сотых долях процента от пигментных невусов и других доброкачественных опухолей кожи. Меланомы исключительно редки в препубертатном периоде (0,4% всех меланом) и моложе 20 лет (
Частота меланомы у больных в возрасте 15—19 лет удвоилась в период с 2001 г. по 2010 г., но осталась неизмененной в младшей возрастной группе. Менее 80 хорошо задокументированных случаев меланомы у детей моложе 10 лет описаны в литературе в течение последних 30 лет до 2011 г.. В Московской области среднегодовой показатель заболеваемости меланомой кожи у детей в 1990-2005 гг. был равен 0,1188 +/-0,1167 на 100 тыс. детского населения, у подростков в 2001-2005 гг. - 0,46 + 0,21 на 100 тыс. подросткового населения.
Возраст и пол. Меланома может развиться у детей любого возраста, начиная с самого раннего. Существуют описания диагностики меланомы у детей с 5-месячного возраста. Наиболее часто меланома наблюдается у детей в возрасте 4—6 и 11-15 лет. Меланома, возникающая после пубертатного периода, называется меланомой подростков с возрастными границами в 13—16 лет. Соотношение мальчиков к девочкам — 1:1,5.
Изменения кожи. Злокачественные меланоцитарные опухоли препубертатного периода вследствие своей редкости обычно не подозреваются. Должны настораживать следующие признаки: быстрое увеличение диаметра опухоли, кровотечение, изменение цвета узлового поражения, изъязвление, зуд, боль и утрата четко очерченных краев. Распознавание меланомы de novo у детей требует высокого уровня клинического подозрения, особенно в отношении амелонотических поражений.
Меланомы, развивающиеся до 16-летнего возраста, наиболее часто возникают на туловище (50%), реже — на нижних конечностях (20%), голове, шее (15%) и верхних конечностях (15%). По другим данным, меланомы в возрасте до 18 лет чаще отмечаются на верхних и нижних конечностях (44%). Размеры меланомы варьируют от 0,5 до 7 см и более. Большие размеры более характерны для меланом, возникающих из гигантских пигментных невусов. Внешний вид опухоли разнообразен. У 95% больных меланома имеет широкое основание. Окраска опухоли колеблется от черного до нормального цвета кожи. Изменение цвета кожи до черного более характерно при озлокачествлении невуса.
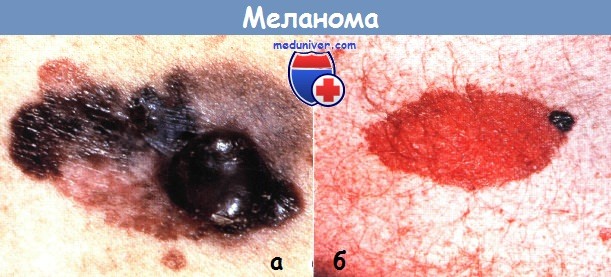
Меланома:
а - очаг имеет неравномерные очертания, неоднородную окраску и толщину, что типично для меланомы
б - черная папула развилась в пределах врожденного пигментного невуса размерами 3,5x1,5 см.
Биопсия показала тонкую меланому, и очаг удалили страницами безопасности 1 см.
Гистология. Исходя из патоморфологических признаков выделяют три группы: обычные, мелкоклеточные и меланомы, симулирующие невус Шпиц.
Обычные меланомы у детей встречаются в 40— 50% случаев. По гистологическим признакам они идентичны меланомам взрослых. Интраэпидермальные компоненты таких меланом могут быть педжетоидными, лентигинозными или гнездовыми. Меланомы гладкой кожи чрезвычайно редки в детстве. Солярные (так называемое lentigo maligna) меланомы не встречаются в детстве.
Мелкоклеточные меланомы состоят из мономорфных небольших клеток. Эти клетки часто формируют листовые или органоидные конфигурации. Меланоциты содержат базофильные круглые ядра и конденсированный хроматин. Высокая клеточная плотность, утрата созревания и часто сильная митотическая активность — черты, предполагающие меланому. У детей мелкоклеточные меланомы могут наблюдаться de novo или могут развиться во врожденном невусе. Такие меланомы с мелкоклеточными фенотипами часто локализуются в области скальпа, показывают необычную толщину и фатальный исход у большинства пациентов.
Иногда меланомы у детей имеют гистологические черты невуса Шпиц. Эти черты включают структурные и цитологические признаки, такие как эпидермальная гиперплазия, клиновидная конфигурация, эпидермальное расщепление около интраэпидермальных гнезд, большие эпителиоидные и шпиндельные клетки, образующие пучки, и т.д.
Существует также промежуточная группа шпицподобных поражений, которые демонстрируют не только некоторые черты невуса Шпиц, но и различные степени атипичности.
Дифференциальная диагностика по гистологическим признакам. Необходимо избегать преждевременного диагноза меланомы детства и дифференцировать это заболевание с атипичными и пограничными поражениями. Черты, наиболее полезные для отличия меланом от невусов, включают: большой размер (> 7 мм), изъязвление, высокую митотическую активность (> 4 митозов/мм2), митозы в нижней трети поражения, асимметрию, плохо очерченные боковые границы, утрату созревания, мелкие гранулы меланина и выраженный ядерный плеоморфизм.
Меланомы детства нужно отличать от врожденных и других невусов, показывающих педжетоидный меланоцитоз, лентигинозную меланоцитарную пролиферацию, атипичную узловую меланоцитарную пролиферацию, и от невуса Шпиц. Обычные критерии, такие как возраст, клиническое представление, размер, асимметрия, границы, степень клеточной плотности, созревание, степени цитологической атипии и митотическая активность, должны помочь в постановке правильного диагноза.
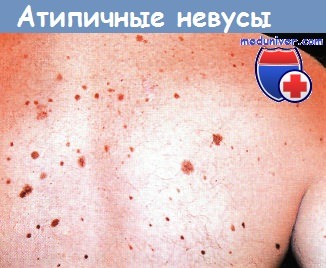
Атипичные пигментированные невусы.
У этого подростка с семейным анамнезом злокачественной меланомы и несколькими членами семьи с атипичными родинками наблюдаются многочисленные невусы различного размера формы и пигментации на открытых солнцу участках кожи.
Педжетоидный меланоцитоз и лентигинозная меланоцитарная пролиферация являются чертами, обычно наблюдаемыми в невусах у детей, особенно на гладкой коже. Эти изменения не должны гиперинтерпретироваться, если нарушение структурно не является выпуклым и цитологические аномалии присутствуют по всей ширине поражения.
Фактически все атипичные узелковые меланоцитарные пролиферации, развивающиеся во врожденных невусах, являются биологически доброкачественными. Экспертиза этих атипичных опухолей в отношении кариотипа, экспрессии клеточных поверхностных антигенов, роста в мягком агаре, хромосомных аберраций и других параметров показала, что у них имеются свойства незрелой пролиферативной, но доброкачественной опухоли.
Дифференциальная диагностика по клиническим признакам осуществляется с использованием оценочных систем. Важно знать, что меланома кожи почти не встречается у детей моложе двух лет и особенно в неонатальном периоде. Дифференцируют прежде всего с атипичными узелковыми пролиферациями, развивающимися во врожденных невусах, и невусом Шпиц.
Течение и прогноз меланомы у детей изучены недостаточно. Выживаемость больных с ранними стадиями меланомы составляет около 80%. Однако в целом 40—50% больных погибает от прогрессирования болезни в течение первых 5 лет от начала лечения. Пятилетняя выживаемость детей, больных меланомой III стадии, после хирургического лечения не превышала 32%.
Меланома у детей – заболевание, которое встречается относительно редко: в среднем оно поражает 1 ребенка на миллион. В детском возрасте есть два пика заболеваемости: с 4 до 6 лет и среди подростков 11–15 лет. Но в целом болезнь может развиться в любом возрасте.
Факторы риска возникновения меланомы
Главной причиной развития опухоли считают избыток ультрафиолетового излучения. Ультрафиолет, неважно, природный или искусственный, повреждает ДНК клеток.
В организме есть мощная система восстановления генов, но она не всесильна. Со временем изменения накапливаются. Клетки перестают подчиняться сигналам организма, регулирующих их деление и рост. Они теряют способность к естественной гибели, и начинают бесконтрольно размножаться – становятся злокачественными. Кроме того, избыток солнца нарушает иммунитет, снижая активность клеток – естественных киллеров. Именно эти клетки ответственны за выявление и уничтожение злокачественных новообразований на ранней стадии. Мутации, провоцирующие развитие злокачественности, возникают в организме нередко, но обычно иммунная система успевает их обнаружить и уничтожить на стадии единичной измененной клетки.

Особенно опасны солнечные ожоги, полученные в грудном и детском возрасте. Но примерно в 10% случаев меланома у ребенка имеет наследственный характер и вызвана врожденной мутацией генов, в норме подавляющих опухолевый рост.
Основные предрасполагающие факторы, увеличивающие вероятность развития новообразования:
- Особенности внешности: бледная кожа, светлые или рыжие волосы, голубые или серые глаза, веснушки. Такие малыши принадлежат к так называемым 1–2 фототипу, особенно чувствительному к солнцу.
- Перенесенные солнечные ожоги, давность которых значения не имеет.
- Частое пребывание на солнце.
- Большое количество родинок (более 50).
- Пигментые образования с атипичным строением – диспластические невусы. Это родинки с неровными контурами и смешанной окраской.
- Наследственность: случаи меланомы у кровных членов семьи.
- Пигментная ксеродерма – наследственное заболевание, при котором нарушается активность фермента, восстанавливающего поврежденную ультрафиолетом ДНК. Проявляется повышенной чувствительностью кожи к солнцу и активной неравномерной пигментацией даже после краткого пребывания под солнечными лучами, с дальнейшим развитием дерматита и атрофии кожи.
- Имеющиеся врожденные гигантские невусы.
Виды меланомы
- эпителиальная;
- веретеноклеточная;
- смешанная;
- мелкоклеточная.
- локальная – ограничена одним новообразованием;
- местнораспространенная;
- диссеминированная – множество очагов, в том числе метастазов.
- I – в пределах эпителия, не достигая базальной мембраны – границы между эпителиальными клетками и более глубокими структурами кожи;
- II – проникает сквозь базальную мембрану, распространяясь до росткового слоя дермы;
- III – проникает в ретикулярный слой кожи, но пока не прорастает за ее пределы;
- IV – до уровня потовых желез, то есть выходит за пределы собственно кожи (дермы);
- V – проникает в подкожно-жировой слой.
- тонкая меланома: до 0,75 мм;
- промежуточная: 0,76 – 3,99;
- толстая: более 4 мм.
Стадии по TNM
Данной классификацией пользуются все онкологи мира, определяя тактику лечения и прогноз
- T1: толщина до 1 мм;
- T2: от 1 до 2 мм;
- T3: от 2 до 4 мм;
- T4 – толще 4 мм.
При определении стадии опухоли не имеет значения ее диаметр, важна только глубина проникновения злокачественных клеток.
- N1: поражение 1 регионарного лимфоузла;
- N2 – метастазы в 2–3 близлежащих лимфатических узла или сателлитные метастазы (отсевы опухолевых клеток на расстоянии до 2 см от первичного образования);
- N3 — поражено более 3 регионарных лимфоузла или они образуют конгломераты, или очаги в лимфоузлы сочетаются с сателлитными метастазами.
Регионарными считаются лимфатические узлы, в которые происходит отток лимфы от пораженного опухолью участка.
- голова, шея – околоушные, подчелюстные, шейные, надключичные;
- грудная клетка – подмышечные;
- рука – в области локтевой ямки и подмышечные;
- поясница, ягодицы, брюшная стенка, область ануса и гениталий – паховые;
- нога – подколенные, паховые.
- M0 – отдаленных отсевов нет.
- M1 – имеются отдаленные метастазы.
- Глубина роста до 2 мм, не поражены лимфоузлы, нет метастазов;
- До 4 мм в толщу кожи, л/у не поражены, метастазирования нет;
- Толщина более 4 мм, либо любая глубина роста опухоли при имеющемся поражении регионарных лимфатических узлов;
- Любое состояние опухоли и л/у при появлении отдаленных метастазов.
Клинические проявления
На ранних этапах роста меланома кожи у детей полностью излечима. Поэтому нужно обращать внимания на ранние симптомы, указывающие на возможное озлокачествление родинки:
Используются для того, чтобы определить опасность невуса:
- А – Asymmetry. Несимметричность пятна.
- B — Border irregularity. Нечеткость границ
- C — Color irregularity. Неравномерность окраски.
- D – Diameter. Более 6 мм (диаметр ластика на конце карандаша).
- E – Elevation. Приподнятая поверхность (вариант: изменчивость).
![]()
По мере роста опухоли ее поверхность изъязвляется. Вокруг первичного очага могут появиться сателлиты – мелкие новообразования, локальные метастазы. В редких случаях первичный очаг способен самопроизвольно регрессировать – исчезнуть, оставив кожные и отдаленные метастазы.
Вовлеченные в процесс лимфоузлы увеличиваются в размерах, становятся болезненными.
Отдаленные метастазы
Проявляются признаками поражения тех органов, в которых произошла диссеминация.
- легкие – кашель, сначала сухой, потом с гнойным отделяемым и кровохарканием;
- печень – увеличение в размерах, желтуха, асцит (скопление жидкости в брюшной полости);
- кости – участки остеопороза, патологические переломы;
- головной мозг – головные боли, головокружение, рвота, потеря чувствительности различных участков тела судорожные припадки.
Кроме кожи, меланома может возникать и в других органах – на слизистой оболочке рта и желудочно-кишечного тракта, половых органов. В такой ситуации болезнь долго протекает незамеченной и часто обнаруживается только после появления метастазов в жизненно важные системы.
Меланобластома может также развиться и в сосудистой оболочке глаза – так называемая увеальная меланома. Она проявляется снижением зрения, появлением темных пятен перед глазами. По мере роста опухоли изменяется цвет радужной оболочки, на ней возникают темные пятна, расширяются сосуды склер. Появляются кровоизлияния в сетчатку, что еще сильнее ухудшает зрение. После того, как злокачественное новообразование выходит за пределы глазного яблока, становится заметным экзофтальм (пучеглазие). Далее возникают отдаленные метастазы, как и при других видах меланобластомы. Увеальную меланому обычно определяет врач-офтальмолог во время осмотра глазного дна.
Диагностика
- Для ранней диагностики меланомы кожи ее исследуют с помощью дерматоскопа – специального аппарата, позволяющего рассмотреть подозрительную родинку под сильным увеличением. Если врач обнаруживает признаки злокачественности (изменения сосудов, характера пигментации, появление бело-голубой вуали), подозрительную родинку нужно удалить и подвергнуть гистологическому исследованию, изучению под микроскопом. Ни в коем случае нельзя удалять родинки с помощью лазера, криодеструкции и другими методами, после которых не остается материала для исследования.
- Чтобы вовремя обнаружить метастазы в лимфоузлы, исследуют лимфатические узлы, которые находятся первыми по ходу тока лимфы от пораженного участка. Этот метод называется биопсия сторожевого лимфоузла.
- Для выявления отдаленных метастазов применяют рентгенографию, УЗИ, компьютерную томографию и МРТ.
- Главный критерий диагноза – гистологическое подтверждение. Без него говорить о злокачественности опухоли нельзя.
- Особого внимания в плане дифференциальной диагностики требует ювенильная меланома, она же невус Шпиц (Спитц). Эта опухоль образована меланоцитами, но при этом меланина не содержит и имеет доброкачественный характер, несмотря на название.
Лечение
Хирургический метод, то есть удаление новообразования – основной метод лечения. Операцию не делают только в ситуации, когда опухоль разрослась настолько, что удалить ее одномоментно невозможно. Удаленный материал исследуют под микроскопом для уточнения диагноза. Глубина иссечения – до оболочки нижележащих мышц.
Если во время биопсии сторожевого узла обнаруживают клетки меланомы, удаляют всю группу лимфатических узлов.
С 2016 году в России зарегистрирован принципиально новый препарат для иммунотерапии меланобластомы – ипилимумбаб. К сожалению, в нашей стране он не разрешен к применению у детей до 18 лет, хотя в США комиссия FDA одобрила использование этого препарата у детей старше 12 лет.
Меланома слабо чувствительна к лучевой и химиотерапии, поэтому их используют только в ситуации, когда другие методы лечения не дали результата или с паллиативными целями – чтобы улучшить качество жизни пациента, например, уменьшить боли при метастазах в кости.
Прогноз
На ранних стадиях юношеская меланома полностью излечима. После появления метастазов эффективность терапии резко снижается: на 4 стадии продолжительность жизни пациентов по статистике составляет в среднем 6–8 месяцев, в пятилетняя выживаемость не превышает 5%.
Профилактика
Основная профилактика меланомы – по возможности избегать солнечных лучей. Особенно это важно для населения средней полосы, предпочитающих проводить отпуск в жарких странах. В это время нужно носить просторную одежду, закрывающую как можно больше тела, широкополые шляпы, на пляже обязательно пользоваться солнцезащитным кремом и специальными зонтиками. Детям до 5 лет находиться на солнце, будучи на пляже, категорически не рекомендуется – для них нужны тенты или специальные пляжные зонтики. Крайне неполезны солярии – если посещать их чаще раза в месяц, риск возникновения меланомы увеличивается в 2,37 раз.
Крупные и гигантские пигментные невусы рекомендуют удалять одномоментно, захватывая не менее 1 см здоровых тканей с последующей пластикой иссеченного участка.
Диспластические невусы профилактически удалять не рекомендуется, но их носителям нужно консультироваться у дерматоонколога не реже раза в год, обязательно проводя дерматоскопию.
Читайте также:


