Меланома у детей лекция
Определение. Меланома, которая возникает у индивидуумов от рождения до начала половой зрелости. Она подразделяется на врожденную (развивается во внутриутробном периоде), инфантильную (с момента рождения до однолетнего возраста) и меланому детства (с первого года до начала половой зрелости).
Этиология и патогенез. Чаще всего (50—92% случаев) меланома у детей развивается на месте врожденных гигантских меланоцитарных невусов в течение первых 5 лет жизни. На неизмененной коже меланома у детей практически не развивается. Кроме того, эта опухоль может развиваться у детей с диспластическими меланоцитарными невусами, семейной историей меланомы, пигментной ксеродермой и после иммуносупрессии.
Определенное значение в развитии меланомы придается травме. Описаны случаи возникновения меланомы у членов одной семьи. Семейные случаи меланом составляют 10% среди этих опухолей. Отмечено, что семейные меланомы по сравнению с обычными случаями развиваются в более ранние сроки. Важная роль в возникновении меланом отводится избыточному воздействию УФО.
Частота. Меланома наблюдается в 2,5% среди детей с различными ЗНО, в 0,3% — среди детей со ЗНО кожи и в сотых долях процента от пигментных невусов и других доброкачественных опухолей кожи. Меланомы исключительно редки в препубертатном периоде (0,4% всех меланом) и моложе 20 лет (
Частота меланомы у больных в возрасте 15—19 лет удвоилась в период с 2001 г. по 2010 г., но осталась неизмененной в младшей возрастной группе. Менее 80 хорошо задокументированных случаев меланомы у детей моложе 10 лет описаны в литературе в течение последних 30 лет до 2011 г.. В Московской области среднегодовой показатель заболеваемости меланомой кожи у детей в 1990-2005 гг. был равен 0,1188 +/-0,1167 на 100 тыс. детского населения, у подростков в 2001-2005 гг. - 0,46 + 0,21 на 100 тыс. подросткового населения.
Возраст и пол. Меланома может развиться у детей любого возраста, начиная с самого раннего. Существуют описания диагностики меланомы у детей с 5-месячного возраста. Наиболее часто меланома наблюдается у детей в возрасте 4—6 и 11-15 лет. Меланома, возникающая после пубертатного периода, называется меланомой подростков с возрастными границами в 13—16 лет. Соотношение мальчиков к девочкам — 1:1,5.
Изменения кожи. Злокачественные меланоцитарные опухоли препубертатного периода вследствие своей редкости обычно не подозреваются. Должны настораживать следующие признаки: быстрое увеличение диаметра опухоли, кровотечение, изменение цвета узлового поражения, изъязвление, зуд, боль и утрата четко очерченных краев. Распознавание меланомы de novo у детей требует высокого уровня клинического подозрения, особенно в отношении амелонотических поражений.
Меланомы, развивающиеся до 16-летнего возраста, наиболее часто возникают на туловище (50%), реже — на нижних конечностях (20%), голове, шее (15%) и верхних конечностях (15%). По другим данным, меланомы в возрасте до 18 лет чаще отмечаются на верхних и нижних конечностях (44%). Размеры меланомы варьируют от 0,5 до 7 см и более. Большие размеры более характерны для меланом, возникающих из гигантских пигментных невусов. Внешний вид опухоли разнообразен. У 95% больных меланома имеет широкое основание. Окраска опухоли колеблется от черного до нормального цвета кожи. Изменение цвета кожи до черного более характерно при озлокачествлении невуса.
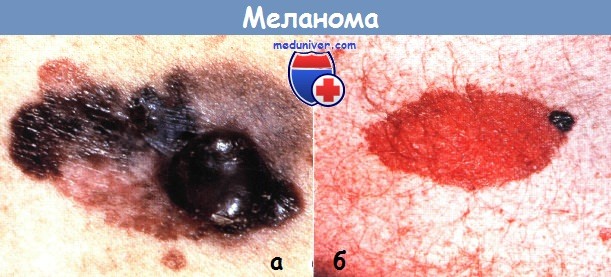
Меланома:
а - очаг имеет неравномерные очертания, неоднородную окраску и толщину, что типично для меланомы
б - черная папула развилась в пределах врожденного пигментного невуса размерами 3,5x1,5 см.
Биопсия показала тонкую меланому, и очаг удалили страницами безопасности 1 см.
Гистология. Исходя из патоморфологических признаков выделяют три группы: обычные, мелкоклеточные и меланомы, симулирующие невус Шпиц.
Обычные меланомы у детей встречаются в 40— 50% случаев. По гистологическим признакам они идентичны меланомам взрослых. Интраэпидермальные компоненты таких меланом могут быть педжетоидными, лентигинозными или гнездовыми. Меланомы гладкой кожи чрезвычайно редки в детстве. Солярные (так называемое lentigo maligna) меланомы не встречаются в детстве.
Мелкоклеточные меланомы состоят из мономорфных небольших клеток. Эти клетки часто формируют листовые или органоидные конфигурации. Меланоциты содержат базофильные круглые ядра и конденсированный хроматин. Высокая клеточная плотность, утрата созревания и часто сильная митотическая активность — черты, предполагающие меланому. У детей мелкоклеточные меланомы могут наблюдаться de novo или могут развиться во врожденном невусе. Такие меланомы с мелкоклеточными фенотипами часто локализуются в области скальпа, показывают необычную толщину и фатальный исход у большинства пациентов.
Иногда меланомы у детей имеют гистологические черты невуса Шпиц. Эти черты включают структурные и цитологические признаки, такие как эпидермальная гиперплазия, клиновидная конфигурация, эпидермальное расщепление около интраэпидермальных гнезд, большие эпителиоидные и шпиндельные клетки, образующие пучки, и т.д.
Существует также промежуточная группа шпицподобных поражений, которые демонстрируют не только некоторые черты невуса Шпиц, но и различные степени атипичности.
Дифференциальная диагностика по гистологическим признакам. Необходимо избегать преждевременного диагноза меланомы детства и дифференцировать это заболевание с атипичными и пограничными поражениями. Черты, наиболее полезные для отличия меланом от невусов, включают: большой размер (> 7 мм), изъязвление, высокую митотическую активность (> 4 митозов/мм2), митозы в нижней трети поражения, асимметрию, плохо очерченные боковые границы, утрату созревания, мелкие гранулы меланина и выраженный ядерный плеоморфизм.
Меланомы детства нужно отличать от врожденных и других невусов, показывающих педжетоидный меланоцитоз, лентигинозную меланоцитарную пролиферацию, атипичную узловую меланоцитарную пролиферацию, и от невуса Шпиц. Обычные критерии, такие как возраст, клиническое представление, размер, асимметрия, границы, степень клеточной плотности, созревание, степени цитологической атипии и митотическая активность, должны помочь в постановке правильного диагноза.
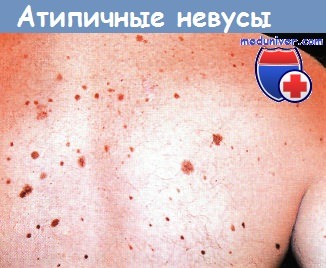
Атипичные пигментированные невусы.
У этого подростка с семейным анамнезом злокачественной меланомы и несколькими членами семьи с атипичными родинками наблюдаются многочисленные невусы различного размера формы и пигментации на открытых солнцу участках кожи.
Педжетоидный меланоцитоз и лентигинозная меланоцитарная пролиферация являются чертами, обычно наблюдаемыми в невусах у детей, особенно на гладкой коже. Эти изменения не должны гиперинтерпретироваться, если нарушение структурно не является выпуклым и цитологические аномалии присутствуют по всей ширине поражения.
Фактически все атипичные узелковые меланоцитарные пролиферации, развивающиеся во врожденных невусах, являются биологически доброкачественными. Экспертиза этих атипичных опухолей в отношении кариотипа, экспрессии клеточных поверхностных антигенов, роста в мягком агаре, хромосомных аберраций и других параметров показала, что у них имеются свойства незрелой пролиферативной, но доброкачественной опухоли.
Дифференциальная диагностика по клиническим признакам осуществляется с использованием оценочных систем. Важно знать, что меланома кожи почти не встречается у детей моложе двух лет и особенно в неонатальном периоде. Дифференцируют прежде всего с атипичными узелковыми пролиферациями, развивающимися во врожденных невусах, и невусом Шпиц.
Течение и прогноз меланомы у детей изучены недостаточно. Выживаемость больных с ранними стадиями меланомы составляет около 80%. Однако в целом 40—50% больных погибает от прогрессирования болезни в течение первых 5 лет от начала лечения. Пятилетняя выживаемость детей, больных меланомой III стадии, после хирургического лечения не превышала 32%.
Известны четыре формы малигнизированной меланомы: поверхностная распространенная (рис. 71-8), акральная (периферическая) лентигинозная, злокачественная лентигинозная и узелковая злокачественная. Узелковая злокачественная меланома растет радиально (во всех направлениях), а потому обладает наихудшим прогнозом как у взрослых, так и у детей.
Традиционно и у детей, и у взрослых для характеристики гистологической инвазии меланомы используются классификации Clark и Breslow. Однако даже самый тщательный анализ меланом с учетом лишь показателей глубины инвазии, вовлечения лимфоузлов и выживаемости явно недостаточен. Классификации же Clark и Breslow использовались с учетом именно этих параметров. Данные показатели являются стандартом для сравнительного анализа (рис. 71-9).
Во многих случаях меланомы у детей развиваются вблизи ранее замеченных кожных поражений, которые могут порой расцениваться как невус, но иногда этот диагноз и не ставится. Группа исследователей в М. D. Anderson госпитале показала, что из 15 детей с меланомами только в одном случае поражение кожи было бессимптомным. У остальных 14 пациентов отмечались изменения размеров, окраски, развитие подкожного образования и кровотечение.
Однако связь с предшествующим поражением кожи в подростковом возрасте становится менее заметной. Отношение к поражениям кожи у детей должно быть таким же, как и у взрослых: детей с любыми пятнами, образованиями, пигментацией кожи следует наблюдать и при возникновении малейших изменений немедленно направлять к хирургу.
Выживаемость при меланомах непосредственно связана со стадией заболевания (рис. 71-10), то есть с наличием изъязвлений, узелковости и степенью утолщения. По мнению многих исследователей, у пациентов с меланомой II и III уровня или с поражением менее 1,5 мм по глубине выживаемость колеблется от 80 до 100%. У больных с меланомами промежуточной толщины этот показатель уменьшается до 40—70%. У девочек отмечается лучший прогноз, чем у мальчиков.
Эпилюминесцентная микроскопия (дермоскопия). Этот метод нашел широкое распространение во взрослых клиниках. Был создан дерматоскоп, имеющий размеры офтальмоскопа. При эпилюминесценной микроскопии на поверхность пигментированного образования наносится минеральное масло, что делает роговой слой прозрачным.
Дерматоскоп имеет на одном конце окуляра предметное стекло, на другом — увеличивающую (х10) линзу. Данные эпилюминесцентной микроскопии пигментированных образований обычно более информативны, чем те, что можно получить при исследовании просто невооруженным глазом или даже при осмотре с увеличивающими линзами, но без масла. Этот новый метод позволяет значительно повысить точность диагностики кожных меланоцитарных неоплазм и таким образом играет важную роль в оценке подозрительных кожных пигментированных поражений у детей.
Применение компьютера в диагностике и лечении злокачественных меланом. Специально созданная система компьютерного анализа изображения в некоторых случаях позволяет провести дифференциальную диагностику между малигнизированной меланомой и доброкачественными пигментированными образованиями с помощью оценки деталей, неразличимых человеческим глазом.
Ряд исследователей в настоящее время совершенствуют методы анализа, стремясь создать офисную настольную компьютерную систему, которая будет помогать в диагностике малигнизированных меланом. Имеется программное обеспечение, позволяющее генерировать изображение, полученное при эпилюминесцентной микроскопии, с последующим компьютерным увеличением.
Применение методов трехмерной компьютерной реконструкции изображения говорит о том, что объем малигнизированной меланомы в большей степени, чем ее толщина, является показателем, определяющим выживаемость.
Лечение малигнизированных меланом. Оперативное лечение. При любом подозрительном образовании должна быть осуществлена биопсия. Если гистологически доказано наличие малигнизированной меланомы, то необходимо произвести повторное иссечение зоны биопсии. В настоящее время считается непреложным правилом, что во время повторного иссечения следует широко убрать окружающие края нормальной ткани и подлежащие подкожные ткани.
Ширина удаляемого края отчасти определяется локализацией меланомы. В любой зоне, где иссечение не грозит косметическим ущербом, необходимо удалить края шириной по меньшей мере 3 см. Однако на лице производят щадящую операцию, удаляя 0,5-1 см, что дает хорошие косметические результаты. В удалении фасции, покрывающей мышцы, нет необходимости. При наличии показаний используют кожные трансплантаты.
Проблема диссекции лимфоузлов очень бурно дебатируется. Многие считают необходимой избирательную диссекцию для стадирования и определения показаний для дополнительного лечения. Некоторые клиницисты используют радиоколлоидную лимфангиосцинтиграфию для выявления лимфоузлов, которые должны быть удалены. Наш опыт подтверждает, что избирательная диссекция лимфоузлов оправдана в случаях меланом промежуточной толщины и глубоких. Такой подход к детям с меланомами согласуется и с тактикой при меланомах у взрослых.
В тех случаях, когда возникает рецидив поражения лимфоузлов или постоянно появляются меланоматозные образования, показано их иссечение с замещением дефекта трансплантатом, а также иммуно- и химиотерапия.
Меченые радиоизотопами моноклональные антитела оказывают некоторую помощь в определении метастатических меланом и в их лечении, однако целесообразность применения данного метода и его диагностическая ценность у детей требуют дальнейшего исследования. Гипертермическая перфузия при меланомах у детей проспективно не изучалась и по-видимому не показана.
Химиотерапия. Эффективность системной терапии, применяемой в качестве как лечебного, так и паллиативного метода — вопрос спорный. Традиционно антинеопластическими препаратами выбора являлись nitrosoureas и дакарбазин. По данным большинства исследователей, ответ на эти препараты отмечается в 20—30% случаев.
Однако в настоящее время имеются данные о том, что малигнизированные меланомы у детей больше реагируют, чем у взрослых, на комбинации препаратов, такие как CVD (винкристин, циклофосфамид и дактиномицин).
Опыт подтверждает, что протокол, включающий CVD, может быть очень эффективен у детей с малигнизированными меланомами.
Проводятся проспективные клинические исследования по использованию CVD, тумор-инфильтрирующих лимфоцитов (ТИЛ) и интерлейкина-2. Наш собственный опыт последних лет показывает, что адъювантная (вспомогательная) химиотерапия оправдана в лечении малигнизированных меланом у детей. Какой протокол наиболее эффективен - этот вопрос должен быть еще исследован.
Меланомная вакцина. Меланомная вакцина может предотвратить развитие малигнизированной меланомы у мышей. Учитывая успешность использования вакцины у животных, некоторые исследователи применяли различные меланомные вакцины и у человека. Эти вакцины, несомненно, безопасны и не дают серьезных осложнений. В ряде случаев у взрослых пациентов они замедляют рост метастазов и отдаляют сроки рецидивирования после хирургического иссечения меланомы во II стадии заболевания. Сведений о применении этих вакцин у детей с меланомами нет.
Меланома у детей
Меланома - меланобластома - злокачественная опухоль кожи, состоящая из клеток, вырабатывающих пигмент. Ввиду сходства гистологического строения меланомы с саркомой или с карциномой ее называли ранее меланосаркомой или невокарциномой. Как самостоятельное заболевание меланома была выделена R. Virchov в 1864 г.
Удельный вес меланомы среди других видов рака кожи сравнительно невелик и составляет, по данным ряда исследователей, 0,6-0,8% к общему числу больных, умерших от злокачественных опухолей. Заболевают меланомой лица в возрасте 15-80 лет, чаще женщины. Однако они могут наблюдаться и у детей.
Меланома развивается в значительной части случаев из пигментных и непигментных невусов, наблюдаются случаи возникновения меланом вне связи с невусом. Меланома может возникнуть из преканцерозного ограниченного меланоза Дюбрейля. Травма является одним из предрасполагающих моментов для развития меланом. Из 163 больных меланомами кожи, находившихся в стационаре Института онкологии АМН, у 125 больных были невусы внеутробного периода и лишь у 38 - врожденные невусы. По данным других авторов, меланомы кожи в одинаковой степени часто развиваются из врожденных невусов и образовавшихся после рождения. Пигментный невус под влиянием травмы быстро малигнизируется, диссеминируется и дает метастазы в регионарные узлы.
Определенное значение в развитии меланомы имеют гормональные влияния. Об этом свидетельствует факт доброкачественного течения меланом у детей и склонность их к малигнизации после полового созревания. У беременных наблюдается метастазирование опухолей при любой их локализации.
По вопросу о гистогенезе опухоли в настоящее время отвергнут взгляд о происхождении клеток меланомы из эндотелия кровеносных, лимфатических сосудов или из соединительнотканных клеток, и большинство исследователей придерживается взгляда о происхождении клеток меланомы из меланоцитов и шванновских клеток влагалищ кожных нервов, вырабатывающих меланин, из порочно развитой эмбриональной невроэктодермальной части эктодермы.
Меланомы кожи, по данным А. П. Шанина, наблюдаются и в детском возрасте, составляя 5,3% в возрасте от 1 года до 10 лет и 15,8% в возрасте 11-20 лет. Наиболее частая локализация - нижние конечности, реже - верхние конечности, лицо и туловище. Клиническая картина меланом разнообразна. Пигментное пятно (невус) или, чаще, папилломатозный невус без видимых причин или под влиянием травмы начинает увеличиваться в размерах, становится выпуклым, начинает кровоточить. На его поверхности появляются неровности, изъязвления, покрывающиеся корочками. Затем возникают бугристые разрастания. Вокруг опухоли могут появиться мелкие папилломы, увеличивающиеся в размерах. Опухоли могут распадаться в центре и изъязвляться. Сравнительно быстро появляются метастазы в близлежащие лимфатические узлы.
Симптомы меланомы. Признаками перехода пигментного пятна в злокачественную меланому являются рост и уплотнение его, усиление или ослабление пигментации, образование отдельных узелков на поверхности пятна или вокруг него, появление застойной красноты и развитие пигментных или непигментных радиальных разрастаний в разные стороны от пигментного пятна.
Иногда первым признаком роста меланомы является увеличение регионарных лимфатических узлов, хотя сама меланома может и не увеличиться в размерах.
При дифференциальном диагнозе меланому следует отличать от нейрофиброматоза, саркомы Капоши, папилломы, пигментной базалиомы, тромбированных гемангиом, старческой кератомы. Перечисленные образования отличаются медленным течением и отсутствием регионарных метастазов.
При подозрении на меланому для гистологического исследования следует радикально удалить подозрительное образование.
К клиническим разновидностям меланом относят: юношескую меланому и амеланотическую меланому. Юношеская меланома впервые была описана в 1948 г. Spitz. Эта опухоль наблюдается у детей до полового созревания. Она похожа на меланому взрослых и сходна с ней по гистологическому строению. Однако отличается от последней доброкачественным течением, редко дает метастазы. Юношеская меланома наблюдается чаще на лице в виде полушаровидного резко ограниченного узла, поверхность которого гладкая или покрыта папилломатозными разрастаниями. Цвет ее обычно бледно-красный, иногда коричневый. Меланома окружена полоской гиперемии с телеангиэктазиями. По своему виду она нередко напоминает бородавку, келоид, невус; диагноз не всегда может быть поставлен легко. Многие авторы рассматривают ее как стадию развития пигментного невуса. При гистологическом исследовании картина юношеской меланомы имеет некоторое сходство с меланомой. Наиболее характерны следующие патогистологические признаки. В собственно коже располагаются в виде гнезд невусные клетки с пенистой протоплазмой и круглым ядром. Имеются многоядерные клетки, похожие на гигантские клетки Тутона, обнаруживаемые в ксантомах. В этих случаях наблюдается также расширение капилляров, иногда лимфоцитарная и плазмоклеточная инфильтрация. Фигуры деления клеток встречаются значительно реже, чем при меланобластоме, гигантские клетки в меланобластоме не обнаруживаются. Гистологическая картина в общем представляет собой как бы переходную стадию между невусом и меланобластомой. Амеланотическая меланома представляет собой образование светло серого цвета величиной с чечевицу с гладкой поверхностью. Она часто располагается на подошве, боковых поверхностях пальцев, иногда на спине. По клинической картине и по данным гистологического исследования ее трудно отличить от фибросаркомы. Амеланотическая меланома протекает чрезвычайно злокачественно. Начальные формы меланомы без признаков местного или метастатического распространения в известном проценте случаев могут быть излечены при своевременном и правильном проведении лечебных мероприятий.
Распространенные формы меланомы при наличии местной инфильтрации, диссеминации на коже с поражением лимфатических узлов и появлением отдаленных метастазов малоэффективны при лечении.
Лечение меланомы. При меланоме рекомендуется применять хирургический, лучевой и комбинированные методы лечения. Хирургическое лечение меланом кожи производится путем электрохирургического иссечения опухоли с окружающими и подлежащими здоровыми тканями в максимально допустимых пределах, но не менее 3 см от краев очага. Края кожной раны сближают, но не зашивают наглухо. Если меланома расположена вблизи лимфатических узлов, необходимо провести иссечение опухоли вместе с лимфатическими узлами. При метастазах в регионарные лимфатические узлы необходимо их самое широкое иссечение. Из методов лучевого лечения применяется близкофокусная рентгенотерапия, причем облучением захватывают опухоль и окружающие ткани на протяжении 3 см. Комбинированное лечение начинают с близкофокусной рентгенотерапии. После исчезновения реактивных явлений производят иссечение опухоли электроножом в пределах здоровой ткани. Если до операции злокачественная меланома не была распознана и диагноз был поставлен на основании гистологического исследования, следует провести в послеоперационном периоде близкофокусную рентгенотерапию. С целью профилактики малигнизации меланом рекомендуется широкое иссечение плоских и бородавчатых пигментных образований, подвергающихся частой травматизации.
Прогноз злокачественной меланомы всегда серьезен. По данным Института онкологии АМН, число больных меланомой кожи, леченных хирургическим методом и проживших более 5 лет, составил 40,8%. При применении близкофокусной рентгенотерапии, по данным ряда авторов, наблюдалось от 40 до 51% больных, проживших свыше 5 лет без рецидивов меланомы.
Меланома у взрослых
Меланома является самой опасной формой рака кожи. Она диагностируется значительно реже, чем базалиома и плоскоклеточный рак кожи. Меланома быстро метастазирует и очень сложно поддается лечению. Обычно злокачественный процесс затрагивает кожу, однако меланома может развиться и в подногтевом пространстве, слизистой рта, на глазном яблоке и т.д. Мужчины заболевают чаще женщин.
Факторы риска.Истинные причины развития меланомы неизвестны, однако ученым удалось выявить основные факторы риска, способствующие этому заболеванию. Перечислю основные: посещение солярия; работа под открытыми лучами солнца; частый загар; светлая кожа, рыжие волосы, зеленые или голубые глаза; много родинок на теле; возраст после 50 лет; веснушки на лице и теле; частые солнечные ожоги.
Симптомы меланомы.Одним из главных симптомов меланомы считается появление новых родинок или веснушек. Обычно под видом родинки в коже начинается злокачественные преобразования. Приведу основные различия между нормальными родинками и злокачественными новообразованиями, которые помогут вам самостоятельно диагностировать болезнь:
- Асимметрия: обычные родинки (веснушки) практически всегда полностью симметричны. В случаях меланомы никакой симметрии не наблюдается.
- Края родинки: обычные родинки имеют ровные и четкие края, при меланоме края новообразования могут быть размыты.
- Цвет: обычные родинки у человека, как правило, одного цвета. Если новая родинка имеет другой оттенок, это является веским поводом для обращения к специалистам.
- Диаметр: родинки более 6 мм в диаметре обязательно должны быть осмотрены врачом. Большие родинки довольно редко встречаются, скорее всего вы имеете дело с раком кожи.
Конечно, это всего лишь несколько критериев, по которым можно диагностировать меланому, однако именно этими симптомами сопровождается заболевание на первых этапах своего развития. Если у вас присутствует хотя бы один из вышеперечисленных симптомов, обязательно посетите дерматолога. Самодиагностику желательно проводить не реже одного раза в три месяца. Если у вас от природы много родинок и вам сложно разобраться, где старые, а где новые - желательно периодически фотографировать себя с разных сторон и потом сравнивать фотографии. Таким образом очень легко вычислить новые родинки (или злокачественный процесс).
Диагностика.Диагностический процесс начинается с самостоятельного обнаружения подозрительных родинок. Кстати, в большинстве случаев пациенты сами обнаруживают рак кожи. Регулярное самостоятельное обследование кожи должно стать для вас естественным явлением, особенно если у вас есть хотя бы один из факторов риска. Если есть подозрение на меланому, проводится биопсия, которая должна подтвердить наличие, либо отсутствие рака. Биопсию кожи можно сделать прямо в кабинете дерматолога под местной анестезией. Если результаты биопсии подтверждают меланому, проводится дополнительное рентгенологическое исследование, которое показывает глубину и масштаб поражения.
Лечение меланомы.Существует четыре метода лечения заболевания: хирургия, химиотерапия, лучевая терапия и иммунотерапия. Метод лечения зависит от масштаба процесса, возраста пациента, истории болезни и общего состояния здоровья пациента. Ранние стадии меланомы достаточно легко поддаются лечению. Чаще всего применяется операционное удаление меланомы. Особенно эффективен этот метод на ранних стадиях болезни. В случае метастазирования проводится химиотерапия и иммунотерапия. Лучевая терапия в настоящее время используется только в крайних случаях.
Профилактика меланомы.Рак кожи - самая распространенная форма рака. Однако именно это заболевание очень легко предотвратить. Приведу основные меры профилактики, которые помогают снизить риск заболевания меланомой в десятки раз:
- обязательно при загаре используйте солнцезащитный крем (не забудьте использовать крем повторно если вы искупались);
- никогда и ни при каких условиях не загорайте в соляриях - это очень опасно (по последним данным загар в солярии в несколько раз опаснее загара под прямыми солнечными лучами);
- в солнечные дни носите широкополые головные уборы, рубашки с длинными рукавами и брюки;
- никогда не загорайте в часы наибольшей солнечной активности (с 10 до 16 часов).
Дата создания: Октябрь 24, 2017
Дата изменения: Декабрь 21, 2017
Меланома — это рак кожи. Начинается он в меланоцитах — клетках, придающих коже окраску.
Бывает ли меланома у детей?
Данный вид рака наиболее характерен для взрослых, однако он встречается и в детском возрасте. К педиатрической меланоме относятся опухоли, зарегистрированные с рождения до 18 лет. Это самый распространённый рак кожи у детей.
По данным Национального института рака США, на долю меланомы приходится около 3% детских онкологических заболеваний. Иногда это заболевание встречается и у новорожденных. В последнее время меланома становится более распространённой, особенно у девочек-подростков. Солнце и солярии повышают риск болезни.

Меланома у детей в основном обнаруживается в период активного роста — в 4–6, а также 11–15 лет. По локализации преимущественно поражает голову, шею, конечности.
Меланома кожи у детей подразделяется на следующие типы:
- врожденная меланома — опухоль обнаруживается при рождении;
- меланома, развивающаяся на фоне врожденного меланоцитоза (коричневые родинки);
- меланома, возникающая у пациентов с диспластическим или атипическим невусом (чаще — это поверхностно распространяющаяся меланома);
- малигнизированный голубой невус;
- узловая меланома (40–50% злокачественной меланомы у детей);
- веретеноклеточная меланома (меланома Спитц).
Рак кожи у детей среднего и старшего возраста по своим морфологическим свойствам и симптомам идентичен с раком кожи у взрослых пациентов. Чаще всего опухоль представляет собой растущее образование, которое отличается от других пигментных невусов ребенка. Большинство меланом пигментированы. Около 60% образований соответствует критериям ABCDE:
A асимметрия B неровность границ C изменение цвета D диаметр >6 мм E развивающиеся
У детей младшего возраста поверхностно распространённая меланома встречается реже, а критерии ABCDE проявляются только в 40% случаев. В этом возрасте чаще развиваются амеланотические (красные) и узловые меланомы. Они имеет тенденцию к большему утолщению и уплотнению, чем аналогичные меланомы у детей старшего возраста и взрослых. Признаки меланомы у ребенка младшего возраста имеют особенности. Помимо традиционных характеристик, для оценки этих образований предложены дополнительные критерии ABCD:
Малые врожденные невусы встречаются у 1 новорожденного из 100. Меланомы являются редким осложнением врожденных невусов малых и средних размеров. Они имеют тенденцию развиваться по краю родинок и распознаются по изменениям, характерным для критериев ABCDE.
У детей младшего возраста поверхностно распространённая меланома встречается реже, а критерии ABCDE проявляются только в 40% случаев
Риск меланомы повышается при больших врождённых невусах. Меланома возникает у 4% детей в возрасте 10 лет и младше, рождённых с гигантским меланоцитарным невусом более 40 см в диаметре. Врожденные гигантские меланоцитарные невусы очень редки, они обнаруживаются у 1 из 20 000 новорожденных. Для них характерны такие особенности:
- меланома может возникать в центре пигментного пятна;
- они имеют тенденцию развиваться в более глубоких слоях дермы;
- меланома может возникнуть в органах центральной нервной системы вследствие нейрокожного меланоцитоза;
- риск формирования меланомы возрастает у гигантских невусов, которые распространяются по срединной линии позвоночника и имеют пигментные пятна-спутники;
- профилактическое удаление невусов не снижает риска развития меланомы.
Меланома у детей, развивающаяся в области гигантского невуса, зачастую имеет стёртые симптомы, и её трудно обнаружить на начальных стадиях. Также значительные сложности представляет собой её хирургическое иссечение, в ряде случаев такая операция оказывается невозможной.
Дифференцировать детскую меланому приходится с пиогенной гранулемой, очаговой капиллярной гранулемой и другими доброкачественными пролиферативными изменениями кожи.
Меланома кожи до периода полового созревания встречается крайне редко. Заболевание составляет около 3% всех педиатрических форм рака.
Факторы риска детской меланомы включают:
- врождённый гигантский невус;
- фототипы I–II по Фитцпатрику (светлая, не подверженная загару кожа, веснушки);
- иммунодефицитные состояния или иммуносупрессия;
- ретинобластома;
- семейные нетипичные невусы (синдром диспластического невуса);
- большое количество родинок;
- пигментная ксеродерма (очень редкое расстройство с экстремальной чувствительностью к солнечному свету).
Диагностика детской меланомы
Ранняя и точная диагностика педиатрической меланомы является залогом успешного лечения. Применение передовых технологий способствует своевременному обнаружению патологических изменений.
Лечение детской меланомы
Подходы к лечению детской меланомы такие же, как и у лечения взрослых.
- Образования, которые являются подозрительными в отношении меланомы, полностью удаляются путём проведения первоначальной диагностической биопсии, обычно с 2-миллиметровым отступом.
- Если по результатам патогистологического исследования подтверждается меланома, то проводится вторая хирургическая процедура для удаления более широкого края нормальной кожи — широкое локальное иссечение. Размеры границы иссечения кожи зависят от толщины меланомы по Бреслоу.
- Если меланома имеет толщину более 1 мм или другие особенности, вызывающие опасения, может быть выполнена биопсия сторожевого лимфатического узла. Однако роль этой операции в педиатрической практике окончательно не установлена.
- Лечебно-диагностические мероприятия после операции направлены на поиск рецидивов и выявление новых поражений кожи.
Метастатическая или распространённая меланома — рак, который распространился на лимфатические узлы или другие участки тела. Современные онкологические протоколы предполагают использование новых противоопухолевых средств. Лечение индивидуально, может включать операцию, лучевую, а также целевую (target) и иммунотерапию. При метастатической меланоме основными приоритетами выступают сокращение темпов опухолевого роста и повышение долгосрочности выживания.
Профилактика детской меланомы
В основе профилактики педиатрических меланом лежит воздержание от повреждающего действия солнечного облучения. Детские дерматологи советуют родителям и детям:
- находиться по возможности в тени, особенно при сильном солнце, с 10:00 до 14:00;
- носить защитную одежду — рубашки с длинными рукавами, брюки, широкополые шляпы, пользоваться солнцезащитными очками;
- использовать солнцезащитный крем;
- помнить, что вода, песок и снег отражают и усиливают повреждающее действие солнечных лучей;
- исключить пользование солярием;
- регулярно (1 раз в месяц) осматривать кожу ребенка и при появлении подозрительных пятен консультироваться у специалиста.
Читайте также:

