Матвеев в б рак почки
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
В настоящем обзоре, посвященном почечно-клеточному раку, описаны новые стандарты диагностики и лечения, новые рекомендации международных профессиональных организаций, ключевые исследования и некоторые интересные публикации для онкоурологов, представленные в 2018 г.
Матвеев Всеволод Борисович.
115478 Москва, Каширское шоссе, 24.
Маркова Анна Сергеевна.
115478 Москва, Каширское шоссе, 24.
1. Siegel R.L., Miller K.D., Jemal A. Cancer statistics, 2018. CA Cancer J Clin 2018;68(1):7—30. DOI: 10.3322/caac.21442. PMID: 29313949.
4. Ljungberg B., Albiges L., Bensalah K. et al. EAU Guidelines on Renal Cell Car-cinoma. European Association of Urology 2018. Pp. 1—70.
5. Marconi L., Dabestani S., Lam T.B. et al. Systematic review and meta-analysis of diagnostic accuracy of percutaneous renal tumour biopsy. Eur Urol 2016;69(4): 660—73. DOI: 10.1016/j.eururo.2015.07.072. PMID: 26323946.
6. Patel R.M., Safiullah S., Okhunov Z. et al. Pretreatment diagnosis of the small renal mass: status of renal biopsy in the United States of America. J Endourol 2018;32(9):884—90. DOI: 10.1089/end.2018.0175. PMID: 29978713.
7. Chandrasekar T., Ahmad A.E., Fadaak K. et al. Natural history of complex renal cysts: clinical evidence supporting active surveillance. J Urol 2018;199(3):633—40. DOI: 10.1016/j.juro.2017.09.078. PMID: 28941915.
8. Ristau B.T., Handorf E.A., Cahn D.B. et al. Partial nephrectomy is not associated with an overall survival advantage over radical nephrectomy in elderly patients with stage Ib—II renal masses: An analysis of the national cancer data base. Cancer 2018;124(19):3839—48. DOI: 10.1002/cncr.31582. PMID: 30207380.
9. Antonelli A., Minervini A., Sandri M. et al. Below safety limits, every unit of glomerular filtration rate counts: assessing the relationship between renal function and cancer-specific mortality in renal cell carcinoma. Eur Urol 2018;74(5):661 —7. DOI: 10.1016/j.eururo.2018.07.029. PMID: 30104082.
10. Janssen M.WW, Linxweiler J., Terwey S. et al. Survival outcomes in patients with large (>7cm) clear cell renal cell carcinomas treated with nephron-sparing surgery versus radical nephrectomy: Results of a multicenter cohort with long-term follow-up. PLoS One 2018;13(5):e0196427. DOI: 10.1371/journal.pone.0196427. PMID: 29723225.
11. Goebell PJ., Muller L., Hubner A. et al. Body mass index as independent predictor of overall survival in patients with advanced renal cell carcinoma at start of systemic treatment — Analyses from the German clinical RCC-Registry. Urol Oncol 2018;36(10):470.e1—9. DOI: 10.1016/j.urolonc.2018.07.007. PMID: 30131294.
12. Escudier B., Porta C., Schmidinger M. et al. Renal cell carcinoma: ESMO clinical practice guidelines for diagnosis, treatment and follow-up. Ann Oncol 2016;27(Suppl 5):v58—68. DOI: 10.1093/annonc/mdw328. PMID: 27664262.
13. Flanigan R.C., Salmon S.E., Blumenstein B.A. et al. Nephrectomy followed by interferon alfa-2b compared with interferon alfa-2b alone for metastatic renal-cell cancer. N Engl J Med 2001;345(23):1655—9. DOI: 10.1056/NEJMoa003013. PMID: 11759643.
14. Mickisch G.H., Garin A., van Poppel H. et al. Radical nephrectomy plus interferon-alfa-based immunotherapy compared with interferon alfa alone in metastatic renal-cell carcinoma: a randomised trial. Lancet 2001;358(9286):966—70. PMID: 11583750.
15. Motzer R.J., Mazumdar M., Bacik J. et al. Survival and prognostic stratification of 670 patients with advanced renal cell carcinoma. J Clin Oncol 1999;17(8): 2530-40. DOI: 10.1200/JCO.1999.17.8.2530. PMID: 10561319.
16. Bex A., Mulders P., Jewett M. et al. Comparison of immediate vs deferred cytoreductive nephrectomy in patients with synchronous metastatic renal cell carcinoma receiving sunitinib: the SURTIME randomized clinical trial. JAMA Oncol 2018. DOI: 10.1001/jamaoncol.2018.5543. PMID: 30543350.
17. Woldu S.L., Matulay J.T., Clinton T.N. et al. Incidence and outcomes of delayed targeted therapy after cytoreductive nephrectomy for metastatic renal-cell carcinoma: a nationwide cancer registry study. Clin Genitourin Cancer 2018;16(6):e1221—35. DOI: 10.1016/j.clgc.2018.08.001. PMID: 30217763.
18. Mejean A., Ravaud A., Thezenas S. et al. Sunitinib Alone or after nephrectomy in metastatic renal-cell carcinoma. N Engl J Med 2018;379(5):417—27. DOI: 10.1056/NEJMoa1803675.
20. Chen Y.W., Ornstein M.C., Wood L.S. et al. The association between facility case volume and overall survival in patients with metastatic renal cell carcinoma in the targeted therapy era. Urol Oncol 2018;36(10):470.e19—29. DOI: 10.1016/j.urolonc.2018.06.013. PMID: 30131292.
21. Procopio G., Cognetti F., Miceli R. et al. A randomized, open label, multicenter phase 2 study, to evaluate the efficacy of sorafenib (So) in patients (pts) with metastatic renal cell carcinoma (mRCC) after a radical resection of the metastases: RESORT trial. J Clin Oncol 2018;36(15):4502.
22. McDermott D.F., Lee J.L., Szczylik C. et al. Pembrolizumab monotherapy as first-line therapy in advanced clear cell renal cell carcinoma (accRCC): Results from cohort A of KEYNOTE-427. J Clin Oncol 2018;36(15):4500. DOI: 10.1200/JCO.2018.36.15_suppl.4500.
23. Motzer R.J., Powles Th., Atkins M.B. et al. IMmotion151: a randomized phase III study of atezolizumab plus bevacizumab vs sunitinib in untreated meta-static renal cell carcinoma (mRCC). J Clin Oncol 2018;36(6):578.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.

Типичными для ПКР являются: возрастание показателей заболеваемости с юга на север (наиболее высокие уровни характерны для Скандинавских стран и Северной Америки, а наиболее низкие - для Индии, Китая, стран Центральной и Южной Америки); прямая зависимость от уровня экономического развития страны; в 2-3 раза более высокая заболеваемость среди мужчин; более частая встречаемость у городских жителей по сравнению с сельскими [16, 48, 73].
Частоту поражения различных групп лимфоузлов определяют особенности лимфооттока от почки. Отличительной чертой метастазирования при почечноклеточном раке является его непредсказуемость. Наличие отдаленных метастазов возможно при одновременно интактных регионарных лимфатических узлах [67]. Как правило, на момент установления диагноза метастазы определяются в 25‒50 % случаев, примерно у половины пациентов болезнь приобретает системный характер в разные сроки после оперативного лечения [35, 24, 27, 58]. При последующем наблюдении больных
с локализованным или местно-распространенным процессом метастазы возникают у 30 % [52].
По данным литературы, 5-летняя выживаемость при I стадии почечноклеточного рака (образование ограничено органом) составляет 56-82 %, для II стадии (экстензия в периренальную клетчатку в пределах фасции Герота) - от 43 до 80 %. При этом уровень выживаемости снижается в зависимости от наличия метастазов в лимфоузлах [61, 62].
Частота выявления метастазов в лимфоузлах нарастает по мере увеличения стадии заболевания [11, 13]. Так, L. Giuliani et al. и соавтор. [47] выявили около 6 % случаев метастазов в лимфоузлы при ограниченном почкой процессе, 46,4 % случаев - при местно-распространенном процессе, 61,9 % - при метастазах в других органах и 66,6 % случаев - при сосудистой инвазии в сочетании с дистантными метастазами.
Диагностика объемных новообразований почек на ранней стадии по-прежнему остается актуальной задачей. В связи с этим возникла необходимость пересмотреть позиции и широко использовать такие методы визуализации, как ультразвуковая сонография (УЗС), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), рентгенологические методы исследования в алгоритме исследования при подозрении на злокачественные опухоли почек [12, 14, 20, 21, 33].
Применяя традиционное УЗС в режиме серой шкалы, врач только констатирует наличие объемного образования с описанием его локализации, контура и эхоструктуры. Трудности диагностики во многом обусловлены сходством эхоструктуры доброкачественных и злокачественных новообразований [28, 29, 30]. Чрезвычайно сложна дифференциальная диагностика небольших, диаметром менее 2 см, злокачественных опухолей почки с псевдоопухолевыми структурами паренхимы, с осложненными и мультилокулярными кистами, с узлами псевдорегенераций, с объемными образованиями воспалительного генеза, а также с ангиомиолипомами. Большинство опухолей почек выявляется при УЗС, которое выполняется по поводу других заболеваний - диагностируется 80 % бессимптомных опухолей. Достоинствами метода являются: неинвазивность, информативность, безопасность для пациента и врача, возможность полипозиционного и динамического исследования, относительно невысокая стоимость [5-10, 22, 23, 28].
В большинстве случаев рак почки представляется в виде узлов средней эхогенности (сходной или несколько усиленной по сравнению с нормальной паренхи-
мой) [31]. Характерно наличие неоднородного эхосигнала за счет участков некроза, кровоизлияний и кальцификаций. Возможность визуализации опухоли обусловливается ее размерами, локализацией и эхоплотностью. В клинической практике опухоли более 3 см не представляют трудности для эхографической диагностики, новообразования от 1,5 до 3 см выявляются в 80 % случаев, размеры менее 1,5 см ограничивают визуализацию при УЗИ. Наибольшие трудности вызывают небольшие изоэхогенные образования с интрапаренхиматозным расположением. Часто такие опухоли выявляются только при деформации контура почки. В этой ситуации может помочь определение гиперваскуляризации при допплерографии, однако 20-25 % злокачественных опухолей почек гипо- или аваскулярны [64].
Точность УЗС в выявлении малых очагов ( 3 мм. Данное вещество состоит из микрочастиц оксида железа, который не накапливается лимфоидной тканью, пораженной опухолью [44, 50, 55]. При МРТ лимфатические узлы также хорошо выделяются на фоне окружающего жира; дифференцировать их от сосудов часто удается и без внутривенного контрастирования. Фиброзные лимфатические узлы можно отличить от воспалительных и неопластических.
МРТ предпочтительнее КТ в следующих случаях: повышенный риск применения йодсодержащих контрастных веществ; трудности дифференцирования от сосудов при недоступности болюсного контрастирования [45, 54, 56].
При МРТ увеличенные лимфоузлы представлены объемными образованиями округлой формы, расположенными по ходу аорты, нижней полой вены и магистральных почечных сосудов. На Т1-ВИ они имеют среднюю интенсивность сигнала, как правило, однородной структуры. Увеличенные ретро-перитонеальные лимфоузлы хорошо дифференцируются от соседних расширенных коллатеральных венозных сосудов. На Т2-ВИ лимфоузлы имеют среднюю или низкую интенсивность сигнала. При этом у лимфоузлов размерами более 2 см в диаметре наблюдается ободок сигнала низкой интенсивности вокруг узла, что позволяет четко отличить последний от окружающих тканей и соседних увеличенных лимфатических структур. Порой лимфатические узлы представляют собой обширный конгломерат с неровными контурами и неоднородной структурой [2, 3, 54, 60, 72].
Вместе с тем характеристики МР-сигнала не позволяют четко отличить неопластическую лимфаденопатию от доброкачественной. Неспецифически измененные лимфоузлы обладают теми же признаками, что и метастазы в лимфоузлах. Основным отличием являются только размеры лимфоузлов. Главная причина этого - физиологические артефакты, связанные с дыханием и перистальтикой кишечника. Одной из причин ложноположительных заключений являются многоузловые опухоли. При этом иногда неопластические узлы ошибочно принимаются за лимфоузел. Суммарные показатели информативности МРТ в исследовании забрюшинной лимфаденопатии при раке почки составляют: точность - 93,5 %, чувствительность - 90,6 %, специфич-
ность - 94,7 % [32].
По мнению ряда авторов 2, УЗИ с последующей МРТ является оптимальным и достаточным набором диагностических методов как для определения характера объемных новообразований в почках, так и для уточнения степени местной и регионарной распространенности опухолевого процесса.
Таким образом, в настоящее время сочетание таких современных диагностических методов, как УЗИ, КТ и МРТ позволяет адекватно определять объем и/или целесообразность хирургических вмешательств и сократить период предоперационного обследования пациентов.
Список литература
Рецензенты:
Жаров А.В., д.м.н., профессор кафедры, онкологии и радиологии ГОУ ВПО УГМАДО, г. Челябинск;
Важенин А.В., д.м.н., профессор, член-корреспондент РАМН, заведующий кафедрой лучевой диагностики и лучевой терапии ЧГМА, г. Челябинск.
Как часто и при помощи каких методов необходимо проходить обследование для своевременного выявления рака почек?
Скрининг рака почки в нескольких исследованиях проводился с использованием ультразвука и себя не оправдал. Для выявления одного случая необходимо скринировать слишком большое количество здоровых людей. Выявляемость солидных образований почечной паренхимы при скрининге не превышает 0,3%, что очень мало по сравнению, например с раком предстательной железы, где эта цифра достигает 6%. Поэтому, если есть возможность, то начиная с 50 лет желательно просто проводить ультразвуковое исследование почек с частотой не более 1 раз в 5 лет. Это уже не скрининг, а обычная предосторожность. Несмотря на отсутствие скрининга, выявляемость малых опухолей почек за последние годы существенно увеличилась, а количество распространенных форм уменьшилось за счет широкого внедрения диагностических методов (УЗИ, КТ, МРТ). Результатом ранней диагностики и лечения более ранних стадий стало улучшение 5-летней выживаемости с 40 до 60%.
Можно ли выделить какие-то группы риска онкологии почек?
Группы риска включают наследственные формы рака почки (около 2,4% от всех опухолей почек), те, у кого в анамнезе у ближайших родственников был рак почки, рак почки с наследственными синдромами, а также пациенты с избыточным весом, курящие. У всех этих групп людей риск рака почки повышен.
В случае выявления объемного образования как отличить злокачественную опухоль от доброкачественной?
Признаком доброкачественности на сегодня признано только наличие жировой ткани, определяемое при КТ или МРТ исследовании – липома и ангиомиолипома. Все остальные опухоли расцениваются как потенциально злокачественные. Других надежных признаков пока не существует.
Как Вы относитесь к биопсии почки в целях дифдиагноза?
Биопсию почки для дифдиагноза нужно делать тогда, когда биопсия может повлиять на тактику лечения. Если же нет признаков доброкачественности на рентгенологической картине (на компьютерной томографии, например), то вероятность того, что эта опухоль доброкачественная, невелика. В этом случае большого смысла в биопсии нет за исключением ряда клинических ситуаций.
Имеет смысл делать биопсию и в том случае, если мы оставляем больного под наблюдением и не предлагаем хирургическое вмешательство. Это касается в особенности пожилых пациентов, больных с серьезной сопутствующей патологией,или тех, у кого резекция почки по каким-то причинам в настоящее время не желательна. А если пациенту в любом случае планируется резекция почки, то смысла в биопсии нет. Биопсия также нужна в случае первично-множественных опухолей, для дифференциальной диагностики между второй опухолью или метастазом рака почки.
Еще одна категория больных – пациенты с метастазами, у которых нам нужна морфологическая верификация диагноза, чтобы назначить адекватное лекарственное лечение.
В программу диспансеризации включено УЗИ органов брюшной полости. Это эффективно, нужно?
Диспансеризация – мероприятие, проводимое какими-то отдельными учреждениями или предприятиями. Как метод скрининга всего населения это слишком дорогой комплекс процедур . А как метод обследования отдельных групп пациентов, например, тех, кто находится в группе риска (работающие на вредных производствах – химических, нефтяных, что увеличивает риск развития рака мочевого пузыря), это вполне нормально. Гораздо важнее делать анализ мочи, чем проводить ультразвуковое исследование, потому что наличие микрогематурии может заставить врача направить пациента на более детальное обследование на ранней стадии заболевания. А данное исследование значительно дешевле и воспроизводимее, чем УЗИ. Поэтому тест на кровь в моче активно применяется в мире.
А УЗИ в других странах в диспансеризацию не включено?
Нет. УЗИ – это слишком дорого.
Готово ли здравоохранение к адекватному обслуживанию пациентов с небольшими новообразованиями (до 4 см)?
Я не думаю, что таких пациентов будет выявлено очень много. Конечно, количество больных с малыми опухолями почки увеличивается, но не такими существенными темпами, какими увеличивается количество заболевших раком предстательной железы, например. Так что да, вполне готово.
Нужна ли им дополнительная диагностика, лечение? Может быть, кого-то из пациентов надлежит просто наблюдать?
Конечно! Им всем необходимо будет сделать компьютерную томографию. Без томографии наблюдать их нельзя.
Тактика вполне оправдана в ряде случаев, когда побочные эффекты и осложнения нефрэктомии, резекции или аблации могут намного сильнее навредить пациенту, чем сама опухоль.
Как Вы оцениваете возможность клиник проводить сохранные операции?
Сейчас очень много клиник, которые готовы к этому. Они специализируются на сохранных операциях, потому что вообще сохранные операции имеют преимущество – больные живут дольше, потому что у них есть две почки вместо одной.
Источник: проуро.рф

Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Известной особенностью рака почки является относительно частое, по сравнению с другими опухолями, его распространение по венозным коллекторам как по пути наименьшего сопротивления инвазивному росту. Термином "венозная инвазия" обозначают распространение опухоли по просвету сосуда без обязательного прорастания сосудистой стенки.
Этот факт нашел отражение в классификации TNM рака почки, согласно которой распространение опухолевого тромбоза на почечную вену и нижнюю полую вену (НПВ) ниже диафрагмы соответствует стадии Т3б, а выше - стадии Т3с (при отсутствии более глубокой инвазии окружающих тканей, соответствующей стадии Т4). В зависимости от протяженности и отношения к печеночным венам выделяют четыре уровня тромбоза НПВ: периренальный, подпеченочный, внутрипеченочный (относятся к стадии Т3в) и надпеченочный (внутриперикардиальный или внутрипредсердный) (относится к стадии Т3с).
По данным, приведенным в литературе, венозная инвазия НПВ при раке почки отмечается в 4-10% случаев и чаще встречается при поражении правой почки, что, вероятно, связано с меньшей длиной правой почечной вены. Примерно в 60% случаев тромбоз распространяется выше почечной ножки. Опухолевый тромбоз может распространяться не только по почечным венам и НПВ, но и по печеночным, надпочениковым и гонадным венам. В ряде случаев возможно ретроградное распространение тромбоза НПВ. Как правило, эта часть тромба имеет не опухолевое происхождение, а представлена кровяными сгустками [2, 3].
Клинические проявления опухолевого тромбоза НПВ обусловлены нарушением венозного оттока. Опухолевой тромбоз НПВ можно заподозрить у больных с отеками нижних конечностей, остро развившимся варикоцеле или расширением подкожных вен передней брюшной стенки, протеинурией и клиникой эмболии ветвей легочной артерии. При постепенном нарастании окклюзии и развитии коллатералей клинические проявления заболевания могут быть невыраженными или вообще отсутствовать [2].
Венозная инвазия относится к факторам неблагоприятного прогноза. Однако при многофакторном регрессионном анализе (Сох) единственным достоверным прогностическим признаком, влияющим на выживаемость, оказалась радикальность выполненного хирургического вмешательства. Тенденция к достоверности отмечена лишь при оценке влияния протяженности тромбоза. Пятилетняя выживаемость радикально прооперированных пациентов с опухолевым тромбозом (при отсутствии других неблагоприятных факторов прогноза) мало отличается от выживаемости больных со стадией Т3а рака почки. По данным М.И. Давыдова и В.Б. Матвеева [1] она составляет 62,3%, а 10-летняя - 52% (!). Общая выживаемость составила 48,9 и 26%, а скорректированная - 55 и 39,6% соответственно. Полученные результаты говорят о том, что хирургический фактор играет большую роль, и необходимо максимально радикально выполнять нефрэктомию с тромбэктомией [2, 3, 7].
Эти обстоятельства налагают особую ответственность на врача ультразвуковой диагностики в предоперационной (при необходимости и интраоперационной) оценке распространенности опухолевого тромбоза для определения анатомического доступа и выработки рациональной тактики хирургического вмешательства, а также для обеспечения адекватного анестезиологического пособия.
Ультразвуковой метод является высокоинформативным, малоинвазивным и относительно дешевым в диагностике венозной инвазии рака почки. В ряде случаев требуется дополнить обследование магнитно-резонансной томографией или ангиографией, как правило, у тучных больных и/или при наличии выраженного метеоризма. Относительным недостатком УЗИ является зависимость результатов от квалификации врача и класса используемой аппаратуры 4.
Обследование больных мы проводили на ультразвуковом аппарате экспертного класса с применением конвексного датчика с частотой сканирования 2-5 МГц и линейного датчика с частотой сканирования 4-9 МГц для детализации изображения. При этом использовали режимы тканевой гармоники и допплерографии, в отдельных случаях - псевдотрехмерную реконструкцию изображения. Во время исследования пациенты лежали на спине и/или на левом боку.
При исследовании в В-режиме в просвете НПВ определялись изоэхогенные или смешанной эхогенности массы (рис. 1), распространявшиеся из синусных структур почки по почечной вене, окклюзивного или неокклюзивного характера, с наличием псевдофлотирующего (т.е. с единственной точкой фиксации) компонента или без него. У больных астенического и нормостенического телосложения можно было выполнить компрессионную пробу с полным или частичным отсутствием сдавления просвета НПВ. В ряде случаев определялось расширение просвета НПВ в проекции тромба. При использовании цветового допплеровского картирования (ЦДК) отмечался дефект заполнения на картограмме при неокклюзивных тромбозах (рис. 2) и отсутствие прокрашивания просвета вены при окклюзивном поражении (рис. 3, 4). В редких случаях при использовании режима ЦДК была возможна визуализация мелких кровеносных сосудов в тромботических массах (рис. 5). Однако чаще всего зафиксировать этот феномен не удается, вероятно, в результате аномального характера ангиогенеза в опухолевой ткани.
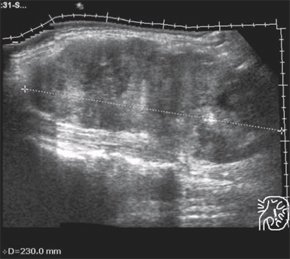
Рис. 1. Тотальный тромбоз нижней полой вены. Просвет вены расширен, заполнен тромботическими массами смешанной эхогенности.
Опухоли почки оперируют, одновременно решая две задачи — диагностическую и лечебную. При доброкачественных опухолях главная задача операции — диагностика, поскольку образования бессимптомны и принципиально не требуют удаления, но внешне мало отличаются от рака.
Именно внешняя похожесть большинства доброкачественных процессов на злокачественную опухоль, при большей частоте встречаемости рака, вынуждает прибегать не только к биопсии, но и к удалению доброкачественных образований почки для морфологического исследования. Только операция позволяет поставить правильный диагноз.

Способы удаления опухолей почки
Самый оптимальный способ лечения узлового образования — операция, а объем удаляемой части зависит от размеров опухоли и её характера.
Стандартные оперативные вмешательства при опухолях почки:
- резекция предполагает удаление части почки,
- радикальная нефрэктомия — удаление всего органа,
- циторедуктивная нефрэктомия — максимальное удаление очагов опухоли.
При карциномах операция — это лечение, для выбора оптимального объема хирургии важен размер опухоли, но не только. Резекцию при карциномах относят к органосохраняющим вмешательствам, она имеет неоспоримые функциональные преимущества перед полным удалением органа. Цель резекции — максимальное удаление опухолевого поражения при максимальном сохранении ткани почки и её функции, но без вероятности рецидива в будущем. При невозможности резекции прибегают к нефрэктомии.
Какие доброкачественные опухоли почки оперируют?
Доброкачественные новообразования почки разнообразны по клеточной — морфологической структуре, главное, что объединяет большинство — отсутствие отрицательного влияния на судьбу больного. Эти процессы, как правило, обнаруживают случайно — при профосмотре или обследовании по поводу другого заболевания. С доброкачественной опухолью можно жить всю жизнь, если она не растёт, не давит на соседние органы или не маскируется под злокачественное новообразование. Проблема в том, что внешне они мало отличаются от рака, а биопсия не всегда даёт уверенность в доброкачественном характере процесса.
Третья по частоте опухоль — папиллярная аденома редко бывает единственной, чаще имеется несколько мелких узелков. Одна проблема — по строению аденома похожа на неагрессивный рак, биопсия не поможет их различить, и в этой клинической ситуации нет сомнений в необходимости диагностической резекции.
Резекция почки при раке
Самые частые новообразования органа — карциномы, то есть рак. Очень редко встречаются саркомы и нейроэндокринные опухоли — карциноид.
Всем больным до начала терапии определяется выделительная функция почек, и только после изотопного исследования — динамической урографии вырабатывается тактика ведения пациента и определяется объём хирургического вмешательства — резекция или нефрэктомия.
Резекция выполняется при небольших карциномах 1–2 стадии, а также при больших образованиях и даже при метастатической стадии. При небольшом узле нет сомнений в выборе — резекция, при распространенной опухоли резекция становится способом выбора:
Резекция может выполняться классическим — открытым способом с большим разрезом в поясничной области и с помощью эндоскопического оборудования — лапароскопически, отдалённые результаты одинаковы. Течение послеоперационного периода при лапароскопической резекции почки легче и время пребывания в клинике короче.
Оставьте свой номер телефона
Нефрэктомия
Радикальная нефрэктомия выполняется при больших новообразованиях, занимающих большую часть почки, и при 1–2 стадии рака, когда технически не удаётся резекция. Главное — остающаяся противоположная почка должна быть здоровой и без изъянов.
Нефрэктомию выполняют в двух вариантах:
- радикальная — классическое удаление почки с окружающей клетчаткой, надпочечником и лимфатическими узлами;
- циторедуктивная — удаление части опухоли с паллиативной целью.
Радикальная нефрэктомия — стандарт лечения рака почки, ещё недавно считавшийся самым оптимальным подходом. Сегодня оптимально именно сохранение органа, поэтому пересмотрено не только отношение к назначению нефрэктомии, но также изменился и объём удаляемого:
- надпочечник удаляется только при вовлечении в опухолевый конгломерат или при метастазах, здоровый надпочечник оставляют;
- дополняется тромбэктомией при наличии в сосудах тромба, а образование тромбов — один из специфических симптомов карциномы;
- объем лимфодиссекция определяется хирургом, стандартов не существует.
Циторедуктивная нефрэктомия применяется в метастатической стадии вместе с удалением — резекцией метастазов в легких. Это паллиативное вмешательство, избавляющее от перспективы распадающейся опухоли с кровотечением из разрушенного сосуда, всасывания токсичных продуктов жизнедеятельности карциномы и для снижения рассеивания злокачественных клеток в организме.
Доступ к больной почке определяется хирургом, он должен быть удобным для выполнения поставленной задачи, но преимущество на стороне лапароскопической технологии.
В клинике Медицина 24/7 всё подчинено качественному выполнению любой процедуры, каждого исследования, всех манипуляций, поэтому частота осложнений после операции ниже минимальной. Мы умеем лечить и выхаживать.
Организаторами являлись общество онкоурологов Украины и Российское общество онкоурологов под эгидой Национального института рака при поддержке Министерства здравоохранения Украины. В работе конференции приняли участие более 450 онкоурологов, урологов, онкологов, химиотерапевтов и лучевых терапевтов стран СНГ, США и Европы.
В рамках конференции проводились дискуссии, круглые столы, тематические семинары, презентации новых изданий, выставки продукции ведущих фармацевтических компаний и медицинского оборудования Украины и России.

Участников конференции приветствовали директор института рака г. Киева И.Б. Щепотин - д.м.н., профессор и Матвеев В.Б. – д.м.н., профессор, президент РООУ, заведующий отделением урологии НИИ КО РОНЦ им. Н.Н. Блохина РАМН, г. Москва.
На 1-м заседании рассматривались новые методы в диагностике и лечении злокачественных новообразований почки, мочевого пузыря, простаты.
Братславский Геннадий (Нью-Йорк, США) отметил широкое использование ренальной биопсии под УЗ и КТ-контролем при раке почки. Упоминалась разработка молекулярных технологий в диагностике рака почки без инвазивного вмешательства с использованием радиологических методов. Докладчиком было отмечено, что по данным мультицентрового исследования за последние 5 лет результаты криоаблации и радиочастотной аблации уступают результатам резекции почки при наблюдении до 3х лет. Также было отмечено, что резекция почки по онкологическому прогнозу не уступает радикальной нефрэктомии и широко применяется и при Т2 , и при Т3. При этом было отмечено, что частота первичного мультифокального рака почки достигает от 4 до 25%. Несвоевременное выявление множественных очагов может быть расценено как рецидив после выполненной резекции.
Докладчиком также рассматривались вопросы о преимуществах роботассистированной резекции почки. Были представлены вниманию схемы лечения высокодозным интерлейкином-2. В последней части своего обширного доклада д-р Г. Браславский рассмотрел актуальность циторедуктивной нефрэктомии на основании результатов мультицентровых исследований. Он обратил внимание на увеличение продолжительности жизни при сочетании нефрэктомии с химиотерапией по сравнению с только химиотерапией. Также рассматривались вопросы о последовательности хирургического и химиотерапевтического лечения.
Профессор М. Бабюк (Прага, Чехия) осветил исследования по разработке биомаркеров рака мочевого пузыря и их клиническому применению.
Профессор Джован Б.(Нью-Йорк, США) вновь вернулся к значению уровня ПСА. Отмечено, что к группе риска относятся, скорее, не пациенты с субнормальными, но стабильными значениями, а больные с высокой скоростью повышения ПСА. В выступлении были упомянуты новые маркеры – интрамакрофагальный ПСА и маркеры мочи - uPM3(PSA3). Последний, однако, может оцениваться только в сочетании с сывороточным ПСА, что несколько снижает его ценность.
При ответе на вопросы из зала был отдельно отмечен ультрасенситивный ПСА, применяемый при диагностике биохимических рецидивов, в математическом обозначении которого имеется четыре цифры после запятой.
Второе заседание было посвящено почечно-клеточному раку.
В.Б. Матвеевым была освещена важнейшая хирургическая проблема - оперативное лечение рака почки с тромбозом нижней полой вены. Рассмотрены позиции, влияющие на принятие решения о необходимости протезирования НПВ:
- уровень резекции,
- степень и длительность окклюзии НПВ(более для частичной, чем для полной),
- симптомы (отёк нижних конечностей).
Представлены меры профилактики осложнений при протезировании НПВ:
- использование антикоагулянтов,
- создание артериовенозной фистулы,
- интерпозиция сальника между протезом и резецированным органом.
Указан основной ограничивающий фактор при тромбэктомии – блок печёночных вен с печёночной недостаточностью.
Профессором дан обзор периоперационных осложнений:
- высокая частота осложнений (до 70%) и смертности (3-16%);
- большая частота осложнений при левосторонних опухолях и протяжённых тромбах;
- у больных с протяжёнными тромбами более часто имеются явления недостаточности функции печени, почек, сердца и требуется более сложное хирургическое вмешательство.
Развёрнутый обзор таргетной терапии был дан В.Б. Матвеевым. О.А. Войленко представил доклад о циторедуктивной нефрэктомии, в котором было отмечено, что выживаемость больных, подвергшихся хирургическому лечению выше, чем только химиотерапии. Также им была отмечена необходимость удаления лёгочных метастазов, что иногда возможно посредством торакоскопиии.
На 3-м заседании рассматривались методы диагностики и лечения рака мочевого пузыря.
Э.А. Стаховским представлен доклад о методах деривации мочи после цистэктомии. Отмечено, что перевод в кондуит часто имеет меньше осложнений, чем в случае ортотопического мочевого пузыря.
В.А. Шахсуварян (Ереван, Армения) представил доклад, в котором сообщил об опыте применяемой после цистэктомии илеоцистопластике.
7 апреля на 4-м заседании рассматривались вопросы, посвящённые раку предстательной железы.

Проф. Лораном О.Б. был представлен фундаментальный доклад, посвящённый радикальной простатэктомии у больных с местно-распространённым РПЖ. В докладе д.м.н. Лысенко В.В была преставлена целесообразность хирургического лечения при местно-распространённом РПЖ. Оба докладчика предъявили веские аргументы за хирургическое лечение у данной категории больных. Алексеевым Б.Я. была подчёркнута актуальность тазовой лимфаденэктомии у больных РПЖ.
А.В. Говоровым (Москва) был представлен опыт проведения криоаблации простаты у больных РПЖ с Т3. Рассмотрены прогноз и возможные осложнения этого метода лечения.
Матвеевым В.Б. был представлен фундаментальный доклад о гормонотерпии при РПЖ. Было отмечено, что интермиттирующая ГТ не уступает по эффективности постоянной андрогенной блокаде. Однако отмечено, что этот вид ГТ не показан больным с метастатическим РПЖ, с высокими показателями ПСА, и временем удвоения ПСА менее 6 мес. Им было обращено внимание на относительно недавно появившиеся антагонисты релизинг-гормонов. Несомненные преимущества – нет начальной стимуляции и синдрома вспышки. Однако по уровню андрогенного подавления к 28 дню разницы с аналогами релизинг-гормонов не определяется.
Д-ром Б. Джаваном (Нью-Йорк, США), напротив, было высказано сомнение в целесообразности интермиттирующей антиадрогенной терапии и указано на необходимость контроля уровня тестостерона при оценке эффективности лечения.
В заключающем заседание докладе проф. О.Б. Карякин обратил внимание собравшихся на значительную группу больных с кастрационно-рефрактерным РПЖ. В числе прочих подходов к лечению упомянул препарат доцетаксел, применяемый у больных с костными метастазами.
Подводя итоги конференции, Э.А. Стаховский и В.Б. Матвеев поблагодарили участников конференции за активное участие и выразили надежду на дальнейшее совместное сотрудничество.
Отчет подготовила:
Аристова Т.Н., Зеленский М.М.
Читайте также:





