Маннит при опухолях мозга
Фармдействие
Осмотический диуретик, за счет повышения осмотического давления плазмы и фильтрации без последующей канальцевой реабсорбции приводит к удерживанию воды в канальцах и увеличению объема мочи. Повышая осмолярность плазмы, вызывает перемещение жидкости из тканей (в частности, глазного яблока, головного мозга) в сосудистое русло. Диурез сопровождается умеренным увеличением натрийуреза без существенного влияния на выведение K+. Диуретический эффект тем выше, чем больше концентрация (доза). Неэффективен при нарушении фильтрационной функции почек, а также при азотемии у больных с циррозом печени и с асцитом. Вызывает повышение ОЦК.
Показания
Отек мозга,
внутричерепная гипертензия (при почечной или почечно-печеночной недостаточности);
олигурия при острой почечной или почечно-печеночной недостаточности с сохраненной фильтрационной способностью почек (в составе комбинированной терапии),
посттрансфузионные осложнения после введения несовместимой крови,
форсированный диурез при отравлении барбитуратами, салицилатами;
профилактика гемолиза при оперативных вмешательствах с использованием экстракорпорального кровообращения с целью предупреждения ишемии почек и связанной с ней острой почечной недостаточности.
Противопоказания
Гиперчувствительность, анурия на фоне острого некроза канальцев почек, тяжелая дегидратация, недостаточность ЛЖ (особенно сопровождающаяся отеком легких), ХСН, геморрагический инсульт, субарахноидальное кровоизлияние (кроме кровотечений во время трепанации черепа), гипонатриемия, гипохлоремия, гипокалиемия.
С осторожностью. Беременность, период лактации, пожилой возраст.
Дозирование
В/в (медленно струйно или капельно), профилактическая доза - 0.5 г/кг, лечебная - 1-1.5 г/кг; суточная доза не должна превышать 140-180 г. Лиофилизированную массу растворяют непосредственно перед использованием водой для инъекций или 5% раствором декстрозы. Перед введением препарат следует подогреть до температуры 37 град.С (можно на водяной бане).
При операциях с искусственным кровообращением в аппарат непосредственно перед началом перфузии вводят 20-40 г маннитола. Пациентам с олигурией следует предварительно ввести в/в капельно пробную дозу (200 мг/кг) в течение 3-5 мин. В случае отсутствия повышения скорости диуреза до 30-50 мл/ч в течение 2-3 ч, от дальнейшего введения препарата следует отказаться.
Побочные эффекты
Обезвоживание (сухость кожи, сухость во рту, жажда, диспепсия, мышечная слабость, судороги, галлюцинации, снижение АД), нарушение водно-электролитного обмена (увеличение ОЦК, гипонатриемия, редко - гипокалиемия); редко - тахикардия, боли за грудиной, тромбофлебит, кожная сыпь.
Взаимодействие
Возможно усиление токсического действия сердечных гликозидов (на фоне гипокалиемии).
Особые указания
При недостаточности ЛЖ (в связи с риском развития отека легких) нужно сочетать маннитол с быстродействующими "петлевыми" диуретиками.
Необходим контроль АД, диуреза, концентрации электролитов в сыворотке крови (K+, Na+).
В случае появления при введении головной боли, рвоты, головокружения, нарушения зрения следует прекратить введение и исключить развитие такого осложнения, как субдуральное и субарахноидальное кровотечение. Возможно применение при СН (только в комбинации с "петлевыми" диуретиками) и при гипертоническом кризе с энцефалопатией. Повторное введение препарата должно проводиться под контролем показателей водно-электролитного баланса крови.
10% раствор можно готовить при комнатной температуре, 15 и 20% растворы - при подогревании на кипящей водяной бане до 37 град.С. В 20% растворе маннитола, особенно при его хранении при температуре ниже 20 град.С, могут образовываться кристаллы, для растворения которых необходимо нагреть флакон до 50-70 град.С, периодически встряхивая до растворения осадка. Перед применением охладить до температуры тела. Введение маннитола при анурии, вызванной органическими заболеваниями почек, может привести к развитию отека легких.
Действующее вещество:
Содержание
- Состав
- Фармакодинамика
- Показания препарата Маннит
- Противопоказания
- Побочные действия
- Взаимодействие
- Способ применения и дозы
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения препарата Маннит
- Срок годности препарата Маннит
- Цены в аптеках
- Отзывы
Фармакологическая группа
- Диуретическое средство [Диуретики]
Нозологическая классификация (МКБ-10)
- G93.2 Доброкачественная внутричерепная гипертензия
- G93.6 Отек мозга
- R34 Анурия и олигурия
- T42.3 Отравление барбитуратами
- Y65.0 Несовместимость перелитой крови
- Z100* КЛАСС XXII Хирургическая практика
- Т.39.0 Отравление салицилатами
Состав
| Раствор для инфузий | 1 л |
| активное вещество: | |
| маннитол | 150 г |
| вспомогательные вещества: натрия хлорид — 9 г; вода для инъекций — до 1 л | |
| ионный состав (на 1 л препарата): | |
| маннит | 823 ммоль/л |
| Cl - | 154 ммоль/л |
| Na + | 154 ммоль/л |
| теоретическая осмолярность | 1131 мосмоль/л |
Описание лекарственной формы
Бесцветная прозрачная жидкость.
Фармакодинамика
Осмотический диуретик. За счет повышения осмотического давления плазмы и фильтрации без последующей реабсорбции приводит к удержанию воды в канальцах и увеличению объема мочи. Повышая осмолярность плазмы крови, вызывает перемещение жидкости из тканей (в частности глазного яблока, головного мозга) в сосудистое русло. Не влияет на клубочковую фильтрацию. Диурез сопровождается умеренным увеличением натрийуреза без существенного влияния на выведение ионов калия. Диуретический эффект тем выше, чем больше концентрация (доза). Неэффективен при нарушении фильтрационной функции почек, а также при азотемии у больных с циррозом печени и асцитом. Вызывает повышение ОЦК .
Показания препарата Маннит
внутричерепная гипертензия (при почечной или почечно-печеночной недостаточности);
олигурия при острой почечной или почечно-печеночной недостаточности с сохраненной фильтрационной способностью почек (в составе комбинированной терапии);
посттрансфузионные осложнения после введения несовместимой крови;
форсированный диурез при отравлениях барбитуратами и салицилатами;
для профилактики гемолиза при операциях с экстракорпоральным кровообращением с целью предупреждения ишемии почек и связанной с ней острой почечной недостаточности.
Противопоказания
повышенная чувствительность к компонентам, входящим в состав препарата;
анурия на фоне острого некроза канальцев при тяжелом поражении почек;
дегидратация тяжелой степени тяжести;
левожелудочковая недостаточность (особенно сопровождающаяся отеком легких);
хроническая сердечная недостаточность;
субарахноидалыюе кровоизлияние (кроме кровотечений во время трепанации черепа);
С осторожностью: беременность, период лактации, пожилой возраст.
Побочные действия
Обезвоживание (сухость кожи, диспепсия, миастения, судороги, сухость во рту, жажда, галлюцинации, снижение АД), нарушение водно-электролитного обмена (увеличение ОЦК , гипонатриемия; редко — гиперкалиемия). Редко — тахикардия, боли за грудиной, тромбофлебит, кожная сыпь.
Взаимодействие
Возможно усиление токсического действия сердечных гликозидов (связано с гипокалиемией).
Способ применения и дозы
Внутривенно, медленно струйно или капельно.
Профилактическая доза составляет 0,5 г/кг, лечебная — 1–1,5 г/кг; суточная доза не должна превышать 140–180 г.
Перед введением препарат следует подогреть до температуры 37 °С (можно на водяной бане).
При операциях с искусственным кровообращением препарат вводят в аппарат в дозе 20–40 г непосредственно перед началом перфузии.
Пациентам с олигурией следует предварительно ввести в/в капельно пробную дозу (200 мг/кг) в течение 3–5 мин. Если после этого в течение 2–3 ч не будет отмечено повышение скорости диуреза до 30–50 мл/ч, от дальнейшего введения препарата следует воздержаться.
Особые указания
При левожелудочковой недостаточности (в связи с риском развития отека легких) нужно сочетать Маннит с быстродействующими петлевыми диуретиками. Необходим контроль АД , диуреза, концентрации электролитов в сыворотке крови (ионы натрия, калия).
В случае появления при введении препарата головной боли, рвоты, головокружения, нарушения зрения следует прекратить введение и исключить развитие такого осложнения, как субдуральное и субарахноидальное кровотечение.
Возможно применение при сердечной недостаточности (только в комбинации с петлевыми диуретиками) и гипертоническом кризе с энцефалопатией. Повторное введение Маннита должно проводиться под контролем показателей водно-электролитного баланса крови.
Возможны случаи кристаллизации препарата при хранении (при температуре ниже 20 °С). В случае кристаллизации, бутылку нагревают до 50–70 °С, до растворения осадка. Используют после охлаждения до температуры тела, если кристаллы не выпадут вновь.
Форма выпуска
Раствор для инфузий, 150 мг/мл. По 200, 400 мл в бутылках стеклянных вместимостью 250, 450 мл. Бутылку помещают в пачку из картона.
Для стационара: 24 бутылки по 200 мл, 12 бутылок по 400 мл без пачек помещают в ящик из гофрокартона. 1 бутылка (от 1 до 24 бутылок по 200 мл, от 1 до 12 бутылок по 400 мл) без пачки в ящике из гофрокартона.
Производитель
Россия, 660042, г. Красноярск, ул. 60 лет Октября, 2.
Тел./факс: (391) 261-25-90/261-17-44.
Условия отпуска из аптек
Условия хранения препарата Маннит
Хранить в недоступном для детей месте.
Срок годности препарата Маннит
Не применять по истечении срока годности, указанного на упаковке.
Клинические проявления опухолей головного мозга (ОГМ) складывается из следующих синдромов:
1) гипертензионного, связанного с повышением внутричерепного давления;
2) гидроцефально-гипертензионного (у детей);
3) очаговых неврологических симптомов;
4) окклюзионной гидроцефалии;
5) дислокационного синдрома.
Гипертензионный синдром
Повышение внутричерепного давления возникает в результате увеличения объема мозга и нарушения гемо- и ликвородинамики. Сдавление ликворных путей и появление излишнего количества жидкости в межклеточных пространствах ведут к развитию отека мозга, важная роль в патогенезе которого принадлежит гемодинамическим расстройствам, механическому нарушению циркуляции крови.
Повышение венозного давления в сосудистых сплетениях способствует гиперсекреции цереброспинальной жидкости и уменьшению ее резорбции. Увеличение внутричерепного давления приводит к уменьшению мозгового кровотока, развитию гипоксии нервной ткани, нарушению мозгового метаболизма. Отек мозга, гипоксемия и ишемия вызывают грубые нарушения обмена веществ в нервной ткани и гибель нервных клеток. Особенностью развития отека мозга у детей является его диффузность и быстрое распространение вследствие недостаточного развития гематоэнцефалического барьера.
Степень повышения внутричерепного давления зависит от локализации опухоли и ее величины. Небольшие опухоли, расположенные в замкнутом пространстве задней черепной ямки, могут обусловливать резко выраженные общемозговые симптомы, так как быстро нарушают ликвородинамику и вызывают повышение венозного давления вследствие сдавления венозных синусов. Полушарные опухоли, расположенные вдали от ликворных путей и венозных каналов, могут длительное время протекать бессимптомно.
Симптомами внутричерепной гипертензии являются головная боль, рвота, головокружение, психические расстройства, эпилептические припадки, застойные диски зрительных нервов, рентгенологические изменения на краниограммах.
Гипертензионная головная боль имеет весьма типичную клиническую картину - она носит диффузный, распирающий характер с некоторым преобладанием в лобно-височных, затылочно-шейных областях, часто возникает под утро или в ранние утренние часы, а затем через некоторое время проходит. Вначале она бывает эпизодической, по мере прогрессирования новообразования головная боль нарастает и приобретает постоянный характер с периодическими обострениями - гипертензионными кризами.
Местные головные боли нетипичны для опухолей мозга, но могут встречаться от раздражения растущей опухолью (чаще всего - менингиомой) чувствительных окончаний черепных нервов, участвующих в иннервации твердой мозговой оболочки с ее серповидным отростком, мозжечковым наметом.
Рвота чаще всего возникает утром натощак на высоте головной боли без предварительной тошноты и не зависит от приемов пищи. У детей она может быть первым симптомом опухоли задней черепной ямки, в частности IV желудочка. Эту рвоту следует дифференцировать от рвоты на высоте головокружения при синдроме Меньера, при мигрени и ряде других заболеваний, а у детей - при глистной инвазии.
Эпилептический синдром
Встречается в среднем в 30% случаев и зависит от локализации процесса. Может быть как локальным признаком, так и гипертензионным.
Внутричерепная гипертензия вызывает снижение артериального давления, особенно диастолического, брадикардию, циркуляторные расстройства. Сердечно-сосудистые нарушения являются следствием непосредственного влияния высокого давления спинномозговой жидкости на регуляторные центры ствола мозга.
В 1955 г. Е. Ж. Трон выделил особую клиническую форму застойных дисков, при которой, наряду с повышением внутричерепного давления, на зрительный путь воздействует и сам основной патологический процесс. При длительных застойных дисках может возникнуть вторичная атрофия зрительных нервов.
Синдром Фостера-Кеннеди выражается в развитии простой атрофии на стороне очага, снижении зрения вплоть до полной слепоты и застойном диске на противоположной стороне.
Краниографические признаки внутричерепной гипертензии характеризуются следующими изменениями - остеопорозом спинки турецкого седла, расширением входа в него и углублением дна турецкого седла. Изредка на костях черепа отмечаются усиление сосудистого рисунка и пальцевые вдавления.
Кроме перечисленных основных признаков повышения внутричерепного давления, могут наблюдаться менингиальные симптомы, белково-клеточная диссоциация ликвора, нарушения дыхания и пульса, изменение электроэнцефалограммы.
Окклюзионная гидроцефалия возникает в результате блокады опухолью ликворпроводящих путей.
Очаговые неврологические симптомы
Клинические симптомы опухолей больших полушарий зависят от их локализации по долям мозга.
Лобная доля занимает значительную часть большого полушария, простираясь кпереди от роландовой борозды, а по основанию достигая воронки гипофиза. Однако в клинической практике под лобной долей понимают передний отдел полушария, лежащий впереди от прецентральной борозды.
Опухоли лобных долей характеризуются следующими симптомами:
Наблюдаются также другие, более редкие симптомы: хватательные рефлексы и оральный автоматизм, моторная афазия, нарушение счета, письма, чтения. Следует отметить, что поражение правой лобной доли может не давать отчетливых явлений выпадения или раздражения функций. Припадки общей эпилепсии значительно чаще бывают при глиобластомах, чем при менингиомах.
При опухолях лобной локализации часто нарушается состояние высшей нервной деятельности. Больные заторможены, оглушены недостаточно активны, хотя сознание и ориентировка сохраняются. Синдром оглушения наблюдается чаще при быстрорастущих метастатических опухолях, при глиобластомах; при менингиомах он бывает реже и возникает позже.
Нарушения обоняния встречаются у 1/3 больных и возникают не только при базально расположенных опухолях, но и при других, находящихся далеко от первичных обонятельных элементов. При односторонних опухолях могут наблюдаться не только односторонние, но и двусторонние нарушения обоняния. Застойные диски зрительных нервов чаще встречаются при глиобластомах, у больных с доброкачественными глиомами и с метастазами. Сравнительно реже они бывают при менингиомах.
Симптомы опухолей центральных извилин характеризуются ранним нарушением двигательных или чувственных функций в зависимости от исходной точки развития новообразования: в районе передней центральной извилины или же задней, или той и другой вместе. При раздражении отмечается типичная корковая джексоновская эпилепсия. Начинается с определенной, строго ограниченной группы мышц одной стороны.
По мере разрушения опухолью двигательных клеток коры эпилептические припадки постепенно исчезают, уступая место параличам. Иногда заболевание начинается с развития моно- или гемипарезаплегии. Симптомы опухоли задней центральной извилины проявляются чувствительными нарушениями. Явления раздражения вызывают приступы парестезии в виде чувств покалывания, онемения, тупой боли, жжения и т. д. - в Дальнейшем нарушается мышечно-суставное чувство, стереогностическое чувство и в меньшей степени - тактильная и температурная чувствительность.
При поражении верхней теменной доли, особенно слева, наблюдаются астереогноз и апраксия. При астереогнозе больной, ощупывая взятый в противоположную очагу руку предмет, может ощутить и описать отдельные свойства его, но не способен создать образ предмета, узнать его. При апраксии больной теряет способность производить сложные целенаправленные действия. Поражение правой верхней теменной доли сопровождается аутопоагнозией, псевдополимиелией, псевдоалелией, анозогнозией.
При поражении нижней теменной доли слева определяется так называемый синдром Герстманна-акалькулия, алексия, аграфия, пальцевая агнозия, сенсорная афазия.
Опухоли затылочной доли встречаются редко и вызывают нарушение зрения в форме квадратной или половинной гемианопсии, зрительной агнозии, метаморфопсии, микропсии, зрительных галлюцинаций.
При поражении височной доли правого полушария очаговых симптомов может не быть, в связи с чем рано появляются признаки повышения внутричерепного давления. Головная боль чаще двусторонняя. До возникновения очаговых симптомов могут обнаруживаться застойные диски зрительных нервов. Наиболее типичный симптом опухоли - эпилептиформные припадки. Они бывают развернутыми или малыми, нередко в виде абсансов.
Припадку часто предшествует обонятельная или вкусовая аура. Могут быть слуховые и зрительные галлюцинации. При вовлечении в патологический процесс пучка Грасиоле у больных выявляется вначале квадратная, а затем одноименная гемианопсия противоположных полей зрения. При опухолях левой височной доли может наблюдаться сенсорная афазия вследствие поражения области Вернике.
Очаговые симптомы при опухолях мозжечка чаще носят двусторонний характер, так как у детей, которым они свойственны, опухоли часто локализуются в черве. Наблюдаются нистагм, расстройство координации, снижение мышечного тонуса, нарушается статическая координация; больной не может стоять, сидеть, в позе Ромберга падает вниз. При вовлечении в патологический процесс нижних отделов червя мозжечка он отклоняется назад. При поражении верхних отделов - вперед. Характерно нарушение походки: ребенок пошатывается в обе стороны, часто падает. Статическая атаксия сочетается с асинергией.
При поражении полушарий характерна скандированная, неравномерно модулированная речь, нистагм чаще горизонтальный, крупноразмашистый. На стороне опухоли могут наблюдаться симптомы поражения V, VI, VII, VIII нервов: снижение корнеальных рефлексов, косоглазие, диплопия, асимметрия носогубных складок, головокружение и шум в ушах, а также атаксия в конечностях на стороне поражения (промахивание, дисметрия, гиперметрия, адиадохокинез и мышечная атония). При процессе в верхних отделах полушария страдает в основном рука, в нижних - нога. При ходьбе больной отклоняется в сторону пораженного полушария.
В зависимости от гистологического варианта опухоли мозжечка меняется динамика заболевания. При доброкачественных опухолях - астроцитомах - симптомы нарастают медленно, очаговые могут появляться через 1-2 года после возникновения опухоли; общемозговые симптомы в течение этого времени непостоянны, возможны ремиссии. В случае медуллобластомы нарастание симптомов очень быстрое - в течение нескольких месяцев, характерны общее физическое истощение и появление дополнительных очаговых симптомов, указывающих на супратенториальное или спинальное распространение процесса.
Одним из частых симптомов опухоли мозжечка является вынужденное положение головы с наклоном в сторону, противоположную поражению полушария мозжечка, реже - в ту же сторону. При возникновении приступа головной боли положение меняется, она запрокидываестя назад или приведена вперед к груди.
Среди опухолей ствола мозга чаще встречаются глиомы. Первоначально поражается один из черепных нервов. Затем развивается альтернирующий синдром. По мере роста новообразования симптомы становятся двусторонними; возникают бульварный или псевдобульбарный синдром, парезы и параличи конечностей. Опухоли, растущие с наружной поверхности ствола проявляются сначала симптомами поражения черепных нервов, затем присоединяются проводниковые нарушения.
При локализации опухоли в области среднего мозга развиваются глазодвигательные расстройства, птоз, диплопия, нарушение конвергенции, аккомодации, косоглазие и часто альтернирующий синдром Вебера. Поражение крыши среднего мозга сопровождается парезом взора верх или вниз, вертикальным, конвергирующим нистагмом, снижением слуха, атаксией. Гипертензионные симптомы присоединяются позже.
При опухоли моста возникают парезы взора в сторону очага, альтернирующие синдромы Мийяра-Гюблера, Фовилля, атаксия, вегетативные расстройства. При локализации опухоли в области продолговатого мозга развиваются нарушения дыхания и сердечно-сосудистой деятельности, бульварный и псевдобульбарный параличи, альтернирующие синдромы Джексона, Шмидта.
При опухолях в области IV желудочка наблюдаются ликвородинамические нарушения и приступы окклюзии, характеризующиеся появлением внезапной головной боли, рвоты, иногда расстройством сознания, нарушением дыхания и сердечной деятельности (синдром Брунса). При опухолях мостомозжечкового угла (невринома IV нерва) возникают ощущение звона в ухе, головокружение. Затем присоединяются симптомы поражения лицевого, тройничного и отводящего нервов, а также появляются мозжечковые расстройства.
Дислокационный синдром является следствием повышения внутричерепного давления и вызывается сдавлением мозга опухолью, кровоизлиянием или другими очаговыми процессами, приводящими к появлению вторичных симптомов поражения мозга на отдалении от патологического очага.
С повышением внутричерепного давления мозговое вещество выдавливается в большое затылочное отверстие, а также в различные щели, образованные плотными отростками твердой мозговой оболочки, перегораживающими полость черепа на разные этажи и отделяющими части мозга друг от друга (большим серповидным отростком, мозжечковым наметом).
Развитие патологического процесса вызывает асимметричное смещение мозга в пространствах, сформированных большим серповидным.отростком и мозжечковым наметом, с образованием грыжевых вклинений мозгового вещества между краями этих образований и срединными структурами мозга (ствол мозга), а также в затылочно-шейную дуральную воронку со сдавлением продолговатого мозга.
Существуют боковые и аксиальные (по оси ствола) дислокации мозга. К первым относится смещение мозга под большой серповидный отросток, ко вторым - по оси ствола в отверстие намета мозжечка и в затылочно-шейную дуральную воронку.
С клинической точки зрения наиболее важны:
1) височно-тенториальное вклинение
2) опущение и ущемление миндалин мозжечка в большом затылочном отверстии.
В первом случае смещается часть височной доли в отверстие намета мозжечка - щель Биша. При этом базальные отделы височной доли вклиниваются в охватывающую цистерну и смещаются под край намета мозжечка, сдвигая срединный мозг к противоположному краю мозжечка и тем самым сдавливая ножки мозга с двух сторон.
Клинически височно-тенториальное вклинение проявляется повышением внутричерепного давления в сочетании с симптомами сдавления и деформации среднего мозга, четверохолмия, что характеризуется усилением головной боли, появлением рвоты, анизокорией, парезом взора вверх, вялой реакцией зрачков на свет, нарушением слуха, вегетососудистыми симптомами, появлением двухсторонних патологических стопных знаков. Наиболее важными симптомами являются одностороннее расширение зрачка, парез взора вверх и появление двусторонних патологических стопных знаков Бабинского.
При этом сдавление сильвиевого водопровода приводит к ликворному разобщению между большими полушариями мозга и задней черепной ямкой, смещению мозжечка в воронку твердой мозговой оболочки, которая укреплена снаружи затылочной костью и шейными позвонками. При этом миндалины мозжечка смещаются в мозжечково-мозговую цистерну, вклиниваются в большое отверстие затылочной кости и сдавливают продолговатый мозг с боков на уровне выхода корешков XI и XII черепных нервов.
Клинически это проявляется усилением головной боли, особенно в затылке, вынужденным и фиксированным положением головы, возникновением или учащением рвоты, головокружением, нарушением сердечно-сосудистой деятельности, поперхиванием, менингиальным синдромом, нарушением ритма дыхания вплоть до его остановки.
Появление симптомов дислокации мозга требует немедленного назначения дегидратирующих средств (маннитол, маннит, лазикс) с последующим решением вопроса о хирургическом вмешательстве. При развитии окклюзионной гидроцефалии, особенно у детей, показана вентрикулопункция, дренаж желудочков мозга (или шун-тирующаяя операция). С улучшением состояния больного решается вопрос о радикальной операции (Хачатрян и др., 1998).
Диагностика опухолей головного мозга основывается на комплексе дополнительных методов исследования, включающих данные осмотра глазного дна, обзорных рентгенограмм черепа, эхо- и электроэнцефалографии, ультрасонографии, компьютерной томографии (КТ), каротидной ангиографии, пневмо- и вентрикулографии, магнитно-резонансной томографии (МРТ).
В.Н. Горбунова, Е.Н. Имянитов, Т.А. Ледащева, Д.Е. Мацко, Б.М. Никифоров
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
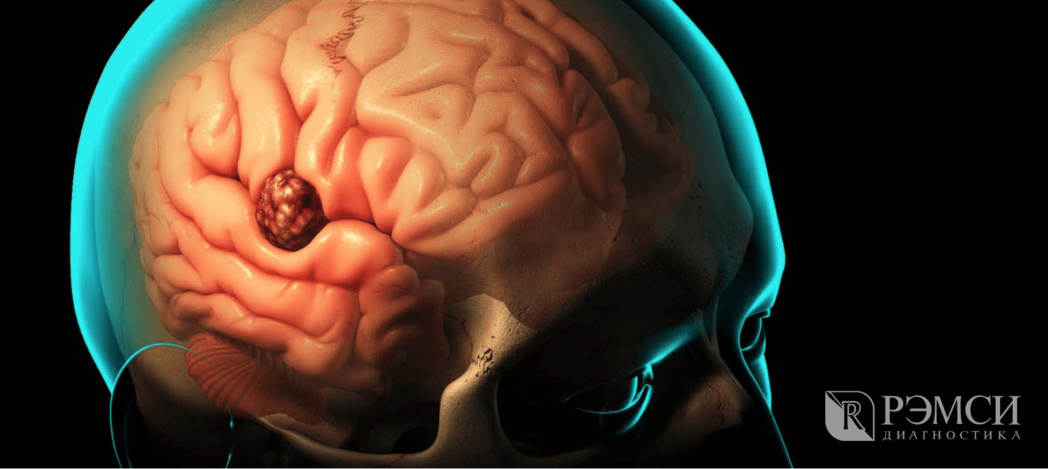
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
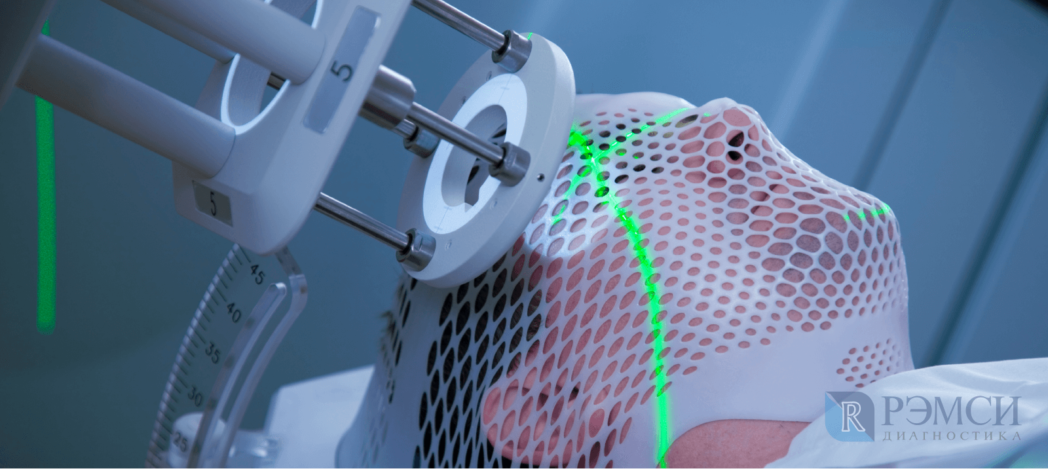
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Читайте также:

