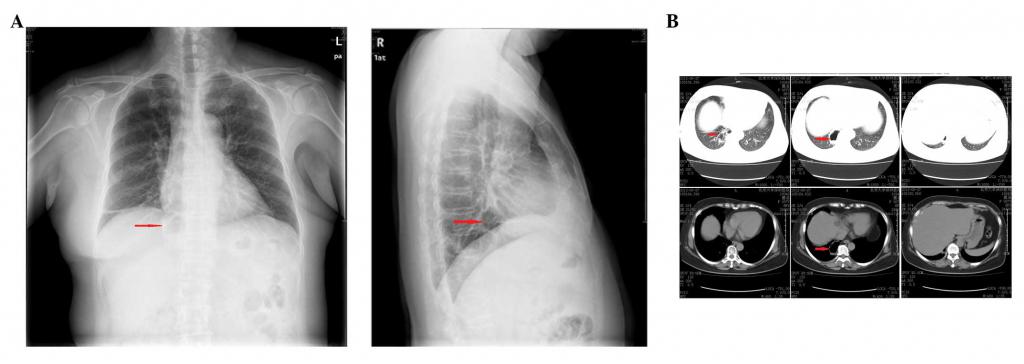
Лоботомия при раке легких
Онкологические заболевания и туберкулез на сегодняшний день, несмотря на развитие медицины, остаются одними из главных причин смертности больных во всем мире. Для лечения патологий применяются и консервативные, и оперативные методы, выбор которых зависит от индивидуальных особенностей больного и степени развития патологического процесса. В некоторых случаях, когда выбранные методы лечения по каким-либо причинам становятся безрезультатными, можно применить лобэктомию – показанием к такой операции становится тяжелое состояние больного и высокая эффективность данного метода.
Что такое лобэктомия
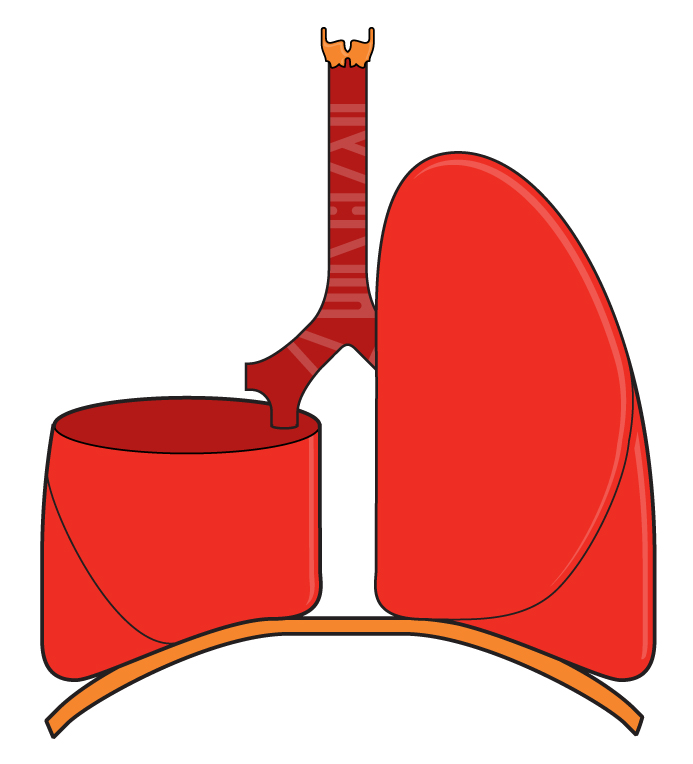
Лобэктомия - это хирургическая операция. Проведение ее необходимо для удаления анатомической части или доли какого-либо органа человеческого тела, пораженного заболеванием. В отличие от резекции, такая операция, как лобэктомия, выполняется строго в пределах органа или железы. Разработка такого метода оперативного вмешательства осуществлялась в анатомических экспериментах и опытах с животными, основанием всегда становились топографоанатомические особенности строения органов и систем.
Традиционные открытые операции, например на легких, при онкологических патологиях считаются достаточно травматичными, поэтому ведущие специалисты всего мира применяют торакоскопическую видеоассистируемую лобэктомию, которая проводится без вскрытия грудной клетки, через маленькие разрезы с помощью специальной видеокамеры и инструментов. Такое вмешательство вызывает меньше осложнений и менее травматично для пациента. В некоторых случаях применяется открытая лобэктомия – это удаление пораженной доли легкого через длинный разрез на боковой части грудной клетки. Лобэктомия при раке легких делится на несколько видов:
- Билобэктомия – удаление частей обеих долей легких.
- Левосторонняя или правосторонняя верхняя лобэктомия – это удаление верхней части правого или левого легкого.
- Циркулярная лобэктомия – удаление доли легкого и части дыхательных путей внутри самого органа.
- Средняя либо нижняя лобэктомия слева и справа – резекция долей легких соответственно справа или слева.
Выбор метода оперативного вмешательства основан на исследованиях состояния патологии и индивидуальных особенностях больного.
При каких заболеваниях применяется лобэктомия
В клинической практике на сегодняшний день лобэктомия применяется для лечения патологий легких, печени и реже – головного мозга. Показаниями являются такие процессы, как:
- онкология;
- врожденные аномалии развития органов;
- абсцессы и эмфиземы, а также доброкачественные опухоли и кистозные образования, мешающие работе органа или железы.
В некоторых случаях оперативный метод применяется при лечении эпилепсии, когда другие способы не помогают.
Лобэктомия легкого – это одна из форм лечения опасных и тяжелых форм туберкулеза, когда консервативные методы с применением химиотерапии противотуберкулезными препаратами оказываются недостаточно эффективными. Этот способ хирургического вмешательства предполагает удаление пораженной части легкого – часто проводится удаление симметричных долей в обоих легких – этот метод называется билобэктомия.
Показания к операции
Показанием к применению лобэктомии, радикальной меры лечения заболеваний, становится отсутствие эффективности выбранных методов консервативного лечения, преобразование патологического процесса в устойчивую форму, толерантную к воздействию медикаментов (при туберкулезе легких), а также сложные и тяжелые состояния пациента с угрозой его жизни.
Как правило, такая операция проводится в плановом порядке – пациент проходит курс подготовительных мероприятий, но в некоторых случаях лобэктомию назначают как экстренное вмешательство (показаниями становятся кровотечение из очагов патологии; травмы грудной клетки открытого или закрытого характера).
Противопоказания
Противопоказаниями к проведению лобэктомии часто становятся индивидуальные особенности пациентов: достаточно тяжелое общее состояние больного и недостаточность функций его внешнего дыхания.
Диагностические исследования при подготовке к операции
Перед проведением лобэктомии пациенту назначается анализ крови и мочи, рентген, КТ и спирография. По необходимости могут быть проведены методы дополнительных исследований. Если операция назначается на легкие, то больному проводится исследование мокроты. С помощью данных анализов устанавливается достаточность функционирования дыхательной системы.
Подготовка пациента к операции заключается в корректировке терапии лечащим врачом: отказ от приема противовоспалительных медикаментозных препаратов и лекарственных средств, разжижающих кровь. Для снижения риска больному необходимо также отказаться от курения и употребления спиртных напитков.
Техника проведения операции
Операция проводится в условиях стационара, под общим наркозом и с обязательной интубацией трахеи; занимает в общей сложности (в зависимости от состояния больного и стадии развития его патологии) от одного до трех–четырех часов. Лобэктомия чаще всего проводится одним из двух способов:
- Торакотомия – вскрытие грудной клетки, введение межреберного расширителя, обеспечивающего доступ к оперируемой области. После проводится иссечение пораженного участка. При необходимости часть удаленного легкого отправляют на гистологию.
- Торакоскопическая лобэктомия - это операция, ход которой контролируется камерой видеонаблюдения, закрепленной на конце специального медицинского инструмента. Она вводится в оперируемый орган через небольшие разрезы. Хирург отслеживает свои действия через монитор – такой метод обеспечивает более точный доступ к месту поражения и достаточно тщательное удаление патологического участка.
Ход операции: больной укладывается на бок (соответственно месту оперативного вмешательства – если проводится лобэктомия слева, пациент ложится на правый бок, и наоборот). Для вскрытия грудной клетки выбирается область четвертого подреберья (там же делаются разрезы по задней мышечной линии при тораскопической лобэктомии), легкое оттягивается кзади, а нерв диафрагмы поддерживают специальным инструментом. Затем выделяют само легкое, отсекая сращения, обрабатываются артерии, вены и бронхи, проводится дренаж плевры. После удаления пораженного участка операцию завершают сшиванием поврежденных сосудов, вен и артерий, культю складывают обратно в область плевры, ставят специальные дренажные приспособления и накладывают швы. Иногда применяют титановые скобки.
Последствия оперативного вмешательства
Последствия оперативного вмешательства – частичное сохранение пораженного органа, восстановление его функциональности. Лобэктомия позволяет значительно уменьшить реабилитационный период после операции, в отличие от других хирургических методов лечения.
Но, как и любой другой метод лечения, лобэктомия имеет риск осложнений, которые возрастают в том случае, когда у пациента есть сопутствующие или хронические заболевания, а также если больной достаточно преклонного возраста. Среди таких рисков наиболее часто встречаются: инсульты; кровотечения; воспалительные процессы вследствие попадания инфекции; острая почечная недостаточность; тромбозы вен и некоторые проблемы с дыханием; надсадный кашель, вызывающий боли в груди.
Реабилитационный период
В первые дни после лобэктомии легкого больному проводится аспирация. Кроме того, пациент должен выполнять упражнения специальной дыхательной гимнастики. На второй–третий день после операции пациенту разрешается садиться и вставать, через две недели больной выписывается из стационара. Окончательное восстановление после такого оперативного вмешательства происходит через 2-3 месяца (у пациентов старшего возраста – около полугода), при этом пациенту рекомендовано восстановление в специальных санаторно-курортных учреждениях.
Каковы прогнозы
Исследования, проведенные медиками, показывают, что процент летального послеоперационного исхода составляет всего 2 % всех случаев. Выживаемость пациентов в течение пяти лет после оперативного вмешательства в последнее время (благодаря достижениям современной медицины и фармакологии) увеличилась до 85-95 % всех случаев после лобэктомии по поводу туберкулеза, бронхоэктазов или абсцесса легкого. Это является отличным показателем эффективности данного метода. У онкологических больных выживаемость в течение пяти лет после оперативного вмешательства, с условием получения необходимой лекарственной терапии, повысилась на 40-50 %. После лобэктомии некоторым пациентам может быть назначена инвалидность – в тех случаях, если возникают осложнения или больной полностью теряет работоспособность.
Лобэктомия может стать спасением для больных, страдающих опасными заболеваниями. Прогноз выживаемости достаточно высок, чтобы говорить о том, что данная процедура является относительно безопасной, несмотря на длительный период восстановления. Главное, чтобы операцию выполняла высокопрофессиональная медицинская бригада.
Лобэктомия легкого является частью практики лечения пациентов с тяжёлыми и опасными формами туберкулёза. В случаях, когда консервативное лечение, химиотерапия противотуберкулёзными медикаментозными средствами неэффективны, приходится принимать решение о резекции части лёгкого. Этот способ предполагает удаление доли легкого, поражённой туберкулёзным процессом. Иногда проводится удаление симметричных долей в обоих легких, этот вид оперативного вмешательства называется билобэктомия.
Чаще всего операция проводится в плановом порядке. Пациента тщательно обследуют, готовят к операции, дожидаются периода ремиссии заболевания, когда вмешательство будет наиболее безопасным. Срочные операции осуществляются только при обстоятельствах, когда резко возрастает риск летального исхода, вследствие образования напряжённого пневмоторакса или внезапно открывшегося массивного лёгочного кровотечения.
Показания к проведению
К наиболее опасным и тяжёлым формам туберкулёза, при которых оперативное вмешательство остаётся единственным способом остановить туберкулёзный процесс или удалить образования, сформировавшиеся в ходе необратимых изменений в лёгочной ткани, относятся:
- туберкулома больших размеров, содержащая большой объём микобактерий с высокой степенью вирулентности, множественные туберкуломы;
- кавернозная форма с образованием каверн большого размера в верхних сегментах, сопровождающееся сужением бронха;
- фиброзно-кавернозная форма туберкулёза;
- наличие в поражённой доле лёгкого бронхоэктазов и хронических гнойных образований;
- воспалительный процесс, охватывающий всю долю лёгкого, сопровождающийся образованием казеозных очагов.
Показаниями к применению радикальных методов лечения являются отсутствие эффективности консервативных мер, преобразование процесса в устойчивую форму с обретением микобактериями толерантности к медикаментам, а также неотложные состояния, несущие угрозу жизни пациента.
Диагностические исследования при подготовке к операции
Проводится внимательное изучение анамнеза пациента и диагностика с целью достоверно установить состояние сердечно-сосудистой и дыхательной систем. Изучается электрокардиограмма, резервы легких, уточняется газообмен и вентиляционные возможности. Назначаются биохимические исследования крови, общие анализы крови и мочи.

Принятие решения об оперативном вмешательстве предполагает достоверное установление факта, что туберкулёзный процесс в лёгочной доле, которая подлежит оперативному удалению, является ведущим источником токсического поражения организма. Вместе с этим должно быть точно установлено, что только резекция поражённой доли позволит остановить развитие патологических изменений в лёгких и дыхательных путях. Только одновременное наличие этих условий является прямым показанием к оперативному удалению лёгкого или его сегмента.
Обязательно проводится бронхоскопия для оценки состояния верхних дыхательных путей. Медицинская практика показывает, что при значительном сужении бронхов операции, направленные на пневмоторакс, малоэффективны. Также необходимы визуальные методы оценки состояния дыхательной системы с целью установления и уточнения области локализации и характера процесса, с непременным исследованием патологических изменений в противоположном лёгком. К таким методам исследования относятся: томография, рентгенография.
Как проходит операция
Операция занимает, в зависимости от степени поражения и сложности состояния пациента, от одного до четырёх часов. Лобэктомия может быть осуществлена каким-либо из двух способов:
- При торакотомии вскрывается грудная клетка, между рёбер вводится специальный расширитель, чтобы обеспечить доступ к оперируемой области. После чего производится иссечение поражённого фрагмента лёгочной ткани. При необходимости берётся ткань на гистологию.
- Наиболее распространённой на сегодняшний день является торакоскопическая лобэктомия. Ход этой операции контролируется с помощью видеонаблюдения. Для её проведения делаются небольшие разрезы, в которые вводится хирургический инструмент с закреплённой на нём микроскопической видеокамерой. Хирург-пульмонолог находит сегмент, подлежащий удалению, и отслеживает свои действия и ход операции на мониторе.
В обоих случаях операция проводится под общим наркозом, больной интубируется. Пациент укладывается на бок. Если проводится верхняя лобэктомия слева, то больной укладывается на правый бок. Для вскрытия выбирается межреберье выше четвёртого, как правило, разделяющее четвёртое и третье рёбра. При удалении верхней доли правого легкого пациент укладывается на левый бок. Плевра разрезается справа над верхней долей, при этом производится дополнительная анестезия диафрагмального, блуждающего и симпатического нервов.
Операция завершается сшиванием повреждённых сосудов, культя укладывается в полость плевры, после чего вводятся специальные дренажные приспособления и накладываются швы или титановые скобки.
Послеоперационный период
Ещё перед операцией пациента учат упражнениям дыхательной гимнастики, и сразу по выходу из наркоза больной должен начинать несложные движения лёгкими для восстановления дыхательных способностей. Инструктор помогает пациенту выполнять упражнения: наклоны и повороты. При этом содержимое лёгких достигает верхних дыхательных путей, у пациента начинается кашель. Это необходимо для выведения мокроты. Кашель является необходимым, поэтому пациента специально провоцируют вести себя так, чтобы с кашлем выходило содержимое лёгких.
В первые два или три дня постоперационного периода характеризуются тяжёлым состоянием. В этот период пациент должен находиться под постоянным медицинским наблюдением, важно измерять давление. Также назначаются медикаменты для улучшения работы сердца, болеутоляющие средства, могут вводиться отхаркивающие препараты. В полость плевры вводятся антисептические растворы (например, стрептомицин), в случае необходимости производится откачка экссудата.
Если после удаления лёгочной доли у пациента начинает развиваться эмпиема плевры или бронхиальный свищ в плевру, это ведет к ещё одной операции под названием торакопластика. Это вмешательство, при котором удаляются одно или несколько ребёр с целью уменьшения объёмов грудной клетки. Торакопластика может быть проведена по показаниям во время проведения лобэктомии для предупреждения развития осложнений.
Когда пациента выписывают домой, он должен продолжать придерживаться предписаний медиков. После операции на лёгких необходимо ходить как можно дольше, насколько позволяет состояние, дышать свежим воздухом. Нельзя поднимать тяжести, подвергать организм существенным физическим нагрузкам. Также необходимо соблюдать рекомендации врача по уходу за областью операционной раны, уточнить, можно ли мыть прооперированное место. Обязательно нужно соблюдать схему и условия приёма всех назначенных лекарственных средств.
Возможные осложнения
Помимо регулярных плановых осмотров, являющихся обязательными в период реабилитации, необходимо обращаться к врачу, если возникли следующие проблемы:
- наблюдаются симптомы инфекционного заболевания: повышенная температура, кашель, озноб, лихорадочные явления, сильная ночная потливость, гипергидроз, а также тошнота и рвота, не проходящие после приёма противорвотных препаратов;
- резкая нестерпимая боль, кровотечение, отёчность, воспаление, нетипичные выделения из операционной раны;
- надсадный непрекращающийся кашель, вызывающий острую боль в груди, одышка, затруднённое дыхание;
- кашель с отделением мокроты нетипичного цвета или с вкраплениями крови.
Поводом для обращения за медицинской помощью также являются любые отклонения от нормы в состоянии пациента. Это могут быть внезапные острые болевые ощущения в грудной клетке, проблемы с мочеиспусканием, примеси крови в моче, отёки конечностей и лица, рвотные позывы, любые боли, даже если болит спина в результате кашля, не проходящие после приёма болеутоляющих препаратов.
Прогноз
Последние исследования показывают, что выживаемость в течение пяти лет составляет от 85 до 95%. Многие, конечно, прожили дольше, пятилетний период является общепринятым для оценки показателей эффективности операции. Амплитуда в 10% объясняется разницей в показателях между пациентами, перенёсшими открытую лобэктомию и пациентами, которым была проведена торакоскопическая операция. То есть, в целом, после удаления сегмента легкого прогноз благоприятный, но видеоассистированная операция менее травматична.
Инвалидность после лобэктомии может быть назначена, если возникли осложнения, и пациент потерял трудоспособность. В таких случаях реабилитационный период более длительный, и продолжаться может до года, но постепенно человек восстанавливается. Состояние больного регулярно пересматривается на ВТЭК, и по результатам обследования пациенту может быть присвоена рабочая группа или полностью снята инвалидность.
Лобэктомия лёгкого – это операция по иссечению анатомической доли дыхательного органа. Проводится такое хирургическое вмешательство исключительно в пределах анатомических границ. Лобэктомия считается довольно сложной и рискованной операцией, но в некоторых случаях это является единственным выходом, чтобы спасти жизнь человека. Перед проведением операции больного всесторонне обследует, так как к состоянию здоровья пациента предъявляются довольно высокие требования. Это связано с высокой травматичностью и довольно продолжительным периодом реабилитации.
Показания к проведению операции

Удаляют часть лёгкого только при наличии серьёзных показаний. Основными показаниями к такой операции являются:
- опухоли разного характера;
- обширные воспалительные процессы, к которым относятся абсцессы, пневмонии, плевриты и эмпиема лёгкого;
- патологии инфекционного и паразитарного характера;
- врождённые пороки развития органов дыхания;
- киста лёгкого;
- ателектаз;
- патологии плевры, спаечного или инфекционного характера.
Чаще всего лобэктомия лёгкого выполняется при запущенных формах туберкулёза и при опухолях. При онкологических заболеваниях при операции удаляют не только долю органа дыхания, но и иссекают грудные лимфоузлы.
В последнее время всё чаще проводят малотравматичные операции, которые позволяют через относительно небольшой разрез извлечь часть лёгкого. Особенно распространены операции с применением электроножа и лазера, хотя опытные хирурги нередко прибегают к замораживанию.
Если область поражения слишком обширная, то может понадобиться резекция рёбер и зоны перикарда.
Подготовка к лобэктомии

Подготовка к операции нужна только тем больным, у которых отходит много гнойной жидкости или у которых слишком выражена интоксикация. Любыми путями нужно добиться того, чтобы объём отходящей мокроты был около 60 мл в сутки. Температура тела и формула крови тоже должны быть в пределах нормы.
Кроме этого, доктор должен провести санацию бронхиального дерева при помощи эндоскопии. При этом убирают гной и промывают полости антибактериальными препаратами и антисептиками. Очень важно чтобы больной хорошо питался и делал дыхательную гимнастику.
Вероятность осложнений в послеоперационном периоде значительно снижается, если доктору удаётся добиться сухого бронхиального дерева. Если операцию проводят больному туберкулёзом, то параллельно должна проводиться противотуберкулёзная терапия.
Больной перед лобэктомией полностью обследуется. Недопустимо проводить хирургическое вмешательство во время обострения хронических заболеваний или при инфекционных патологиях общего характера.
Особенности выполнения лобэктомии
Удаление доли лёгкого проводят через разрез, который сделан ближе всего к очагу воспаления. Различают такие виды доступов:
- Переднебоковой. В этом случае хирург делает разрез между третьим и четвёртым ребром, от грудины до задней стороны подмышечной впадины.
- Боковой. Больного укладывают на здоровый бок и выполняют аккуратный разрез от области ключицы, до области позвонка. Доступ делают на уровне 5-6 ребра.
- Заднебоковой. Такой разрез выполняют от середины третьего или четвёртого грудного позвонка до уголка лопатки, после чего делают надрез по линии шестого ребра до передней части подмышки.
В определённых случаях, чтобы достичь очага воспаления, приходится удалять небольшие участки рёбер. С развитием медицины стало возможным проводить торакоскопические операции. В данном случае доктор делает три маленьких разреза длинной около 2 см и один размером 10 см. Через эти разрезы в плевральную область осторожно вводят хирургические инструменты. Частота негативных последствий после такого рода операций ниже, чем при классическом хирургическом вмешательстве.
После открытия грудины доктор отыскивает крупный сосуд и бронх, которые потом осторожно перевязываются. Первоначально хирург обрабатывает сосуды, а после бронх. Для этого используется медицинская нить или же бронхосшиватель. После подготовительных манипуляций бронх покрывается плеврой, и доля лёгкого удаляется.
После проведения лобэктомии очень важно расправить оставшиеся части лёгкого ещё в период проведения операции. Для этой цели дыхательные органы наполняют кислородом под высоким давлением. В период восстановления после операции больной должен будет выполнять специальные дыхательные упражнения, чтобы расправить все части лёгкого.
После проведённой лобэктомии в плевральную полость обязательно вставляют дренажи, для отвода экссудата. При удалении верхней доли верхнего вставляют несколько дренажных трубочек, при удалении нижней части лёгкого достаточно всего одного дренажа.
Послеоперационный период

После проведения операции на протяжении нескольких суток нужно следить, чтобы через дренажные трубочки свободно отходил экссудат, кровь и воздух. Если операция прошла без осложнений, то воздух перестаёт выходить уже в первые часы, а объём отходящей жидкости не более 500 мл. Пациентам разрешают сидеть на вторые сутки, а вставать с кровати на третий день. Спустя две недели больного выписывают из стационара на амбулаторное лечение.
Пациентам после перенесённой лобэктомии рекомендуется регулярно проходить санаторное лечение в условиях сухого климата. Приступать к работе пациенты молодого возраста могут спустя 2-3 месяца, у пациентов пожилого возраста на реабилитацию может уйти до полугода.
Летальность во время и сразу после операции составляет около 3%. Прогнозы жизни после удаления доброкачественных опухолей, как непосредственные, так и отдалённые очень хорошие. Если операция была проведена по поводу туберкулёза, абсцесса или бронхоэктазов, то положительный результат наблюдается почти у 90% больных. Прогноз по выживаемости для больных раком лёгких составляет приблизительно 40%.
После проведения лобэктомии может возникнуть такое серьёзное осложнение, как ателектаз лёгкого.
Когда следует показаться врачу

После лобэктомии необходимо срочно обратиться к врачу, если есть такие симптомы:
- Поднялась температура, появился озноб и наблюдаются симптомы общей интоксикации.
- Послеоперационный шов сильно покраснел, отёк или начал болеть.
- Если наблюдается тошнота и рвота спустя пару дней после выписки из больничного стационара.
- Если боль с прооперированной стороны не проходит даже после приёма обезболивающих средств.
- Если в моче появилась кровь или наблюдается постоянная боль при мочеиспускании.
- Появились боли в грудной клетке, стало тяжело дышать или беспокоит одышка.
- Если при кашле выделяется кровавая или гнойная слизь.
- Если общее самочувствие сильно ухудшилось.
- При отёке конечностей.
Срочно вызывать скорую помощь необходимо при сильной боли в груди и если дыхание стало сильно затруднённым.
Чтобы избежать осложнений в послеоперационный период, больному необходимо дома много ходить, избегать поднимать тяжести и тщательно следить за чистотой шва. Доктор расскажет, как правильно ухаживать за швом, как купаться и какого режима дня придерживаться. В восстановительный период питание больного должно быть рациональным. В меню должно быть много свежих овощей и фруктов, а также молочной продукции. Не стоит забывать принимать лекарственные препараты, которые были прописаны лечащим врачом.
Рак легких является ведущей причиной смерти от онкологии во многих странах мира.
Минимально инвазивная хирургическая резекция – видеоассистированная лобэктомия по сравнению с традиционным подходом (торакотомией) представляет собой лучший вариант лечения на начальных стадиях данного заболевания. Поскольку после проведения торакотомии, как правило, требуется период госпитализации в течение пяти-семи дней, а также в дальнейшем - более длительный период восстановления.
Клиники Израиля предлагают щадящий оперативный подход. Этот метод торакальной хирургии (VATS) уменьшает период пребывания пациента в клинике до трех-четырех дней, а также общее время реабилитации.
Заинтересованы в современном высокотехнологичном лечении рака легких?
Наш медицинский сервис в кратчайшие сроки организует проведение операции в Израиле – выбор хирурга и клиники,окажет услуги полного сопровождения.
Мы сможем согласно вашим потребностям найти требуемые услуги и сервис. Имея опыт работы более 10 лет и взаимодействуя как с частными, так и государственными учреждениями страны мы предлагаем лечение у лучших специалистов.
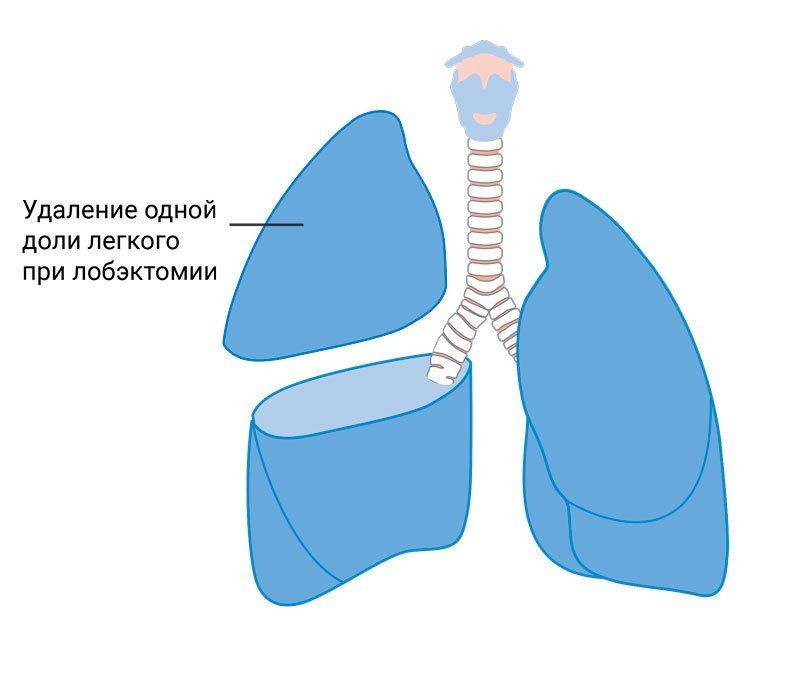
Что такое лобэктомия легкого?
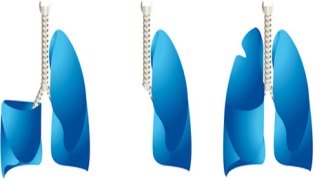
Лобэктомия представляет собой операцию по удалению доли легкого (правое легкое состоит из 3 долей, левое – из 2). Это наиболее часто применяемый вид операции при лечении онкологии легких.
Лобэктомия может быть проведена с помощью нескольких методов. Хирург будет выбирать один из подходов на основе особенностей опухоли:
- Открытая лобэктомия – операция, при которой удаление доли легкого осуществляется через длинный разрез на боковой стороне грудной клетки.
- Видеоассистированная торакоскопическая лобэктомия предполагает удаление через несколько небольших разрезов в груди с помощью специальных хирургических инструментов и камеры.
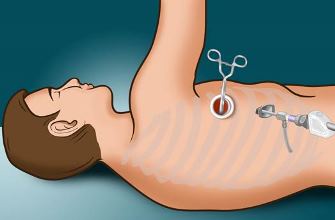
Лобэктомия традиционно проводится во время операции - торакотомии. При открытом оперативном вмешательстве выполняется разрез грудной клетки между ребрами, как правило, заднебоковой. Грудную клетку вскрывают, чтобы хирург видел содержимое плевральной полости, в редких случаях может быть резецировано ребро, чтобы получить доступ к легким и удалить опухоль. Также удаляются кровеносные сосуды, дыхательные пути, ведущие к пораженной доле, и сальник.
Видеоассистированный подход является менее инвазивным, чем традиционная лобэктомия. Хирург делает три разреза размером 2,5 см и один – 8-10 см для доступа к грудной полости без ее вскрытия. Через них вводят торакоскоп (оптическую трубку для исследования плеврогрудной полости) и хирургические инструменты. Изображения полости отображаются на мониторе компьютера, расположенного рядом с пациентом.
Хирург удаляет опухоль через небольшие разрезы. Также могут быть резецированы лимфатические узлы, или проведена биопсия, чтобы убедиться, что рак не распространился.
Перед завершением процедуры, хирург проверяет, нет ли кровотечения, промывает грудную полость и закрывает разрезы. Один или два дренажа остаются в полости после операции, чтобы удалять избыток жидкости и воздуха из области легких. Дренажи извлекают позже, в период восстановления пациента.
Данный вид оперативного вмешательства применяется при необходимости различных диагностических и / или лечебных процедур во внешней области легких (при врожденных дефектах, кисте легкого, эмфиземе, грибковых инфекциях, туберкулезе). Лучшие кандидаты для видеоассистированной лобэктомии – это пациенты с локализованным немелкоклеточным раком легких на начальной стадии с опухолью размером до 3 см. А также пациенты с увеличенным легочным узлом.
Традиционный подход применяют при больших опухолях, пораженных лимфоузлах, либо после проведенной ранее грудной хирургии.
Вы можете связаться с нами через форму запроса или по телефону, чтобы запланировать предоперационное обследование с торакальным хирургом.
Для данного вида диагностики в клиниках Израиля выполняется физический осмотр, хирург задает вопросы о состоянии здоровья, истории болезни, проводится ряд исследований. Обсуждаются варианты лечения, преимущества и потенциальные риски процедуры. Назначаются дополнительные исследования, чтобы убедиться, что видеоассистированный подход – это правильный выбор хирургического вмешательства.
Если рак легких диагностирован, проводятся анализы для выяснения, распространились ли раковые клетки на одну долю легкого или обе, а также в другие части тела. Эти исследования могут включать сканирование костей, головного мозга и брюшной полости, чтобы исключить проникновение онкологии. Устанавливается стадия заболевания для дальнейшего планирования лечения.
Диагностика проводиться, чтобы убедиться, что пациент сможет жить без доли легкого. Исследование функции легких оценивает работу органа и определяет, смогут ли оставшиеся доли поставить достаточное количество кислорода в организм. Врач может также рекомендовать тесты, чтобы убедиться, что сердце нормально функционирует, так как операция может увеличить на него нагрузку. Тщательный сбор анамнеза, физический осмотр и лабораторную диагностику выполняют, чтобы проверить, что пациент максимально здоров.
Итак, предварительные диагностические тесты включают:
- полный медицинский осмотр;
- рентгенограмму грудной клетки;
- компьютерную томографию;
- позитронно-эмиссионную томографию;
- анализы крови;
- ЭКГ;
- дыхательные тесты, такие как спирометрия или функциональный тест легких.
Хирург будет определять, необходимы ли другие предоперационные диагностические процедуры. Также будет назначена встреча с анестезиологом для обсуждения выбора анестезии и послеоперационного обезболивания.
Кроме того, врач внимательно изучит все препараты во время предоперационного визита и может рекомендовать остановить прием некоторых лекарств до определенного периода времени перед удалением доли легкого. Это касается любых медикаментозных средств, а также БАД (биодобавок). Так, например, такие лекарства, как варфарин, аспирин, ибупрофен способны увеличить риск кровотечений. Некоторые биологически активные добавки содействуют разжижению крови.
Если пациент курит, то последует настоятельная рекомендация бросить, как можно скорее. Поскольку это уменьшит риск осложнений и увеличит вероятность того, что операция будет успешной.
После проведения данной операции пациенты, как правило, испытывают меньше боли и значительно быстрее восстанавливаются по сравнению с традиционным подходом. К другим преимуществам относится снижение риска инфекции и меньшие кровопотери.
Недавние исследования показали, что видеоассистированная операция уменьшает уровень осложнений и период госпитализации приблизительно до 3 - 4 дней. Дополнительные исследования также демонстрируют большую эффективность данной операции на 1 стадии рака легких, по сравнению с традиционным открытым оперативным вмешательством.
Существуют риски при проведении любой операции. Врач в клиниках Израиля в обязательном порядке обсуждает потенциальные осложнения процедуры с пациентом, а также преимущества операции, которые перевешивают вероятные риски. Общие потенциальные нежелательные явления хирургического вмешательства могут включать:
- необходимость ИВЛ (аппарата искусственного дыхания) в течение длительного времени после операции;
- риск кровотечения;
- инфекции, такие как пневмония;
- проблемы с сердцем (сердечный приступ или нарушение сердечного ритма);
- инсульт;
- длительную утечку воздуха (более 7 дней) из легких;
- тромбоз глубоких вен или легочную эмболию;
- проблемы, связанные с анестезией;
- проблемы с почками или почечную недостаточность;
- постоянные боли в месте разреза или в месте, где были резецированы ребра;
- подкожную эмфизему (скопление воздуха или газа и растяжение подкожных тканей).
Возможные риски после видеоассистированного метода торакальной хирургии (VATS) :
- риск кровотечения;
- устойчивая утечка воздуха из легких;
- подкожная эмфизема;
- лихорадка.
Лобэктомия легкого: прогноз жизни
В одном крупном исследовании отмечаются следующие данные: 5-летняя выживаемость на 1 стадии рака легких в 95% - после видеоассистированной операции и в 82% - после открытой.
После лобэктомии легкого прогноз жизни зависит от многих факторов: стадии рака, удаления определенной доли органа, пола (у женщин тенденция лучше, чем у мужчин), состояния здоровья до операции.
Период госпитализации после видеоассистированной лобэктомии легкого, как правило, составляет от 3 до 4 дней. С пациентом работает команда врачей: хирург, анестезиолог, медсестры и другие специалисты.
После операции пациента переводят в отделении интенсивной терапии, где он может находиться в течение одного или ряда дней, на протяжении первых нескольких часов за ним ведется пристальное наблюдение.
Иногда больной находится на аппарате искусственной вентиляции во время процесса восстановления. Трубку помещают в горло и подключают к аппарату ИВЛ для подачи воздуха в легкие. Данное устройство используется, чтобы оказать помощь, когда пациент не в состоянии дышать самостоятельно. Это может вызвать у него некоторое беспокойство, поэтому больному дают седативное, и он большую часть времени спит.
Когда трубку удалят, пациент будет спать меньшее количество времени. А также начнет работать с врачом, используя прибор стимул-спирометр. С его помощью выполняются дыхательные упражнения, которые стимулируют делать глубокие вдохи.
По мере восстановления пациента, команда врачей помогает ему сидеть, вставать и ходить с посторонней помощью. Увеличение активности способствует более быстрому восстановлению силы и уменьшению риска образования тромбов.
Пациенту и его семье постоянно предоставляется информация об изменениях в состоянии здоровья.
Врачи дают конкретные инструкции, которые касаются дальнейшего выздоровления и возвращения к работе, в том числе и то, что касается вождения, ухода за рубцами и рациона питания. В целом, пациент сможет вернуться к работе (если это сидячая работа), водить машину, заниматься большей частью ненапряженной деятельности через четыре-шесть недель после видеоассистированной лобэктомии. Приступить к более тяжелой и напряженной работе возможно будет лишь спустя шесть – двенадцать недель после операции. Одышка может сохраняться в течение нескольких месяцев.
Следующий визит к врачу состоится через 7-10 дней после лобэктомии. Проводится рентген грудной клетки, хирург оценивает состояние раны, общий процесс восстановления. Кроме того, дает дополнительные рекомендации по поводу работы, общей деятельности, а также рациона.
Читайте также:

