Лимфостаз при раке предстательной железы
Началом процесса образования метастаз при раке предстательной железы можно считать момент, когда опухоль выходит за пределы пораженного органа. В первую очередь она распространяется на шейку мочевого пузыря, семенные пузырьки и близлежащие лимфатические узлы. Это происходит на третьей стадии заболевания и в таком случае врачи говорят о местнораспространенном раке.
Когда же атопичные клетки поражают отдаленные органы и ткани, перемещаясь по сосудам с током крови и лимфы, пациенту диагностируют наиболее тяжелую, четвертую стадию рака предстательной железы с метастазами.
Основные симптомы рака простаты с метастазами
Поскольку процесс поражения здоровых органов и тканей раковыми клетками развивается достаточно активно, больной может испытывать:
- общую слабость, быструю утомляемость, сонливость или, наоборот, бессонницу;
- тошноту, рвоту, диарею;
- отсутствие аппетита и быструю потерю массы тела;
- частое либо затрудненное мочеиспускание, обусловленное тем, что метастазы при раке простаты сдавливают шейку мочевого пузыря;
- недержание мочи и следы крови в выделяемой жидкости;
- острую задержку мочи;
- дискомфорт в паховой и надлобковой области в сидячем положении;
- отеки паха и нижних конечностей, лимфостаз – если метастазы при раке предстательной железы затронули лимфоузлы, расположенные в области таза;
- проблемы с эрекцией;
- побледнение кожи.
Если подобные ощущения появились у мужчины, до этого не испытывавшего особых неудобств и считавшего себя здоровым, необходимо как можно более оперативно нанести визит онкологу для постановки диагноза и назначения лечения.
Если же симптомы возникли в процессе лечения опухоли в простате, скорее всего, терапия была подобрана неверно и ее следует откорректировать.
Для диагностики метастатического рака простаты преимущественно используют УЗИ, КТ, МРТ, биопсию, ПЭТ с холином, тазовую лимфаденэктомию, остеосцинтеграфию. Анализ крови на ПСА на данной стадии не является информативным, но его врач также может назначить.
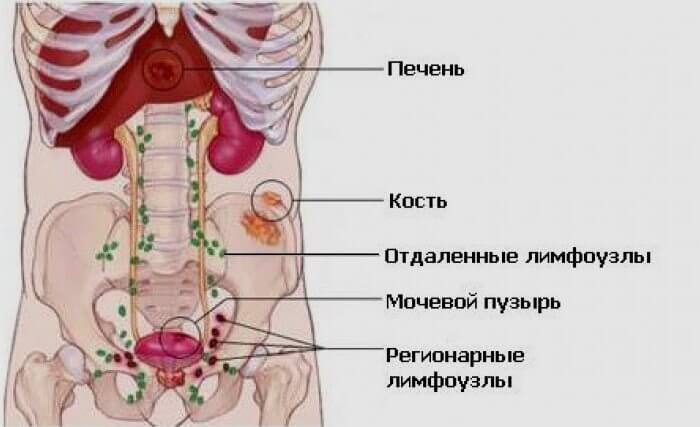
Куда метастазирует рак простаты: органы и ткани-мишени
По результатам многолетних наблюдений медицинские эксперты сформировали перечень органов, наиболее подверженных метастазированию при онкологии простаты. Это, в частности:
- скелетные кости – позвоночник, тазовые кости, ребра и другие. Их поражение не только сопровождается плохо купируемой анальгетиками болью. При метастазировании снижается плотность костной ткани, пациент становится подверженным переломам, которые очень плохо заживают;
- костный мозг – его поражение происходит вслед за распространением метастазов по позвоночному стволу;
- печень – еще одно опасное место, куда метастазирует рак простаты. Опасна такая локализация тем, что вторичное новообразование может не проявляться симптомами до тех пор, пока не будет поражена значительная часть органа;
- легкие – с ними ситуация такая же, как с печенью. Когда появляются признаки метастаз (одышка, постоянных кашель, невозможность сделать полноценный вдох), легкие оказываются поражены более чем наполовину;
- органы центральной нервной системы – их метастазирование проявляется в виде головных болей, головокружений, утраты координации, парезов конечностей, судорог и других специфических симптомов.
Также метастазированию при раке простаты подвержены любые лимфоузлы – как регионарные, так и отдаленные.
Лечение метастазов при раке простаты
Выбор метода лечения напрямую зависит от того, на какие органы и ткани распространились метастазы при раке простаты. Если речь идет о местнораспространенной стадии онкологического заболевания, может быть применено оперативное вмешательство в виде радикальной простатэктомии с одновременной лимфаденэктомией. При такой операции полностью удаляется предстательная железа и пораженные лимфоузлы, находящиеся рядом с ней.
Если же локализация метастазов при раке предстательной железы захватила другие органы, опухоль признается неоперабельной. В подобных случаях пациенту могут быть предложены:
- гормональная терапия. Ее действие направлено на уменьшение вторичных опухолей и замедления процесса метастазирования;
- лучевая терапия. Она может назначаться пациенту после операции как одна из составляющих комплексного лечения, безоперационно – в сочетании с химио- или гормональной терапией, а также в паллиативных целях на поздней стадии заболевания – для обезболивания;
- химиотерапия. Этот метод применяют после того, как лечение метастазов рака простаты гормонами оказалось неэффективным, а хирургическое вмешательство по тем или иным причинам пациенту противопоказано. Вместе с химиотерапией зачастую назначается обезболивающая радиотерапия. Это особенно актуально для больных, у которых злокачественное образование метастазировало в кости, — именно они чаще сего испытывают выраженные боли.
При онкологии предстательной железы с метастазами прогноз менее благоприятный, чем при раке простаты 1-2 степени. Тем не менее, при условии правильно подобранного лечения и хорошего ответа на него со стороны организма больного вполне реально выйти в длительную устойчивую ремиссию.
Удаление простаты при раке: лечение, прогнозы, реабилитация
Рак — диагноз, который способен выбить из мирно текущей жизни абсолютно любого мужчину. Еще совсем недавно это звучало как приговор. На сегодняшний день медицина шагнула далеко вперед и обладает огромным опытом в лечении рака предстательной железы. Большую роль играет стадия заболевания. Одним из серьезных методов борьбы со злокачественными опухолями является удаление предстательной железы при раке. Данное операционное вмешательство имеет место быть только в случае, если опухоль находится исключительно в пределах органа и не дала рост в соседние ткани.
К сожалению, мужчины устроены так, что пока болезнь не начнет активно себя проявлять, визит к врачу откладывается и откладывается. Когда терпеть сил уже нет, а проблема очевидна, зачастую время уже упущено. На сегодняшний день простатит — один из самых распространенных патологий функционирования предстательной железы. Упущение в лечение и несвоевременный визит к врачу могут стать причиной перехода простатита в раковые новообразования.

Здоровая простата и пораженная раком
Медики выделили несколько факторов, которые способствуют возникновению и развитию рака предстательной железы:
Рак предстательной железы довольно коварен. Он очень медленно растет, в организме опухоль может развиваться 10 лет. Его практически нельзя диагностировать на начальной стадии, он бессимптомен, но очень рано и быстро дает метастазы в другие органы и ткани. Именно это повышает уровень смертности у мужчин в возрасте от 50 лет. По этой причине медики призывают представителей сильного пола ежегодно проходить комплекс обследований на предмет заболеваний предстательной железы.
Если заболевание находится в той стадии, что его можно блокировать, не прибегая к кардинальным мерам, врачи проводят целый ряд дооперационных манипуляций:
- Лучевая терапия
- Иммунотерапия
- Химиотерапия
- Ультразвуковая абляция
- Совокупность лучевой и химической терапии
При выявлении онкологии предстательной железы проводится удаление простаты при раке. Второе название этой процедуры — радикальная простатэктомия. Суть ее заключается в том, чтобы своевременно удалить простату вместе с теми тканями, которые ее окружают — семенные пузырьки и лимфатические узлы. Последние удаляются исключительно по необходимости.

Радикальная простатэктомия
Радикальная простатэктомия рекомендована на начальной стадии патологии, когда болезнь находится в пределах простаты и не распространилась на соседние органы. В противном случае начинается процесс возникновения метастаз, больному прогнозируют не более 3 лет жизни.
Показаниями к удалению простаты при раке являются:
- Запущенная форма аденома простаты;
- Трудности с оттоком мочи в совокупности с раком простаты 3 — ей степени;
- Рак предстательной железы 1 и 2 степени при отсутствии метастаз.
Радикальная простатэктомия — очень серьезное хирургическое вмешательство, которое при неправильном выполнении может нанести серьезный вред мужскому здоровью. Вокруг простаты очень много сосудов и мелких нервов, которые отвечают за эректильную функцию. Проводить подобное вмешательство должен высококвалифицированный специалист.
Помимо радикального удаления простаты используются еще 3 вида операционного воздействия на предстательную железу;
- Трансуретральная резекция простаты. Этот метод считается наиболее безопасным и выполняется путем введения в мочеиспускательный канал специального прибора — резектоскопа. Проводится под местным наркозом или с использованием спинальной анестезии.
- Открытая аденомэктомия. Удаление проводится при тяжелой форме недуга, когда отток мочи становится невозможным и возникает почечная недостаточность.
- Трансуретральная инцизия простаты. Целесообразно проводить данную операцию при затрудненном оттоке мочи, частых воспалительных процессах мочеполовой системы. Размер простаты должен быть небольшой.

Трансуретральная инцизия простаты
В среднем операция длится от 2 до 4 часов.
После удаления простаты одним из важнейших показателей, который отслеживается лечащим врачом, является ПСА — простатический специфический антиген. Важнейший компонент простатического сока. Если его показатели растут даже после удаления предстательной железы, то значит, возможен рецидив онкологического заболевания простаты. Именно поэтому важно понимать, какова должна быть норма ПСА после удаления рака простаты.
Показания здорового мужчины
Норма ПСА после удаления рака простаты
Очень важно после удаления предстательной железы отслеживать уровень ПСА в крови мужчины. Это поможет вовремя заметить вновь возникшую проблему и избежать рецидива.
Радикальное удаление простаты — сложный, но довольно эффективный способ лечений раковых опухолей предстательной железы. Несмотря на последствия хирургического вмешательства, одним из которых является недержание мочи и импотенция, врачи настаивают на благоприятных прогнозах:
- Отсутствие рецидива. После удаления опухоль в большинстве случаев больше не возникает. Так у 85% прооперированных мужчин рецидива не возникало более 5 лет.
- Практически 90% пациентов в течение 10 лет были признаны полностью здоровыми.
Своевременная повторная диагностика и серьезное отношение к собственному здоровью подарят вам десятки лет жизни.
Эффективность хирургического вмешательства абсолютно доказана. При этом риск серьезных постоперационных последствий довольно велик.

После операции велик риск возникновения последствий!
- Кровотечение. Опасно большой кровопотерей, а в некоторых случаях закупоркой мочеиспускательного канала кровяными сгустками, что приводит к острому застою мочи в мочевом пузыре.
- Попадание в кровь жидкости, которой во время операции промывалась уретра. Попадание в организм данного вещества приводит к тяжелой интоксикации организма.
- Недержание мочи после удаления рака простаты. Недержание мочи может иметь постоянный характер или только при увеличении физических нагрузок. У некоторых мужчин недержание мочи связано с пережитым стрессом.
- Проблематичное мочеиспускание: боль, жжение, недержание мочи в легкой форме (подтекание).
- Нарушение потенции. Наблюдается не чаще, чем в 4 % случаях.
- Отсутствие выделение спермы во время эякуляции. При этом она уходит в мочевой пузырь, а затем выводится из организма вместе с мочой.
- Воспаление.
Конечно, жизнь после удаления рака простаты не может быть прежней. Чтобы вернуться к полноценной жизни, мужчине требуется целый курс восстановления после операции. Это займет немало времени.
Программа реабилитации после удаления простаты включает в себя:
- Полный отказ от физических нагрузок
- Для промывания мочевого пузыря рекомендована суточная норма потребления воды в количестве 8 стаканов.
- Во время дефекации не напрягаться
- Запрещен подъем тяжестей
- На время откажитесь от вождения автомобиля
- Прием душа или ванной после операции возможно только на 9-10 день, когда будут сняты швы, а вот о возможности посещать бассейн поговорите со своим лечащим врачом.
- В случае запора нельзя использовать очистительную клизму. В первые месяцы после операции это может быть травмоопасно.
Как правило, после операции по удаления простаты врачом назначается поддерживающая терапия, которая дают свои результаты в совокупности с правильным образом жизни. Очень важно соблюдать диету: отказаться от острого и жирного, не злоупотреблять алкоголем и курением, откажитесь от кофеиносодержащих продуктов. Обязательно введите в рацион кисломолочные продукты и продукты, богатые клетчаткой. Пейте достаточно жидкости.
Врачи настоятельно рекомендуют провести восстановительный период после операции в санатории.
Длительность операции зависит от возраста и состояния пациента, размеров гиперплазии, а также возможностей соответственного медучреждения. Немаловажную роль играет и выбранный способ удаления аденомы. Так, в настоящее время практикуют лазерное лечение, трансуретральную резекцию (ТУР), открытую хирургию, а также лапароскопию. ТУР представляет собой малоинвазивный метод. Он проводится, если диагностирована легкая форма недуга, мочеиспускательная функция полностью не нарушена, а уретра и почки патологией не повреждены. Удаляют доброкачественное образование, используя резектоскоп. Такой эндоскопический прибор оказывает воздействие посредством высокочастотных электротоков. Если аденома превышает 80 мм в размере, то назначают иссечение. Длительность операции составляет полчаса. По завершению соответственных манипуляция в уретру вводят резиновую трубку, обеспечивающую отток мочи. Спустя неделю ее снимают. На два дня после операции пациента госпитализируют. Через четырнадцать дней человек полностью выздоравливает. При лазерном лечении аденому удаляют посредством абляции (для молодых пациентов, железа которых составляет до 140 мл, новообразование выпаривают или сжигают), либо энуклеации (полное удаление новообразования). В зависимости от применяемой методики длительность операции может составлять от 20 минут до 110.
При лапароскопии открытого типа процедура длится два-три часа, под общим наркозом. Новообразование удаляют полностью, вырезая даже соседние нервы и ткани. Это чревато нарушением эрекции. Данный метод нынче применяют редко. Ручная лапароскопия подразумевает разрез в зоне брюшины, введение лапароскопа, оснащенного видеокамерой для контроля операции, а также других хирургических инструментов. Удаление гиперплазии длится от двух с половиной до трех часов. При роботизированной лапароскопии, которая считается более современной, так как дает меньше осложнений, все манипуляции осуществляют специальные роботы. Их движения точные, но процедура также длится 2,5-3 часа. Выбор методики оперирования определяет врач, ориентируясь на состояние пациента.
Патологии предстательной железы объединяют группу заболеваний, характеризующихся развитием изменений в тканях простаты у представителей мужского пола, преимущественно среднего и пожилого возраста. Риск развития доброкачественных (аденома) и злокачественных (карцинома) опухолей возрастает с возрастом.
Основное отличие доброкачественного новообразования от злокачественного заключается в локализации поражения исключительно в пределах предстательной железы, в то время как злокачественные изменения затрагивают близлежащие органы и образуют метастазы. На сегодняшний день не существует однозначного ответа на вопрос, может ли аденома простаты перерасти в рак.
Причины развития таких заболеваний, как аденома простаты (доброкачественная гиперплазия предстательной железы) и карцинома простаты (рак) до сих пор до конца не изучены. Работу предстательной железы регулируют эндокринная и нейрогенная системы, постоянно пребывающие под воздействием гормонов, вырабатываемых яичками, гипофизом и корой надпочечников.
Интенсивность выработки этих гормонов находится под контролем аутокринных и паракринных факторов и гипоталамуса, именно они регулируют все процессы деления, дифференцировки и окончательного формирования клеток предстательной железы.
Продукция гормонов в мужском организме носит волнообразный характер и зависит от количества тестостерона, который под воздействием фермента 5-α-редуктазы превращается в дигидротестостерон. Последний, являясь активной формой мужского полового гормона, проникает в ядро клетки и запускает процесс деления.
Принимая во внимание, что раковые клетки наряду со здоровыми, обладают равной чувствительностью к тестостерону, можно сделать вывод, что характер изменений (доброкачественный или злокачественный) зависит от дифференцировки клеток простаты.
Несмотря на то что риск перехода ДГПЖ в рак простаты минимален, существует определенная форма клеточных изменений, называемых предраковой. В связи с достаточно поздней диагностикой злокачественных изменений простаты, связанной с отсутствием симптомов или длительным самолечением пациента, нельзя утверждать, является ли данная форма самостоятельным видом клеток или предраковую форму приобретают претерпевшие изменения нормальные ткани простаты.
Как правило, предраковая форма, при определенных условиях, переходит в рак. Однако, ее своевременное обнаружение существенно увеличивает шансы на полное выздоровление. К предраковым формам новообразований относят:
- Атипическая гиперплазия простаты (АГПЖ). Факультативное предраковое состояние, которое довольно долгое время может находиться в неактивной стадии и лишь при определенных условиях переходит в рак;
- Интраэпителиальная неоплазия простаты (ИНПЖ). Облигатное предраковое состояние, неизбежно переходящее в злокачественную форму.
Несмотря на то что течение ДГПЖ и карциномы предстательной железы имеет существенные отличия, симптомы этих заболеваний имеют определенное сходство. В основном это обусловлено анатомическим расположением предстательной железы, которая, увеличиваясь, деформирует мочеиспускательный канал, вызывая расстройство мочеиспускания.
Дизуретические явления, сопровождающие гипертрофические изменения в простате можно классифицировать следующим образом:
- Ирритативные признаки – режущие и спастические боли в паху или промежности, учащенные позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря.
- Обструктивные признаки – прерывистая струя, длительное затрудненное мочеиспускание, необходимость напряжения мышц живота при попытках полного опорожнения мочевого пузыря.
Другими словами, рак простаты довольно длительное время не вызывает никаких симптомов, в то время как аденома в большей или меньшей степени вызывает вышеперечисленные нарушения. Как правило, дизуретические явления при раке предстательной железы проявляются на стадии интенсивного разрастания опухоли и появления метастазов и часто сопровождаются ломотой в тазовых костях.
Диагностика рака простаты требует дифференцированного подхода, для исключения вероятности наличия других заболеваний:
- ДГПЖ;
- гранулематозный хронический простатит;
- склеротические изменения предстательной железы;
- туберкулезное поражение простаты.
Все вышеперечисленные заболевания характеризуются формированием очагов уплотнения в тканях простаты, легко обнаруживаемых при пальцевом обследовании через прямую кишку. Основными диагностическими методами, применяемыми для диагностики заболеваний простаты, являются:
- пальцевое ректальное обследование;
- трансректальное УЗИ (ТРУЗИ);
- МРТ;
- рентгенологические методы исследования;
- анализ на определение уровня ПСА в крови;
- биопсия простаты.
Простатический специфический антиген (ПСА) представляет собой белок, вырабатываемый тканями простаты, основной функцией которого является разжижение эякулята. В норме этот белок лишь в незначительном количестве проникает в кровоток, остальная часть поступает в секрет предстательной железы и эякулят.
В связи с тем, что антиген продуцируется в равной мере здоровыми и раковыми клетками простаты, повышение его уровня в крови всегда связано с ее гипертрофическими изменениями:
- при ДГПЖ происходит увеличение размеров простаты, и соответственно количества клеток, продуцирующих ПСА;
- при злокачественных новообразованиях, выработка повышается в связи с продукцией антигена раковыми клетками и за счет разрушения структуры здоровых клеток, растущей опухолью.
В крови ПСА находится в трех формах:
- свободный;
- связанный с белком антихимотрипсином;
- связанный с белком макроглобулином.
Сумма всех форм антигена, определяемых в лабораторных условиях, называется общий ПСА.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Таблица: Допустимые возрастные изменения концентрации общего ПСА в крови
Лимфостаз конечностей – это хронический или острый застой лимфы, который преимущественно наблюдается в нижних конечностях. Такое состояние характеризуется остановкой лимфотока в сосудах ног, что в свою очередь проявляется прогрессирующим отеком. Эта патология, согласно статистке, в пять раз чаще встречается у женщин, чем у мужчин.
Без проведения соответствующего лечения, лимфостаз только нарастает и со временем может привести к патологическому утолщению ног в виде слоновости.
Почему образуется лимфостаз конечностей?

Прекращение лимфотока в сосудах может быть вызвано такими факторами:
- Рост злокачественного новообразования в некоторых случаях сопровождается механическим перекрытием просвета сосудов.
- Острая почечная и сердечная недостаточность.
- Варикозное расширение вен в стадии декомпенсации.
Лимфатический застой, помимо всего прочего, останавливает выведение шлаков и побочных продуктов тканевого обмена.
Симптомы лимфостаза в нижних конечностях
Лимфостаз нижних конечностей последовательно проходит три этапа:
Эта стадия считается обратимой. Отек при лимфедеме поражает область голеностопа, тыльную поверхность стопы и основания пальцевых фаланг. Увеличение объема мягких тканей во время пальпации не вызывает болезненных ощущений и на поверхности кожи его можно собрать в складку. Такие отеки после нескольких часов нахождения в горизонтальном положении значительно уменьшаются или вовсе проходят.
Другими словами – необратимый лимфостаз. Данный этап характеризуется распространением патологического отека от голени к бедру с образованием плотного инфильтрата. Пальцевое нажатие на отечную ткани вызывает образование кратерообразного углубления, которое сохраняется в течение нескольких минут. Для пациентов с фибредемой такой лимфостаз конечностей доставляет немалые проблемы в виде боли и деформации ноги. Длительное вертикальное положение таких больных может провоцировать судороги.
Эта стадия может протекать длительное время. В таком случае, кожные покровы в зоне поражения обретают синюшный оттенок.
- Елефантизм или слоновость ног:
Считается завершающим этапом лимфостаза, при котором происходит разрастание соединительной ткани. В результате нижние конечности утолщаются в 2-3 раза от первоначального размера.
Диагностика лимфостаза конечностей

Лимфостаз конечностей является симптомом заболевания или же его последствием, а не самостоятельной нозологической единицей. Поэтому, диагностика лимфатического застоя в нижних конечностях, в первую очередь, направлена на выяснение первопричины. Для установления окончательного диагноза врачи прибегают к таким методам:
- Ультразвуковая диагностика: в онкологии и флебологии достаточно широко используется УЗД-диагностика в силу своей простоты, безопасности и доступности.
- Рентгенография: основоположным методом определения патологий внутренних органов человека на сегодняшний день остается рентгенология.
- Биопсия пораженного участка тела: забор биологического материала для проведения цитологического и гистологического исследования осуществляется только в случае возникновения подозрений на злокачественное новообразование.
Лечение лимфостаза конечностей
Терапия отеков конечностей происходит по таким направлениям:
- Первичная причина лимфостаза.
- Уплотнение ноги.
Медицинские мероприятия в таких случаях состоят из физического и медикаментозного воздействия.
Пациентам рекомендуется в ночное время располагать пораженную конечность в возвышенном положении. Достаточно эффективным средством борьбы с лимфостазом является профессиональный массаж ног, который способствует устранению отеков за счет выведения излишков жидкости. Массирование ног может также проводиться с помощью специального аппарата.
Врачи-хирурги также рекомендуют таким пациентам применять регулярное бинтование ног.
При лимфостазе конечностей наиболее часто специалисты назначают препараты-флеботоники, которые способствуют дренированию пораженного органа и усилению микроциркуляции. Другой группой препаратов, нашедших применение при лимфостазе, считаются гомеопатические средства. Фармакологическое действие таких средств направлено на стимуляцию метаболических процессов и выведение свободных радикалов из организма. Также в состав комплексной противоотечной терапии входят диуретики, которые уменьшают объем нижних конечностей с помощью повышения частоты мочеиспускания.
Можно ли лечить лимфостаз конечностей народными средствами?
Народная медицина с целью лечения лимфостаза применяет компрессы, в состав которых входит лук и березовый деготь. Приготовление такого средства включает нанесение на бинтовую ткань печеного лука, приготовленного с добавлением дегтя. Фиксирование такого компресса происходит на ночь. Терапевтический курс составляет приблизительно 2-3 месяца.
На сегодняшний день результативной методикой снижения отека ног при или после лечения раковых заболеваний является использование пиявок. Так, при лимфостазе конечностей гирудотерапевты рекомендуют накладывать на пораженный участок 3-5 пиявок. На курс лечения, как правило, отводится до десяти сеансов с частотой: один раз в неделю.

Пациенты, имеющие онкологический диагноз, тщательно следят за появлением новых симптомов болезни. Отеки при онкологии возникают нередко. Они могут стать причиной беспокойства и опасения для больного. Чтобы разобраться в причинах, вызвавших накопление жидкости в организме и определить тактику лечения и прогноз, нужно обратиться к онкологу.
Причины появления отеков при онкологических заболеваниях
Отек (лат. oedema) — это симптом ряда болезней, характеризующийся скоплением жидкости в органах и (или) внеклеточных тканевых пространствах организма. Отеки различаются по распространённости (генерализованные и локальные), по патогенезу (лимфогенные, онкотические и другие) и по происхождению (сердечные, почечные, аллергические, кахектические).
При онкологических заболеваниях задержка жидкости в организме, как правило, возникает из-за действия нескольких факторов.
К основным причинам относятся:
- накопление токсинов, солей, шлаков в тканях организма;
- низкое содержание белка в крови (онкологические больные плохо питаются из-за отсутствия аппетита);
- нарушение оттока жидкости по венам и лимфатическим сосудам (отсутствие активных движений, послеоперационный лимфостаз, повреждение капилляров);
- нейроэндокринные нарушения (избыток альдостерона);
- изменения водно-солевого обмена любой этиологии.
Отечность может быть не связана с наличием опухоли. У возрастных пациентов часто имеются проблемы с сердцем и сосудами, а также патология почек или общие соматические нарушения, приводящие к накоплению жидкости в тканях и органах. Этот симптом проявляется и после лечения химиопрепаратами, гормонами, стероидами, а также другими медикаментами. Частая причина — неправильное использование мочегонных средств.
Локальные отеки могут появляться рядом с опухолью. Нарушение оттока крови и лимфы возможно из-за сдавления образованием, при метастазах в лимфоузлы и после операций.
Симптомы и особенности отеков у онкобольных
Отек ноги, руки или другого участка тела при раке характеризуется симптомами:
- увеличение объема конечности за счет скопившейся жидкости или лимфы;
- снижение или отсутствие чувствительности пораженного участка;
- изменение цвета, температуры кожи (холодная, бледная, сухая);
- ощущение дискомфорта, жжения или распирания.
При присоединении воспалительного компонента кожа над отеком будет горячей и гиперемированной, появится болезненность при пальпации.
Локализация
Отек ног — самая частая локализация при онкологии. Это связано с тем, что в нижних конечностях, в силу физиологических особенностей, создаются условия для возникновения застойных явлений. Пастозность кожи ног может наблюдаться при многих злокачественных опухолях (желудка, печени, легкого, поджелудочной железы).
У больного раком возрастает нагрузка на все органы. Сердце, почки, железы внутренней секреции функционируют в усиленном режиме, и при малейшем сбое в их работе возможно скопление жидкости, в первую очередь, в ногах.
Застой в нижних конечностях, связанный с плохим оттоком лимфы, будет присутствовать при поражении органов малого таза (простата у мужчин, матка у женщин, прямая кишка). Симптом может быть осложнением после врачебных манипуляций и оперативных вмешательств.
Нередко лимфостаз верхних конечностей сопровождает пациенток с новообразованиями молочных желез. К сожалению, частым побочным эффектом радикальных операций при раке этой локализации является нарушение дренажной функции лимфатической системы плечевого пояса.
Отек лица бывает при образованиях средостения или шеи. В этом случае происходит сдавление образованием или увеличенными лимфоузлами сосудов, осуществляющих отток крови и лимфы от головы.
При раке печени наблюдается пастозность кожи поясничной области и всей поверхности ног, а также асцит. Асцит (скопление жидкости в брюшной полости) часто сопровождает рак яичников и кишечника. При раке лёгкого, мезотелиоме и метастазах в легочную ткань имеет место экссудация в плевральную полость (плеврит).
Лечение
У больных с онкологическим диагнозом лечение отеков комплексное. Зависит от стадии процесса, состояния пациента. При IV стадии болезни, как правило, лечебные меры носят паллиативный характер. В других ситуациях терапия направлена на устранение причин, вызвавших застой жидкости в тканях.
Выбор метода лечения будет зависеть от факторов, вызвавших и способствующих сохранению и накоплению жидкостного компонента.
При незначительной пастозности ног будет достаточно предпринять простые меры:
- если пациент ослаблен, большую часть времени проводит сидя, с опущенными вниз ногами, нужно поставить перед ним стул (скамейку, подставку), чтобы он периодически поднимал их;
- если больной всё время лежит, то в постели надо менять его позу, а также приподнимать нижние конечности;
- использовать для лежачих пациентов специальные противопролежневые матрацы;
- делать массаж нижних конечностей, можно с втиранием специальных средств, особенно при наличии варикозной болезни (Лиотон, Траксивазин);
- составить полноценное меню для больного, при отказе от еды — принимать витаминно-минеральные комплексы.
Если у пациента имеется сердечно-сосудистая патология, необходим прием специальных препаратов и наблюдение кардиолога. При заболеваниях мочевыделительной системы желательна консультация нефролога и назначение соответствующих доз мочегонных и других средств (поляризующая смесь, фитотерапия).
Терапия нарушений в лимфатической системе основана на массаже, гимнастике,а также приеме медикаментов, улучшающих микроциркуляцию, восстанавливающих венозный кровоток и повышающих эластичность сосудистой стенки.
Снятие отечности в домашних условиях возможно следующими средствами народной медицины:
- Компрессы и ванночки с гашеной содой в сочетании с рисом, травами, зеленым чаем и другими компонентами. Один из рецептов следующий: взять по 1 ст.л. измельченных листьев березы, шалфея, мелиссы, мяты, укропа и цветков аптечной ромашки. Приготовить отвар в 3 л. воды, в который добавить 1 ст.л. соды. Смочить полученным составом бинты или кусочки натуральной ткани, приложить или обмотать проблемные зоны. Сверху можно укрыть пищевой пленкой.
- Рецепт с петрушкой: взять 800 г.зелени, свежее молоко (1 литр), поставить на слабый огонь. Когда получится густая масса, следует её процедить. Принимать каждый час по 1-2 ст. л. Есть вариант отвара, когда петрушку смешивают с укропом в равных пропорциях. Эту зелень также используют местно в виде примочек.
- Чай из семян тимьяна: 2-3 ч. л. на 200 мл. кипятка. Пить в течение суток.
- Настой с брусникой: взять 2 ч. л. брусничных листьев на 1 стакан воды, прокипятить полчаса и процедить. Выпить маленькими глотками за сутки.
- Средство из семян льна: 4 ч. л. семян кипятить 15 минут в 1 литре воды. Дать настояться 60 мин. Процеживать не нужно. Принимать по полстакана каждые 2 часа. Результат появляется примерно через 15 дней, сохраняется длительное время.
- Рецепт из сосновых почек: в 200 мл. воды добавить 1 ч. л. сырья. Варить в закрытом сосуде, настоять 2 часа. Употребить в 3 приема за сутки.
- Настои из трав: хвоща полевого, василька, листьев морошки, ветвей можжевельника и аналогичных по действию растений. Для этого следует взять 1 ч.л. измельченного растительного компонента, заварить в 500мл. кипятка. Через 2-3 часа его процеживают через марлю и принимают.
- Включение в рацион овощей, ягод, фруктов, зелени с мочегонными свойствами (петрушка, огурец, арбуз, тыква, черная смородина, шиповник, клюква, имбирь).
- Прикладывание листьев лопуха и хрена к измененным зонам.
Пациенту с отеками рекомендовано бессолевое питание, обогащенное белками и полезными веществами. Дозировать количество потребляемой жидкости. Принесут пользу молочнокислые продукты: творог, кефир и простокваша.
Если при онкологии отекают ноги и другие участки тела, за ними осуществляется дополнительный уход (ежедневная гигиена кожных покровов, ручной массаж, использование пневмокомпрессоров, ЛФК и мануальные процедуры).
Влияние отеков на продолжительность жизни
В большинстве случаев генерализованные отеки возникают у онкологических больных уже в терминальных стадиях заболевания. Плохим прогностическим признаком считается развитие асцита или плеврита.
Отек ног на прогноз не оказывает существенного влияния.
Если отечность обусловлена сердечной или почечной недостаточностью, то при отсутствии лечения, данный симптом будет нарастать, совместно с другими проявлениями болезни, ухудшая состояние пациента.
Профилактика отечности
Человек с онкологическим заболеванием должен наблюдаться врачом, который в зависимости от состояния больного, рекомендует конкретные профилактические меры.
- контроль употребляемой жидкости в день и диуреза;
- терапия сопутствующих болезней, которые вызывают отеки;
- нормализация двигательной активности (у лежачих больных — обеспечить надлежащий уход);
- соблюдение диеты (с ограничением соли, с большим содержанием витаминов и микроэлементов);
- фиточаи, применение народных методов.
Для профилактики послеоперационного лимфостаза и нарушения микроциркуляции пациент должен строго выполнять указания доктора. Важно носить компрессионные медицинские изделия и выполнять комплексы специальных упражнений.
Отеки при раке становятся дополнительной проблемой для больного и лечащего доктора. Но вовремя начатая профилактика и лечение помогут избежать осложнений и сохранить хорошее самочувствие пациента.
Рак предстательной железы – заболевание, которое чаще всего возникает у пациентов старше 60 лет и провоцирует в некоторых случаях у пациентов отеки ног.
Вялое течение болезни и отсутствие симптомов на ранних ее стадиях приводят к тому, что в большинстве случаев диагностируют минимум 2-3 степени болезни. Лечение онкологии простаты может проводиться несколькими различными методам. Наиболее эффективный подбирается в зависимости от стадии заболевания и общего состояния пациента.
Почему возникает отек?
Зачастую у пациентов при раке простаты отекают ноги. Основной причиной данного состояния является нарушение тока лимфы.
ВАЖНО ЗНАТЬ! Врачи ошарашены! ПРОСТАТИТ уходит НАВСЕГДА! Нужно всего лишь каждый день . Читать далее .
Рак предстательной железы – крайне опасная онкологическая патология, поражающая железистую структуру органа, имеющая целый ряд неприятных осложнений. Одним из самых неприятных проявлений болезни считается отек ног. Лечение подбирается в индивидуальном порядке: в зависимости от состояния здоровья пациента, степени развития рака и наличия других патологических состояний.
Механизм формирования отечности нижних конечностей
При раке простаты на поздних стадиях формирования патологии почти всегда у пациентов наблюдается отек ног. Основная причина заключается в том, что в организме начинаются проблемы с оттоком крови. Сам по себе отек формируется со скопленной жидкости.
Вызвано это следующими факторами:
- ток лимфатической жидкости циркулирует не правилам физиологии из-за наличия метастатических конгломератов в узлах системы;
- отдельные участки лимфатических сосудов полностью или частично закупорены раковыми опухолями вторичного происхождения;
- узлы были подвержены радиотерапии, химическому воздействию или проводилось лучевое лечение;
- метастазы поразили органы брюшной полости;
- паховые лимфатические узлы в ходе лечения были удалены;
- в ходе проведенной терапии или из-за запущенности болезни почки и печень сильно пострадали и не справляются со своими функциями.
Некоторые препараты, которые обязательны в терапии онкобольных, могут давать в качестве побочного эффекта отек ног. Малоподвижный образ жизни, неправильное питание (в организм с пищей попадает слишком мало белка) только усугубляют и без того плачевную ситуацию.
Правильный подход в лечении
Сам по себе отек нижних конечностей при раке простаты не является чем-то особо опасным. Однако если лишнюю жидкость не убрать своевременно, в пораженных структурах может развиться инфекционный процесс, который существенно ухудшит самочувствие пациента.
Чаще всего при раке предстательной железы наблюдается отечность нижних конечностей или асцит – скопление больших объемов лимфатической жидкости в брюшной полости. Иногда метастазирование органов вызывает скопление жидкости и повышение давления на данном участке. Если не предпринять соответствующие меры, отек с брюшной полости плавно перейдет и на нижние конечности.
Жидкость, не выводящаяся из организма, будет искать для себя новые локации в теле человека. Особый нюанс: обычно в такой среде уже есть активные клетки рака и возможно наличие патогенных инфекционных агентов. Таким образом, отек при раке простаты грозит еще и дополнительным обсеменением раковыми клетками вполне здоровых тканей организма в сочетание с высокой инфекционной опасностью. В течение 2 недель отечность нижних конечностей не является угрозой для здоровья человека. Этого времени вполне достаточно, чтобы подобрать корректное лечение и устранить проблему.
Устранение лишней лимфатической жидкости
Чтобы устранение лишней жидкости при раке простаты прошло быстро и безболезненно для пациента, лечение начинают как можно скорее.
Терапия включает следующие меры:
- уход за кожей ног;
- обеспечения качественной компрессии;
- лимфодренаж с помощью мануального воздействия;
- спортивные мероприятия;
- внедрение специальных медикаментов.
Вопросами касательно устранения застоя жидкости в тканях ног при раке может заниматься только лечащий врач онкопациента. Самолечение недопустимо проводить, ни на каком этапе развития патологии.
Кожу ног обрабатывает пациент сам или прибегает к помощи медицинского персонала. Также врач подберет специальное компрессионное белье, позволяющее и устранить отек, и предупредить скопление лимфатической жидкости в будущем. В условиях лечебницы пациенту проводят профессиональный мануальный дренаж.
Пациентам рекомендуют устранять отек с помощью трав. Фито лечение не несет в себе токсической нагрузки, а большинство компонентов фитосборов не только устраняет лишнюю жидкость, но и благотворно влияет на весь организм.
Пациентам помогут такие травы и растительные элементы:
- листья березы;
- листья смородины;
- калина;
- рябина;
- полевой хвощ;
- семена льна;
- плоды шиповника;
- земляника;
- можжевельник.
Рак предстательной железы – крайне опасная онкологическая патология, поражающая железистую структуру органа, имеющая целый ряд неприятных осложнений. Одним из самых неприятных проявлений болезни считается отек ног. Лечение подбирается в индивидуальном порядке: в зависимости от состояния здоровья пациента, степени развития рака и наличия других патологических состояний.
The request cannot be completed because you have exceeded your quota.
Механизм формирования отечности нижних конечностей
При раке простаты на поздних стадиях формирования патологии почти всегда у пациентов наблюдается отек ног. Основная причина заключается в том, что в организме начинаются проблемы с оттоком крови. Сам по себе отек формируется со скопленной жидкости.
Вызвано это следующими факторами:
- ток лимфатической жидкости циркулирует не правилам физиологии из-за наличия метастатических конгломератов в узлах системы;
- отдельные участки лимфатических сосудов полностью или частично закупорены раковыми опухолями вторичного происхождения;
- узлы были подвержены радиотерапии, химическому воздействию или проводилось лучевое лечение;
- метастазы поразили органы брюшной полости;
- паховые лимфатические узлы в ходе лечения были удалены;
- в ходе проведенной терапии или из-за запущенности болезни почки и печень сильно пострадали и не справляются со своими функциями.
Некоторые препараты, которые обязательны в терапии онкобольных, могут давать в качестве побочного эффекта отек ног. Малоподвижный образ жизни, неправильное питание (в организм с пищей попадает слишком мало белка) только усугубляют и без того плачевную ситуацию.
Правильный подход в лечении
Сам по себе отек нижних конечностей при раке простаты не является чем-то особо опасным. Однако если лишнюю жидкость не убрать своевременно, в пораженных структурах может развиться инфекционный процесс, который существенно ухудшит самочувствие пациента.
Чаще всего при раке предстательной железы наблюдается отечность нижних конечностей или асцит – скопление больших объемов лимфатической жидкости в брюшной полости. Иногда метастазирование органов вызывает скопление жидкости и повышение давления на данном участке. Если не предпринять соответствующие меры, отек с брюшной полости плавно перейдет и на нижние конечности.
Жидкость, не выводящаяся из организма, будет искать для себя новые локации в теле человека. Особый нюанс: обычно в такой среде уже есть активные клетки рака и возможно наличие патогенных инфекционных агентов. Таким образом, отек при раке простаты грозит еще и дополнительным обсеменением раковыми клетками вполне здоровых тканей организма в сочетание с высокой инфекционной опасностью. В течение 2 недель отечность нижних конечностей не является угрозой для здоровья человека. Этого времени вполне достаточно, чтобы подобрать корректное лечение и устранить проблему.
Устранение лишней лимфатической жидкости
Чтобы устранение лишней жидкости при раке простаты прошло быстро и безболезненно для пациента, лечение начинают как можно скорее.
Терапия включает следующие меры:
- уход за кожей ног;
- обеспечения качественной компрессии;
- лимфодренаж с помощью мануального воздействия;
- спортивные мероприятия;
- внедрение специальных медикаментов.
Вопросами касательно устранения застоя жидкости в тканях ног при раке может заниматься только лечащий врач онкопациента. Самолечение недопустимо проводить, ни на каком этапе развития патологии.
Кожу ног обрабатывает пациент сам или прибегает к помощи медицинского персонала. Также врач подберет специальное компрессионное белье, позволяющее и устранить отек, и предупредить скопление лимфатической жидкости в будущем. В условиях лечебницы пациенту проводят профессиональный мануальный дренаж.
Пациентам рекомендуют устранять отек с помощью трав. Фито лечение не несет в себе токсической нагрузки, а большинство компонентов фитосборов не только устраняет лишнюю жидкость, но и благотворно влияет на весь организм.
Пациентам помогут такие травы и растительные элементы:
- листья березы;
- листья смородины;
- калина;
- рябина;
- полевой хвощ;
- семена льна;
- плоды шиповника;
- земляника;
- можжевельник.
Читайте также:

