Лимфома селезенки у кого была
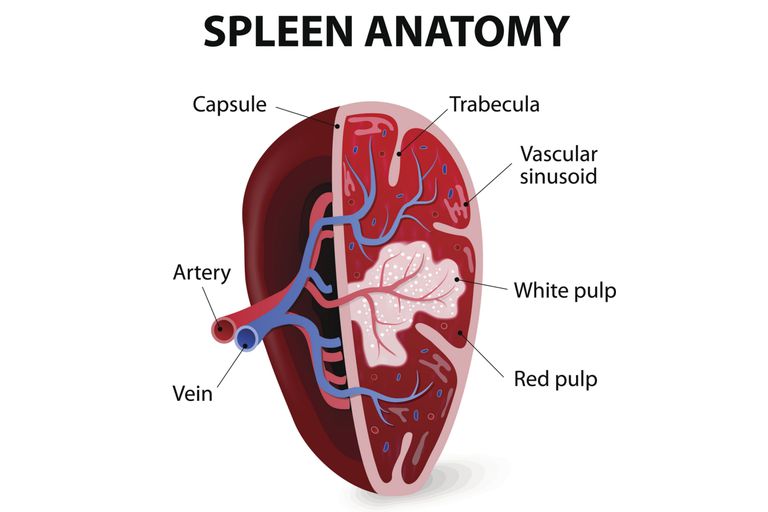
Чтобы понять, что представляет собой лимфома маргинальной зоны селезенки, необходимо в нескольких словах описать строение этого органа. Селезенка состоит из белой пульпы, в которой находится большая часть лимфоцитарных клеток органа, а также из красной пульпы, в которой сосредоточены кровеносные сосуды и артерии.
Как раз между ними и находится та часть, которую называют маргинальной зоной. Соответственно, при ее поражении атопичными злокачественными клетками маргинальной зоны диагностируется эта разновидность неходжкинской лимфомы.
На лимфому маргинально зоны приходится около 3% от всех диагностированных лимфом неходжкинской группы. Она поражает чаще всего людей среднего и старшего возраста. В отдельное заболевание ЛМЗС была выделена относительно недавно, ранее эту патологию относили к malt лимфомам. Однако, в отличие от них, лимфома маргинальной зоны охватывает онкопроцессом кровь и костный мозг, что и позволило определить ее как самостоятельное заболевание.
Причины развития
Как и в отношении любой онкологии, достоверные причины развития лимфомы маргинальной зоны селезенки на сегодняшний день не выявлены. Специалисты говорят о хронических инфекциях и аутоимунных патологиях как о факторах, повышающих риск развития лимфомы маргинальной зоны селезенки.
Среди возможных предпосылок называют:
- системную красную волчанку, ревматоидный артрит и синдром Шегрена;
- наличие в желудочно-кишечном тракте бактерий Helicobacter pylori;
- аутоимунное воспаление щитовидной железы – тиреоидит Хашимото;
- хронические инфекции;
- вирус Эпштейна-Барр;
- хламидиоз;
- гепатит С.
Кроме того, как и многие онкологические заболевания, лимфома селезенки может быть спровоцирована неправильным питанием, ожирением, длительным проживанием в зонах с высоким уровнем радиоактивного загрязнения и регулярным контактом с химическими веществами-канцерогенами.
Симптомы лимфомы маргинальной зоны
Всю симптоматику лимфомы маргинальной зоны можно разделить на неспецифическую и специфическую. К неспецифическим признакам относят те, которые могут сигнализировать как о развитии онкопатологического процесса, так и о ряде других заболеваний. Подобные симптомы включают в себя:
- повышение температуры тела ближе к вечеру до субфебрильных и выше значений;
- потерю аппетита, быстро возникающее ощущение насыщения и снижение массы тела более чем на 10% в течение месяца;
- тошноту после приема пищи;
- приступы жара и повышенную потливость, часто – ночные проливные поты;
- необъяснимую слабость, утомляемость и сонливость.
Специфическими симптомами этого заболевания являются увеличенные лимфатические узлы, которые вначале не доставляют пациенту дискомфорта, но со временем становятся болезненными при пальпации и даже в спокойном состоянии, а также увеличение селезенки, которая при нажатии на нее доставляет неприятные ощущения. Изменившийся в размерах орган сдавливает другие, находящиеся рядом, поэтому нередко такие пациенты испытывают давление и тяжесть в правом подреберье, дискомфорт в желудке.
На последних стадиях симптоматика становится ярко выраженной, боли в пораженном органе и метастазированных тканях практически не прекращаются и недостаточно эффективно купируются обезболивающими препаратами неопиоидных групп.
Примечательно, что на ранних стадиях заболевание может протекать бессимптомно. Это вызывает определенные сложности для ранней диагностики и своевременного назначения перспективного лечения, а также, в определенной степени, ухудшает прогноз больного на жизнь.
Основные стадии онкопатологии
В зависимости от степени развития и охвата онкологическим процессом жизненно важных органов выделяют 4 стадии лимфомы маргинальной зоны селезенки:
- ІЕ: локализация заболевания охватывает желудочно-кишечный тракт (слизистую, подслизистую, мышечную и серозную ткани);
- ІІЕ: под воздействие онкоклеток попадают абдоминальные лимфоузлы, а также ткани и органы, находящиеся по соседству с очагом поражения;
- ІІЕ1: помимо ЖКТ, поражаются парагастральные и интестинальные лимфатические узлы;
- ІІЕ2: в процесс вовлекаются отдаленные лимфоузлы – подвздошные, малого таза, брыжеечные, парааортальные и прочие;
- ІІІ: в отдельный классификационный пункт не выделяется;
- IV: характеризуется поражением ЖКТ с вовлечением в процесс лимфатических узлов, расположенных выше линии диафрагмы, либо экстралимфатических органов.
Диагностика заболевания
Для начала пациенту назначаются анализы крови – общий, биохимический, иммунологический, а также ПЦР на выявление онкомаркеров. Их результаты, в частности, уменьшение в биологической жидкости количества тромбоцитов, лейкоцитов и эритроцитов, а также специфические показатели, могут стать косвенным подтверждением предположительного диагноза.
Кроме того, на этапе обследования проводится сбор личного и семейного анамнеза пациента, осуществляется дифференциальная диагностика, позволяющая исключить другие заболевания.
Также с помощью инструментальных и аппаратных исследований выявляют увеличенные лимфатические узлы в воротах селезенки. Однако наиболее показательным методом является гистологическое и иммуногистохимическое исследование удаленной хирургическим путем селезенки.
Для установления стадии заболевания лимфомы маргинальной зоны необходимо определить количество подвергшихся поражению лимфоузлов, в том числе, тех, которые невозможно исследовать посредством визуального осмотра. С этой целью пациенту могут назначаться УЗИ, КТ, МРТ и рентгенография.
Лечение лимфомы маргинальной зоны селезенки
Лимфома маргинальной зоны селезенки относится к малоагрессивным и вялотекущим разновидностям онкопатологии. Поэтому, если диагноз установлен на ранней стадии, лечение после удаления пораженного органа зачастую не требуется. Выбирается выжидательная тактика, при которой больной наблюдается амбулаторно, регулярно сдавая анализы и проходя осмотры у лечащего врача-гематолога.
Принятие решения о назначении терапии может быть обусловлено следующими обстоятельствами:
- ухудшением показателей лабораторных анализов;
- появлением так называемых В-симптомов – слабости, утомляемости, потливости, повышения температуры;
- увеличением лимфатических узлов и печени, появлением в них болевых ощущений;
- аутоиммунных осложнений.
Если локализация опухолей является умеренной, пациенту может назначаться лучевая терапия как самостоятельный метод лечения. На более поздних стадиях развития в качестве основного направления борьбы с ЛМЗС выбирают комбинированную химиотрапию с использованием препаратов-цитостатиков и кортикостероидов. Помимо этого, в протокол включается радиотерапия.
По показаниям может проводиться трансплантация костного мозга от здорового донора, после которой пациенту необходимо пройти определенное количество курсов химиотерапии. Это количество определяется врачом, исходя из состояния больного, и может корректироваться в процессе лечения – в зависимости от прогресса.
В случаях, когда диагноз установлен поздно и заболевание признано неизлечимым, больному также назначаются курсы радиочастотной терапии – но уже с паллиативной целью, способной облегчить состояние и повысить качество жизни пациента.
В ряде случаев лимфома маргинальной зоны селезенки трансформируется в гораздо более агрессивную форму, как правило, в диффузную В-клеточную лимфому. В подобных ситуациях лечение проводится по протоколу, предусмотренному для данной разновидности патологии.
При своевременном диагностировании и правильно подобранном лечении прогноз при лимфоме маргинальной зоны селезенки является достаточно благоприятным – длительная устойчивая ремиссия возможна у 90% пациентов.
Лимфома селезенки — это опасное заболевание онкологического характера. Такой диагноз свидетельствует о появлении опухоли в тканях селезенки. Возникновение этой патологии считается редким явлением. Отличительными чертами этого заболевания считаются медленные темпы развития и сложность лечения, что объясняется отсутствием симптомов на ранних этапах развития болезни. Что нужно знать об этом заболевании и можно ли избавиться от него навсегда?
Определение лимфомы
Под медицинским термином “лимфома” принято понимать тяжелое заболевание, при котором патологические процессы происходят в органах лимфатической системы (лимфоузлах, селезенке). Для понимания сути заболевания следует детальнее изучить работу этой системы человеческого организма.
Лимфатическая система представлена лимфатическими сосудами, лимфоузлами и селезенкой. С помощью этих органов производится и транспортируется по всему организму лимфа (бесцветная жидкость).
Данная система выполняет крайне важную роль.
- Барьерная. С током лимфы из органов выводятся болезнетворные бактерии, вирусы и другие патогенные микроорганизмы, которые попали в тело человека.
- Питательная. Полезные вещества, которые впитались в кишечнике, распределяются лимфой по всем органам и тканям.
- Иммунная. Болезнетворные микроорганизмы извне быстро устраняются лимфоцитами и выводятся из организма.
О лимфоме говорят в том случае, если в органах лимфосистемы появляется скопление видоизмененных лимфатических клеток. Они стремительно делятся и перестают выполнять свои задачи, в результате чего выходит из строя весь организм.
Виды лимфомы селезенки
В медицине принято различать несколько типов данного заболевания. Среди них следующие формы:
- фолликулярная;
- В-клеточная;
- Т-клеточная;
- диффузная крупноклеточная.
Дифференцируют заболевание с учетом клеток, вовлеченных в патологический процесс.
В 1994 году учеными был введен еще один термин “лимфома маргинальной зоны селезенки”. Чтобы понять значение данной формы болезни, следует детальнее изучить строение органа.
70-80 % селезенки состоит из красной пульпы — ее основу составляет особая соединительная ткань, вены и другие анатомические структуры. Остальные 20-30 % селезенки — это белая пульпа. В ней содержится большое количество лимфоцитов. Пространство, разделяющее эти отделы, называется маргинальной зоной. Если раковые клетки затрагивают данную область, заболевание относят к маргинальной лимфоме селезенки.
Причины развития болезни
Исследованиям в этой области уделяют особое внимание. Несмотря на это, точные причины развития лимфом до сих пор выявить не удалось. При этом существует теория, согласно которой онкологические заболевания селезенки возникают вследствие резкого ослабления иммунитета.
Довольно часто у пациентов лимфома селезенки развивается на фоне следующих патологий:
- вирус Эпштейна-Барра;
- вирус иммунодефицита человека (ВИЧ);
- гепатит.
В отдельных случаях лимфома лимфосистемы выступает в качестве вторичного рака. Иными словами, это метастазы опухоли других органов.
Симптомы
Главная опасность этого вида рака заключается в отсутствии симптомов на ранней стадии. Человек может жить несколько лет, не подозревая о серьезном заболевании. Среди первых симптомов лимфомы селезенки называют:
- быструю утомляемость;
- снижение работоспособности;
- усиленную потливость тела;
- состояние апатии и депрессии;
- общую слабость.

На такие симптомы люди обычно не обращают особого внимания. Данные состояния связывают с ускоренным ритмом жизни, нехваткой витаминов, частыми стрессами.
При дальнейшем развитии болезни возникают:
- ощущение тяжести в желудке и кишечнике;
- возможны расстройства стула;
- повышение температуры тела;
- нарушения сна (сонливость или бессонница);
- постоянная раздражительность;
- отсутствие аппетита;
- резкая потеря веса.
Лабораторные анализы для постановки диагноза
Во время первичного обращения в клинику врач изучает жалобы пациента и проводит осмотр. В ходе него обращают внимание на лимфоузлы и общее состояние пациента. При этом врач в обязательном порядке дает направление на общий анализ крови.
В числе важных показателей:
- гемоглобин — его уровень должен находиться в пределах 120-160 г/л;
- лейкоциты — нормальное содержание колеблется от 4 тыс./мкл до 9 тыс./мкл;
- тромбоциты — допустимое количество составляет 180-320 тыс./мкл.
Повышенный уровень лейкоцитов и снижение других показателей свидетельствует о патологических изменениях в организме. Однако ставить диагноз только на основе анализов крови нельзя. Требуются аппаратные исследования.
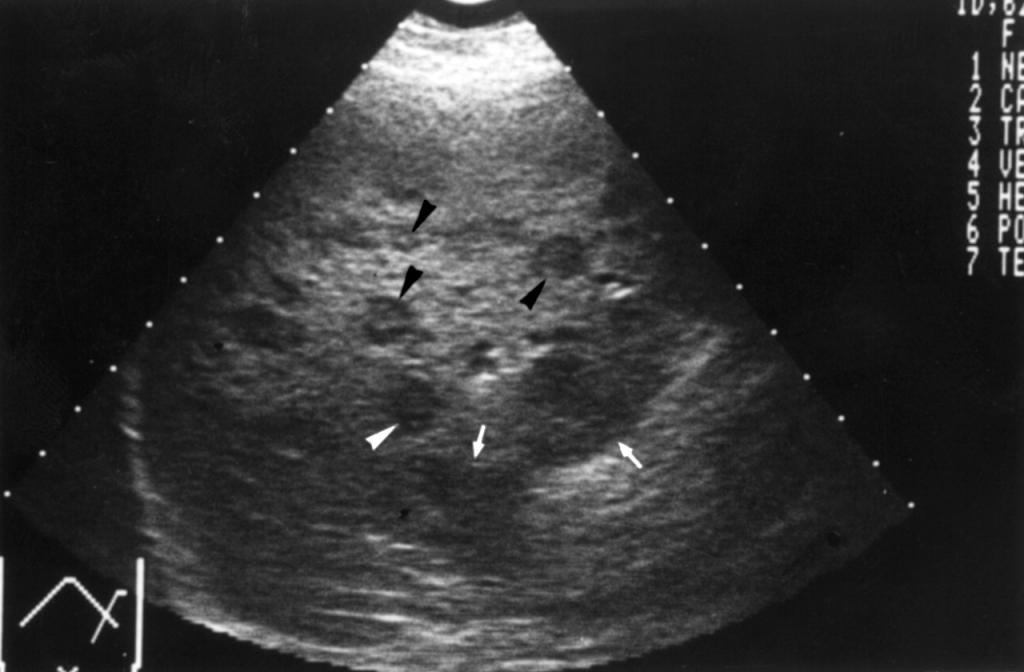
УЗИ для выявления онкологии
УЗИ при лимфоме селезенки считают одним из наиболее информативных способов диагностики. С его помощью врачи получают данные о состоянии селезенки, ее размерах, наличии или отсутствия опухоли в ней.
Преимущество состоит в том, что выявить патологию можно, даже когда новообразование имеет малые размеры. Кроме того, при наличии метастазов в другие органы они будут выявлены. При выявлении патологии пациенту назначают дополнительные анализы.
КТ и МРТ
При подозрении на опухолевые заболевания пациенту назначают компьютерную и магнитно-резонансную томографию. Благодаря этим аппаратным исследованиям удается получить трехмерную картинку селезенки и опухоли внутри нее (при ее наличии). При этом врачи получают данные о точном местоположении новообразования, его размерах и форме. Эти показатели окажутся крайне важными для дальнейшего лечения (в том числе хирургического).
В ходе КТ и МРТ выявляются все метастазы в организме человека, расположенные в мягких и костных тканях.
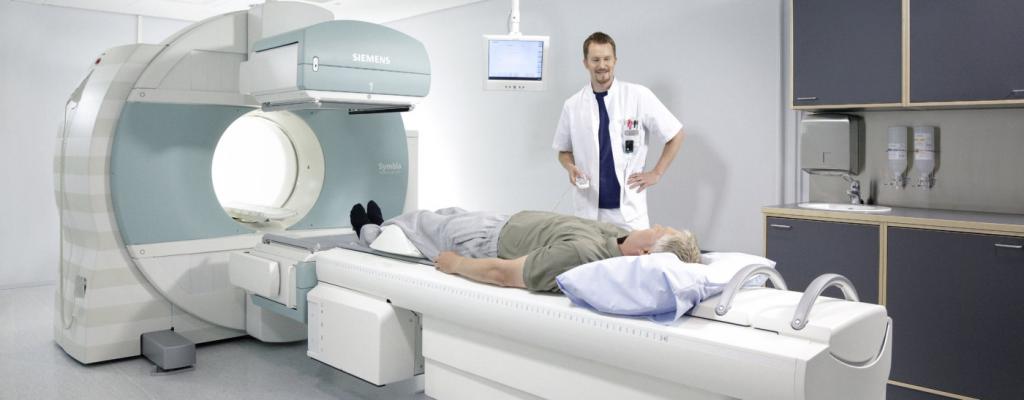
Биопсия
Максимально точный диагноз можно получить после проведения биопсии. Под этим термином скрывается процедура извлечения образца тканей опухоли. Проводят ее с помощью длинной тонкой иглы.
После извлечения тканей их отправляют в лабораторию для проведения гистологического исследования. По результату диагностики выявляют характер опухоли (является ли она злокачественной) и ее тип.
Основные принципы лечения
Для каждого случая способы и методы лечения выбирают индивидуально. При этом врачу необходимо учесть следующие особенности:
- форму лимфомы;
- стадию болезни;
- возраст пациента;
- сопутствующие заболевания.
В большинстве случаев акцент ставят на комплексную терапию, которая может включать в себя хирургическую операцию, химиотерапию или лучевую терапию.
Наблюдение
Активное лечение лимфомы селезенки требуется далеко не всегда. Так, при выявлении опухоли маргинальной зоны онкологи рекомендуют постоянное наблюдение. Объясняется это медленным развитием новообразования и отсутствием ярко выраженной симптоматики.
В случае перерождения данной формы опухоли в агрессивную, начинают лечение с применением хирургии, химио- и лучевой терапии. Главным требованием при выборе такой позиции является четкое соблюдение рекомендаций онколога и регулярное прохождение диагностических процедур.
Хирургическая операция
Этот подход относится к радикальным методам терапии. Несмотря на развитие медицины и разработку многих способов лечения рака, хирургическая операция остается наиболее эффективной. Процедура удаления селезенки носит название спленэктомии.
Суть ее заключается в удалении селезенки с расположенной в ней опухолью. Иссечению могут подлежать и близлежащие мягкие ткани. Это необходимо в том случае, если опухоль уже вышла за пределы органа и распространилась на соседние ткани.
Полное удаление органа блокирует дальнейшее развитие болезни. При этом важным требованием является устранение всех патологических клеток. Наличие хотя бы небольшого очага опухоли повышает риск рецидива (повторного развития болезни).
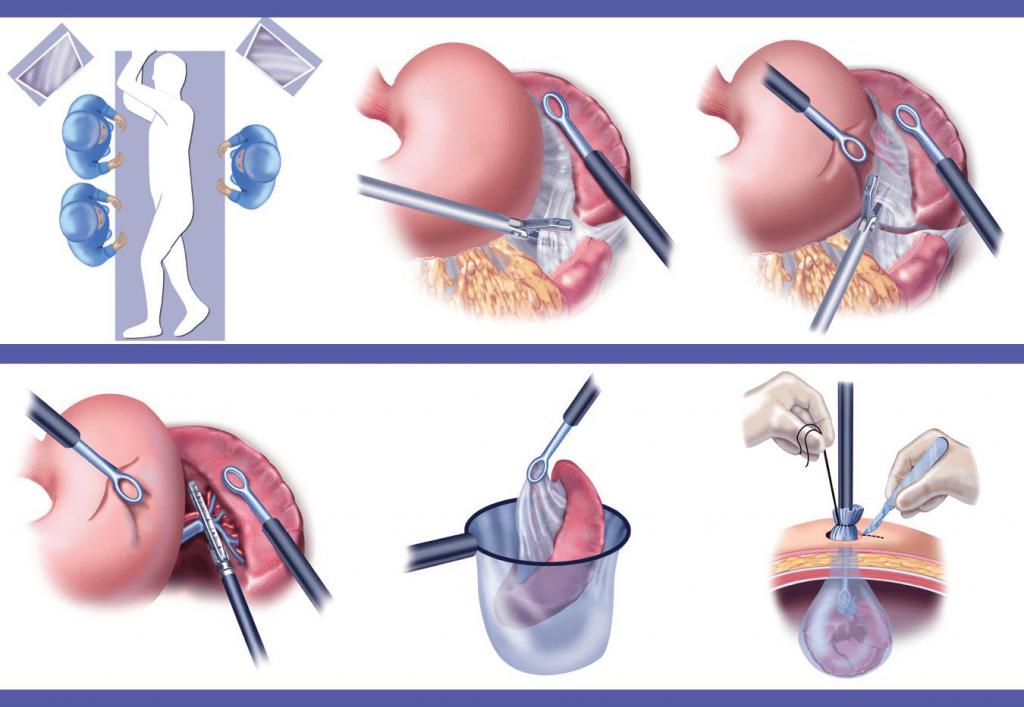
Чаще всего операцию совмещают с химиотерапией или лучевой терапией.
Химиотерапия
Химиотерапия представляет собой лечение лимфомы селезенки с применением лекарственных препаратов. Этот способ часто совмещают с хирургией для закрепления эффекта и снижения риска рецидивов. Принцип работы этих медикаментов сводится к разрушению структуры патологических клеток. В результате раковые клетки теряют способность к делению.
Подходящие пациенту лекарственные средства подбирает врач. Они могут иметь форму таблеток или раствора для внутривенного введения. За последнее время широкую популярность получили препараты нового поколения, обладающие минимальными побочными эффектами. При этом они дают высокий процент излечения.
Прогноз
Данный диагноз — раковое заболевание, поэтому при лимфоме селезенки от прогнозов лечения врачи стараются воздерживаться. В каждом случае имеют место определенные характеристики.
Максимальные шансы на полное излечение имеют те пациенты, у которых онкология была выявлена на ранних стадиях. Здесь процент выживаемости пациентов достигает 90 %. Именно по этой причине играет важную роль ранняя диагностика лимфомы с поражением селезенки.
Еще один важный фактор при прогнозировании — форма болезни. Максимальный шанс на излечение имеют пациенты, у которых выявлена опухоль маргинальной зоны. Она имеет наименьшую агрессивность и медленные темпы развития.
15 сентября — Всемирный день осведомленности о лимфомах, задача которого — привлечь внимание к этим заболеваниям и распространить информацию. Разбираемся, что такое лимфома, кто более подвержен развитию этого вида рака, а также рассказываем истории людей, которые победили лимфому.
Лимфома — онкологическое заболевание, поражающее лимфатическую систему. Болезнь считается редкой: в 2018 году в мире зарегистрировано около 590 тысяч новых случаев заболевания, что составляет всего 3,5% от общего количества новых случаев рака.
Лимфомы представляют собой целую группу заболеваний, среди которых выделяют две главные формы: лимфому Ходжкина и неходжкинские лимфомы (НХЛ). Лимфома Ходжкина изучена лучше других и хорошо поддается лечению — около 90% заболевших полностью выздоравливают. Но НХЛ встречаются чаще — на них приходится около 90% случаев.
Опухоль возникает из-за генетической мутации лимфоцитов: они начинают бесконтрольно делиться, дрейфуют к лимфоузлам и другим частям организма, где продолжают размножаться.
Среди многообразия видов лимфом существуют агрессивные, например, одна из наиболее часто встречающихся — диффузная В-крупноклеточная лимфома, и вялотекущие или индолентные разновидности, например, фолликулярная лимфома. В первой группе симптоматика развивается очень быстро — от дней до недель, потому что опухолевые клетки очень быстро делятся. Неагрессивные лимфомы начинаются исподволь и первое время протекают незаметно.
- Возраст. С возрастом вероятность заболеть раком увеличивается. Однако есть типы лимфом, которые развиваются, в основном, у молодых людей.
- Пол. Лимфомой болеют чаще мужчины, но некоторые виды НХЛ больше распространены у женщин.
- НХЛ у близких родственников (родителя, ребенка, брата).
- Некоторые химические вещества и лекарства, физические факторы. К ним относятся, например, отдельные пестициды, препараты химиотерапии и лучевая терапия.
- Ослабленная иммунная система. Так бывает при ВИЧ-инфекции, после трансплантации органов, при носительстве некоторых генетических мутаций, ответственных за первичный иммунодефицит (например, синдром Вискотта-Олдрича).
- Аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка).
- Некоторые инфекции, например, ВИЧ, вирус Эпштейна-Барр, вирус герпеса человека 8 типа, Helicobacter pylori.
- Некоторые видыгрудных имплантов.
В зависимости от вида и стадии лимфомы применяются химио-, лучевая, иммунная и таргетная терапии, трансплантация костного мозга. В большинстве случаев лечение комбинированное
Думала, что со мной такого произойти не может
Катя де Йонг, 42 года, домохозяйка, живет в Псковской области.
Диагноз: анапластическая крупноклеточная лимфома. Прошла 22 курса химиотерапии, перенесла трансплантацию костного мозга. В ремиссии с 2016 года.
В апреле 2013 года мы отдыхали в Египте, там у меня начала подниматься температура до 38,5C, знобило в жару. Появился болезненный шарик подмышкой. По страховке обратилась к доктору, он предположил инфекцию и назначил антибиотик в таблетках. Состояние ухудшалось, появились боли внутри тела. Антибиотик поменяли на внутривенный, но лучше не становилось.
Вернувшись в Россию, сразу обратилась в поликлинику по месту жительства. Опять предположили инфекцию, но по анализам все было чисто. А вот на рентгене легких нашли затемнения, заподозрили туберкулез и направили в тубдиспансер. Диагноз не подтвердился.
Я была уверена, что онкологический диагноз не подтвердится — он казался страшным и смертельным. Думала, что со мной такого произойти не может. К сожалению, пункция показала наличие атипичных клеток.
Состояние ухудшалось с каждым днем, не болели только руки и ноги. Боль удавалось снимать только временно. Еда не усваивалась, таблетки и куски пищи проглотить уже не могла.
Врачи назначили день комиссии, чтобы решить вопрос с диагнозом и лечением. Это было в начале мая, доктор сказал, что впереди майские праздники, поэтому биопсию сделают только в середине месяца, потом дней 10 ждать результат. Если будут вопросы по результатам, материал придется отправлять в Санкт-Петербург для уточнения. Я объяснила, что с каждым днем все хуже себя чувствую, попросила сразу в Петербург ответ отправить, чтобы ускорить процесс. Доктор ответил, что такой необходимости нет и квоту в Санкт-Петербург мне не дадут. Сказал, что у меня лимфома Ходжкина, они ее и сами лечить могут, направление в другую больницу мне не нужно. Но это был неверный диагноз.
На семейном совете решили сменить врача и поехали самостоятельно в онкоцентр в Песочном. Там праздничных дней было немного, и вскоре мне сделали биопсию. КТ легких и малого таза, МРТ брюшной полости и иммуногистохимическое исследование для уточнения вида опухоли сделали платно. Недели через три поставили диагноз, и в конце мая меня взяли на лечение в НМИЦ онкологии им. Н. Н. Петрова. Очень благодарна грамотной работе врачей этого центра!
Лечилась я в общей сложности три года. За это время познакомилась со многими пациентами и поняла, что очень часто из регионов России сложно попасть в федеральные клиники — трудно добиться направления от местной поликлиники, получить квоту на лечение из-за большой очереди. Проблема в том, что болезнь ждать не собирается: лимфома может быть вялотекущей, а может быть очень агрессивной, как например, в моем случае. Обследования надо пройти в кратчайшие сроки и тогда станет понятно, где предпочтительней лечиться пациенту.
Разница между ближайшим и федеральным онкоцентрами не только в удаленности от дома, но иногда и в профессионализме врачей, наличии необходимого оборудования и препаратов.
Практически с самого начала я подозревала лимфому
Полина, 26 лет, фрилансер, живет в Северной Осетии.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии и 15 сеансов лучевой терапии. В ремиссии с 2016 года.
Моя лимфома началась по необычному сценарию. Первым звоночком были красноватые круглые уплотнения на голени обеих ног 1-2 см в диаметре. Их было немного — где-то 5-6. Недели через две после появление этих уплотнений я нащупала на шее лимфоузел, небольшой, около сантиметра. Это меня очень смутило, так как у меня никогда не увеличивались лимфоузлы. Также я стала чувствовать дискомфорт в грудной клетке, мне было сложно дышать, лежа на правом боку.
Тогда я подумала, что это межреберная невралгия, но позже оказалось, что это опухоль в 7 см сдавливала легкое. У меня не был ни ночной потливости, ни субфебрильной температуры, ни потери веса, несмотря на прогрессирующее заболевание.
В первую очередь я обратилась к терапевту, но не получила внятных объяснений. Врач лишь предположил, что это варикоз и направил к сосудистому хирургу. Тот, особо не вникая в суть дела, выписал свое лечения. Я по своей инициативе сдала общий анализ крови, и там были отклонения — повышенные СОЭ и лейкоциты, пониженные лимфоциты, которые заставили меня сомневаться в варикозе. Изучая статьи в интернете, я поняла, что эти уплотнения на ногах называются узловатой эритемой, и лечит их дерматолог. Я обратилась к дерматологу, упомянув также об увеличенных лимфоузлах (к тому времени появилось еще несколько на шее и ключице), дерматолог также не вникал в мои жалобы и прописал свое лечение.
Я продолжала искать информацию в интернете и выяснила, что увеличенные лимфоузлы могут быть от мононуклеоза, вызванного вирусом Эпштейна-Барр. Кроме того, я сделала УЗИ брюшной полости — там тоже было множество увеличенных лимфоузлов. Я по своей инициативе сдала анализ на вирус Эпштейна-Барр, и он подтвердился. Также прошла КТ: она показала все увеличенные лимфоузлы на шее, ключице, в грудной клетке, брюшной полости.
Со результатами всех обследований я пошла к инфекционисту в районную поликлинику. Но врач, пожилая женщина, всю жизнь проработавшая инфекционистом, ничего не знала о вирусе Эпштейна-Барр и о его связи с лимфомой. Тогда я обратилась к платному инфекционисту, и она заподозрила лимфому. От момента появления симптомов до постановки диагноза прошло примерно 5 месяцев.
Практически с самого начала я подозревала лимфому. У меня никогда в жизни не увеличивались никакие группы лимфоузлов. Врачи, к которым я обращалась, не слушали меня и говорили, что я слишком хорошо выгляжу для человека, у которого может быть рак, да и симптомов, по их мнению, у меня было недостаточно для постановки такого диагноза.
Я бы посоветовала воспринимать болезнь, как один из этапов жизни, не приятный, но который нужно прожить. Конечно, находясь в моменте, я так не считала: переживала, что не смогу вернуться к прежней жизни, постоянно буду бояться рецидива, не смогу иметь детей после химиотерапии — у меня пока детей нет, но репродуктивная функция полностью восстановлена. Много переживаний было связано с тем, как я буду переносить химию, но все прошло намного легче, чем я себе это представляла. Если бы можно было отмотать время назад, то я меньше бы переживала и накручивала себя.
Я не видела у себя симптомов рака
Екатерина, 22 года, студентка медицинского университета, живет в Санкт-Петербурге.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии, 18 сеансов лучевой терапии. В ремиссии с 2016 года.
В 2013 году у меня были эпизоды аритмии неуточненного генеза. Кардиолог не мог найти причину. Позднее мы выяснили, что это опухоль длиной 9 см давила на перикард. Аритмия со временем прошла, но я начала терять в весе: было желание прийти в форму, но фактическая потеря веса превышала ожидаемую. Через 6-8 мес появилась усталость, началась аменорея, но вес вернулся.
Я обратилась к гинекологу и эндокринологу. Гинеколог назначил УЗИ малого таза — там все было в норме. Эндокринолог велел проверить половые гормоны и гормоны щитовидной железы. Половые гормоны были не в норме, но доктор сказал, что это не его компетенция. Мне не пришло в голову начать свои поиски с терапевта.
Я практически не ходила к врачам, так как училась на 1 курсе в чужом городе. Гинеколог и эндокринолог от меня отмахнулись. Больше мне не к кому было пойти, и со временем я сама себя успокоила.
Я не видела у себя симптомов рака. Ежедневно проходила 10-12 км, продолжала следить за питанием: вес закономерно подрастал при погрешностях в еде. Усталость списывала недостаток витамина Д — я же все-таки в Петербурге живу.
Диагноз мне поставили в тубдиспансере в 2015 году. Плановая флюрография перед летней сессией показала затемнение в средостении. Фтизиатр дал слово разобраться: поставить диагноз за неделю и позволить мне выйти на сессию. Уже тогда на рентгене было видно, что это не туберкулез. Доктор меня поддержал и слово свое сдержал. Я очень благодарна ему, так как успела вовремя закрыть сессию. В дальнейшем я не брала академический отпуск и смогла остаться в своем университете во время лечения, которое продолжалось около полугода.
Если вы чувствуете в себе изменения, а вам говорят, что вы здоровы и это фантазия — не верьте. Ищите грамотного доктора с широким кругозором, читайте статьи на специальных сайтах для пациентов. Разберитесь в своей проблеме. Кто, если не вы?
Благодарим врача-гематолога Алексея Константиновича Титова за помощь в подготовке текста.
Злокачественные опухоли селезенки встречаются очень редко. Они могут быть первичными (когда новообразование изначально развивается в селезенке) и метастатическими (когда в селезенку распространяются опухолевые клетки из других органов).
- Причины развития и группы риска
- Классификация, стадии
- Симптомы рака селезенки
- Метастазы при раке селезенки
- Методы диагностики
- Лечение рака селезенки
- Осложнения
- Рецидив онкологического заболевания
- Прогноз выживаемости
- Профилактика
Причины развития и группы риска
Злокачественные опухоли развиваются в результате мутаций, которые возникают в клетках. Эти мутации затрагивают гены, регулирующие клеточное размножение, апоптоз (запрограммированную клеточную гибель), восстановление поврежденной ДНК. Почему такие мутации произошли в каждом конкретном случае — сказать сложно.
Некоторые условия повышают вероятность развития рака — их называют факторами риска. Если говорить о самой распространенной разновидности рака селезенки — лимфоме, то факторы риска будут следующими:
- Возраст. С годами в клетках тела человека накапливаются мутации и повышается вероятность развития различных типов рака.
- Пол. Мужчины болеют чаще.
- Семейный анамнез: если лимфома была диагностирована у близких родственников.
- Нарушения со стороны иммунной системы: ослабленный иммунитет, аутоиммунные заболевания.
- Воздействие на организм некоторых вредных веществ.
- В ходе некоторых исследований была обнаружена связь между хроническим гепатитом C и B-клеточной неходжкинской лимфомой.
Классификация, стадии
Чаще всего в селезенке встречаются лимфомы. При этом первичное поражение органа — редкое явление. Известно, что при неходжкинской лимфоме селезенка вовлекается в 50–80% случаев, часто это происходит и при болезни Ходжкина.
Из сосудистых злокачественных опухолей в селезенке чаще всего встречается ангиосаркома. Тем не менее, это очень редкое заболевание — его выявляют у 1–3 людей из десяти миллионов. Ангиосаркома происходит из тканей сосудистой стенки, отличается высокой агрессивностью, быстро дает метастазы.
Симптомы рака селезенки
Диагностировать рак селезенки по симптомам очень сложно. Проявления заболевания неспецифичны, они могут встречаться при многих патологиях, в том числе при других типах рака. При лимфомах у 25% больных вообще нет жалоб, и опухоль диагностируется случайно.
- боль в животе, обычно в его верхней части слева;
- слабость, повышенная утомляемость;
- потеря веса без видимой причины;
- повышение температуры тела;
- потливость по ночам;
- увеличение подкожных лимфоузлов: в подмышечной и паховой областях, на шее;
- повышенная кровоточивость, которая проявляется в виде синяков на коже;
- снижение аппетита;
- частые инфекции.
Метастазы при раке селезенки
Первичные опухоли селезенки — очень редкое явление. Чаще всего она вовлекается в процесс вторично. Метастазы в селезенку из солидных (плотных) опухолей, таких как рак молочной железы, желудка, кишечника или легких, являются еще большей редкостью. В научной литературе описано совсем немного таких случаев.
Методы диагностики
При злокачественных новообразованиях часто отмечается увеличение селезенки. Его можно обнаружить во время ультразвукового исследования, компьютерной, магнитно-резонансной томографии. Однако, если селезенка увеличена, это еще не говорит о том, что у человека рак. Это может быть доброкачественное новообразование.
Если обнаружено увеличение селезенки, врач может назначить развернутый анализ крови, исследование красного костного мозга. Самый точный метод диагностики злокачественной опухоли — биопсия. Материал для гистологического и цитологического анализа можно получить путем пункции (с помощью полой иглы), либо удалив селезенку.
Лечение рака селезенки
Подходы к лечению зависят от типа и стадии злокачественной опухоли. Например, при лимфомах, если нет симптомов, достаточно раз в полгода являться на осмотры к врачу и сдавать анализы крови. Если же, например, в селезенке обнаружен метастаз солидной опухоли, требуется активное лечение. Ниже мы рассмотрим основные принципы лечения лимфом как наиболее часто встречающихся опухолей селезенки.
Основной вид лечения лимфомы селезенки — удаление органа, спленэктомия. Как показывает статистика, большинству пациентов, перенесших такое хирургическое вмешательство, в течение последующих пяти лет не требуется каких-либо других видов лечения.
В некоторых случаях используют химиопрепараты — лекарственные средства, которые уничтожают опухолевые клетки. Некоторые из них вводят внутривенно, другие принимают в виде таблеток. Тип, дозировки и график введения химиопрепаратов подбирают в зависимости от типа и стадии опухоли.

Исследования показали, что эффективной альтернативой спленэктомии при лимфомах может стать ритуксимаб — препарат из группы моноклональных антител. Он помогает избавиться от симптомов и избежать сложного хирургического вмешательства.
В некоторых случаях для борьбы с лимфомами применяют лучевую терапию. Используют рентгеновское излучение, протонную терапию.
Лучевая терапия применяется как самостоятельный вид лечения для борьбы с опухолью на ранних стадиях. На поздних стадиях и при агрессивных новообразованиях ее сочетают с химиотерапией. Кроме того, облучение помогает бороться с симптомами, вызванными метастазами.
Пересадка стволовых клеток (трансплантация красного костного мозга) показана в случаях, когда опухоль не поддается лечению химиопрепаратами и лучевой терапией. Назначают высокие дозы химиопрепаратов или облучения, чтобы подавить собственный красный костный мозг, затем в кровь пациента вводят стволовые клетки красного костного мозга — собственные или донорские.
Осложнения
Злокачественная опухоль может распространяться в головной, спинной мозг и вызывать неврологические осложнения. Сдавление нервов приводит к болям. Очаги в лимфатических узлах, которые находятся внутри грудной клетки, может привести к кашлю, затруднению дыхания, болям за грудиной.
Селезенка не является жизненно важным органом, поэтому после ее удаления человек может жить, как прежде, не испытывая каких-либо симптомов, связанных с ее отсутствием. Однако, в некоторой степени снижается иммунная защита, и пациент становится более уязвим к инфекциям.
Рецидив онкологического заболевания
Любая злокачественная опухоль после успешного лечения может рецидивировать. Поэтому важно регулярно посещать врача и проходить обследования. Это поможет вовремя выявить рецидив и начать лечение.
Прогноз выживаемости
Прогноз зависит от типа, стадии, степени агрессивности опухоли. В частности, при лимфоме из клеток маргинальной зоны селезенки на прогноз влияют такие факторы, как возраст пациента, лейкоцитоз, лимфоцитоз, лейкопения, тромбоцитопения, анемия, поражение красного костного мозга и других органов, применение химиотерапии и моноклональных антител.
В одном из исследователей пациентов поделили на группы риска и подсчитали для них прогнозы пятилетней выживаемости (% пациентов, оставшихся в живых в течение 5 лет с момента диагностики заболевания):
- низкий риск — 88%;
- средний риск — 73%;
- высокий риск — 50%.
Профилактика
В настоящее время известно, что имеется связь между развитием злокачественных новообразований селезенки и такими инфекциями, как гепатит C, ВИЧ-инфекция, инфекция, вызванная вирусом Т-клеточной лимфомы. Рекомендуется соблюдать рекомендации, которые помогают предотвратить заражение:
- Используйте презервативы.
- Если решили сделать пирсинг или тату, выбирайте надежный салон.
- Нельзя делать инъекции использованными иглами.
Большое количество жиров в рационе и лишний вес — еще два фактора риска развития неходжкинской лимфомы. Нужно придерживаться здорового питания и поддерживать нормальный вес.
Читайте также:

