Лимфома ходжкина что это в 11 лет
Причины и виды лимфомы у детей
Чаще всего в детском возрасте диагностируется лимфома Ходжкина. Она представляет собой заболевание, при котором патология вначале поражает один из лимфоузлов, а затем постепенно распространяется по всей лимфатической системе. Опухоль в этом случае состоит из гигантских клеток Березовского-Рид-Штернберга, имеющих двухъядерную структуру. По внешнему виду они напоминают гранулы, поэтому альтернативное название лимфомы Ходжкина – лимфогранулематоз.
Все остальные виды попадают под определение неходжкинских. Такие лимфомы у детей и подростков встречаются гораздо реже. Правда, и прогноз в отношении этих новообразований менее благоприятный, нежели в отношении лимфогранулематоза.
Причины возникновения этого заболевания в детском возрасте на сегодняшний день достоверно не установлены. Однако эмпирическим путем выявлен ряд факторов, способных спровоцировать появление и развитие патологии. Среди них необходимо упомянуть:
- воздействие радиации на мать во время беременности и/или на ребенка в период его внутриутробного развития либо в младшем детском возрасте. Подобная опасность может возникнуть в силу проживания в радиационно неблагоприятной местности, выполнении работ, связанных с облучением, а также при прохождении беременной женщиной лучевой терапии по протоколу лечения другого онкологического заболевания;
- частый контакт с канцерогенными веществами;
- злоупотребление женщиной во время беременности алкоголем, никотином, низкокачественными продуктами глубокой промышленной переработки, а также продуктами с высоким содержанием пестицидов;
- наличие у матери вируса Эпштейна-Барра;
- генетическая предрасположенность – наличие онкологических заболеваний лимфатической системы в семейном анамнезе;
- синдром Дауна у ребенка;
- сниженный иммунитет, не способный обеспечить достаточное противоопухолевое действие.
Разновидности и симптомы заболевания
Как лимфогранулематоз, так и неходжкинские лимфомы имеют несколько разновидностей. Среди лимфом Ходжкина выделяют:
- неклассическую – обогащенную лимфоцитами;
- смешанноклеточную;
- узловую;
- с малым количеством лимфоцитов;
- с большим количеством лимфоцитов.
Лимфоидные новообразования неходжкинской группы, которые чаще всего наблюдаются у детей и подростков, это:
- лимфома Бёркитта – В-клеточная разновидность, возникающая как следствие поражения организма вирусом Эпштейна-Барр;
- диффузная крупноклеточная В-клеточная опухоль;
- лимфобластная крупноклеточная лимфома;
- анапластическая крупноклеточная лимфома.
Другие разновидности онкопатологии лимфатической системы у детей встречаются редко, статистически – в единичных случаях.
Выраженная симптоматика начинается на этапе увеличения вначале одного лимфатического узла (шейного, подмышечного, пахового), а затем и соседних с ним. Если онкопроцесс развивается в одном из внутренних органов, возможно изменение его размеров, которое легко выявляется при пальпации. При этом увеличенные лимфатические узлы и органы при прощупывании безболезненны.
По мере прогрессирования патологии могут проявляться следующие симптомы:
- повышение температуры до 37,2-37,4 градусов, ночная потливость, озноб, приступы жара, снижение аппетита и массы тела, головные боли, головокружения и другие типичные признаки интоксикации;
- кожный зуд по всему телу;
- повышенная восприимчивость к вирусным и инфекционным заболеваниям ввиду снижения иммунитета;
- при лимфоме Ходжкина – бледность кожных покровов, иногда костные и суставные боли;
- на более поздних стадиях – одышка, тяжесть в груди, нарушения в работе ЖКТ, затрудненное дыхание, боли в пораженном органе.
Важно выявить заболевание на как можно более ранней стадии. Поэтому любые из вышеописанных признаков, продолжающиеся на протяжении длительного (более 2 недель) периода и не реагирующие на противовирусную и антибактериальную терапию, а также хронические заболевания, не переходящие в стадию ремиссии даже при должном специфическом лечении, должны насторожить родителей и мотивировать их показать ребенка специалисту-онкогематологу.
Особенно велика вероятность развития болезни в случаях, когда у пациента наблюдается комплекс из нескольких симптомов – это повод обратиться к врачу в самое ближайшее время.
Диагностика лимфомы у детей
Постановка диагноза начинается с осмотра ребенка, опроса родителей и сбора семейного анамнеза, во время которого врач выясняет, как проходили беременность и роды, как развивался пациент с первого дня жизни, какие заболевания у него были выявлены и какие препараты им принимались.
На следующем этапе назначаются:
- общий анализ крови: подозрение на лимфому могут вызвать повышенный уровень СОЭ и лейкоцитов, а также сниженные значения гемоглобина;
- ПЦР-исследование на онкомаркеры;
- иммунологический анализ;
- биопсия пораженного лимфоузла, позволяющая взять биоптат для гистологического исследования. Ее осуществляют посредством хирургического вмешательства, которое может быть как малоинвазивным, так и полноценным – в зависимости от области месторасположения опухоли. При поражении центральной нервной системы, а именно – при локализации опухоли в головном мозге, с этой целью осуществляют трепанобиопсию.
- рентгенография, УЗИ, КТ, МРТ, сцинтиграфия костей могут проводиться как для первичной диагностики, так и для уточнения стадии заболевания.
По результатам проведенных исследований для ребенка, у которого было выявлено злокачественное образование лимфоидного типа, врачом разрабатывается индивидуальная схема лечения.
Лечение лимфомы у детей
Если онкопроцессом охвачен один лимфоузел локально, бывает достаточно его удаления без последующего лечения. К сожалению, такое возможно только на самой ранней стадии заболевания, а она, как правило, проходит бессимптомно и не дает повода провести полноценное обследования и выявить патологию.
Если же аномальные клетки образовались в нескольких узлах (органах), понадобится длительное медикаментозное и радиационное воздействие. Перед началом подобной терапии обязательно проводится ЭКГ и эхоЭКГ для оценки сердечной деятельности пациента.
Протокол лечения этого заболевания у пациентов детского и подросткового возраста предусматривает проведение нескольких курсов достаточно агрессивной химиотерапии с перерывом в 2 недели в комплексе с лучевой терапией с суммарной дозой облучения от 20 до 30 грей.
Схема составляется с учетом возраста пациента, вида лимфомы, стадии заболевания и общего состояния здоровья. В случае с подростками учитываются еще и возрастные изменения в гормональной системе.
Химиотерапия является сложнопереносимым для больного процессом, сопровождающимся рядом побочных эффектов, среди которых – тошнота, рвота, диарея, головная боль, слабость и утомляемость, изъязвление слизистой рта, выпадение волос, снижение иммунитета и другие. Тем не менее, лечение прекращать не следует, поскольку от этого зависит длительность ремиссии. Хотя лимфомы относят к потенциально неизлечимым онкологическим патологиям, при правильной терапии и удачном стечении обстоятельств ремиссия может продлиться до конца жизни пациента.
Если же заболевание все-таки возвращается неоднократно, ребенку может быть назначена трансплантация костного мозга от донора, чаще всего, родственника. Это позволит запустить процесс самовосстановления в лимфатической системе и поможет добиться длительной устойчивой ремиссии – от нескольких до многих десятков лет, конечно, при соблюдении рекомендаций лечащего врача и регулярном контроле состояния здоровья.
Информация для родителей
Лимфома Ходжкина (болезнь Ходжкина или лимфогранулематоз) – злокачественное заболевание лимфатической системы.
Причины развития
Лимфома Ходжкина (ЛХ) возникает из-за злокачественного изменения (мутации) В-лимфоцитов. В-лимфоциты — это белые кровяные клетки крови, которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может развиваться везде, где есть лимфатическая ткань, также она может поражать и другие органы (печень, костный мозг, лёгкие и/или селезёнку).
Распространенность
- Лимфома Ходжкина занимает 5-е место в структуре заболеваемости у детей и подростков и состаляет 5-7%.
- Заболеваемость лимфогранулематозом в России составляет 0,8 на 100 тыс. детского населения.
- Наиболее часто болеют дети и подростки старше 11 лет.
- В детском и подростковом возрасте мальчики болеют немного чаще, чем девочки, соотношение по полу составляет 1,6 : 1 (мальчики : девочки).
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
- Вариант болезни Ходжкина с лимфоцитарным преобладанием составляет 5-6% от всех случаев ЛХ. Клеток Березовского-Штенберга-Рид очень мало.
- Смешанно-клеточный вариант диагностируется у трех четвертей пациентов. Клетки Березовского-Штенберга-Рид и клетки Ходжкина встречаются в достаточном количестве.
- Лимфоцитарное истощение – наиболее редко встречающийся морфологический вариант опухоли (менее 1%).
- Наиболее часто встречается вариант лимфомы Ходжкина с нодулярным склерозом.
- При нодулярном лимфоидном преобладании ткань лимфатического узла полностью или частично замещена инфильтратом нодулярного строения, часто сочетающегося с зонами диффузного роста.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
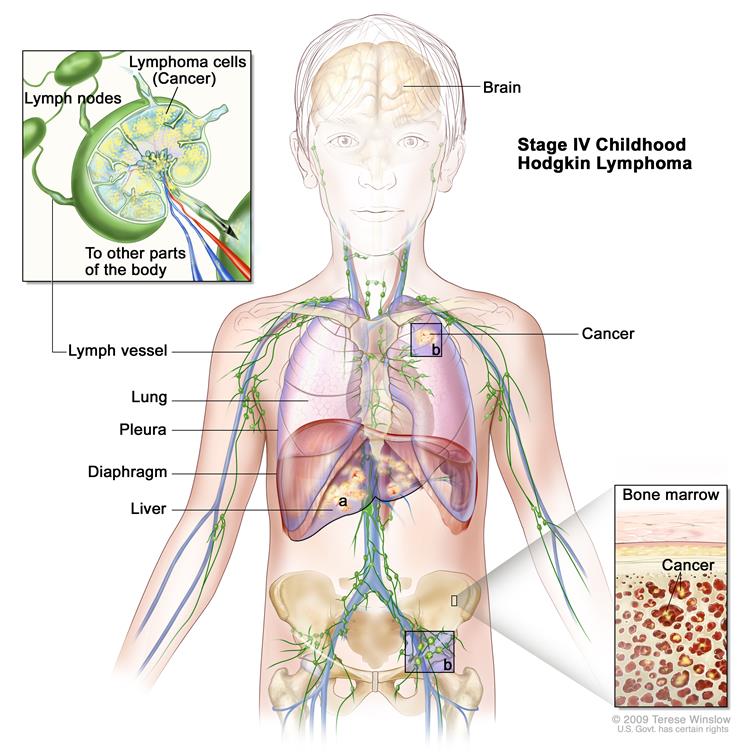
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
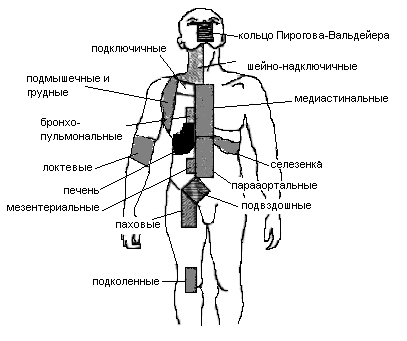
Рис. 1. Зоны поражения при болезни Ходжкина
Симптомы
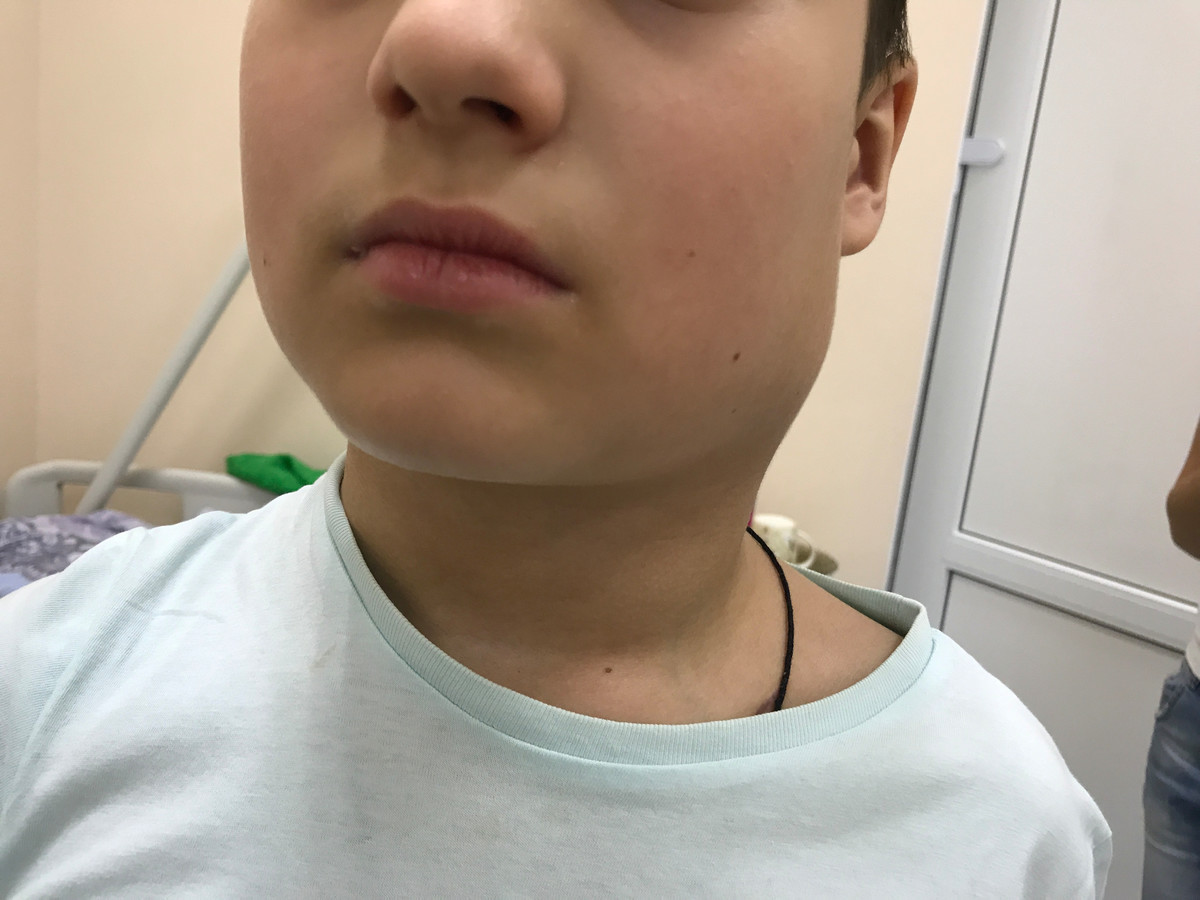
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
- Исследование пораженной ткани. Основным методом диагностики лимфомы является биопсия (оперативное удаление пораженного лимфатического узла или ткани и изучение материала под микроскопом). По результатам исследования образца ткани можно точно определить, болен ребенок лимфомой Ходжкина, и если да, то каким именно ее видом.
- Анализ распространенности болезни в организме. После установления диагноза необходимо выяснить, насколько болезнь успела распространиться по организму и какие органы она успела поразить. С этой целью выполняют ПЭТ-КТ всего тела с глюкозой. По показаниям проводят исследование костного мозга (трепан–биопсия костного мозга у больных с IВ, IIB-IV стадиями), остеосцинтиграфию, МРТ при костных поражениях.
- Если в анамнезе имеется сердечно-сосудистая патология, выслушивается сердечный шум, выполняется ФВЛЖ (функция выброса левого желудочка).
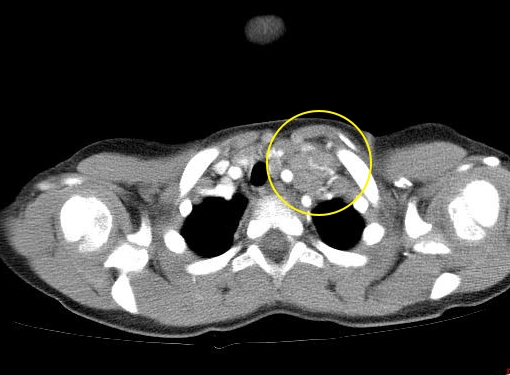
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лучевая терапия
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
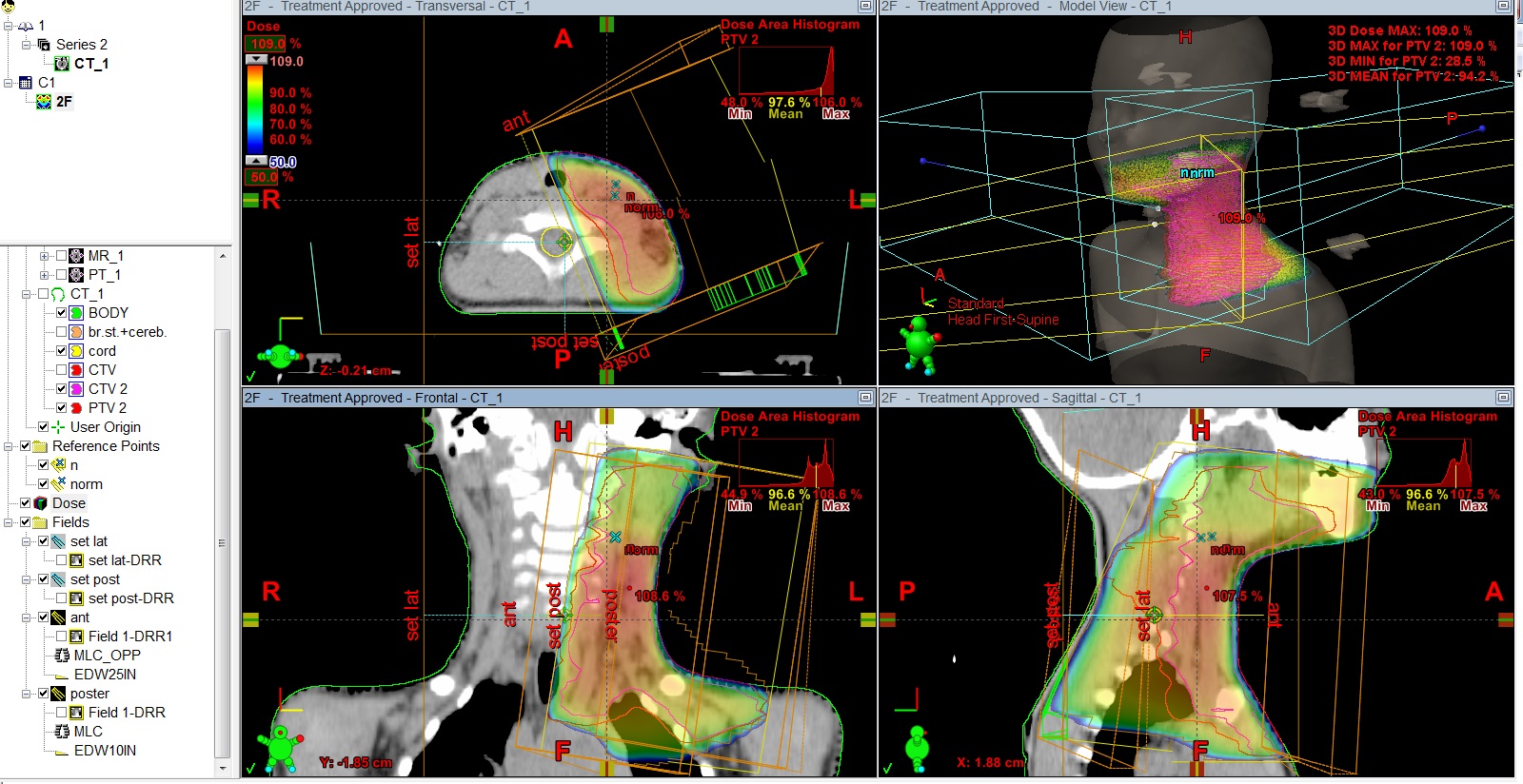
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.
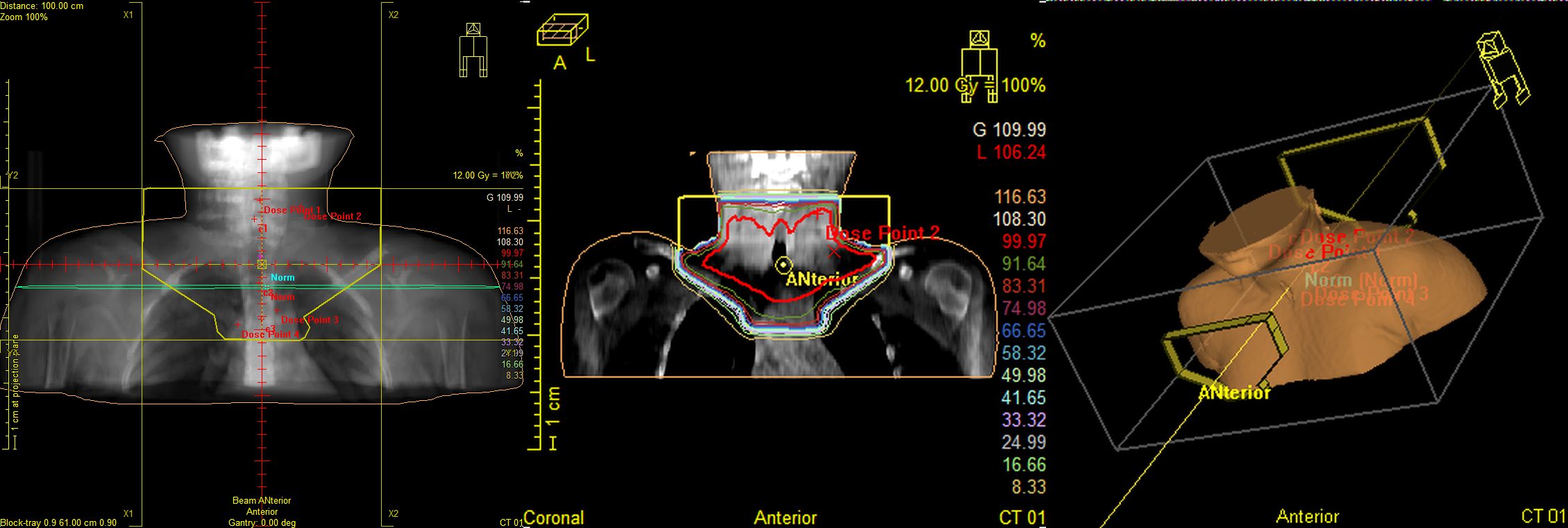
Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
- Полная ремиссия — полный регресс всех признаков заболевания (клинических, гематологических и других проявлений болезни) по данным визуализирующих методов обследования, определяемая дважды с интервалом не менее 4 недель.
- Частичная ремиссия — уменьшение размеров опухолевых образований не менее, чем на 50% на срок от 4 недель при отсутствии новых очагов поражения.
- Стабилизация заболевания – уменьшение размеров опухолевых образований менее, чем на 50% или увеличение их не более, чем на 25% от первоначального объема при отсутствии новых очагов поражения.
- Прогрессирование — появление в процессе лечения новых очагов поражения или увеличение ранее имевшихся более, чем на 25%, а также появление симптомов интоксикации.
- Рецидив — появление новых очагов поражения после достижения полной ремиссии.
Диспансерное наблюдение
Наблюдение детей и подростков с лимфомой Ходжкина проводится в течение не менее 3-х лет после завершения лечебной программы.
В первом квартале пациент обследуется каждый месяц, в последующие 9 месяцев – каждый квартал и в последующие годы – раз в полгода.
Лимфома Ходжкина относится к числу наиболее излечиваемых онкологических заболеваний и около 80% пациентов живут более 10 лет после окончания лечения.

Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Онкология – страшное слово, от которого пробирает дрожь. Люди воспринимают диагноз как приговор. От типа опухоли и терапии зависит продолжительность жизни человека. В этой статье речь пойдёт о лимфоме Ходжкина (гранулеме). В статье предлагается узнать о болезни больше: симптомы, стадии развития у взрослых и детей, рекомендации и прогноз жизни.
Лимфома Ходжкина – злокачественное заболевание лимфатической системы, объединяющее обширную группу раковых болезней, начинающихся в лимфоцитах. Диагноз выявляется при микроскопическом изучении поврежденных лимфатических узлов, что сложно определить на первой стадии развития недуга. Неправильные клетки становятся агрессивными и неуправляемыми, убивают фильтрующие органы и лимфатический узел один за другим. При лимфогранулематозе остаётся больше непоражённых областей, чем при прочих лимфомах. Остальные лимфомы называют неходжинские.
Примеры неходжинской лимфомы:
- Венерический (паховый) лимфогранулематоз – передается путём незащищённого полового контакта, но не исключаются прочие пути заражения (бытовые, от матери к ребёнку, через роды).
- Болезнь Вегенера – недуг аутоиммунного характера, поражаются клетки кровеносных сосудов, изменяются стенки гортани.
Симптомы
Органы лимфатической системы связаны между собой, неправильные клетки беспрепятственно поражают лимфоузлы организма.
Симптомы лимфомы Ходжкина:
- При прогрессировании болезни увеличиваются лимфоузлы.
- Часто воспаление проходит безболезненно, но случаются проявления боли при употреблении алкоголя.
- Воспаляются шейные и надключичные области.
- Редко встречается воспаление лимфоузлов в паховой и брюшной областях.
- Сильная потливость ночью, температура, жар.
Подобные проявления говорят о воспалении, но без клинического исследования нельзя определить стадию болезни.
Сильная боль в спине, ощущение тяжести и расстройство желудка также свидетельствуют о прогрессировании.
Одышка, хронический кашель, бледность кожи, быстрая утомляемость, ломота в суставах – редкие симптомы, но также считаются поводом для анализа на лимфогранулематоз. У большинства больных при лимфоме обнаруживаются неправильные клетки Рида-Штернберга. Наличие указанных клеток в организме не гарантирует диагноз. Люди способны прожить всю жизнь, и лимфогранулематоз не проявится.
Стадии развития болезни
2 стадия. Опухоль расположена в двух областях и более, но в пределах единственной стороны диафрагмы.
3 стадия. Опухоль в ряде мест, с двух сторон диафрагмы.
3 (I) – воспаление локализуется в брюшной полости.
3 (II) – поражение в паховой полости.
4 стадия: из-за диффузного поражения воспаление распространяется на лимфоузлы и органы. Указанная стадия – самая тяжелая. Метастазы выявляются в костном мозге, печени, почках, кишечнике, в лёгких. В медицинской карте отмечают буквами E, S, X. На поздних сроках терапия порой показывает положительный результат.
Стадирование букв в карте:
- В – наличие одного или нескольких симптомов рака.
- Е – опухоль рядом с органами и тканями лимфоузлов.
- S – селезёнка.
- Х – большой размер образования опухоли.
Без выявления стадии развития доктор не даст точного прогноза выживания пациента.
Лимфома Ходжкина у детей
Врачи до сих пор не могут выявить причины возникновения болезни. Принято думать, что болезнь возможна, если у ребёнка возникает одновременно ряд факторов риска.
Взрослый человек и ребёнок мало отличаются при выявлении болезни, симптомы одинаковые, но выделяется различие. При попадании клеток в костный мозг ребенка начинается анемия. В этой ситуации лечению способствует аутотрансплантация костного мозга. Воспалённый лимфоидный узел возможно нащупать руками в области шеи и затылка. Неблагоприятными факторами у детей являются приобретённые или врождённые дефекты иммунитета.
Беременность и лимфогранулематоз
Раньше считалось, что беременность с лимфомой Ходжкина нужно прервать. Но за последнее время опубликованы результаты исследования, показавшие что болезнь успешно лечится препаратами, не проникающими через плацентарный барьер. Для тактики ведения терапии главными показателями являются срок беременности и степень заболевания. ЛХ не передаётся по наследству.
Код по МКБ-10 и его подпункты
Для кодирования диагнозов всемирной организацией здравоохранения разработана международная классификация болезней 10-го пересмотра, сокращенно МКБ-10. В упомянутой классификации лимфома Ходжкина стоит под кодом С81. Выделяются разновидности с различиями.
С81.0 Нодулярный тип лимфоидного преобладания ЛХ. Непрогрессирующее заболевание с ухудшением выживаемости. Пациент с лимфоидным преобладанием не нуждается в срочной госпитализации и начале терапии. Нодулярный тип редко встречается, чаще болеют мужчины. Характерно поражение шейных, подмышечных и паховых зон.
С81.1 Нодулярный склероз ЛХ. Процесс начинается с правой стороны, разделен на два типа: ns1 и ns2. У второго типа прогноз хуже первого. Когда заболевание прогрессирует и неправильные клетки попадают в органы, у пациента начинается интоксикация. Признаки: высокая температура, тошнота, снижение веса, обильное потовыделение. Также может начаться зуд, не считающийся признаком интоксикации. При заболевании этой разновидностью лимфатические узлы становятся подвижными и эластичными. В чрезвычайных случаях они плотно сливаются, образовывается большой конгломерат, который хорошо просматривается в эхографической КТ.
С81.2 Смешанно-клеточный вариант ЛХ. По сведениям, указанный тип развивается от 15 до 25% у больных классической ЛХ. В зоне риска находятся мужчины от 50 лет. В 40% случаев происходит поражение лимфатических узлов средостения. Характеризуется увеличенным количеством клеток Рида-Штернберга, окружённых мелкими участками некроза и лимфоцитами. Эозинофильный лейкоцит тоже присутствует в реактивном микроокружении. Очаги некроза не определяют особенности клинического лечения болезни.
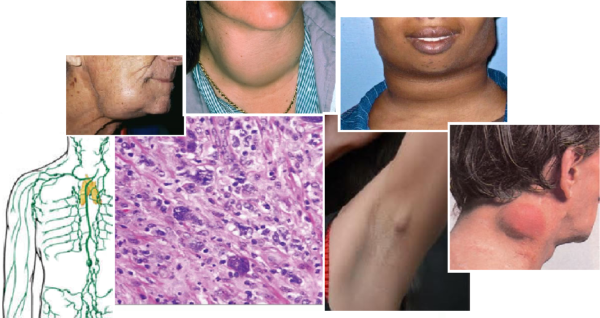
С81.3 Лимфоидное истощение ЛХ. С лимфоидным истощением уменьшается число лимфоцитов в пораженной ткани и очагами некрозов. Чаще всего проявляется как истощающая лихорадка. Поражается ткань ниже диафрагмы и костный мозг. Рецидивов у подобного типа в разы меньше, чем у прочих.
С81.4 Лимфоцитарная ЛХ. Исключена: вместо болезни указана характеристика нодулярного типа лимфоидного преобладания ЛХ С81.0.
C81.7 Другие формы ЛХ. Описание не дано.
С81.9 ЛХ неуточнённая. Описание не дано.
Диагностика и лечение
Питание играет важную роль для жизни, при лечении рака – особенно. С правильно составленным меню уменьшается нагрузка на поражённый орган. Строгая диета должна соблюдаться по выявленным пунктам, чтобы укреплённая иммунная система предоставляла организму необходимые вещества. Меню разрабатывает врач, в зависимости от повреждённого органа и проводимой терапии.
Если у лечащего врача появляется подозрение на лимфому Ходжкина, первым делом нужно сделать исследования, сдать анализы на онкомаркеры. Проводят анализ крови. Следует определить степень развития болезни, узнать, какие органы повреждены, назначить скорейшее лечение. Больного отправляют в специализированную онкологическую больницу.
Изначально делают анализ поражённой ткани (биопсию) – основной метод определения диагноза. От поражённого лимфоузла отщипывают кусочек ткани и осматривают под микроскопом (гистология). Биопсия точно показывает форму заболевания пациента. Гистологическим анализом отличают саркоидоз от ЛХ. Если диагноз подтверждается, дифференциальная тактика помогает выбрать интенсивное лечение рака.
После пациента отправляют на компьютерную томографию (КТ). Это важный инструмент для диагностики рака и контроля состояния больного. Если пациенту назначена лучевая терапия, компьютерная томография будет хорошим вспомогательным средством. На снимке легко проверить анатомическую структуру органов и костей. Перед обследованием в вену вводят йодсодержащее вещество.
Следом назначают сеанс позитронно-эмиссионной компьютерной томографии (ПЭТ). Через вену вводят радиоактивный индикатор, его иммунофенотип помогает безошибочно добираться до раковых клеток. Чаще всего они отличаются повышенным обменом веществ. Снимки КТ и ПЭТ соединяются, врач определяет общую картину. Иммунотерапия является неотъемлемой частью лечения, влияет на поддержку иммунитета пациента во время лечения.
Если предыдущее лечение не помогло, врачи идут на рискованную процедуру – ТСК – пересадка стволовых клеток считается действенным лечением. Процедуру не назначают людям, у которых диагноз обнаружен впервые, лишь больным с рецидивом.
Рефракторные ХЛ. Это название используют для определения диагноза, не впадающего в ремиссию даже после полного курса терапии или, если возобновляется через полгода после проведения. Для лечения этого типа используют высокодозную химиотерапию и трансплантацию стволовых клеток.
Рецидивные ХЛ. Описывает стадию, когда рецидив наступает через полгода терапии и больше. Вначале пациенту проводят более интенсивную химиотерапию, чем в первый раз. Когда наступает ремиссия, проводят трансплантацию стволовых клеток.
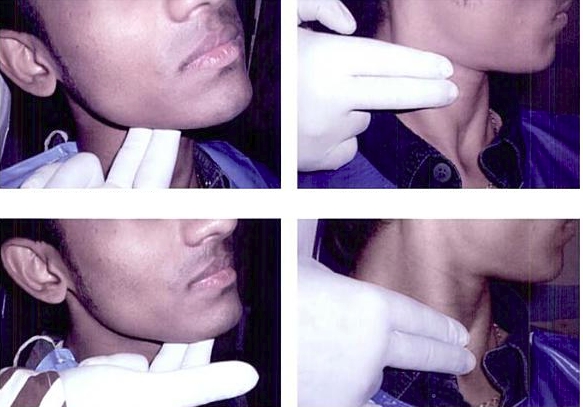
- Получение стволовых клеток: основным источником происхождения является костный мозг, его получают за счёт многократных пункций плоских костей. Процедура проводится под общим наркозом. Медицина и прогресс не стоят на месте, теперь найден более лёгкий способ получения нужных клеток. Из периферической крови с помощью сепаратора вырабатывают нужные клетки.
- Высокодозная химиотерапия: в этом курсе терапии единственной целью является полное уничтожение злокачественного образования, которое не было затронуто предыдущим курсом. У людей разная переносимость процедуры. В виде побочного эффекта немеют кончики пальцев, возможно необратимое изменение в крови, иммунной системы.
- Введение стволовых клеток: новые клетки служат для восстановления повреждённой при химиотерапии системы пациента. При пересадке начинается уничтожение поражённых раком клеток.
- Восстановление: указанный период считается самым сложным в лечении. Проводятся многообразные противобактериальные, противовирусные и противогрибковые терапии, потому что после высокодозной химиотерапии у пациента нет самостоятельного кроветворения. В этот момент организм подвержен опасным для жизни вирусным инфекциям. Пациента помещают в стерильный бокс, за время реабилитации человеку переливают препараты из донорской крови. Заключительный этап соответствует сроку от двух до четырёх недель.
Успешно лечат лимфогранулематоз в Израиле, в России. В Израиле славится клиника Сураски, новейшие технологии и лекарства увеличили показатели выживаемости людей до 80%.
Клинические рекомендации
При лимфогранулематозе шкала положительного влияния терапии проверяется в четыре шага: после 2,4 циклов химиотерапии, окончания курса и всего лечения. В ситуации с абсолютной ремиссией после лимфомы: проверка данных из лаборатории, УЗИ брюшной полости и рентген органов, расположенных в грудной клетке. Начиная со второго года, эти исследования проводят каждые полгода, после ежегодный вариант. Для пациентов, которые получили облучение шейно-надключичных лимфатических коллекторов, назначается ежегодное обследование функций щитовидной железы.
На первом обследовании выполняют полную компьютерную томографию, чтобы подтвердить полноту ремиссии. Если присутствует остаточный опухолевый процесс, назначают ПЭТ. Если есть основы для начала рецидива, назначают вновь КТ. ПЭТ больным не рекомендуется, поражать организм лишний раз нет смысла.
При каждом посещении пациента следует опрашивать, имеется ли хоть один симптом болезни.
Прогноз жизни
Прогноз жизни у лимфомы Ходжкина хороший, но не стоит забывать о последствиях, возникающих после лечения. Рак молочной железы у женщин, бесплодие у мужчин могут проявиться через несколько лет. Женщинам, родившим во время болезни, после лимфогранулематоза рекомендуется внимательное наблюдение в течение трёх лет. Большинство людей живут без каких-либо последствий. Инвалидность от злокачественных новообразований составляет 2%.
В сумасшедшем ритме жизни люди откладывают здоровье на второй план. Кажется, что воспаленный лимфатический узел пустяк, не несущий доброкачественного либо злокачественного уклона. Даже минимальная температура сигнализирует о воспалении, происходящем в организме. Тело посылает много знаков о своём состоянии, им требуется придавать значение. Иначе в гонке за жизнью можно потерять самое главное – здоровье. Без здоровья жизнь закончится. Не стоит пропускать сигналы тела, они важны.
Читайте также:

