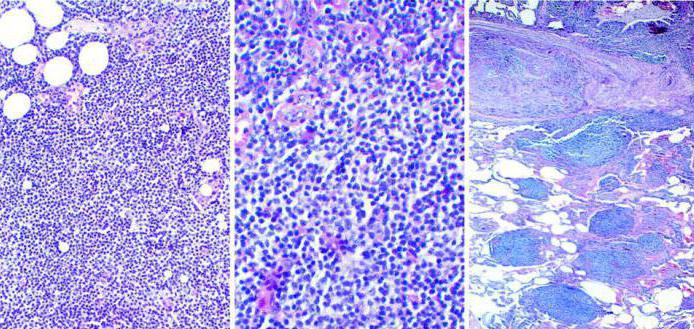
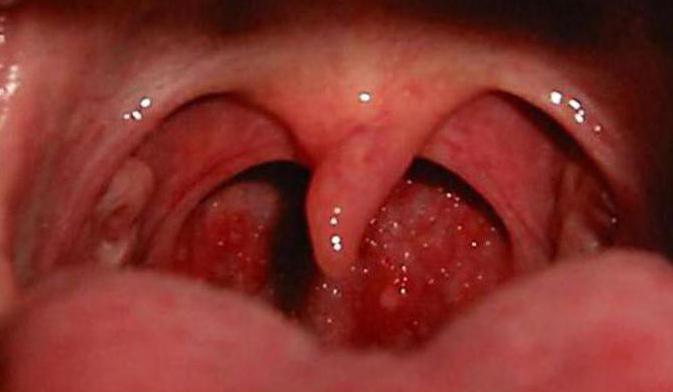
Лимфоидная ткань с кистами
Злокачественное поражение лимфатической системы относится к сравнительно благоприятным видам новообразований. Болезнь Ходжкина при своевременной диагностике и правильном подходе к терапии можно вылечить. К важным прогностическим факторам относятся поражение внутренних органов и риск сопутствующих инфекций.
Увеличение лимфоузлов указывает на риск патологии
Болезнь Ходжкина
Лимфоидная ткань имеется в любом месте человеческого организма. Опухоль, связанная с этой системой вне костного мозга, называется лимфома (поражение лимфоидной системы костного мозга – это лейкоз). Самый частый вариант новообразования – болезнь Ходжкина, у которой имеются альтернативные названия:
- лимфогранулематоз;
- лимфома Ходжкина;
- злокачественная гранулема.
Началом заболевания является поражение опухолью лимфоузлов в любом месте организма. По мере прогрессирования онкопроцесса происходят изменения во внутренних органах (печень, селезенка, почки и легкие), что является прогностически неблагоприятным фактором. Стандартное время обнаружения опухоли – в возрасте 20-30 лет и после 55.
Причины патологии лимфоидной системы
Важнейшими причинами, запускающими болезнь Ходжкина, являются следующие факторы:
- наследственная предрасположенность (генетические мутации, полученные от родителей);
- инфицирование вирусом Эпштейна-Барр;
- наличие выраженного иммунодефицита любого происхождения (ВИЧ, прием иммунодепрессантов, лучевая терапия, терапия после трансплантации);
- действие химических канцерогенов.
В большинстве случаев крайне сложно подтвердить значимость какого-либо фактора: при наличии предрасположенности к опухоли все остальные факторы провоцируют или способствуют злокачественному росту.
Гистологические варианты
Объективным и доказательным методом обследования любой опухоли является микроскопия гистологического материала. Главный признак при болезни Ходжкина – наличие больших клеток Рида-Штернберга в биопсийном материале, взятом из лимфоузла больного человека. Дополнительно врач-гистолог заметит наличие следующих признаков в лимфоидной ткани:
- клетки Ходжкина;
- мелкие по размерам Т-лимфоциты;
- множество В-лимфоцитов.
В зависимости от соотношения клеточных структур и прогноза злокачественности выделяют 4 вида лимфом:
- Лимфогистиоцитарный;
- Узловой склероз;
- Смешанный;
- Истощение или полное подавление лимфоидной ткани.
Первые 3 варианта являются сравнительно благоприятными (шансы на выздоровление достаточно велики), при отсутствии в гистологическом материале нормальной лимфоидной ткани прогноз неблагоприятен.
Стадии опухолевого процесса
Распространение лимфогранулематоза по организму человека разделяется на 4 стадии:
- Изменения в одной локализованной группе лимфоузлов;
- Поражение лимфоидной системы с одной стороны от диафрагмы (верхняя часть тела или нижняя, разделяемые на уровне груди);
- Опухолевый рост по обе стороны диафрагмы;
- Патологические изменения во внутренних органах (печень, почки, легкие, селезенка, кишечник, костный мозг).
Оптимально выявить и лечить в 1-2 стадию, когда шансы на полное выздоровление наилучшие.
Симптомы заболевания
- шейные лимфатические узлы;
- подчелюстные;
- надключичные;
- подмышечные;
- паховые.
При поражении глубоко расположенных лимфоузлов в области груди и поясницы возникают следующие симптомы:
- необъяснимый кашель;
- одышка;
- боль в спине, неподдающаяся стандартным методам лечения;
- нарушения дефекации (понос);
- суставная боль.
Из общих симптомов, указывающих на риск опасной патологии, возможны следующие проявления:
- температурная реакция в виде необъяснимой лихорадки;
- выраженная потливость;
- снижение массы тела;
- рецидивирующая пневмония.
При любых проблемах со здоровьем важно не медлить – вовремя проведенные диагностические исследования помогут поставить точный диагноз и начать эффективную терапию.

Врач-гистолог в биоптате обнаружит специфические клетки, что будет подтверждением диагноза
Методы диагностики
Единственный точный вариант обследования – хирургическая или аспирационная биопсия увеличенного лимфатического узла. Болезнь Ходжкина – это наличие клеток Рида-Штернберга в биоптате. Необходимыми методами обследования являются:
- общеклинические анализы;
- рентген грудной клетки;
- ультразвуковое сканирование внутренних органов;
- компьютерная томография;
- лапароскопия (при необходимости).
Тактика лечения
Основа успешной терапии – комбинированное лечение с применением курсового лучевого воздействия и использованием химиотерапевтических препаратов с цитостатическим действием. Врач для каждого пациента подбирает индивидуальную схему терапии. Наблюдение в врача-онколога пожизненное.
Прогноз благоприятен при 1-2 стадии – полная ремиссия возможна у подавляющего большинства пациентов (до 96%). При осложнениях и 3-4 стадии шансов на выздоровление значительно меньше (до 50-55%). Лучшие результаты лечения бывают у молодых людей (до 30 лет) и при отсутствии серьезных проблем с иммунитетом.

Киста на шее — это опухолевидное образование, локализованное в передней или боковой шейных зонах, и заполненное кашицеобразным веществом или жидкостью. Оно развивается в следствие изменения эмбрионального формирования плода и относится к классу врожденных патологий.
Шейная киста имеет доброкачественную природу, однако, способна осложнится или осложниться нагноением, а также образованием свища. Игнорировать данную патологию крайне опасно — велика вероятность перерождения кисты в атипичное образование.
Классификация кисты шеи
Невзирая на многообразие исследований и клинических описаний, весомая часть вопросов в области кистозных шейных новообразований остается малоизученной. Речь идет и о единой структурной классификации. Учитывая характерные особенности кист, принято выделять два основных вида новообразований:
- Срединная (тиреоглоссальная), на основе локализации может быть подъязычной или располагаться на корне языка;
![]()
- Боковая (бранхиогенная), которая подразделяется на одно- и многокамерные кисты.
![]()
Причиной образования срединных опухолей является аномальное формирование щитовидно-язычного протока в первом триместре беременности, когда запускается процесс создания структуры щитовидной железы. Срединная киста шеи у взрослого требует проведения дифференциальной диагностики для исключения таких патологий, как аденома щитовидной железы, лимфаденит, дермоид.
Боковая киста шеи отличается поздним проявлением. Ее можно заметить на теле ребенка в возрасте 11-13 лет, когда, в период активного роста молодого организма, новообразования тоже начинают расти. Обладатели кист не отмечают дискомфорта до того момента, пока не произойдет их нагноение, что спровоцирует сдавление нервных и сосудистых волокон, а также нарушение привычного приема пищи.
По принципу образования и структуре кисты подразделяются на следующие формы:
- Жаберная – локализуется под языком в зоне кости;
- Дермоидная — киста мягких тканей шеи, располагается на поверхности, отсутствует фиксация с глоткой. Обычно она наполнена элементами потовых и сальных желез.
Распространена классификация и по характеру образования:
- Лимфогенная киста шеи – представляет собой аномалию развития лимфатических сосудов;
- Гигрома – мягкое образование с железистым содержимым, расположенное внизу шейного отдела;
- Венозная гемангиома – редко встречающееся новообразование коричневого или синюшного цвета;
- Нейрофиброма – образование с плотной структурой, размером от 0,5 до 4 см;
- Первичная лимфома – представлена скоплением уплотненных узелков;
Симптоматика
Образовавшаяся на шее киста подчелюстная или, например, киста мягких тканей, долгие годы могут протекать бессимптомно. Лишь разрастание тканей опухоли провоцирует появление следующих симптомов:
- Болевые ощущения при прикосновении к образованию;
- Затруднение при движении шеи;
- Местная гиперемия (покраснение) кожных покровов;
- Нарушение чувствительности участков лица при сдавлении нервных волокон;
- Невозможность самостоятельно держать голову (актуально для младенцев).
При прогрессировании процесса нагноения клиническая картина дополняется такими симптомами, как:
- Отечность на фоне местной гиперемии;
- Повышение температуры тела до субфебрильных показателей (до 38° С);
- Болезненность в месте образования, усиливающаяся при пальпации;
- Прорыв гнойного содержимого;
- Вялость и головокружение.
Наличие вышеперечисленных клинических признаков служит показанием к обращению за врачебной консультацией. Воспалительный процесс представляет опасность для здоровья человека, так как способен спровоцировать развитие таких серьезных патологий, как абсцесса и флегмоны.
Диагностика кисты шеи
Диагностические мероприятия начинаются с проведения визуального осмотра и пальпации кисты, включая лимфоузлы. Доктором собирается индивидуальный и семейный анамнез пациента.

Для подтверждения или опровержения диагноза необходимо проведение следующих лабораторно-инструментальных исследований:
- Взятие пункции содержимого кисты для проведения гистологического исследования.
- Анализ крови на онкомаркеры.
- Фистулография.
- УЗИ кисты шеи.
- КТ по показаниям.
Общие клинические исследования мочи и крови при данном заболевании не представляют существенной диагностической ценности, поэтому проводятся исключительно при подготовке к оперативному лечению.
Ключевую роль играет дифференциальная диагностика — именно она определяет тактику и алгоритм оперативного вмешательства. Киста лимфоузла шеи должна быть дифференцирована с такими заболеваниями, как:
- Лимфогранулематоз;
- Гемангиома;
- Туберкулез шейных лимфоузлов;
- Лимфома;
- Лимфаденит.
Примечательно, что единственно возможный метод лечения одновременно считается и облегченным, и затрудненным. Это объясняется тем, что любая кистозная опухоль в челюстно-лицевой области подразумевает удаление, независимо от дифдиагностики.
Лечение кисты на шее
Лечение кисты шеи без операции не представляется возможным. Ни пунктирование, ни гомеопатические препараты, ни методы народной медицины не способны оказать должного терапевтического эффекта. Более того, перечисленные способы способны спровоцировать развитие нежелательных последствий.
Оперируют не только взрослых, но и детей с 3-х лет. Малышам хирургическое лечение показано в том случае, если киста нагнаивается и несет угрозу процессу дыхания, а также является источником интоксикации организма.
У взрослых срединная киста иссекается, если определена ее доброкачественная природа, а также размер опухоли составляет не более 1,5 сантиметров.
Несмотря на редкое диагностирование врожденных кистозных новообразований в области шеи, существует небольшой риск (около 2-3%) озлокачествления образования. Операция, проведенная на ранних сроках, обеспечит скорейшее формирование рубца – он станет едва заметным уже через 4-5 месяцев.
Кисты в момент воспаления или нагнаивания подвергаются противовоспалительной терапии, и лишь с нейтрализацией острого периода, становится возможным проведение операции. Данный вид вмешательства является малой операцией, которая проводится в плановом порядке.
- Экстирпация (удаление) срединной кисты показана на ранних сроках с целью предотвращения ее инфицирования гематогенным путем. Опухоль удаляется под местной анестезией. Если во время операции выявляется свищ тканей, то его ход окрашивают метиленовым синим, обеспечивающим четкую визуализацию. Аккуратное проведение вмешательства и полное извлечение структурных элементов кистозного образования гарантирует отсутствие рецидивов.
- Бранхиогенная киста шеи, наравне со срединной, подвергается радикальному удалению, но является более сложным вмешательством. Это обосновано ее локализацией – велик риск травмирования кровеносных сосудов. Экстирпация производится вместе с капсулой или фистулой, если она выявлена. Крайне редко может отмечаться рецидив, что связано с некорректной диагностикой или ошибочной техникой операции.
После операции пациенту показана антибактериальная и противовоспалительная терапия. В обязательном порядке необходимо обрабатывать полость рта антисептическими растворами посредством полоскания. В первые дни после проведенного хирургического лечения необходим врачебный контроль за речью и глотанием пациента.
Спустя 2,5-3,5 месяца проводится контрольное УЗИ шеи. Если лечение было проведено своевременно, то риск возникновения рецидива или развитие онкологии имеет минимальную вероятность. Операция не требует длительного периода реабилитации – через 10 – 12 дней пациент может приступать к учебе или работе.
Киста шеи представляет собой редкую врожденную аномалию, требующую хирургического лечения. Заболевание является достаточно сложным, так как несколько затруднена диагностика и существует необходимость дифференциации с целым списком патологических состояний в данной анатомической области.
При выявлении кистозной опухоли не стоит медлить с операцией. Своевременное и грамотно проведенное радикальное удаление тканей новообразования, а также адекватная послеоперационная терапия, могут гарантировать до 98% положительного исхода.
Каждый день организм человека вынужден бороться с проникновением в тело различных чужеродных агентов. Патогенные микроорганизмы, вирусы, грибки и паразиты попадают в нас через поврежденные кожные покровы, пищеварительную систему, слизистые носа и глотки и вызывают различные заболевания. И только благодаря иммунитету (слово образовано от латинского immunitas и в дословном переводе означает "освобождать от чего-нибудь") мы защищаемся от такого масштабного вторжения. Огромное значение при этом играет ткань лимфоидная, которая распространена по всему организму и суммарно составляет 1 % от массы всего тела. Так что же это такое?
Определение
Одна из разновидностей соединительной ткани, в которой размещена система макрофагов и лимфоцитов, называется лимфоидной. Она может быть представлена в виде отдельных органов, а может просто являться функционирующей частью тела. Встречается ткань лимфоидная в таких органах, как костный мозг и селезенка, лимфатические узлы и вилочковая железа. В них она является функционирующей паренхимой.
В слизистой оболочке некоторых органов тоже встречаются скопления лимфоидной ткани — бронхи, мочевыводящие пути, почки, кишечник и другие.
Функции
Во всех без исключения защитных реакциях основное участие принимает лимфоидная ткань. Содержащиеся в ней лимфоциты, макрофаги и бласты, плазматические клетки, тучные клетки и лейкоциты защищают организм от вторжения инородных клеток и убирают поврежденные клетки самого организма. За формирование клеток иммунной системы отвечают лимфатические узлы, вилочковая железа и ткань (лимфоидная) кишечника.
Строение
Лимфоидная ткань чаще всего представляет собой поддерживаемые в сетке из ретикулярных волокон свободные клетки. Сеть может быть более густой по составу (образует плотную ткань) или рыхлой (с пространствами, где свободно могут перемещаться свободные клетки). Сами волокна образованы из III типа коллагена.
Места скопления
В местах наибольшей вероятности попадания чужеродных организмов размещаются большие скопления лимфоидной ткани. Знакомые всем миндалины — это лимфоидная ткань глотки, размещенная на границе с полостью рта. Они бывают глоточные, небные, трубные и гортанные. Совокупность всех миндалин и областей и есть лимфоидная ткань носоглотки.
Ее функция очень важна для нашего здоровья, ведь она обезвреживает попадающие через рот и нос микробы. А вместе с органами, содержащими лимфоидную ткань, обеспечивает образование нужного количества лимфоцитов для целого организма.
Кроме прочего, лимфоидная ткань в горле взаимодействует с эндокринными железами (надпочечниками, щитовидкой, тимусом, поджелудочной), образуя тесную связь "гипофиз - кора надпочечника - лимфатическая ткань" до полового созревания ребенка.
Что такое гипертрофия
У ребенка от трех до десяти лет может развиться гипертрофия лимфоидной ткани миндалин, при этом функционирование ее не нарушается. Только с началом пубертатного периода гипертрофированная ткань начинает уменьшаться.
Точно неизвестно, с чем связан этот процесс, но предположительные причины — воспаление глотки или инфекция, различные эндокринные нарушения. Гипертрофия может привести к частым воспалениям или патологическим изменениям в ушах, носу, гортани.
Если нарушается носовое дыхание, ослабляется вентиляция легких. Позже это приводит к изменению состава крови — гемоглобин и количество эритроцитов понижается, а лейкоциты увеличиваются в количестве. Далее начинают нарушаться функции ЖКТ, щитовидной железы, надпочечников. Нарушение всех процессов приводит к задержке в росте и половом развитии ребенка.
Что такое гиперплазия
Термин "гиперплазия" пришел к нам из греческого языка и обозначает сверхобразование. По своей сути это патология, при которой клетки начинают интенсивно размножаться, увеличивая объем ткани.
Но гиперплазия лимфоидной ткани — это не заболевание, а симптом. Ответная реакция организма на появление инфекции или воспалительного процесса в организме. Внешне это особенно заметно на лимфоузлах. Выделяют три типа гиперплазии лимфатических узлов:
- Инфекционная. Иммунный ответ на любую инфекцию приводит к выработке лимфоцитов и макрофагов в быстром режиме, это вызывает разрастание лимфоидной ткани.
- Реактивная. Бактерии и микробы попадают в лимфоузел, там скапливаются продукты их жизнедеятельности, выделяемые ими токсины, вызывая, в свою очередь, активное выделение клеток-макрофагов.
- Злокачественная. В этот патологический процесс могут быть вовлечены любые клетки лимфатического узла, что приводит к изменению его размера, формы и структуы.
Ткань лимфоидная — одна из важнейших составляющих иммунной системы нашего организма. Она помогает предотвратить многие болезни еще до попадания инфекции внутрь вместе с пищей и воздухом. Выполняет она и другие функции, механизм которых так до конца и не изучен.
Иногда лимфоидная ткань воспаляется, и появляются такие заболевания, как аппендицит, тонзиллит и многие другие (в зависимости от места локализации ткани лимфоидной). Очень часто в таких случаях врачи прибегают к хирургическим методам лечения, проще говоря, удаляют пораженный участок или орган. Так как все функции лимфоидных образований изучены не до конца, нельзя стопроцентно утверждать, что такое удаление не наносит вреда человеческому организму.

Киста на миндалине – доброкачественное новообразование, расположенное на поверхности или в толще лимфоидной ткани. Чаще всего появление скопления гноя и лимфы, покрытых изолированной капсулой, сопровождает хроническое воспаление миндалин (тонзиллит). Однако в редких случаях можно столкнуться с врожденными кистами. Врожденные кистозные полости практически всегда требуют хирургического вмешательства, приобретенные могут полностью излечиваться консервативным путем либо при помощи щадящих лазерных методик. С посещением врача медлить не стоит, поскольку рост кисты, особенно у ребенка, может угрожать дыхательной функции.
Классификация
Определение типа кисты играет важную роль в выборе терапевтической тактики. Исходя из механизма образования, внешнего вида и содержимого выделяют кисты:
![]()
Дермоидные – это врожденные полости, возникающие на фоне нарушений внутриутробного развития. Внешне выглядят как узлы, покрытые плотной капсулой. Содержимое таких образований вязкое, может содержать вкрапления нетипичных для местоположения полости тканей – волос, костей, зубов.- Ретенционные – приобретенные полости, причиной которых являются застойные процессы в тканях миндалин. Их тонкая оболочка может быть легко повреждена при осмотре или употреблении жесткой пищи. Заполнены полости смесью секрета лимфоидной ткани, гноя и/или крови.
Поскольку в области рта и носоглотки содержится 6 миндалин – 2 парных и 2 непарных, то кисты могут отличаться по локализации. По МКБ-10 кисты на миндалинах имеют следующие коды:
- кисты небных миндалин (парных, их также называет гландами) – код – D4;
- язычной непарной (D1);
- глоточной (носоглоточной) миндалины (при патологическом увеличении это скопление лимфоидной ткани называют аденоидами) (D6).
Среди всех диагностируемых кист миндалин большинство являются ретенционными.
Причины возникновения
Основными предпосылками для развития ретенционных кист являются хронические инфекционные воспаления в полости рта и глотки:
- небных миндалин (тонзиллит);
- слизистой околоносовых пазух (гайморит);
- слизистых гортани (ларингит).
Эти состояния создают благоприятные условия для роста кист, в общем случае в такой последовательности:
- Отек слизистых.
- Нарушение оттока частичек пищи и микроскопических остатков тканей, а также железистого секрета.
- Растяжение стенок лимфоидной ткани миндалин с заполнением их застойным или гнойным содержимым.
Помимо этого, провоцировать рост приобретенных кист могут:
![]()
Гормональные изменения – оказывают влияние на состав и консистенцию железистого секрета, загущая его и тем самым вызывая застой.- Ослабление иммунитета (включая физиологическое – во время беременности и в детском возрасте) – позволяет длительно протекать хроническим заболеваниям ротоглотки.
- Аллергические реакции, вызывающие отек слизистых.
- Чрезмерное употребление алкоголя.
- Курение.
- Профессиональная деятельность, сопряженная с вдыханием агрессивных паров.
- Травмирование миндалин – в том числе при употреблении слишком горячей, твердой или острой пищи.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – сопровождается постоянной отрыжкой и тонзиллитом.
- Аутоиммунные заболевания – миндалины играют роль первой линии иммунной защиты при вдыхании чужеродных болезнетворных веществ или микроорганизмов. Однако и они могут страдать от некорректной работы самой иммунной системы, атакующей не патогенные структуры, а здоровые клетки, вызывая общее или местное воспаление.
Причиной развития дермоидных кист служат аномалии внутриутробного развития плода, однако, диагностироваться дермоиды могут как в детском, так и в более зрелом возрасте.
Клиническая картина
Киста небольших размеров – до 5 мм – при определенной локализации может оставаться незамеченной, не принося пациенту неприятных ощущений. Дальнейший рост дает выраженное увеличение миндалины в размерах и сопровождается:
Диагностические мероприятия
Симптомы кист неспецифичны – они могут сопровождать как лакунарные пробки, так и более серьезные заболевания (туберкулез, сифилис). Поэтому следует обратиться к отоларингологу. После первичного осмотра и сбора жалоб он назначит необходимые диагностические мероприятия:
![]()
фарингоскопия – визуальное исследование глотки при помощи шпателя, зеркала и источника света, в зависимости от расположения кисты применяют орофарингоскопию, заднюю риноскопию или непрямую фарингоскопию;- рентген, УЗИ или КТ головы – при наличии крупных кист, дермоидов, а также при необходимости хирургического вмешательства;
- исследование образца тканей, полученного при пункции кисты – необходимо при больших или глубоко расположенных кистах или признаках озлокачествления – интенсивном росте или кровянистых выделениях.
При наличии сопутствующих инфекций может потребоваться анализ крови или мазок из горла на бакпосев, а при подозрении на перерождение – консультация онколога.
Методы лечения
В зависимости от типа и размеров кисты, наличия сопутствующих инфекций или осложнений выбирается комбинация терапевтических мер, которые могут включать прием медикаментов, физиопроцедуры или радикальные методы – хирургическое вмешательство.
Консервативный этап может предшествовать хирургическому – с целью остановить рост кисты, уменьшить симптомы и обеспечить минимальный риск постоперационных рецидивов или осложнений.
Консервативная терапия
Данная лечебная тактика включает применение медикаментов и прохождение курса терапевтических процедур. Среди групп лекарственных средств, назначаемых при кистах миндалин:
![]()
антибиотики для перорального приема – при присоединении инфекции, нагноении или сопутствующем тонзиллите;- противогрибковые средства – если анализ на бакпосев выявил наличие возбудителей такого типа;
- антигистаминные препараты – при наличии аллергического отека глотки или насморка;
- иммуномодуляторы – для повышения общего иммунитета (Бетаферон, Деринат);
- местные средства – спреи, капли в нос или мази, обладающие антисептическим, противовоспалительным или противоточным действием.
Если имеют место аутоиммунные нарушения, назначают препараты, подавляющие иммунитет – иммуносупрессоры (Преднизолон, Циклофосфамид).
Важную роль в консервативном лечении играют процедуры, в том числе и физиотерапевтические, некоторые из которых можно осуществлять в домашних условиях:
- Полоскание горла – сама простая и доступная методика. Можно использовать Йодинол, Хлорофиллипт, Люголь, Фурацилин.
- Протирание миндалин тампоном, смоченным раствором антисептика – допустимость и технику выполнения нужно уточнить у врача. При тонких стенках кист может вызвать разрыв полости.
- Промывание области гланд при помощи шприца с канюлей (изогнутой насадкой) – эта процедура не всегда приятна и безопасно в домашних условиях, иногда целесообразно доверить ее специалисту. Применяются антисептики – Мирамистин, Риванол или Ротокан.
- Ингаляции – дома их можно проводить при помощи небулайзера с применение таких средств, как Амикацин или Хлоргексидин.
- Ультрафиолетовое или инфракрасное облучение – с целью обеззараживания поверхности глотки.
- Фонофорез – очищение тканей миндалин при помощи ультразвука. Процедура безболезненна, эффективна в лечении детей.
Оперативное вмешательство
Хирургическое вмешательство неизбежно в следующих случаях:
![]()
диагностирована врожденная дермоидная киста;- консервативное лечение вызывает рецидивы;
- размер опухоли превышает 1 см;
- киста имеет тенденции к росту вглубь слоев лимфоидной ткани;
- множественные полости на одной или двух парных миндалинах.
Экстренная операция может быть проведена при нагноении кисты, нарушении дыхания, значительном ухудшении общего состояния.
Условно можно выделить три типа вмешательств:
- щадящая лазерная операция:
- пунктирование (дренирование – откачивание содержимого полости);
- иссечение – миндалина удаляется частично или полностью.
Среди преимуществ лазерных манипуляций, проводимых под местной анестезией:
- отсутствие повреждения здоровых тканей миндалин;
- устранение риска кровотечения и инфицирования – лазер одновременно производит дезинфекцию поверхности;
- минимальный восстановительный период;
- малая вероятность рецидива.
Лазерная операция не проводится при множественных и крупных кистах.
Радикальная операция (иссечение) имеет следующие отличительные особенности:
- Применение общей или местной анестезии в зависимости от объема удаляемых тканей. Если иссекается вся миндалина (тонзиллэктомия), требуется общий наркоз.
- Эффективность при осложненных, крупных или врожденных кистах,постоянных рецидивах или злокачественном перерождении.
- Требует восстановительного периода – не менее 3–4 недель.
После радикального удаления кист на миндалинах следует на время реабилитации исключить:
- тяжелые физические нагрузки;
- посещение бани или бассейна;
- любые виды прогреваний;
- алкоголь и курение;
- горячую, холодную, острую или твердую пищу.
Для снижения болевого синдрома, снятия постоперационного воспаления и недопущения инфицирования назначают антибиотики внутрь и орошение горла антисептиками.
После операции необходимо наблюдаться у отоларинголога в течение 6 месяцев.
Народные методы

В комплексе травы и некоторые пищевые продукты эффективны при хронических воспалениях слизистой горла. Среди популярных трав для приготовления полосканий:
- ромашка;
- календула;
- кора дуба;
- эвкалипт;
- шалфей.
Для смазывания гланд применяют сок каланхоэ и облепиховое масло.
Рекомендации народной медицины включают употребление в пищу продуктов, способствующих повышению иммунитета, борьбе с местной инфекцией:
- черный чай (его можно пить либо использовать для полосканий);
- сок лимона с водой;
- молоко с куркумой;
- имбирь с медом.
Однако, используя народные средства, следует помнить о необходимости:
- предварительной консультации врача – иногда нетрадиционные методики неуместны или небезопасны;
- наблюдения за своим состоянием – если появились признаки аллергии, от трав следует отказаться.
Осложнения
Одним из наиболее частых негативных последствий кист на гландах (миндалинах) является нагноение кисты с присоединением инфекции. При этом болезнетворная флора может проникать в полость как извне (при травме кисты), так и гематогенным путем – с током крови. При этом наблюдается:
- ухудшение общего состояния, слабость;
- головные боль;
- признаки интоксикации – температур, боли в мышцах и суставах.
Не менее серьезными осложнениями нелеченой кисты могут быть:
- озлокачествление;
- снижение общего иммунитета на фоне постоянного очага воспаления;
- рецидивы тонзиллита и прочих лор-заболеваний;
- появление множественных полостей, на одной или обеих миндалинах;
- заглоточный абсцесс или флегмона, менингит (воспаление оболочек мозга) – когда инфекция нагноившейся полости проникает в соседние ткани;
- сепсис – заражение крови;
- расстройства дыхания или глотания.
Профилактика
Снизить риск врожденных кист поможет внимание беременной женщины к своему здоровью – отказ от вредных привычек и бесконтрольного приема медикаментов, профилактика инфекций.
Уменьшить вероятность появления приобретенных кист поможет:
![]()
ведение здорового образа жизни – полноценный сон и отдых, занятия спортом, прогулки на свежем воздухе, недопущение переохлаждения;- отказ от вредных привычек (курения) либо сокращение числа сигарет до 2 в день;
- гигиена полости рта – своевременная санация кариеса, чистка зубов;
- сбалансированный рацион, прием витаминов;
- устранение источников хронической инфекции в организме;
- адекватная и своевременная терапия заболеваний ротоглотки.
Хронический тонзиллит может быть как причиной, так и следствием кистозных образований на миндалинах. Киста требует обращения к врачу, независимо от ее размеров и тенденции к росту – даже маленькая полость может становиться источником инфекции и способствовать снижению общего иммунитета.
Читайте также:









