Лимфогранулематоз у детей отзывы родителей
Подозрение на лимфогранулематоз.
Добрый день.
Прошу помощи в постановке диагноза, а может кто-то сталкивался с похожей ситуацией.
В начале июля (больше двух месяцев назад) у жены воспалился паховый лимфоузел.
Результаты первого УЗИ:
Протокол исследования : При исследовании паховой области справа определяются неизмененныне паховые лимфоузлы размерами 21 х 7 мм с корковым слоем до 2 мм, 7 х 7 мм с корковым слоем до 2 мм, и ближе к бедренной области размерами 38 х 10 мм с корковым слоем до 2 мм.
В проекции паховой складки справа определяется измененный лимфоузел общим размером 55 х 20 мм с проекции которого определяется гипоэхогенное образование неоднородной структуры размерами 41 х 20 х 29 мм с четкими контурами и единичными локусами васкуляризации при ЦДК - вероятно, образование коркового слоя лимфоузла? (дифдиагноз с гиперплазированным корковым слоем лимфоузла на фоне реактивных изменений?/трансформацией лимфоузла неуточненного генеза?/образованием мягких тканей, интимно прилежащее к лимфоузлу?).
При исследовании паховой области слева определяются неизмененныне паховые лимфоузлы размерами 15 х 5 мм с корковым слоем до 2 мм, 26 х 5 мм с корковым слоем до 2 мм, 15 х 6 мм с корковым слоем до 2 мм, 7 х 6 мм с корковым слоем 2 мм, и ближе к бедренной области размерами 44 х 6 мм с корковым слоем до 2 мм.
Заключение : УЗ-признаки лимфаденопатии паховой области справа, образования? пахового лимфоузла.
Тут же взяли тонкоигольную биопсию:
ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Исследуемый материал - Пунктат лимфоузла, Материал многоклеточный
Цитологическое заключение - Цитограмма имеет больше данных за реактивную лимфоидную гиперплазию.
Сдали множество онкомаркеров: Бета-2-Микроглобулин, CA 72-4, HE4, CA 242, Антиген плоскоклеточного рака (SCC), Индекс ROMA, Раково-эмбриональный антиген, Антиген CA-125, CA-19.9, CA-15.3, Щелочная фосфатаза, ЛДГ,Все показатели в норме.
Сдали кровь на иммунохимическое исследование белков сыворотки - патологических градиентов не выявлено, в том числе в иммунофиксации. Уровень иммуноглобулинов, белковых фракций в пределах нормы. Монокональной секреции не выявлено.
Все показатели в анализе крови СОЭ, С-рекативный белок, CА общий, глюкоза, лимфоциты и т.д. все в норме. Торч, токсоплазма отрицательно или в норме. Инфекционист, уролог, гинеколог, хирург разводят руками и продолжают утверждать, что это онкология.
Сдали "ИММУНОФЕНОТИПИЧЕСКАЯ ХАРАКТЕРИСТИКА КЛЕТОК ПЕРИФЕРИЧЕСКОЙ КРОВИ" - Иммунофенотипирование лимфоцитов периферической крови выявило повышение абсолютного
числа Т- лимфоцитов преимущественно за счет Т-хелперов. Популяция В-лимфоцитов поликлональная с увеличением субпопуляции В1-лимфоцитов (аутоиммунная, инфекционная патология?).
15.08.18 сдали кор биопсию - результат "Плосковидные кусочки лимфоидной ткани, в которой имеются немногочисленные лимфоидные фолликулы с центром размножения без четкой зоны мантии, межфолликулярно лимфоидная ткань представлена клетками небольшого и среднего размера, небольшим числом плазматических клеток, имеются участки фиброза с аналогичным клеточным составом. Необходимо ИГХ-исследование.
На данный момент ожидаем результат ИГХ, уже 8 рабочий день пошел.
УЗИ от 02.09:
При узи паховых лимфоузлов справа визуализируется увеличенный лимфоузел 35х26х25мм с
неровными четкими контурами, сниженной эхогенности за счет расширенного коркового слоя
неоднородной структуры, центральная зона не визуализируется, при цдк определяется нарушение
архитектоники сосудистого рисунка - наличие локусов кровотока в структуре и по периферии корковой
зоны.
Рядом с описанным лимфоузлом визуализируются л.у. размерами 11х8мм, 12х4мм, 13х6мм (не
увеличены), имеют сниженную эхогенность, визуализация центральной зоны затруднена, при цдк -
аваскулярные.
Также в правой паховой области определяются л.у. размерами до 20х7мм с ровными четкими
контурами, обычной структуры, эхогенности, васкуляризации.
В левой паховой области определяются л.у. размерами до 15х6мм, с ровными четкими контурами,
обычной структуры, эхогенности, васкуляризации.
Заключение: уз-признаки лимфоаденопатии правой паховой области.
Никаких побочных симптомов нет (температура, усталость, тошнота, боли все отсутствует), лимфоузел иногда болит при ходьбе и "стреляет" в ногу.
Есть синовит правого коленного сустава не уточненный, а так же жена в течении 16 лет пила противозочаточные таблетки из-за проблем с гинекологией, но в мае отказалась от них полностью. Жене 31 год.
Онкологи на 100% уверены в том, что это онкология, но анализы её на данный момент не подтвердили.
Прошу совета, боюсь что ИГХ ничего не покажет и нас попросят доплатить за дополнительную окраску или любые другие дополнительные исследования, а финансы уже на нуле.
Готов предоставить дополнительную информацию.
Спасибо большое за ответы.
В.А. Лебедева, З.К. Зейнулина, Д.К. Жумадиллаева
ГКП на ПХВ Городская поликлиника №4
Лимфогранулематоз относится к злокачественным лимфомам, протекает с поражением лимфоузлов, метастазирование идет в любые органы: селезенку, печень, легкие, костный мозг и т.д. Как правило, дети поступают в специализированные клиники поздно, в начальной стадии заболевания — 10%. Практическим врачам необходимо знать, что при сохранении лимфаденита в течение 1 месяца, необходимы обязательная консультация специалиста онколога и диагностическая пункция лимфатического узла.
Ключевые слова: лимфомы, диагностика, лечение.
При исследовании патоморфологического субстрата из лимфоузла Г.Я. Березовский (1890г), а позднее (1898г) венский патологоанатом Steznberg описали гигантские многоядерные клетки, которых и назвали клетками специфичными для лимфогранулематоза (ЛГМ) – клетками Березовского-Штернберга. Официальное название болезни – лимфогранулематоз – было принято на седьмом съезде патологоанатомов в Вене в 1904г. Среди всех злокачественных опухолевых заболеваний кроветворных органов ЛГМ занимает первое место (3,5).
Лимфогранулематозом наиболее часто болеют дети в возрасте 4-6 и 9 — 10лет, так как в эти периоды детства в лимфатической системе ребенка происходят наиболее серьезные физиологические изменения и лимфатические узлы наиболее уязвимы к воздействию факторов вызывающих заболевание. В большинстве случаев заболевание начинается с лимфаденита шейной или надключичной, реже подмышечной и паховой области. Поражение других групп лимфатических узлов (ЛУ) развивается постепенно в процессе прогрессирования заболевания.
При ЛГМ в отличие от воспалительных заболеваний лимфоузлов, увеличенный ЛУ совершенно безболезненный, плотной консистенции, покрывающая его кожа не изменена, нет повышения местной температуры над узлом. На первых этапах заболевания нет выраженных симптомов интоксикации, общее состояние ребенка не страдает, он длительное время получает лечение по поводу банального лимфаденита.
Если лимфаденит удерживается 1 месяц, то необходимо проводить пункцию ЛУ. Это позволит найти в пунктате специфические для ЛГМ клетки Березовского-Штернберга и установить болезнь в ранние сроки от начала заболевания, начать своевременную комплексную терапию в специализированных онкологических стационарах. Это позволит добиться или полного выздоровления или хотя бы длительной ремиссии без прогрессирования болезни.
При несвоевременной поздней диагностике заболевание прогрессирует, в процесс вовлекаются другие группы ЛУ: чаще паратрахеальные (94,6%), трахеобронхиальные (73,11%), загрудинные и бронхопульмональные (51-54%), забрюшинные ЛУ. Если поражение ЛУ средостения можно определить при обычном рентгенологическом исследовании или при томографии, то поражение забрюшинных ЛУ можно заподозрить на основании клинических симптомов (боли в животе, понос, кишечная непроходимость) и изменения контуров кишечника при контрастной иригоскопии, применяется также методика прямого контрастирования лимфатических путей (4).
Метастазирование идет в любые органы: селезенку, печень, легкие, костный мозг и т.д., вызывая характерные признаки поражения этих органов. В течение 6 месяцев от начала заболевания метастазирования в другие ЛУ и органы присоединяются симптомы интоксикации: беспричинные подъемы температуры тела, слабость, потливость, реже кожный зуд, ребенок худеет. В общем анализе крови определяется лейкоцитоз с нейтрофилезом, снижение количества лимфоцитов, ускорение СОЭ, в биохимическом анализе — диспротеинемия с увеличением глобулинов и его фракций, повышение фибриногена, щелочной фосфатазы и т.д. Прогноз у поздно выявленных больных, очень серьезен.
Как правило, дети поступают в специализированные клиники поздно, когда болезнь находится во 2-4 стадиях. Число больных, поступающих в стационар в начальной стадии заболевания, не превышает 10%. Ранняя диагностика ЛГМ и своевременно начатая комплексная терапия дают выживаемость более 8-10 лет у 90-92% детей. Отсутствие рецидива более 5 лет свидетельствует об излечении от лимфогранулематоза (3).
Пример из практики: Мальчик И., уралман, 6 лет. Рос и развивался нормально, болел редко. 2 месяца назад мальчика лечили по поводу шейного лимфаденита более месяца: антибиотики, УВЧ, витамины, местное лечение мазью Вишневского. Особого эффекта не было. В течение последующего месяца узел на шее еще больше увеличился, появились подъемы температуры тела до 38-40°, не снимающиеся жаропонижающими препаратами, слабость, потливость, зуд кожи, сухой, частый кашель, мальчик похудел. Мальчик был направлен на консультацию к онкологу.
При осмотре отмечались выраженные симптомы интоксикации: температура тела 39,8°, бледность, снижение подкожной клетчатки. Отмечался плотный безболезненный ЛУ на шее справа размером с перепелиное яйцо, были увеличены подмышечные и паховые лимфоузлы. Кашель сухой, частый, без мокроты. При пальпации живота отмечалась умеренная болезненность в левом подреберье. Была увеличена селезенка до 5 см. В общем анализе крови: эр. 3,0*10 12 нв 76 г/л, л 13 тыс, п 1, с 73%, лимф 13%, мон 13%, соэ 42 мм/час. В биохимическом анализе крови общий белок 60г/л, снижение альбуминов, гипергаммаглобулинемия и повышение α1 и α2 фракций, фибриногена и щелочной фосфатазы.
При биопсии шейного ЛУ определены клетки Ходжкина, а также двуядерные и многоядерные клетки Березовского-Штернберга. На обзорной рентгенограмме грудной клетки отмечалось двустороннее множественное симметричное поражение медиастинальных ЛУ. Выставлен диагноз: лимфогранулематоз и мальчика госпитализировали в специализированный стационар для комплексного целевого лечения: полихимиотерапия, лучевая терапия, спленэктомия.
Выводы: лимфогранулематоз является не редкой патологией у детей. В отличие от воспалительных заболеваний лимфатических узлов, увеличенный при лимфогранулематозе узел совершенно безболезненный, плотной консистенции, покрывающая его кожа не изменена, нет повышения местной температуры над узлом и обычное лечение не дает эффекта. При сохранении лимфаденита более месяца, необходимы обязательная консультация специалиста онколога и диагностическая пункция лимфатического узла, т.к. эффективность лечения лимфогранулематоза зависит от ранней диагностики и своевременно начатого комплексного целевого лечения.
1 В.К.Таточенко Педиатру на каждый день справочник по лекарственной терапии. – М.: 2007. — C 228-229.
2 М.Б.Белогурова. Детская онкология. – СПб.: 2002. – С. 148-165.
4 Клиническая онкология. Том 1. Под редакцией Н.Н.Блохина, Б.Е.Петерсона. – М.: медицина, 1979. — C. 330 — 350.
Лимфогранулематоз у детей – злокачественное заболевание, при котором происходит безболезненное хроническое нарастающее набухание лимфатических узлов в одной области тела ребенка или в нескольких.
Лимфогранулематоз диагностируют у детей до 6 и от 6 до 16 лет. Но чаще всего болезнь поражает взрослых, а не детей. Риск заболеть выше у мальчиков.
К каким врачам следует обратится:
Что провоцирует / Причины Лимфогранулематоза у детей:
Причины лимфогранулематоза у детей наукой до сегодня не установлены. Исследователи считают, что болезнь может быть вызвана онкогенным вирусом, но вирусная причина болезни не доказана.
Патогенез (что происходит?) во время Лимфогранулематоза у детей:
Патогенез лимфогранулематоза заключается в прогрессирующем размножении потомков клетки-мутанта и метастазировании их по лимфатическим и кровеносным путям. Болезнь в большинстве случаев развивается медленными темпами, на протяжении нескольких лет. В основном у больных наблюдается снижение иммунитета или уменьшение количества в крови Т-лимфоцитов.
В зависимости от соотношения видов клеток в гранулеме и степени разрастания соединительной ткани в лимфатическом узле выделяют 4 гистологические формы лимфогранулематоза: склеронодулярная (или узелковый склероз),
- лимфоидная,
- смешанноклеточная,
- ретикулярная (или форма лимфоидного истощения).
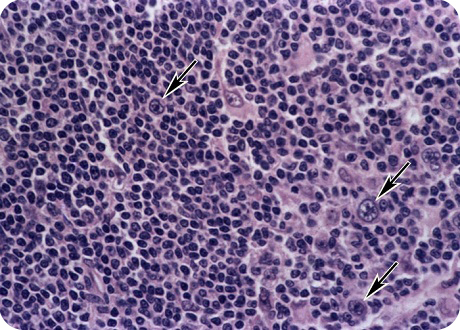
Микропрепарат лимфатического узла при лимфогранулематозе: стрелками указаны клетки Березовского — Штернберга
Симптомы Лимфогранулематоза у детей:
Болезнь начинается незаметно. Сначала больной ребенок чувствует себя абсолютно нормально. Он находит на шее увеличенный, безболезненный, плотноватой консистенции лимфатический узел. Реже первыми реагируют узлы средостения, паховые или подмышечные. Еще реже лимфогранулематоз у детей проявляется с изолированного поражения желудка, селезенки, легких, кишечника, костей, костного мозга.
При абдоминальной форме гранулематоза, которая в принципе является очень редкой, сначала поражаются забрюшинные лимфоузлы. При пальпации любые узлы не вызывают болевых ощущений. Сначала они имеют плотноэластическую консистенцию, не спаяны между собой и кожей. Постепенно они становятся малоподвижными из-за сращений, уплотняются, не достигая однако степени каменистой плотности и никогда не спаиваясь с кожей.
Распространенный симптом гранулематоза у детей – поражение селезенки. Но для пальпации она доступна примерно в трети случаев. Важным симптомом выступает повышение температуры тела. Сначала лихорадка эпизодическая, потом она наступает волнами, не проходит при приеме ацетилсалициловой кислоты, антибиотиков, анальгина. Вместе с лихорадкой у ребенка появляется потливость, особенно в ночное время суток. Но ознобы не наблюдаются. Лихорадочный синдром наблюдается у 60 детей с данным диагнозом из 100.
В трети случаев болезнь начинается с зуда кожи, который становится все более упорным, его нельзя снять обычными средствами. Дети могут жаловаться на головную боль, скованность в суставах и мышцах, сердцебиение. В начале болезни, как правило, ребенок теряет массу тела, у него возникает слабость, может быть снижение аппетита. Но эти симптомы не называют специфическими. В части случаев бывает и гепатолиенальный синдром.
Иммунитет нарушается, потому часто присоединяются бактериальные и вирусные инфекции. У большинства детей изменен состав: относительная или абсолютная лимфоцитопения, нейтрофильный лейкоцитоз с умеренным палочко-ядерным сдвигом, повышение СОЭ. В начале заболевания тромбоциты в норме. Может быть эозинофилия, нормохромная анемия.
В терминальной стадии лимфогранулематоза симптомы общей интоксикации выражены больше, нарушается функция сердечно-сосудистой, дыхательной, нервной систем. При современных методах лечения больной может прожить 60—80 месяцев от начала заболевания. Но имеются сообщения о случаях полного выздоровления при лимфогранулематозе, когда была проведена адекватная химио- и лучевая терапия.
В конце лимфогранулематоз перерождается в саркому в некоторых случаях, что утяжеляет состояние больного. Анемия и истощение прогрессируют быстрыми темпами, появляются тромбоцитопения и кровоточивость.
Абдоминальная форма лимфогранулематоза у детей протекает тяжело. У ребенка наблюдаются такие симптомы:
- проливной пот
- абдоминальные боли
- высокая лихорадка
- лейкопения
- высокая СОЭ
- резкий сдвиг формулы крови влево
Плохим прогностическим признаком служит поражение печени. Наилучший прогноз дают в тех случаях, когда СОЭ нерезко повышена и уровень лимфоцитов достаточен. неблагоприятный прогноз почти во всех случаях болезни детей.
Две формы болезни по скорости клинического течения:
- хроническая
- подострая
Формы негенерализированного лимфогранулематоза у детей:
- локальная
- регионарная
При локальной происходит поражение 1—2 смежных областей, а при регионарной вовлечены 2 и больше лимфатических узла несмежных зон по одну сторону от диафрагмы. Генерализованной стадии свойственно увеличение 2 и более групп лимфатических узлов, расположенных по обе стороны от диафрагмы, а также вовлечение в процесс селезенки.
Лабораторные признаки интоксикации:
- лимфоцитопения
- повышение СОЭ более 30 мм в час
- увеличение содержания С-реактивного белка
- увеличение содержания альфа-2- и гамма-глобулинов, сиаловых кислот
- увеличение содержания церулоплазмина, фибриногена
Диагностика Лимфогранулематоза у детей:
Если увеличенные лимфоузлы находятся на шее, в области средостения или подмышек, тогда диагностика лимфогранулематоза упрощается. Нужно отличать рассматриваемую болезнь от других, при которых также увеличены лимфатические узлы. При лимфадените пальпация узлов вызывает боль. При инфекционном мононуклеозе и лейкозе наблюдается характерная картина крови. Туберкулезная лимфома спаивается с кожей. Лимфосаркома быстро выходит за пределы железистой капсулы, быстро растет, однако для точного диагноза необходимо провести биопсию.
Диагностика в случаях абдоминального лимфогранулематоза представляет затруднение. Общие симптомы проявляются, но длительный срок их причину врачи не могут установить, пока ощущаемое больным давление или пальпация абдоминальных лимфоузлов не подкрепят подозрения на лимфогранулематоз. В таком случае обязательно уточнить диагноз путем проведения лапаротомии.
Лечение Лимфогранулематоза у детей:
Лечение лимфогранулематоза у детей зависит от текущей стадии заболевания. Лучшие результаты отмечают при увеличении одного лимфатического узла в одной области. Такую железу удаляют хирургическим методами, а потом проводят облучение этой области.
При поражении нескольких лимфоузлов показано облучение пораженной области высокими дозами, которое проводят кобальтовой пушкой, что позволяет щадить кожу. Также наряду с кобальтовым облучением предлагается и комбинированная терапия цитостатическими препаратами. Проводят пять двухнедельных циклов лечения с двухнедельными перерывами между отдельными циклами.
- натулан,
- винкристин,
- блеомицин,
- преднизолон.
Профилактика Лимфогранулематоза у детей:
Детей ставят на диспенсерное наблюдение. В первые два года нужно посещать гематолога 1 раз в 3 месяца, а потом 1 раз в 6 месяцев, поскольку большинство рецидивов фиксируют именно на протяжении первых 2 лет.
Профилактика лимфогранулематоза состоит в уменьшении воздействия мутагенов на организм (химические вещества, радиация, УФ-лучи). Большое значение в профилактическом плане имеют санация инфекционных очагов, закаливание. Иногда полезно проведение флюрографии.
Информация для родителей
Лимфома Ходжкина (болезнь Ходжкина или лимфогранулематоз) – злокачественное заболевание лимфатической системы.
Причины развития
Лимфома Ходжкина (ЛХ) возникает из-за злокачественного изменения (мутации) В-лимфоцитов. В-лимфоциты — это белые кровяные клетки крови, которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может развиваться везде, где есть лимфатическая ткань, также она может поражать и другие органы (печень, костный мозг, лёгкие и/или селезёнку).
Распространенность
- Лимфома Ходжкина занимает 5-е место в структуре заболеваемости у детей и подростков и состаляет 5-7%.
- Заболеваемость лимфогранулематозом в России составляет 0,8 на 100 тыс. детского населения.
- Наиболее часто болеют дети и подростки старше 11 лет.
- В детском и подростковом возрасте мальчики болеют немного чаще, чем девочки, соотношение по полу составляет 1,6 : 1 (мальчики : девочки).
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
- Вариант болезни Ходжкина с лимфоцитарным преобладанием составляет 5-6% от всех случаев ЛХ. Клеток Березовского-Штенберга-Рид очень мало.
- Смешанно-клеточный вариант диагностируется у трех четвертей пациентов. Клетки Березовского-Штенберга-Рид и клетки Ходжкина встречаются в достаточном количестве.
- Лимфоцитарное истощение – наиболее редко встречающийся морфологический вариант опухоли (менее 1%).
- Наиболее часто встречается вариант лимфомы Ходжкина с нодулярным склерозом.
- При нодулярном лимфоидном преобладании ткань лимфатического узла полностью или частично замещена инфильтратом нодулярного строения, часто сочетающегося с зонами диффузного роста.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
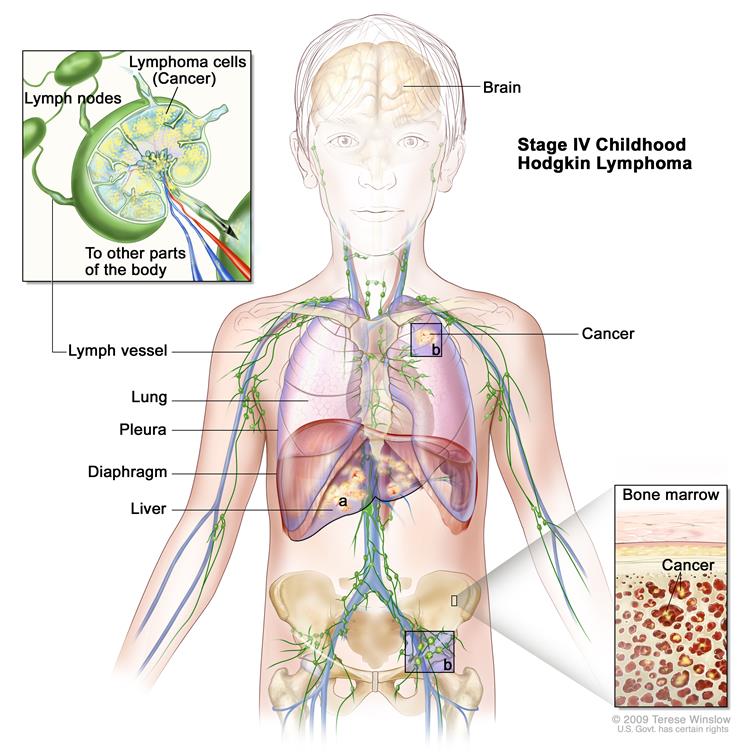
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
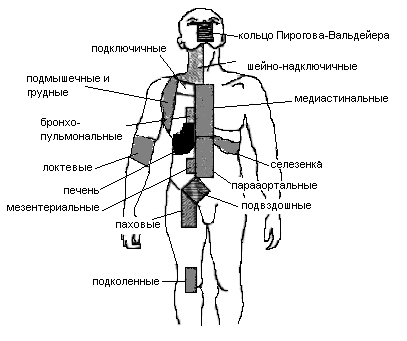
Рис. 1. Зоны поражения при болезни Ходжкина
Симптомы
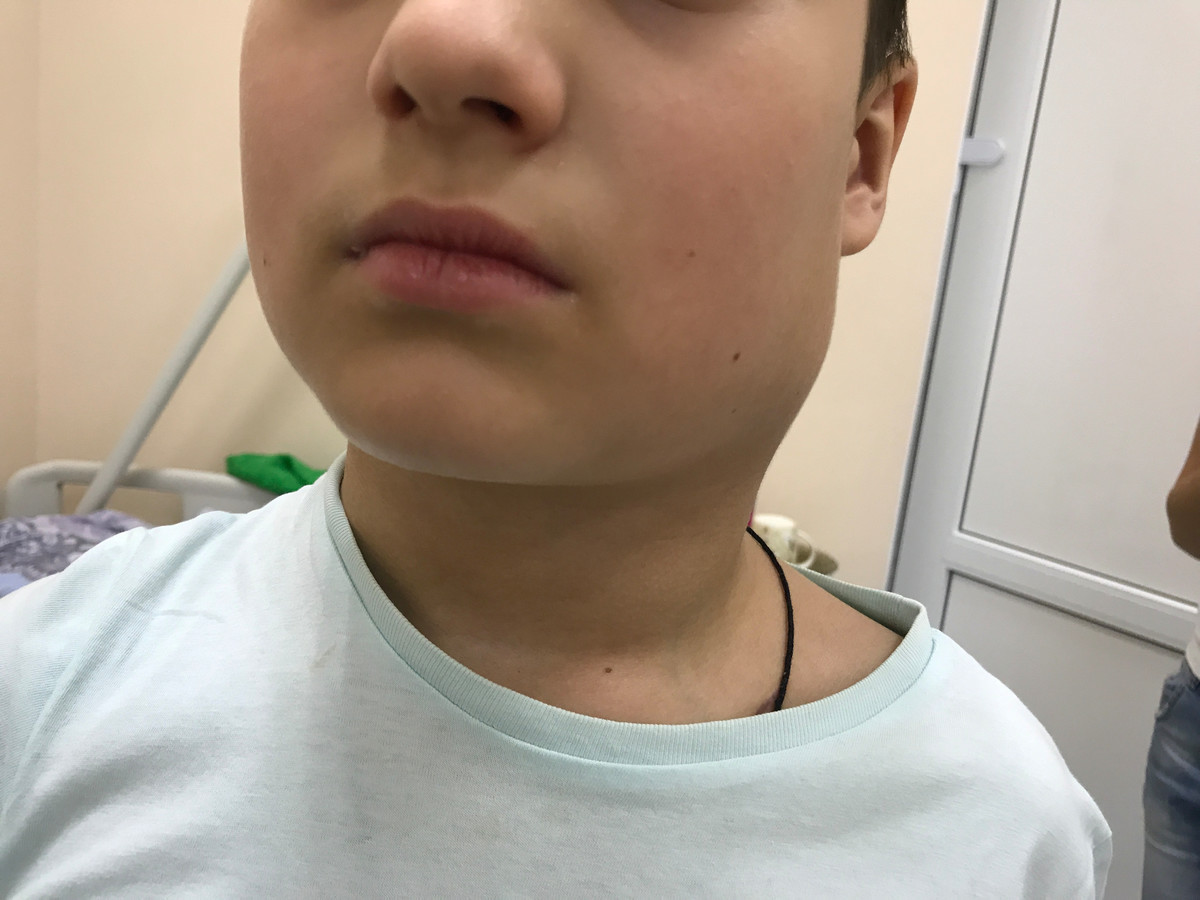
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
- Исследование пораженной ткани. Основным методом диагностики лимфомы является биопсия (оперативное удаление пораженного лимфатического узла или ткани и изучение материала под микроскопом). По результатам исследования образца ткани можно точно определить, болен ребенок лимфомой Ходжкина, и если да, то каким именно ее видом.
- Анализ распространенности болезни в организме. После установления диагноза необходимо выяснить, насколько болезнь успела распространиться по организму и какие органы она успела поразить. С этой целью выполняют ПЭТ-КТ всего тела с глюкозой. По показаниям проводят исследование костного мозга (трепан–биопсия костного мозга у больных с IВ, IIB-IV стадиями), остеосцинтиграфию, МРТ при костных поражениях.
- Если в анамнезе имеется сердечно-сосудистая патология, выслушивается сердечный шум, выполняется ФВЛЖ (функция выброса левого желудочка).
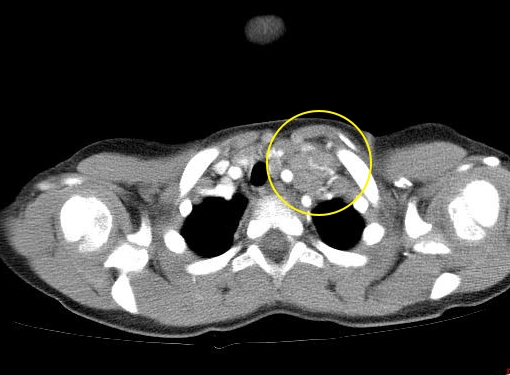
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лучевая терапия
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
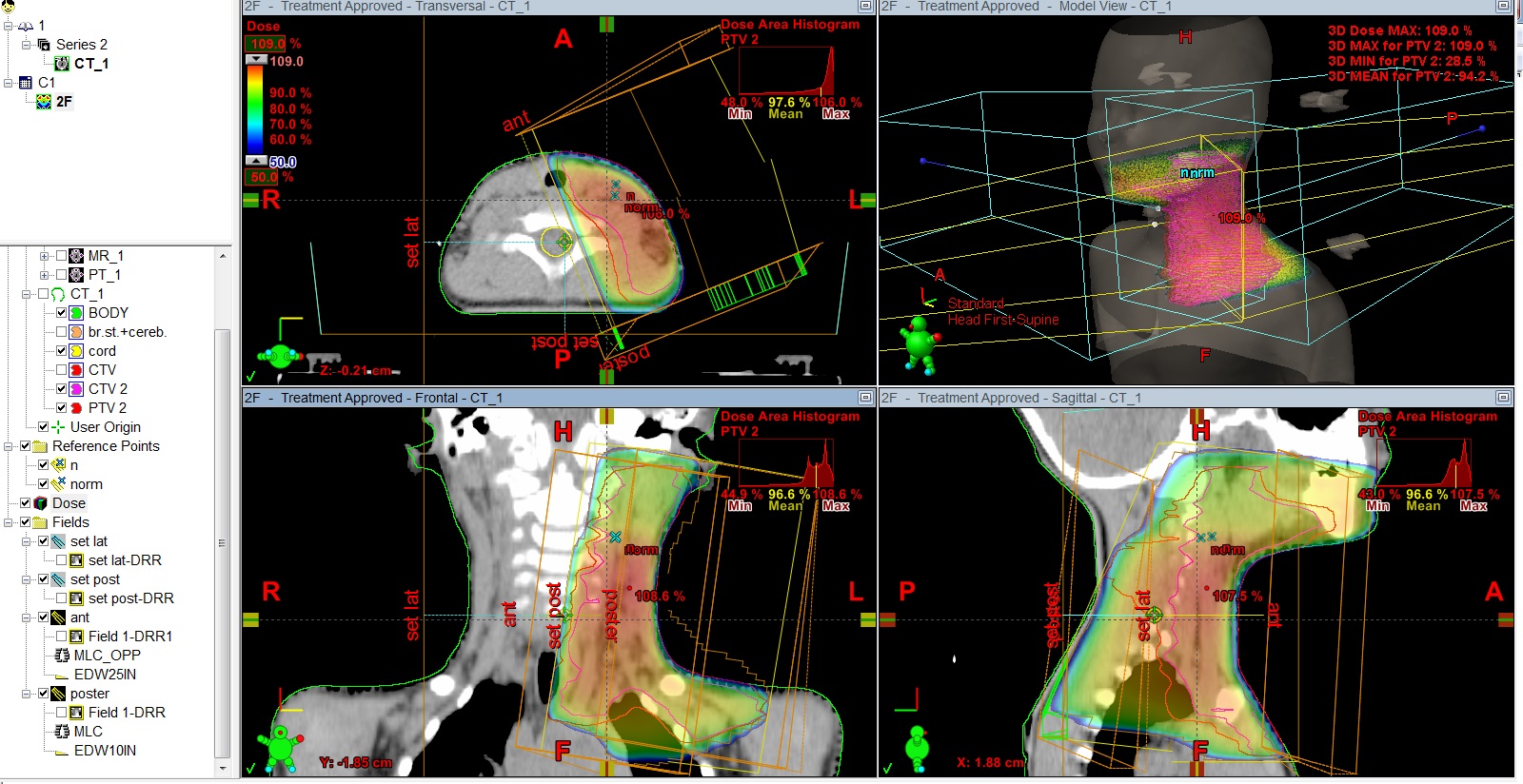
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.
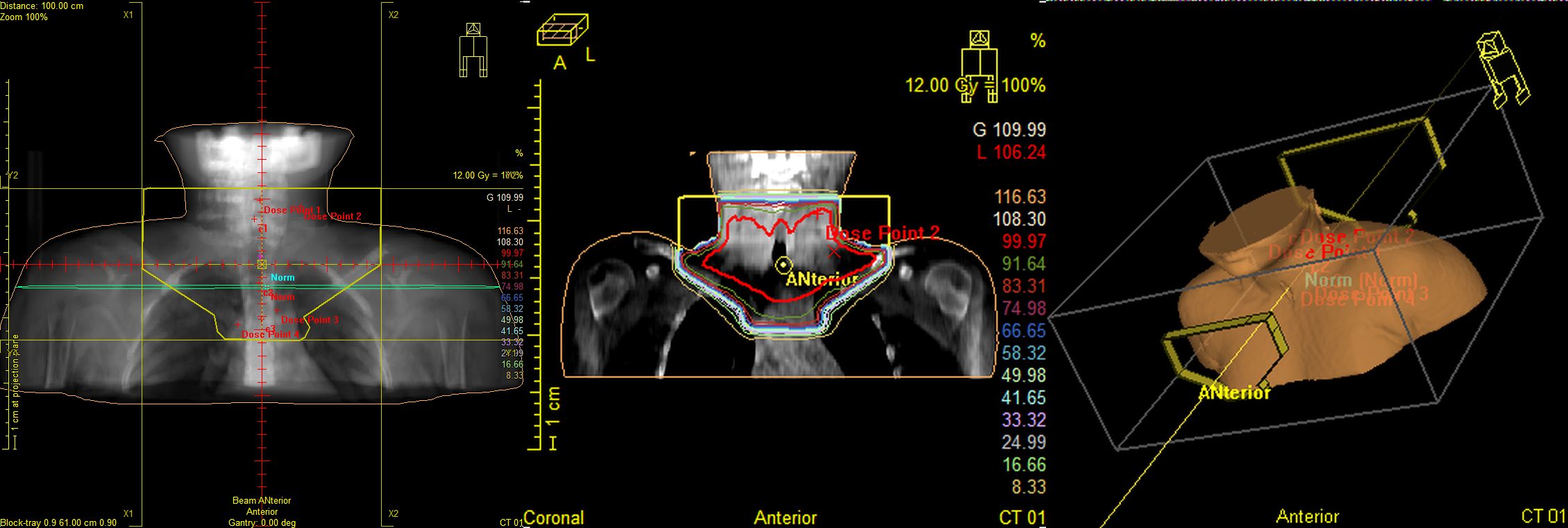
Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
- Полная ремиссия — полный регресс всех признаков заболевания (клинических, гематологических и других проявлений болезни) по данным визуализирующих методов обследования, определяемая дважды с интервалом не менее 4 недель.
- Частичная ремиссия — уменьшение размеров опухолевых образований не менее, чем на 50% на срок от 4 недель при отсутствии новых очагов поражения.
- Стабилизация заболевания – уменьшение размеров опухолевых образований менее, чем на 50% или увеличение их не более, чем на 25% от первоначального объема при отсутствии новых очагов поражения.
- Прогрессирование — появление в процессе лечения новых очагов поражения или увеличение ранее имевшихся более, чем на 25%, а также появление симптомов интоксикации.
- Рецидив — появление новых очагов поражения после достижения полной ремиссии.
Диспансерное наблюдение
Наблюдение детей и подростков с лимфомой Ходжкина проводится в течение не менее 3-х лет после завершения лечебной программы.
В первом квартале пациент обследуется каждый месяц, в последующие 9 месяцев – каждый квартал и в последующие годы – раз в полгода.
Лимфома Ходжкина относится к числу наиболее излечиваемых онкологических заболеваний и около 80% пациентов живут более 10 лет после окончания лечения.

Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Читайте также:

