Лимфатический лейкоз острой формы в возрасте 65 лет
Острый лимфолейкоз – одна из разновидностей опухолей крови, злокачественное заболевание, при котором нормальная ткань красного костного мозга замещается опухолевой, происходит активное разрастание незрелых предшественников лимфоцитов – лимфобластов.
Клетки-лимфоциты: строение, функции, виды, где и как образуются.
Лимфоциты – клетки иммунной системы, которые отвечают за защиту организма от чужеродных веществ, вирусов, бактерий. Лимфоциты являются разновидностью белых кровяных телец – лейкоцитов.
Виды лимфоцитов:
Каждый лимфоцит, который выходит в кровь, является окончательной стадией деления ряда клеток, находящихся в органах кроветворения. Зрелые лимфоциты больше не могут размножаться и трансформироваться в другие клетки – их развитие завершено.
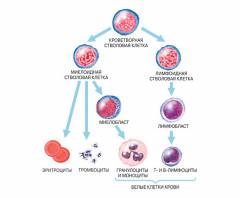
Стадии образования лимфоцитов:
Причины возникновения острых лимфолейкозов

Первоначальной причиной развития заболевания является мутация, в результате которой в красном костном мозге возникает злокачественная лимфобластная клетка. Считается, что она присутствует в организме ребенка еще до рождения. Но для развития лимфолейкоза этого обычно недостаточно.
На организм должны подействовать другие негативные факторы:
- Хромосомные заболевания. Представляют собой нарушения количества и структуры хромосом. Например, дети, страдающие болезнью Дауна, имеют в 40 раз более высокий риск развития лимфолейкоза в возрасте до 4 лет.
- Действие радиации. Ученые обнаружили более высокую распространенность лимфобластных лейкозов среди следующих групп людей:
- работники, обслуживающие оборудование, излучающее радиацию;
- жители Японии, ставшие в свое время жертвами бомбардировок Хиросимы и Нагасаки;
- жители Украины, ставшие жертвами аварии на Чернобыльской АЭС и те, кто на данный момент проживают на территориях с повышенным радиационным фоном;
- больные со злокачественными опухолями, прошедшие курс лучевой терапии;
- дети, матери которых во время беременности проходили рентгеновское исследование (риск увеличивается незначительно, но повышается с каждой новой процедурой).
- Канцерогены. Существует большое количество токсичных веществ, попадание которых в организм повышает риск развития любых опухолей.
- Инфекции. На данный момент неизвестно, какие вирусы или бактерии могут провоцировать развитие лимфобластных лейкозов. Некоторые ученые считают, что играет роль не сама инфекция, а неправильный ответ на неё со стороны иммунной системы.
Проявления острого лимфолейкоза
Патологические изменения в организме при остром лимфобластном лейкозе, с которыми связаны все симптомы:
- Наличие опухолевой ткани. Фактически в красном костном мозге растет злокачественная опухоль.
- Нарушение кроветворения. В лимфоидных органах разрастается клон опухолевых клеток, и они вытесняют нормальную ткань. В итоге резко падает производство других видов лейкоцитов, эритроцитов, тромбоцитов.

Симптомы острого лимфолейкоза:
- Слабость, повышенная утомляемость, недомогание.
- Снижение аппетита.
- Повышение температуры тела без видимой причины.
- Бледность. Все вышеперечисленные симптомы возникают из-за анемии (уменьшение количества красных кровяных телец, - эритроцитов), интоксикации.
- Боли в руках, ногах, позвоночнике. Возникают из-за разрастания опухолевой ткани в красном костном мозге.
- Увеличение лимфатических узлов. Их можно прощупать под кожей, а иногда они хорошо заметны во время осмотра.
- Повышенная кровоточивость. Возникают кровоизлияния под кожей, во внутренних органах. После порезов кровь останавливается медленнее. Это происходит из-за снижения в крови количества тромбоцитов, которые отвечают за свертывание крови.
- Признаки поражения головного мозга: головные боли, тошнота и рвота, повышенная раздражительность. При остром лимфобластном лейкозе возникают очаги кроветворения вне красного костного мозга – они могут располагаться в нервной системе.
Диагностика острого лимфобластного лейкоза

Как правило, впервые подозрение на острый лимфолейкоз возникает у терапевта, когда обнаруживаются соответствующие патологические изменения в общем анализе крови. После этого пациента обычно направляют в гематологическую клинику для дальнейшего обследования и установления точного диагноза.
Исследования, которые назначаются при подозрении на острый лимфолейкоз:
У 10% больных с острым лимфолейкозом картина крови нормальна – у них часто не удается заподозрить заболевание сразу.
У 90% больных выявляются патологические изменения:
- Резкое повышение количества лейкоцитов.
- Изменение соотношения разных видов лейкоцитов: число лимфоцитов резко возрастает, а других видов – уменьшается. Обнаруживаются молодые, незрелые лимфоциты, которых в норме не должно быть.
- Снижение числа эритроцитов и гемоглобина – анемия.
- Снижение числа тромбоцитов.
- Повышение скорости оседания эритроцитов.

Исследования красного костного мозга:
- Миелограмма: подсчет количества разных типов клеток под микроскопом. Помогает обнаружить злокачественные бластные клетки.
- Цитохимические реакции. Специальные химические реакции, которые помогают различить бластные клетки, характерные для лимфобластного или нелимфобластного лейкоза.
- Иммунофенотипирование. Специальные иммунологические реакции, которые помогают установить тип бластных клеток в опухоли.
- Цитогенетическое исследование. Помогает обнаружить поломки в хромосомах, которые могли стать причиной развития заболевания.
- Полимеразная цепная реакция (ПЦР). Помогает точно установить мутации, которые могли привести к возникновению лейкоза.

Лечение острого лимфолейкоза
Химиопрепараты представляют собой лекарственные средства, которые тормозят рост опухоли и уничтожают опухолевые клетки. Препараты и их дозировки подбирают строго индивидуально, в зависимости от некоторых факторов:
- Вид лимфолейкоза, особенности опухолевых клеток.
- Общее состояние организма больного. Оценивается по специальным формулам:
- Индекс Карновского. Может быть равен от 1 до 100%:
- 100%-80% - физическая активность нормальная, больному не нужен специальный уход;
- 70%-50% - активность ограничена, но больной может обслуживать себя сам;
- 40%-10% - больной нуждается в постоянном уходе или должен быть госпитализирован в стационар.
- Шкала ECOG:
- 0 баллов – активность больного не снижена, соответствует здоровому человеку;
- 1 балл – больной может выполнять сидячую и легкую работу, но не способен на тяжелый труд;
- 2 балла – больной не способен выполнять даже легкую работу, но может самостоятельно себя обслуживать;
- 3 балла – больной проводит половину времени бодрствования в кровати или в кресле, может себя обслуживать лишь частично;
- 4 балла – инвалид, который прикован к креслу или к кровати.
- Индекс Карновского. Может быть равен от 1 до 100%:
- Индекс коморбидности – специальный показатель, который разработан для оценки прогноза у больных, учитывает возраст пациента и наличие сопутствующих заболеваний.
- Личное согласие больного на терапию теми или иными препаратами.
- Радикальная – направлена на достижение стойкого улучшения до полного выздоровления.
- Паллиативная – проводится обычно у пожилых пациентов для облегчения состояния и продления жизни.
Основные химиопрепараты, которые используются для лечения острого лимфолейкоза (строго по назначению врача):
- Цитарабин;
- Даунорабицин (Идарубицин, Доксарубицин);
- Митоксантрон;
- Этопозид;
- Амсакрин;
- 5-азацитидин;
- Флюдарабин;
- Винкристин;
- Циклофосфан;
- Метотрексат;
- L-аспарагиназа.
Химиопрепараты вводят внутривенно и в спинномозговую жидкость (это нужно для профилактики или лечения поражений головного мозга).
После того как отмечается стойкая положительная динамика, химиопрепараты продолжают вводить для закрепления эффекта и предотвращения рецидива.
Сопроводительное лечение дополняет химиотерапию, помогает бороться с симптомами, улучшить состояние больного, восстановить жизненно важные функции.
Трансплантация костного мозга может быть назначена больным с неблагоприятным прогнозом и тем, у кого произошел рецидив.
Во время подготовки к трансплантации проводят обследование больного, подбирают подходящего донора.
Красный костный мозг получают от донора под общим наркозом. Делают несколько пункций крыла подвздошной кости, во время которых при помощи шприца набирают костномозговую ткань.
Больному красный костный мозг вводят внутривенно. Перед этим проводят курс химиотерапии, во время которого стараются максимально уничтожить злокачественные клетки.
После введения трансплантата должно пройти некоторое время для того, чтобы клетки донора осели в красном костном мозге больного и прижились там. В это время у пациента сильно ослаблен иммунитет, имеется повышенный риск развития инфекции, кровотечения. Врач должен постоянно контролировать состояние больного.
Течение острого лимфолейкоза. Прогноз.
Острый лимфолейкоз обычно имеет более благоприятный прогноз по сравнению с другими видами острых лейкозов. В зависимости от вида и тяжести течения заболевания, 40%-80% больных выживают в течение 5 лет. Если во время обследования при этом не обнаруживаются патологические изменения, то можно говорить о выздоровлении.
У детей прогноз более благоприятный.
Стадии острого лимфолейкоза:
- Первая атака. Так условно называют стадию, во время которой пациент впервые обратился к врачу, были обнаружены изменения в анализах крови, проведено исследование и впервые установлен диагноз.
- Ремиссия. Улучшение состояния и положительная динамика анализов в ходе лечения. Если ремиссия продолжается более 5 лет – диагностируется выздоровление.
- Рецидив – повторное возникновение симптомов лейкоза и изменений в анализах после ремиссии.
- Резистентность. Состояние, когда проведено два курса химиотерапии, но положительных сдвигов нет.
- Ранняя смертность. Наиболее неблагоприятный вариант течения острого лимфобластного лейкоза, когда больной погибает во время первого или второго курса химиотерапии.
- Количество лейкоцитов в крови. Чем оно выше, тем хуже прогноз. Если их более 100*10 9 /л, то прогноз крайне неблагоприятен.
- Возраст больного. Дети в возрасте 2-6 лет имеют самые высокие шансы на выздоровление. В возрасте 55-60 лет шансы самые низкие.
- Содержание лактатдегидрогеназы (ЛДГ) в крови. Чем оно выше, тем хуже прогноз. При показателях более 1000 ЕД/л прогноз крайне неблагоприятен.
Что такое острый лимфобластный лейкоз?
Острый лимфобластный лейкоз (или острый лимфолейкоз, сокр. ОЛЛ) — это опасное для жизни заболевание, при котором клетки, в нормальных условиях развивающиеся в лимфоциты, становятся злокачественными и быстро замещают нормальные клетки в костном мозге.
- В связи с недостатком нормальных клеток крови у больных могут появляться такие симптомы, как повышение температуры, слабость и бледность.
- Как правило, в таких случаях выполняются анализы крови и исследование костного мозга.
- Проводится химиотерапия, которая часто оказывается эффективной.
Острый лимфолейкоз (ОЛЛ) встречается у больных любого возраста, но является самым распространенным типом онкологических заболеваний у детей и составляет 75% всех случаев лейкоза у детей до 15 лет. ОЛЛ наиболее часто поражает детей младшего возраста (от 2 до 5 лет). Среди людей среднего возраста это заболевание встречается немного чаще, чем у больных старше 45 лет.
При ОЛЛ очень незрелые лейкозные клетки скапливаются в костном мозге, разрушая и замещая клетки, которые производят нормальные клетки крови. Лейкозные клетки переносятся с кровотоком в печень, селезенку, лимфатические узлы, головной мозг и яички, где могут продолжать расти и делиться. При этом клетки ОЛЛ могут скапливаться в любой части организма. Они могут проникать в оболочки, покрывающие головной и спинной мозг (лейкозный менингит), и приводить к анемии, печеночной и почечной недостаточности и повреждению других органов.
Симптомы острого лимфобластного лейкоза

Ранние симптомы ОЛЛ возникают в результате неспособности костного мозга вырабатывать достаточное количество нормальных клеток крови.
- Повышение температуры и чрезмерное потоотделение могут указывать на наличие инфекции. Высокий риск инфекции связан со слишком малым количеством нормальных лейкоцитов.
- Слабость, утомляемость и бледность, свидетельствующие об анемии, могут появляться из-за недостаточного количества эритроцитов. У некоторых больных может наблюдаться затрудненное дыхание, учащенное сердцебиение и боль в груди.
- Быстро появляющиеся кровоподтеки и кровотечения, иногда в форме носовых кровотечений или кровотечений из десен, возникают из-за слишком малого количества тромбоцитов. В некоторых случаях может возникать кровоизлияние в головной мозг или внутрибрюшное кровотечение.
При проникновении лейкозных клеток в другие органы возникают соответствующие симптомы.
- Лейкозные клетки в головном мозге могут вызывать головные боли, рвоту, инсульт и нарушения зрения, равновесия, слуха и лицевых мышц.
- Лейкозные клетки в костном мозге могут приводить к болям в костях и суставах.
- Если лейкозные клетки вызывают увеличение печени и селезенки, может появляться ощущение переполнения желудка и в некоторых случаях боль.
Причины острого лимфобластного лейкоза
Основная причина ОЛЛ остается неизвестной, но существуют факторы риска, которые могут быть экологическими или вторичными по отношению к наследственным и/или приобретенным предрасполагающим условиям. Факторами риска окружающей среды являются прошлое облучение ионизирующим излучением, химическими веществами (бензол, гербициды и пестициды) и химиотерапевтическими агентами.
К наследственным предрасполагающим состояниям относятся синдром Дауна, наследственные расстройства, характеризующиеся дефектом процессов репарации ДНК и регуляции клеточного цикла (анемия Фанкони, синдром Блума и атаксия-телеангиэктазия), наследственные расстройства, характеризующиеся изменением передачи сигнала в процессах пролиферация клеток и апоптоз (синдром Костмана, синдром Швахмана–Даймонда, анемия Даймонда–Блекфена и нейрофиброматоз типа I) и синдром Ли-Фраумени.
Существуют также приобретенные предрасполагающие состояния, такие как апластическая анемия, пароксизмальная ночная гемоглобинурия и миелодиспластический синдром.
Диагностика
Первые признаки острого лимфобластного лейкоза можно обнаружить при помощи анализов крови, таких, как общий анализ крови. Общее количество лейкоцитов может быть сниженным, нормальным или повышенным, но количество эритроцитов и тромбоцитов почти всегда оказывается сниженным. Кроме того, в крови обнаруживаются очень незрелые лейкоциты (бласты).
Чтобы подтвердить диагноз и отличить ОЛЛ от других типов лейкозов, практически во всех случаях проводится исследование костного мозга. Бласты анализируют на наличие хромосомных аномалий, что помогает врачам определить точный тип лейкоза и подобрать подходящие препараты для лечения.
Анализы крови и мочи назначаются для выявления других отклонений, включая электролитные нарушения.
Также могут потребоваться визуализирующие исследования. При выявлении симптомов, позволяющих заподозрить наличие лейкозных клеток в головном мозге, проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Для выявления лейкозных клеток в области вокруг легких может выполняться КТ органов грудной клетки. При увеличении внутренних органов могут проводиться КТ, МРТ или ультразвуковое исследование брюшной полости. Перед началом химиотерапии может быть выполнена эхокардиография (ультразвуковое исследование сердца), поскольку иногда химиотерапия оказывает отрицательное воздействие на сердце.
Лечение острого лимфобластного лейкоза
Лечение ОЛЛ включает:
- химиотерапию;
- другие препараты, такие как иммунотерапия и/или таргетная терапия;
- в редких случаях трансплантация стволовых клеток или лучевая терапия.
Химиотерапия является высокоэффективной и состоит из следующих фаз:
- индукция;
- лечение головного мозга;
- консолидация и интенсификация;
- поддерживающая терапия.
Индукционная химиотерапия — это первая фаза лечения. Задача индукционной терапии состоит в достижении состояния ремиссии посредством уничтожения лейкозных клеток, что восстанавливает способность нормальных клеток развиваться в костном мозге. В некоторых случаях требуется пребывание в больнице в течение нескольких дней или недель (это зависит от того, насколько быстро восстанавливается костный мозг).
Применяется одна из нескольких комбинаций лекарственных препаратов, дозы которых вводятся повторно в течение нескольких дней или недель. Выбор конкретной комбинации зависит от результатов диагностических анализов. Одна из комбинаций состоит из преднизона (кортикостероида), принимающегося внутрь, и еженедельных доз винкристина (химиотерапевтического препарата), назначаемого вместе с препаратом антрациклина (обычно даунорубицином), аспарагиназой и иногда циклофосфамидом, для внутривенного введения. У некоторых пациентов с острым лимфолейкозом могут использоваться новые препараты, такие как иммунотерапия (лечение, которое использует собственную иммунную систему человека для уничтожения опухолевых клеток) и таргетная терапия (препараты, которые атакуют внутренние биологические механизмы опухолевых клеток).
Лечение головного мозга обычно начинается во время индукции и может продолжаться на всех этапах лечения. Поскольку ОЛЛ часто распространяется и на головной мозг, эта фаза также направлена на лечение лейкоза, уже распространившегося в головной мозг, либо на профилактику распространения лейкозных клеток в головной мозг. Для воздействия на лейкозные клетки в слоях ткани, покрывающих головной и спинной мозг (мозговых оболочках), применяются лекарственные препараты, такие, как метотрексат, цитарабин, кортикостероиды или их комбинации, которые обычно вводятся прямо в спинномозговую жидкость, либо высокие дозы этих препаратов могут вводиться внутривенно. Такая химиотерапия может проводиться в сочетании с лучевой терапией головного мозга.
В фазе консолидации и интенсификации продолжается лечение заболевания костного мозга. Дополнительные химиотерапевтические препараты или те же препараты, что и во время фазы индукции, могут применяться несколько раз за период, который продолжается в течение нескольких недель. Некоторым больным с высоким риском рецидива в связи с определенными хромосомными изменениями в лейкозных клетках назначают пересадку стволовых клеток после достижения ремиссии.
Дальнейшая поддерживающая химиотерапия, которая обычно заключается в приеме меньшего количества препаратов (в некоторых случаях в меньших дозах), продолжается, как правило, в течение 2–3 лет.
Пожилые люди с ОЛЛ могут быть не способны перенести интенсивную схему лечения, используемую у молодых людей. У таких больных может быть использован более щадящий вариант лечения с применением только режимов индукционной терапии (без последующей консолидации, интенсификации или поддерживающей терапии). Иногда у некоторых пожилых людей может назначаться иммунотерапия или более щадящая форма трансплантации стволовых клеток.
Во время всех вышеуказанных фаз для лечения анемии и предотвращения кровотечений может потребоваться переливание крови и тромбоцитов, а для лечения инфекций — прием противомикробных препаратов. Чтобы помочь избавить организм от вредных веществ (таких как мочевая кислота), которые образуются при разрушении лейкозных клеток, могут проводиться внутривенные вливания жидкостей и лечение препаратами аллопуринол либо расбуриказа.
Лейкозные клетки могут начать появляться снова (такое состояние называют рецидивом). Часто они образуются в крови, костном мозге, головном мозге или яичках. Раннее повторное появление таких клеток в костном мозге является особенно серьезным. Химиотерапия проводится еще раз, и, хотя многим больным помогает такое повторное лечение, существует большая вероятность повторного рецидива заболевания, особенно у детей первого года жизни и взрослых. Если лейкозные клетки повторно появляются в головном мозге, химиотерапевтические препараты 1 или 2 раза в неделю вводятся в спинномозговую жидкость. Если лейкозные клетки повторно появляются в яичках, то наряду с химиотерапией проводится лучевая терапия на область яичек.
У некоторых пациентов с рецидивирующим ОЛЛ используются новые перспективные методы лечения с использованием моноклональных антител (белков, которые специфически связываются с лейкозными клетками, маркируя их для уничтожения). Еще более новая терапия, которую можно применять у некоторых пациентов с рецидивом острого лимфобластного лейкоза, называется Т-клеточная терапия с химерным антигенным рецептором (CAR-T). Эта терапия предусматривает модификацию определенного вида лимфоцитов (Т-лимфоцитов, также называемых Т-клетками) от больного лейкозом таким образом, чтобы эти новые Т-лимфоциты лучше распознавали и атаковали лейкозные клетки.
После рецидива у больных, неспособных перенести пересадку стволовых клеток, дополнительная терапия часто оказывается плохо переносимой и неэффективной и обычно приводит к серьезному ухудшению самочувствия. Тем не менее, могут случаться ремиссии. В отношении пациентов, которым не помогает лечение, должен рассматриваться вариант ухода за неизлечимо больными людьми.
Прогноз жизни
До появления лечения большинство больных с острым лимфолейкозом умирали в течение нескольких месяцев с момента постановки диагноза. Теперь ОЛЛ удается излечить примерно у 80% детей и у 30–40% взрослых. У большинства больных первый курс химиотерапии позволяет взять заболевание под контроль (полная ремиссия). Лучшие прогнозы на излечение имеются у детей в возрасте 3-9 лет. Прогнозы для детей первого года жизни и пожилых больных менее благоприятны. Количество лейкоцитов на момент установления диагноза, наличие или отсутствие распространения лейкоза в головной мозг и хромосомные аномалии в лейкозных клетках также влияют на результат лечения.
Острый лейкоз – онкологическое заболевание кроветворной системы. Субстрат опухоли при лейкозах составляют бластные клетки.

Все клетки крови происходят из одного источника – стволовых клеток. В норме они созревают, проходя дифференцирование и развиваясь по пути миелопоэза (ведет к образованию эритроцитов, лейкоцитов, тромбоцитов) или лимфопоэза (ведет к образованию лимфоцитов). При лейкозах же стволовая клетка крови мутирует в костном мозге на ранних этапах дифференцирования и в дальнейшем не может завершить развитие по одному из физиологических путей. Она начинает неконтролируемо делиться и образует опухоль. Со временем патологические незрелые клетки вытесняют нормальные клетки крови.
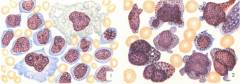
Исследование красного костного мозга – самый главный и точный метод диагностики острого лейкоза. Для заболевания характерна специфическая картина – увеличение уровня бластных клеток и угнетение образования эритроцитов.
Синонимы: острая лейкемия, рак крови, белокровие.
Причины и факторы риска
Точные причины возникновения лейкоза не известны, но установлен ряд факторов, способствующих его развитию:
- радиотерапия, радиационное облучение (об этом говорит массивный рост лейкоза на территориях, где проводилось тестирование ядерного оружия или в местах техногенных ядерных катастроф);
- вирусные инфекции, угнетающие иммунную систему (Т-лимфотропный вирус, вирус Эпштейна – Барр и др.);
- влияние агрессивных химических соединений и некоторых лекарственных средств;
- табакокурение;
- стрессы, депрессия;
- наследственная предрасположенность (если один из членов семьи страдает от острой формы лейкоза, риск проявления его у близких увеличивается);
- неблагоприятная экологическая обстановка.
Формы заболевания
В зависимости от скорости размножения злокачественных клеток лейкоз классифицируют на острый и хронический. В отличие от других заболеваний острый и хронический являются разными типами лейкоза и не переходят один в другой (т. е. хронический лейкоз не продолжение острого, а отдельный вид заболевания).
Острые лейкозы подразделяют в соответствии с видом раковых клеток на две большие группы: лимфобластные и нелимфобластные (миелоидные), которые дальше делятся на подгруппы.

Лимфобластный лейкоз в первую очередь поражает костный мозг, далее – лимфатические узлы, вилочковую железу, лимфатические узлы и селезенку.
В зависимости от того, какие клетки-предшественники лимфопоэза преобладают, острый лимфобластный лейкоз может иметь следующие формы:
- пре-В-форма – преобладают предшественники B-лимфобластов;
- В-форма – преобладают B-лимфобласты;
- пре-Т-форма – преобладают предшественники Т-лимфобластов;
- Т-форма – преобладают Т-лимфобласты.
Средняя продолжительность лечения при остром лейкозе составляет два года.
При нелимфобластном лейкозе прогноз более благоприятен, чем при лимфобластном. Злокачественные клетки так же сначала поражают костный мозг, и только на поздних стадиях затрагивают селезенку, печень и лимфоузлы. Нередко при данной форме лейкоза страдает и слизистая оболочка желудочно-кишечного тракта, что приводит к серьезным осложнениям вплоть до язвенных поражений.
Острые нелимфобластные или, как их еще называют, миелоидные лейкозы, подразделяются на следующие формы:
- острый миелобластный лейкоз – характерно появление большого количества предшественников гранулоцитов;
- острый монобластный и острый миеломонобластный лейкозы – в основе лежит активное размножение монобластов;
- острый эритробластный лейкоз – характеризуется повышением уровня эритробластов;
- острый мегакариобластный лейкоз – развивается вследствие активного размножения предшественников тромбоцитов (мегакариоцитов).
В отдельную группу выделяются острые недифференцированные лейкозы.
Стадии заболевания
Клиническим проявлениям предшествует первичный (латентный) период. В этом периоде лейкоз, как правило, протекает незаметно для пациента, не имея выраженных симптомов. Первичный период может длиться от нескольких месяцев до нескольких лет. На протяжении этого времени первая переродившаяся клетка размножается до такого объема, которое вызывает угнетение нормального кроветворения.
С появлением первых клинических проявлений заболевание переходит в начальную стадию. Симптомы ее не отличаются специфичностью. На этой стадии исследование костного мозга более информативно, чем анализ крови, обнаруживается повышенный уровень бластных клеток.
На стадии развернутых клинических проявлений появляются истинные симптомы заболевания, которые обусловлены угнетением кроветворения и появлением в периферической крови большого количества незрелых клеток.
Современное лечение химиопрепаратами обеспечивает 5 лет без рецидива у детей в 50–80% случаев. При отсутствии рецидива в течение 7 лет есть шанс на полное излечение.
В этой стадии выделяют следующие варианты течения заболевания:
- пациент не предъявляет жалоб, выраженная симптоматика отсутствует, но в анализе крови обнаруживаются признаки лейкоза;
- у пациента отмечается значительное ухудшение самочувствия, но нет выраженных изменений со стороны периферической крови;
- и симптоматика, и картина крови говорят об остром лейкозе.
Ремиссия (период стихания обострения) может быть полной и неполной. О полной ремиссии можно говорить при отсутствии симптомов острого лейкоза и бластных клеток в крови. Уровень бластных клеток в костном мозге не должен превышать 5%.
При неполной же ремиссии происходит временное стихание симптоматики, однако уровень бластных клеток в костном мозге не уменьшается.
Рецидивы острого лейкоза могут возникать как в костном мозге, как и вне его.
Последней, самой тяжелой стадией течения острого лейкоза является терминальная. Она характеризуется большим количеством незрелых лейкоцитов в периферической крови и сопровождается угнетением функций всех жизненно важных органов. На этой стадии заболевание практически неизлечимо и чаще всего заканчивается летальным исходом.
Симптомы острого лейкоза
Симптомы острого лейкоза проявляются анемическим, геморрагическим, инфекционно-токсическим и лимфопролиферативным синдромами. Каждая из форм заболевания имеет свои особенности.

Для острого миелобластного лейкоза характерно небольшое увеличение селезенки, поражение внутренних органов тела и повышенная температура тела.
При развитии лейкозного пневмонита очаг воспаления находится в легких, главные симптомы в таком случае – кашель, одышка и повышение температуры тела. У четверти больных с миелобластным лейкозом наблюдают лейкозный менингит с жаром, головной болью и ознобами.
По статистике, безрецидивная выживаемость после трансплантации костного мозга составляет от 29 до 67% в зависимости от вида лейкоза и некоторых других факторов.
На поздней стадии может развиться почечная недостаточность, вплоть до полной задержки мочи. В терминальной стадии заболевания на коже появляются розовые или светло-коричневые образования – лейкемиды (лейкозы кожи), а печень становится более плотной и увеличивается. Если лейкоз затронул органы желудочно-кишечного тракта, наблюдаются сильные абдоминальные боли, вздутие живота и жидкий стул. Могут образоваться язвы.
Для лимфобластной формы острого лейкоза характерно значительное увеличение селезенки и лимфатических узлов. Увеличенные лимфоузлы становятся заметными в надключичной области, сначала с одной стороны, а потом с обеих. Лимфатические узлы уплотняются, не вызывают болезненных ощущений, но могут затронуть соседние органы.
При увеличении лимфоузлов, расположенных в районе легких, появляется кашель и одышка. Поражение мезентериальных лимфатических узлов в брюшной полости может вызывать сильные боли в животе. У женщин могут наблюдаться уплотнение и боли в яичниках, чаще с одной стороны.
При остром эритромиелобластном лейкозе на первое место выходит анемический синдром, который характеризуется снижением гемоглобина и эритроцитов в крови, а также повышенной утомляемостью, бледностью и слабостью.
Особенности протекания острого лейкоза у детей
У детей острые лейкозы составляют 50% от всех злокачественных болезней, и именно они являются наиболее частой причиной детской смертности.
Прогноз острого лейкоза у детей зависит от нескольких факторов:
- возраст ребенка на момент возникновения лейкоза (наиболее благоприятный у детей от двух до десяти лет);
- стадия заболевания на момент диагностики;
- форма лейкоза;
- пол ребенка (у девочек прогноз более благоприятный).
У детей прогноз при остром лейкозе более благоприятен, чем у взрослых, что подтверждается данными статистики.
Если ребенок не получит специфического лечения, вероятен летальный исход. Современное лечение химиопрепаратами обеспечивает 5 лет без рецидива у детей в 50–80% случаев. При отсутствии рецидива в течение 7 лет есть шанс на полное излечение.
Для предупреждения рецидива детям с острым лейкозом нежелательно проводить физиотерапевтические процедуры, подвергаться интенсивной инсоляции и менять климатические условия проживания.
Диагностика острого лейкоза
Нередко острый лейкоз обнаруживается по результатам анализа крови при обращении пациента по другому поводу – в лейкоцитарной формуле обнаруживается так называемый бластный криз, или лейкоцитарный провал (отсутствие промежуточных форм клеток). Также наблюдаются изменения и в периферической крови: в большинстве случаев у пациентов с острым лейкозом развивается анемия с резким показателем снижения эритроцитов и гемоглобина. Отмечается падение уровня тромбоцитов.
Что касается лейкоцитов, то здесь может наблюдаться два варианта: как лейкопения (снижение уровня лейкоцитов в периферической крови), так и лейкоцитоз, (повышение уровня этих клеток). Как правило, в крови обнаруживаются и патологические незрелые клетки, однако они могут отсутствовать, их отсутствие не может являться поводом для исключения диагноза острого лейкоза. Лейкоз, при котором в крови обнаруживается большое количество бластных клеток, называется лейкемическим, а лейкоз с отсутствием бластных клеток – алейкемическим.
Исследование красного костного мозга – самый главный и точный метод диагностики острого лейкоза. Для заболевания характерна специфическая картина – увеличение уровня бластных клеток и угнетение образования эритроцитов.
В отличие от других заболеваний острый и хронический являются разными типами лейкоза и не переходят один в другой (т. е. хронический лейкоз не продолжение острого, а отдельный вид заболевания).
Другим важным диагностическим методом является трепанобиопсия кости. Срезы костей направляют на биопсию, которая позволяет выявить бластную гиперплазию красного костного мозга и таким образом подтвердить заболевание.
Лечение острого лейкоза
Лечение острого лейкоза зависит от нескольких критериев: от возраста пациента, его состояния, стадии заболевания. План лечения составляется для каждого пациента индивидуально.
В основном заболевание лечится при помощи химиотерапии. При ее неэффективности прибегают к трансплантации костного мозга.

Химиотерапия состоит из двух последовательных шагов:
- этап индукции ремиссии – добиваются уменьшения бластных клеток в крови;
- этап консолидации – необходим для уничтожения оставшихся раковых клеток.
Далее может последовать реиндукция первого шага.
Средняя продолжительность лечения при остром лейкозе составляет два года.
Трансплантация костного мозга обеспечивает больному здоровые стволовые клетки. Трансплантация состоит из нескольких этапов.
- Поиск совместимого донора, забор костного мозга.
- Подготовка пациента. В ходе подготовки проводят иммуносупрессивную терапию. Ее цель – уничтожение лейкозных клеток и подавление защитных сил организма, чтобы риск отторжения трансплантата был минимальным.
- Собственно трансплантация. Процедура напоминает переливание крови.
- Приживление костного мозга.
Чтобы трансплантированный костный мозг полностью прижился и стал выполнять все свои функции, требуется около года.
По статистике, безрецидивная выживаемость после трансплантации костного мозга составляет от 29 до 67% в зависимости от вида лейкоза и некоторых других факторов.
Возможные осложнения и последствия
Острый лейкоз может спровоцировать разрастание раковых опухолей в местах скопления лимфоузлов, геморрагический синдром и анемию. Осложнения острого лейкоза бывают опасными и часто заканчиваются летальным исходом.
Прогноз при остром лейкозе
У детей прогноз при остром лейкозе более благоприятен, чем у взрослых, что подтверждается данными статистики.
При нелимфобластном лейкозе прогноз более благоприятен, чем при лимфобластном.
При лимфобластном лейкозе пятилетняя выживаемость у детей составляет 65–85%, у взрослых – от 20 до 40%.
Острый миелобластный лейкоз более опасен, показатель пятилетней выживаемости у пациентов младшего возраста составляет 40–60%, а у взрослых – всего 20%.
Профилактика
Для острого лейкоза не существует специфической профилактики. Необходимо регулярно посещать врача и своевременно проходить все необходимые обследования в случае появления подозрительных симптомов.
Видео с YouTube по теме статьи:
Читайте также:

