Лейкозы развиваются выражении иммунодепрессии
| 1) дефицит T-лимфоцитов: хелперов и киллеров | 2) значительное уменьшение количества гранулоцитов |
| 3) снижение фагоцитарной активности гранулоцитов | 4) нарушение эмиграции гранулоцитов |
| 5) снижение фагоцитарной активности макрофагов | 6) снижение количества B-лимфоцитов |
| 7) избыток T-лимфоцитов–хелперов | 8) повышение титра IgА |
Снижение эффективности иммунитета при хронических лимфолейкозах является результатом: (3)
| 1) подавления интенсивности бласттрансформации лимфоцитов | 2) увеличения числа T-лимфоцитов |
| 3) снижения синтеза Ig опухолевыми лимфоцитами | 4) уменьшения титра Ig, синтезируемых нормальными лимфоцитами |
| 5) внекостномозгового метастазирования лейкозных клеток | 6) повышения титра антиэритроцитарных АТ |
XX. ТИПОВЫЕ ФОРМЫ ПАТО ЛОГИИ СИСТЕМЫ ТРОМБОЦИТОВ. НАРУШЕНИЯ ГЕМОСТАЗА
К эндогенным антикоагулянтам относятся: (4)
| 1) антитромбин III | 2) гепарин |
| 3) тромбоксан А2 | 4) простациклин |
| 5) протеин S | 6) протеин С |
| 7) плазмин | 8) NO |
Агрегации тромбоцитов препятствуют: (2)
| 1) серотонин | 2) фибриноген |
| 3) тромбоксан А2 | 4) простациклин |
| 5) АТФ | 6) стрептокиназа |
| 7) урокиназа | 8) NO |
Эндогенными веществами, вызывающими агрегацию тромбоцитов, являются: (4)
| 1) АТФ | 2) адреналин |
| 3) тромбин | 4) тромбоксан А2 |
| 5) протромбин | 6) NO |
| 7) простациклин | 8) тромбомодулин |
Высокий риск развития тромботического синдрома наблюдается при таких болезнях, синдромах и состояниях как: (5)
| 1) нефротический синдром | 2) застойная сердечная недостаточность |
| 3) злокачественные опухоли с диссеминированными метастазами | 4) беременность |
| 5) печёночная недостаточность | 6) атеросклероз |
| 7) ночная пароксизмальная гемоглобинурия | 8) гипертиреоз |
Риск тромботического синдрома существенно возрастает у больных со следующими генетическими дефектами: (5)
| 1) дефицит протеина С | 2) недостаточность ингибитора плазмина |
| 3) недостаточность тканевого активатора плазминогена | 4) мутация гена фактора V коагуляционной системы |
| 5) синтез аномального плазминогена | 6) недостаточность фактора фон Виллебранда |
| 7) дефицит протеина S |
6. Для тромбастении Глянцманна характерно: (1)
| 1) сниженный синтез тромбоксана А2 | 2) дефицит рецептора Ia/IIb (к коллагену) |
| 3) дефект рецептора Ib/IX (к фактору фон Виллебранда) | 4) дефицит рецептора IIb/IIIa (к фибриногену |
| 5) ослабление ретракции сгустка крови в процессе тромбообразования | 6) снижение числа пуринергических рецепторов на тромбоцитах |
| 7) дефект системы актомиозина тромбоцитов |
Тромбоцитопения – это снижение количества тромбоцитов в крови ниже: (1)
| 1) 250 | 2) 150 |
| 3) 120 | 4) 100 |
| 5) 50 |
Спонтанные кровотечения, как правило, возникают при числе тромбоцитов в периферической крови: (1)
| 1) 100–120 | 2) 50–100 |
| 3) 20–50 | 4) 9 /л |
Нетромбоцитопеническая пурпура может возникать при: (3)
| 1) остром миелолейкозе | 2) менингококковом сепсисе |
| 3) цинге | 4) синдроме Иценко‑Кушинга |
| 5) гемофилии А | 6) В12- и фолиеводефицитной анемии |
| 7) апластической анемии |
Адгезия тромбоцитов к сосудистой стенке усиливается при: (2)
| 1) повреждении эндотелия | 2) высвобожденииАДФ из тромбоцитов |
| 3) высвобождении фибриногена из тромбоцитов | 4) обнажении коллагена субэндотелиального слоя |
| 5) высвобождении простациклина из эндотелиальных клеток | 6) высвобождении тромбоксана А2 из тромбоцитов |
| 7) образовании активного тромбина |
Для тяжёлых форм гемофилии А и В характерно: (5)
| 1) уровень факторов VIII и IX в плазме составляет 10–20% по сравнению с нормой | 2) уровень факторов VIII и IX в плазме равен 30–50% по сравнению с нормой |
| 3) уровень факторов VIII и IX в плазме достигает 5% и ниже по сравнению с нормой | 4) гемартрозы крупных суставов |
| 5) подкожные и внутримышечные гематомы | 6) частые носовые кровотечения |
| 7) длительное кровотечение после удаления зубов, хирургических операций, травм (иногда с летальным исходом) | 8) частые кровоизлияния в мелкие суставы кистей и стоп |
12. Наиболее частыми причинами ДВС‑синдрома являются: (6)
13. ДВС‑синдром характеризуется: (5)
| 1) тромбоцитопенией | 2) гипофибриногенемией |
| 3) низким уровнем продуктов фибринолиза | 4) повышенным уровнем антитромбина III |
| 5) снижением содержания плазминогена | 6) низким содержанием факторов II, V, VIII |
| 7) повышенным уровнем | 8) гемоглобинемией |
Условиями (но не причинами) развити тромбоза являются: (6)
| 1) обнажение субэндотелиального слоя стенки сосуда | 2) тромбоцитоз |
| 3) увеличение вязкости крови | 4) повреждение эндотелия |
| 5) гиперфибриногенемия | 6) полицитемия |
| 7) нарушение ламинарности кровотока | 8) снижение скорости кровотока |
Частыми осложнениями лечения гемофилии А путём переливания крови являются: (3)
Иммунодепрессия может быть отнесена за счет избытка лейкозных антигенов, возрастающего в ходе прогрессирования процесса, гибели массы иммунокомпетентных клеток, конкуренции между вирусом и антигеном на уровне предшественников антителообразующих клеток и подавления активности стволовых клеток.
Совершенно иная картина выявляется в случае, если введению адъюванта на 10-й день предшествует инъекция ЦФ на 3-й день после заражения. В этом случае имеет место подъем иммуноактивности за счет IgG.
Предварительное подавление химиопрепаратом массы клеток-мишеней приводит к значительному снижению размножения вируса и снимает (или резко уменьшает) вызванную вирусом ИС.
Вследствие этого эффект введения ПАФ на 10-й день (в контроле к этому сроку картина запущенного лейкозного процесса) становится сходным с результатом его введения в ранний срок (на 4-й день) после заражения.
При такой комбинации — ЦФ + ПАФ — лейкозный процесс статистически достоверно тормозится.
В результате введения ЦФ после ПАФ индуцируемый ПАФ пик иммунореактивности обрывается. Однако, несмотря на иммунодепрессивное действие, именно этот вариант является оптимальным, обусловливая максимальный тормозящий эффект.
Приведенные данные свидетельствуют о том, что в механизме торможения лейкемогенеза, вызванного BP, у высокочувствительных хозяев — мышей линии BALB/c комбинацией ПАФ с ЦФ, участвуют гуморальные иммунные реакции, стимулируемые ПАФ.
Предварительные результаты показывают, что сходные иммунные сдвиги могут быть получены также при использовании вместо ПАФ вакцины БЦЖ.
Читайте далее:
Для уточнения полученных результатов, поставлен следующий опыт. Фракции сывороток интактных и стимулированных мышей вводили через 24 ч после введения BP по 1,2 мг на мышь. Продолжительность жизни мышей линии BALB/c с лейкозом Раушера при введении им фракций сывороток интактных мышей линии BALB/c и мышей линии BALB/c, инокулированных ВР + ПАФ Группа Средняя продолжительность жизни дни…

Володя П., 7 лет (история болезни № 18018/1974). Болен с июля 1974 г. Поступил в гематологическое отделение Детской клинической больницы № 1 23/Х 1974 г. Клиника и течение заболевания изображены графически. График истории болезни Володи П. График истории болезни Володи П.: а — лейкоциты; б — бласты (тыс.); в — процент бластов в костном мозге….
При исследовании специфического гуморального иммунитета у больных детей получены следующие данные. У 9 из 23 больных, получавших иммунотерапию МРСИ, до начала лечения были положительные ответы; в гуморальной ЦТР с аутологичными лейкозными клетками. У 2 из 9 больных выделенные из их крови фракции 7S-антител в одном случае и 198антител в другом были цитотоксичны к собственным лейкозным…
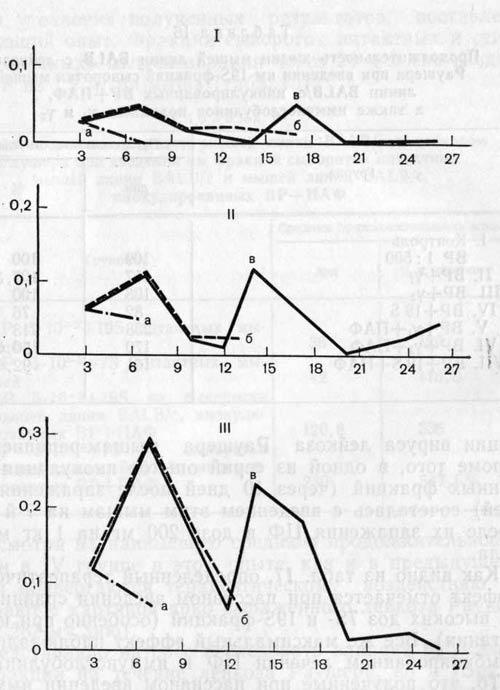
В следующих опытах моделью был избран штамм вирусного PC, сочетающего черты лейкоза и опухолей саркоматозного характера. В качестве фактора, способного сдвинуть баланс антител, использованы фракции сыворотки интактных мышей линии CC57BR/Mv. Фракции введены в двух дозировках — 0,65 и 1,4 мг на мышь. Результаты этих опытов представлены на рисунке. Цитотоксическая активность сыворотки Цитотоксическая активность сыворотки (I)…
Введение больным специфических антител сопровождается положительным клиническим (улучшение самочувствия, уменьшение болевых симптомов, размеров паренхиматозных органов) и гематологическим эффектом (избирательное уменьшение лейкозных клеток в периферическом кровотоке и менее выраженное их разрушение в костном мозге). Выявлена закономерность максимального эффекта препаратов антител на 5 — 6-е сутки после их введения, с полным в каждом втором случае освобождением периферического…
1. Укажите разновидности гемобластозов:
2. Укажите опухоли, относящиеся к гемобластозам:
3. Укажите признаки лейкозов:
+ диффузная опухоль из клеток гемопоэтической ткани костного мозга
– диффузно поражает органы и ткани, содержащие гемопоэтические клетки, до этапа метастазирования
– солидная опухоль из клеток гемопоэтической ткани
+ при метастазировании в лимфоузлы может обусловить развитие лимфосаркомы
4. Укажите признаки гематосаркомы:
– диффузная опухоль из клеток гемопоэтической ткани костного мозга
– диффузно поражает органы и ткани, содержащие гемопоэтические клетки
+ солидная опухоль из кроветворных клеток внекостномозговой гемопоэтической ткани
+ при метастазировании в костный мозг может вызвать лейкоз
– при метастазировании в лимфоузлы может вызвать лейкоз
5. Укажите проявления острых лейкозов, свидетельствующие об их опухолевой природе:
– активация нормальных ростков кроветворной ткани
6. Всегда ли при лейкозах в периферической крови можно обнаружить бластные формы?
7. Назовите факторы вызывающие лейкоз:
+ реципрокная транслокация между хромосомами 22 и 9
– аберрация хромосомы 1
8. Назовите наиболее частые причины смерти при лейкозах:
+ инфильтрация жизненно‑важных органов лейкозными клетками
+ кровоизлияния в жизненно‑важные органы
9. Какие изменения в периферической крови, как правило, характеризуют лейкемоидную реакцию миелоидного типа?
+ нейтрофильный гиперлейкоцитоз со значительным ядерным сдвигом влево (до промиелоцитов и миелобластов)
+ наличие токсогенной зернистости в нейтрофилах
– наличие эозинофильно‑базофильной ассоциации
+ высокая фагоцитарная активность лейкоцитов
10. Наличие каких клеток в периферической крови характерно для хронического миелолейкоза?
+ миелобласты, промиелоциты, миелоциты, метамиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы, эозинофилы, базофилы
– миелобласты, промиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы, эозинофилы, базофилы
– миелобласты, метамиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы, эозинофилы, базофилы
11. Наличие каких клеток в периферической крови характерно для острого миелобластного лейкоза?
– миелобласты, промиелоциты, миелоциты, метамиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы
+ миелобласты, промиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы
– миелоциты, метамиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы, эозинофилы
12. Может ли нейтропения сочетаться с лейкемоидной реакцией?
13. Какие утверждения ошибочны?
+ лейкемоидная реакция является одним из вариантов хронического лейкоза
+ лейкемоидная реакция обусловлена стойкой необратимой гиперплазией костного мозга
– лейкемоидная реакция обусловлена временной гиперплазией лейкоцитарного кроветворного ростка
+ при лейкемоидной реакции, как правило, образуются экстрамедуллярные очаги кроветворения
+ лейкемоидная реакция, как правило, переходит в лейкоз
14. Какие факторы при лейкозе вызывают или потенцируют развитие анемии?
+ вытеснение эритробластного ростка лейкозными клетками
– снижение свёртываемости крови
– усиление образования внутреннего фактора Касла
15. При каких видах лейкозов развивается выраженная иммунодепрессия?
+ остром мегакариобластном лейкозе
+ остром эритробластном лейкозе
16. Бластный криз при лейкозах характеризуется:
+ резким усилением размножения бластных клеток в кроветворных органах
– усиленным размножением мегалобластов
– резким усилением аутоиммунного разрушения клеток лейкозного кроветворного ростка
+ блоком созревания бластных клеток
+ усилением транспорта бластных клеток из кроветворных органов в кровь
17. При каким типе лейкоза выявляются положительные цитохимические реакции на пероксидазу, фосфатазу и липиды?
18. Укажите характерные изменения в периферической крови при хроническом миелолейкозе:
+ появление бластных кроветворных клеток
19. Укажите характерные изменения в периферической крови при хроническом лимфолейкозе:
– наличие не менее 40% лимфобластов
– наличие нейтрофилов с токсогенной зернистостью
+ наличие небольшого числа лимфобластов
+ абсолютный и относительный лимфоцитоз
20. Использование цитостатиков для лечения лейкозов в недостаточной дозировке может ускорить развитие опухолевой прогрессии, потому что:
– усиливается скорость деления лейкозных клеток в костном мозге
– в значительной степени подавляется пролиферация неизменённых клеток костного мозга
+ возможен отбор из лейкозных клеток наиболее злокачественных клонов
21. Укажите признак, принципиально отличающий острый миелобластный лейкоз от хронического миелолейкоза:
– бластные клетки в периферической крови
– витамин B12‑дефицитная анемия
– наличие экстрамедуллярных очагов кроветворения
22. Укажите факторы вызывающие развитие геморрагического синдрома при лейкозах:
– повышение активности антикоагулянтов, в том числе гепарина
23. Укажите возможные факторы (механизмы) иммунодепрессии при хроническом миелолейкозе:
+ дефицит T-лимфоцитов: хелперов и киллеров
– значительное уменьшение количества гранулоцитов
+ снижение фагоцитарной активности гранулоцитов
+ нарушение эмиграции гранулоцитов
+ снижение фагоцитарной активности макрофагов
+ снижение количества B-лимфоцитов
– повышение титра IgА
24. Каков патогенез снижения эффективности иммунитета при хронических лимфолейкозах?
+ снижение интенсивности бласттрансформации лимфоцитов
– увеличение числа T-лимфоцитов
+ снижение синтеза Ig опухолевыми лимфоцитами
+ уменьшение титра Ig, синтезируемых нормальными лимфоцитами
– внекостномозговое метастазирование лейкозных клеток
– повышение титра антиэритроцитарных АТ
1. Каковы: а) биологическое значение и б) механизмы возникновения аутоиммунной лейкопении?
– а) физиологическая, б) лейколизис и/или нарушение лейкопоэза
– а) защитно‑приспособительная, б) перераспределительная
+ а) патологическая, б) лейколизис и/или нарушение лейкопоэза
2. При агранулоцитозе противоинфекционная устойчивость организма:
3. Укажите характерные изменения лейкоцитарной формулы, которые могут служить дополнительным диагностическим признаком аллергии:
4. Укажите признаки нейтрофилов:
– клетки: киллеры, хелперы, супрессоры
– продуценты альбуминов плазмы крови
+ генерируют супероксидный анион‑радикал
+ как правило, первыми мигрируют в очаг инфекционного воспаления
– проникают через сосудистую стенку посредством цитопемзиса
5. Укажите признаки B-лимфоцитов:
– клетки: киллеры, хелперы, супрессоры
– продуценты альбуминов плазмы крови
+ клетки, участвующие в реализации гуморального звена иммунитета
– клетки, обеспечивающие реализацию клеточного звена иммунитета
6. Укажите признаки T-лимфоцитов:
+ клетки: киллеры, хелперы, супрессоры
– продуценты альбуминов плазмы крови
+ клетки, обеспечивающие реализацию клеточного звена иммунитета
+ клетки, регулирующие активность B-лимфоцитов
7. Укажите признаки моноцитов:
– клетки: киллеры, хелперы, супрессоры
– продуценты альбуминов плазмы крови
+ осуществляют процессинг Аг
+ осуществляют презентацию Аг лимфоцитам
8. Укажите механизмы развития лейкоцитозов:
– усиленное разрушение лейкоцитов
– повышенный выход лейкоцитов в ткани
– увеличение продукции эритропоэтина
– уменьшение продукции эритропоэтина
+ перераспределение лейкоцитов в сосудистом русле
+ мобилизация костномозгового резерва лейкоцитов
9. Укажите механизмы возникновения лейкопений:
+ усиленное разрушение лейкоцитов
+ повышенный выход лейкоцитов в ткани
– увеличение продукции эритропоэтина
– уменьшение продукции эритропоэтина
+ перераспределение лейкоцитов в сосудистом русле
– мобилизация костномозгового резерва лейкоцитов
10. Характерными признаками истинного нейтрофильного лейкоцитоза являются:
– нормальная лейкоцитарная формула
+ ядерный сдвиг нейтрофилов влево
– ядерный сдвиг нейтрофилов вправо
+ увеличение общего числа лейкоцитов в крови
– увеличение числа молодых и бластных форм лейкоцитов в лимфоидных органах
11. Охарактеризуйте: а) биологическое значение и б) механизмы возникновения лейкоцитоза:
+ а) физиологический, б) перераспределительный
– а) защитно‑приспособительный, б) истинный
– а) патологический, б) истинный
12. Какие лейкоциты содержатся в периферической крови у здоровых людей?
13. Укажите правильные утверждения:
– нейтрофилы — клетки киллеры, хелперы, супрессоры
+ B-лимфоциты — предшественники клеток–продуцентов АТ
14. По биологическому значению лейкоцитоз может быть:
15. Укажите лейкопении по биологическому значению и виду клеток, за счёт которых они развиваются:
16. Укажите механизмы возникновения относительных (нерегенераторных) лейкоцитозов:
+ перераспределение лейкоцитов в сосудистом русле
+ мобилизация костномозгового резерва лейкоцитов без активации лейкопоэза
– повышенный выход лейкоцитов из сосудистого русла в ткани
– замедленное разрушение лейкоцитов
17. Укажите механизмы возникновения истинного лейкоцитоза:
– мобилизация костномозгового резерва лейкоцитов без активации лейкопоэза
– замедленное разрушение лейкоцитов
– повышенный выход лейкоцитов из сосудистого русла в ткани
18. Укажите механизмы возникновения относительных (ложных) лейкопений:
+ перераспределение лейкоцитов в сосудистом русле
+ повышенный выход лейкоцитов из сосудистого русла в ткани
– повышенное разрушение лейкоцитов в сосудистом русле и тканях
19. Укажите механизмы возникновения истинной лейкопении:
– повышенный выход лейкоцитов из сосудистого русла в ткани
+ повышенное разрушение лейкоцитов
– недостаточная мобилизация костномозгового резерва лейкоцитов
20. Какие заболевания сопровождаются эозинофилией?
21. Какие заболевания часто сопровождаются развитием моноцитоза?
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
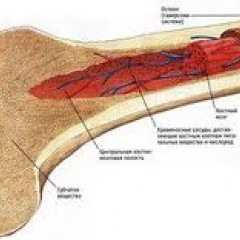
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Читайте также:

