Лейкоз из тучных клеток
Далее описаны симптомы и методы лечения некоторых редких разновидностей лейкозов.
Мегакариобластный лейкоз
Этот вид лейкоза относится к подтипам миелоидного лейкоза и развивается, когда бластные лейкозные клетки преимущественно становятся мегакариобластами (клетки, которые по своим признакам и морфологии предшествуют промегакариоцитам, они принимают участие в процессе создания нормальной крови). Если этот процесс нарушается, возникают различные виды лейкоза - рака крови.
Данное заболевание с эпидемиологической точки зрения считается редким, и часто трудно для диагностики, точная частота его случаев неизвестна. В среднем она может составлять 1-2% от всех случаев острой миелоидной лейкемии среди взрослого населения. Однако заболеваемость среди детей так же фиксируется, в основном среди детей с синдромом Дауна.
Одним из самых тяжелых симптомов мегакариобластного лейкоза является обширный фиброз тканей, наблюдается увеличение селезенки, отеки, анемия, слабость и одышка. Расширение селезенки чаще наблюдается у детей, реже у взрослых.
Лечение мегакариобластного лейкоза
Наиболее эффективным методом лечения мегакариобластного лейкоза является аллогенная или аутотрансплантационная пересадка костного мозга. Примерно в 30% удается добиться полной морфологической ремиссии после лечения, однако намного чаще рецидив возникает через несколько месяцев. У детей с различными цитогенетическими аномалиями прогноз неблагоприятен.
Тучноклеточный лейкоз
Лейкоз тучных клеток (MCL) является очень редкой формой агрессивного системного мастоцитоза (состояния, при котором в тканях тела накапливаются тучные клетки). Медицинское название тучных клеток - мастоциты или лаброциты. Эти клетки являются составляющими частями соединительной ткани, по своей природе они иммунные. Они выполняют важную функцию при аллергических реакциях и ответе организма на воспаление. Тучноклеточный лейкоз диагностируется, когда в костном мозге присутствует более 20% тучных клеток, или в крови их более 10%. Выживаемость при таком заболевании низкая - составляет всего 6 месяцев.
Симптомы тучноклеточного лейкоза:
- лихорадка, боль в костях;
- головные боли;
- крапивница, зуд кожи;
- внутренние кровотечения;
- увеличение селезенки и печени;
- приступы жара с приливом к лицу крови;
- диспепсия, язва;
- остеопороз.
Для облегчения состояния больного используется паллиативная (поддерживающая) терапия, основная задача которой – снять неприятные симптомы, убрать боль, облегчить самочувствие пациента.
Панмиелолейкоз (панмиелоз)
Состояние системы производства клеток крови в человеческом теле, при котором возникают следующие симптомы:
- гиперплазия костного мозга;
- нарушение производства клеток крови в нормальных пропорциях;
- аллергические реакции кожи;
- увеличение селезенки.
По материалам:
1998-2015 Mayo Foundation for Medical Education and Research
Atlas of Genetics and Cytogenetics in Oncology and Haematology
Karen Seiter, MD, Clarence Sarkodee Adoo, MD, FACP, Francisco Talavera, PharmD, PhD
2015 by American Society of Hematology
Первая жертва бубонной чумы: в Монголии скончался подросток
Осенью россияне могут столкнуться с дефицитом лекарств
Ученые узнали точное число мыслей, которые ежедневно возникают в голове человека
Веселящий газ сможет заменить эпидуральную анестезию во время родов

Действительно ли бывает аллергия на корицу

Детский отдых в деревне – лучшая пилюля от хандры и астмы

Как выбрать гинекологическое кресло
Современная ультразвуковая диагностика и сервисное обеспечение УЗИ аппаратов
Справочная информация: Тучноклеточный лейкоз - класс болезней человека, краткое описание, возможные причины болезней, современные и народные рекомендации врачей по лечению заболевания

Злокачественные новообразования лимфоидной, кроветворной ткани
Прогноз относительно благоприятный. Общая продолжительность заболевания в большинстве случаев составляет 10--15 лет, а у отдельных больных достигает 20 лет. Значительно ухудшают прогноз сосудистые осложнения, которые могут явиться причиной смерти, а также трансформация заболевания в миелофиброз или острый лейкоз. Мастоцитоз (тучноклеточный лейкоз) - системное заболевание, морфологическим субстратом которого является массивная инфильтрация кожи, различных органов и тканей тучными клетками (мастоцитами, лаброцитами, тканевыми базофилами). Заболевание редкое, его частота не зависит от пола. Обычно развивается в течение первых двух лет жизни ребенка (75% случаев) и в половине случаев самопроизвольно разрешается к пубертатному периоду. Системным мастоцитозом чаще болеют взрослые. Этиология и патогенез мастоцитоза неизвестны. Иногда он передается аутосомно-доминантным путем, хотя в большинстве случаев больные не имеют семейного анамнеза. В зависимости от клинических особенностей заболевания выделят несколько форм мастоцитоза. • Младенческая форма характеризуется кожными проявлениями. Среди заболевших дети не старше 2 лет. С возрастом симптомы и проявления заболевания исчезают, трансформации в системную форму не наблюдается. • Единичная или солитарная форма мастоцитоза характеризуется образованием на коже отдельных элементов – мастоцитом. • Кожная форма тучноклеточного лейкоза у подростков и взрослых характеризуется более тяжелым течением, у больных часто наблюдаются системные поражения. Как правило, заболевание не склонно к прогрессированию, но и полного излечения добиться не удается. • Системная форма тучноклеточного лейкоза характеризуется поражением кожи и тканей внутренних органов. • Злокачественная разновидность заболевания является особо тяжелой, она характеризуется быстрым прогрессированием и имеет неблагоприятный для жизни прогноз. Симптомы кожных форм При этих формах мастоцитоза поражаются только кожные покровы, основные симптомы: • Покраснения кожи; • Зуд; • Снижение давления; • Регулярные колебания температуры; • Приступы аритмии. Симптомы системной формы При системной форме мастоцитоза тучные клетки пропитывают ткани внутренних органов. При этой форме заболевания могут отмечаться кожные проявления, но иногда на коже не бывает никаких симптомов. В пораженных мастоцитозом органах проявляются определенные нарушения. При этой форме заболевания часто поражаются: • Селезенка. Пораженный орган резко увеличивается в размерах. • Костная система. При этом наблюдаются участки размягчения костей (остеопороз) или замещения кости соединительной тканью (остеосклероз). • Лимфатические узлы. Пораженные органы увеличиваются в размерах, становятся болезненными. • Органы ЖКТ. Выражается эта форма мастоцитоза появлением язв на слизистых органов, нарушением пищеварения. • Печень. Больной орган резко увеличивается в размерах, в нем образуются фиброзные узлы. • Костный мозг. При поражении этого органа происходит замещение нормальных клеток мастоцитами. Эта форма мастоцитоза может привести к развитию злокачественного лейкоза. Методы диагностики Основа диагностики кожной формы мастоцитоза – это изучение клинических проявлений. Для постановки диагноза проводится тест Дарье-Унны. При поведении анализа крови обнаруживается большая концентрация тучных клеток и продуктов, выделяющихся в результате их жизненных процессов – триптазы, гистамина. Может быть назначено проведение биопсии пораженных тканей и их гистологическое исследование. Дополнительно больной может быть направлен на рентген костей или проведение МРТ костной ткани. Если есть подозрение на поражение внутренних органов, назначается УЗИ и другие современные методы исследования. При поражении мастоцитозом органов ЖКТ необходимо проведение эндоскопических методик исследования.
Что такое Мастоцитоз (тучноклеточный лейкоз) -
Мастоцитоз (тучноклеточный лейкоз) - системное заболевание, морфологическим субстратом которого является массивная инфильтрация кожи, различных органов и тканей тучными клетками (мастоцитами, лаброцитами, тканевыми базофилами). Заболевание редкое, его частота не зависит от пола. Обычно развивается в течение первых двух лет жизни ребенка (75% случаев) и в половине случаев самопроизвольно разрешается к пубертатному периоду. Системным мастоцитозом чаще болеют взрослые.
Что провоцирует / Причины Мастоцитоза (тучноклеточного лейкоза):
Этиология и патогенез мастоцитоза неизвестны. Иногда он передается аутосомно-доминантным путем, хотя в большинстве случаев больные не имеют семейного анамнеза.
Патогенез (что происходит?) во время Мастоцитоза (тучноклеточного лейкоза):
Гистологическая картина всех форм мастоцитоза проявляется инфильтратами, состоящими главным образом из тучных клеток. Метахромазию гранул тучных клеток выявляют при использовании толуидинового, метиленового синего, а также нафтол-AS-D- хлорацетат эстеразы (метод Leder), окрашивающей цитоплазматические гранулы тучных клеток в красный цвет. При макулопапулезном и теле-ангиэктатическом типах мастоцитоза тучные клетки располагаются главным образом в верхней трети дермы вокруг капилляров. Ядра тучных клеток чаще веретенообразные, реже круглые или овальные. В связи с тем, что тучные клетки могут присутствовать в небольшом количестве и на срезах, окрашенных гематоксилином и эозином, их ядра напоминают ядра фибробластов или перицитов, для установления правильного диагноза требуются специальные окраски. При множественных узлах или бляшках, а также при крупных солитарных узлах тучные клетки образуют большие скопления по типу опухоли, инфильтрируя всю дерму и подкожную жировую клетчатку. Когда тучные клетки лежат в плотных скоплениях, их ядра скорее кубические, чем веретенообразные, имеют эозинофильную цитоплазму и хорошо очерченные границы клеток. Это придает им довольно характерный вид, так что диагноз можно поставить даже без специального окрашивания. При диффузном (эритродермическом) типе в верхней части дермы наблюдаются плотные лентовидные инфильтраты из тучных клеток с округлыми или овальными ядрами и четко очерченной цитоплазмой. При всех типах мастоцитоза (за исключением телеангиэктатического) среди тучных клеток могут встречаться эозинофилы. Повышение количества эозинофилов и внеклеточных гранул тучных клеток в биоптате, взятом после трения очага, свидетельствует об освобождении гранул из тучных клеток. Характер пузырей при мастоцитозе субэпидермальный; однако в связи с регенерацией эпидермиса в основании пузырей старьте пузыри могут локализоваться внутриэпидермально. Пузырь часто содержит тучные клетки, а также эозинофилы. Пигментация элементов при мастоцитозе обусловлена увеличением количества меланина в клетках базального слоя эпидермиса, реже - наличием меланофагов верхней части дермы. При системном мастоцитозе наряду с поражением кожи обнаруживают паратрабекулярные скопления тучных клеток в костном мозге, диффузную инфильтрацию ими красной пульпы селезенки, перипортальные инфильтраты в печени и тучноклеточную инфильтрацию перифолликулярных и паракортикальных зон лимфатических узлов. Скопления тучных клеток наблюдаются в сердце, почках, слизистой оболочке желудочно-кишечного тракта.
Симптомы Мастоцитоза (тучноклеточного лейкоза):
Выделяют 4 формы мастоцитоза:
- кожный мастоцитоз младенческого или раннего детского возраста, при котором кожные очаги разрешаются в пубертате, системные изменения, как правило, отсутствуют, а прогрессирование с развитием системной формы наступает крайне редко.
- кожный мастоцитоз подростков и взрослых с частыми системными поражениями, который часто сопровождается системными нарушениями, но они, как правило, не прогрессируют. Спонтанный регресс у взрослых, в отличие от детей, не описан. Иногда эта форма прогрессирует, переходит в системный мастоцитоз с прогрессирующим поражением внутренних органов;
- системный мастоцитоз;
- злокачественный мастоцитоз (тучноклеточная лейкемия) - очень редкая форма, характеризуется наличием цитологически злокачественных тучных клеток во многих органах и тканях, особенно в костях и периферической крови, с быстрым летальным исходом; обычно не сопровождается кожными проявлениями.
Более чем у половины больных мастоцитозом жалобы ограничиваются поражением кожи. Около 1/3 пациентов жалуются на зуд, приступы покраснения кожи, пароксизмальной тахикардии, падения артериального давления, периодическое повышение температуры тела и тд. Эти симптомы обусловлены дегрануляцией тучных клеток и наблюдаются при распространенных формах мастоцитоза кожи или внутренних органов.
При мастопитозе выделяют пять типов кожных поражений (причем первые два из них наблюдаются как у младенцев, так и у взрослых).
Макулопапулезный тип мастоцитоза, представленный десятками или даже сотнями мелких красно-коричневых гиперпигментированных пятен и папул, которые после трения (проба Дарье-Унны) приобретают уртикароподобный характер, является наиболее частым.
Множественный узловатый тип мастоцитоза представлен множественными плотными полушаровидными узлами розового, красного или желтого цвета, диаметром 0,5-1 см с гладкой поверхностью, иногда узлы сливаются в бляшки, феномен Дарье-Унны выражен слабо, особенно у взрослых.
Тип крупного солитарного узлa, или мастоцитомы, проявляется узлом диаметром от 2-5 см. имеющим гладкую или сморщенную, как апельсиновая корка, поверхность и резиновую консистенцию. Изредка встречается до 3-4 узлов. Узлы возникают исключительно у младенцев, чаше в области шеи, туловища, предплечий. Тест Дарье—Унны положительный. Травматизация приводит к формированию на поверхности узла пузырьков, пустул или пузырей, а также к ощущению покалывания. Мастоцитомы обычно регрессируют спонтанно, при этом они западают и сглаживаются. В ряде случаев узлы ассоциируются с высыпаниями, характерными для макулопапулезного типа мастоцитоза.
Диффузный (эритродермический) тип мастоцитоза всегда начинается в раннем детстве. Характеризуется крупными зудящими очагами желто-коричневой инфильтрации, обычно в подмышечных впадинах и межъягодичных складках. Очаги имеют неправильную форму, четкие границы, плотную (до деревянистой) консистенцию, на их поверхности легко возникают изъязвления, трещины, экскориации. Прогрессирование патологического процесса может привести к эритродермии. При этом кожные покровы приобретают тестоватую или плотную консистенцию, цвет их варьирует от розово-красного с желто-бурым оттенком до темно-коричневого. Тест Дарье-Унны положительный, причем даже легкая травматизация очага поражения приводит к возникновению пузырей, часто сопровождается интенсивным зудом. При преобладании в клинической картине пузырей говорят о буллезном мастоцитозе. Течение заболевания постепенно улучшается, прогрессирование в системный мастоцитоз происходит редко, смерть наступает лишь у младенцев в результате гистаминового шока.
Телеангиэктатический тип мастоцитоза (тип стойкой пятнистой телеангиэктазии) - редкая форма мастоцитоза, встречается преимущественно у взрослых, главным образом у женщин. Проявляется распространенными коричневатокрасными пятнами различных очертаний, состоящими из ярких телеангиэктазии. располагающихся на пигментированном фоне. Отмечается небольшая склонность к появлению волдырей в местах трения или спонтанно. Чаше поражается кожа груди и конечностей. Характерен зуд. В ряде случаев возникает поражение костей и пептическая язва.
Системный мастоцитоз характеризуется поражением внутренних органов в сочетании с кожным мастоцитозом или без него, встречается одинаково часто у мужчин и женщин. Наблюдается у 10% больных с кожными проявлениями мастоцитоза. При этом в большинстве случаев поражения кожи предшествуют признакам системного процесса. Изменения кожи при системном мастоцитозе представлены макулопапулезным, множественным узловатым или диффузным (эритродермическим) типами.
В процесс мастоцитоза могут вовлекаться любые органы и системы. Наиболее часто - кости, печень, селезенка, лимфатические узлы, желудочно-кишечный тракт, ЦНС. 20-30% больных мастоцитозом имеют поражения костей, которые при рентгенологическом исследовании проявляются остеопорозом и остеосклерозом. Остеолитические изменения сопровождаются болевым синдромом. Около 1/4 поражений костей являются мастоцитомами, однако они нечасты у детей. Поражения печени проявляются асимптомными тучноклеточными инфильтратами и фиброзом с гепатомегалией и диффузным мастоцитозом.
Системный мастоцитоз по течению может быть доброкачественным и злокачественным. К злокачественному мастоцитозу относятся тучноклеточный лейкоз, тучноклеточная саркома, варианты системного мастоцитоза, ассоциированные с лимфомами, солидными новообразованиями или злокачественными заболеваниями крови.
Диагностика Мастоцитоза (тучноклеточного лейкоза):
Тучноклеточный лейкоз проявляется базофилией, нейтрофилией со значительным сдвигом ядра влево, гепато и спленомегалией, незначительной гиперплазией лимфоузлов. В костно-мозговом пунктате обнаруживают очаги бластных тучных клеток.
Диагноз мастоцитоза кожи устанавливается на основании клинической картины, положительного теста Дарье-Унны, увеличения тучных клеток в очагах поражения.Однако следует учитывать, что он может отсутствовать при мастоцитоме и, если очаг поражения подвергался травмированию за 2-3 дня до исследования (время, необходимое для восстановления гранул тучных клеток, - 2-3 дня).
В диагностике мастоцитоза используют определение гистамина в моче (гистаминурия), однако его уровень также повышается при воспалительных, аллергических заболеваниях, а также у здоровых лиц (например, у спортсменов). Для исключения системного мастоцитоза проводят определение главного метаболита гистамина - 1-метил-4-имидазолуксусной кислоты, содержание которой коррелирует с активностью тучноклеточной пролиферации и резко повышается при системном мастоцитозе, тогда как при кожных формах его уровень близок к норме.
Лечение Мастоцитоза (тучноклеточного лейкоза):
Профилактика Мастоцитоза (тучноклеточного лейкоза):
Профилактика мастоцитоза заключается в предотвращении воздействия на организм активаторов дегрануляции тучных клеток, таких как простуда, воздействие холода, тепла, травма, инсоляция, лекарственные препараты (особенно морфино-опиумная группа алкалоидов и ацетилсалициловая кистота).
К каким докторам следует обращаться если у Вас Мастоцитоз (тучноклеточный лейкоз):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Мастоцитоза (тучноклеточного лейкоза), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
| лейкоз Острый тучных клеток | |
|---|---|
 | |
| Периферийное показ крови тучных клеток лейкемии. | |
| Специальность | Гематология и онкология |
содержание
- 1 Клиническое течение
- 2 Лабораторные исследования
- 2,1 Цитохимия
- 2.2 Опухолевые маркеры
- 2,3 Биохимия
- 3 Therapy
- 4 Погоды
- 5 Ссылки
- 6 Внешние ссылки
Клинический курс
Острый лейкоз тучных клеток представляет собой быстро прогрессирующее заболевание с лейкозными тучными клетками в крови , так и в больших количествах в мозге. Общие признаки и симптомы включают лихорадку, головную боль, покраснение лица и туловища. Типичная кожная тучные клетки инфильтраты крапивница пигментного, как правило , не присутствует до, во время или после установления диагноза у пациентов, имеющие тучные клетки лейкемии. Симптомы включают боль в животе, боль в костях и язвенной болезни , которые являются более распространенными , чем в других подтипов острой миелоидной лейкемии . Эти бывшие симптомы обусловлены высвобождением вещества под названием гистамин из неопластических тучных клеток. Увеличение печени и селезенки, или гепатоспленомегалией характерно. Тучные клетки выделяют также множество антикоагулянтов , как гепарин , которые могут привести к серьезному кровотечению. Печень и селезеночной дисфункции также способствует кровоизлиянию. Вовлечение костей может привести к остеопорозу . Брюшной ультразвук или компьютерная томография (КТ) используются для поиска гепатоспленомегалии и лимфаденопатии. Обычная рентгенография и костная денситометрия может быть использован для оценки поражения костей и наличие остеопороза. Эндоскопия и биопсия может быть полезна , если есть подозрение на причастность кишечника.
данные лабораторного исследования
Цитохимические свойства лейкозных клеток должны быть типичными тучными клетками вывода (наличие метахроматической гранул окрашивания альфа-нафтил хлорацетата эстеразой, но не с пероксидазой). Тучные клетки триптаза представляет собой фермент , содержащийся в тучных клетках гранул. Тучные число клеток лучше всего оценивается триптазами иммунного окрашивания , потому что очень плохо гранулированные клетки могут испачкать очень слабо , если вообще для альфа-нафтол хлорацетата эстеразы.
Лейкозных клеток , как правило , сильно положительны для CD13 , CD33 , CD68 и CD117 . Типично, базофилы (например , CD11b , CD123 ) и моноциты маркеры ( CD14 , CD15 ) отсутствуют. Клетки обычно выражают CD2 и CD25 . Злокачественные тучные клетки сверхэкспрессии гена антиапоптоз, Bcl-2. Мутация под названием KIT мутация обнаруживается у большинства пациентов.
Общие сывороточные триптазы повышаются в тучных клетках лейкемии. Нормальный общий (альфа + бета) в сыворотке крови триптаза составляет примерно 6 микро г / л (диапазон от 0 до 11 микро г / л). Значения нескольких сот микро г / л характерны тучные клетки лейкемии. Уровни в плазме и моче гистамин часто повышается в тучных клеток лейкемии. Гистидин декарбоксилаза (HDC) представляет собой фермент , который катализирует реакцию , которая производит гистамин из гистидина. Измерение гистидина карбоксилазы в клетках костного мозга у больных с тучными клетками лейкемией является очень чувствительным маркером тучных клеток.
терапия
Иммуноглобулин Е ( IgE ) играет важную роль в функции тучных клеток. Иммунотерапия с анти-IgE иммуноглобулина поднятом у овец привело к уменьшению переходного процесса в количестве циркулирующих тучных клеток у одного пациента с тучных клеток лейкемии. Несмотря на то, спленэктомия привела к проинформирует реакции у больных с тучных клеток лейкемии, никаких твердых выводов относительно того , эффективность такого лечения не возможны. Химиотерапия с комбинацией цитозинарабинозидом и либо Идаруцибин , дауномицином , или митоксантрона за острой миелоидной лейкемии была использована. Трансплантация стволовых клеток является вариантом, хотя никакого опыта не существует , касающиеся ответов и результатов.
Прогноз
Острый лейкоз тучных клеток является чрезвычайно агрессивным и имеет серьезный прогноз. В большинстве случаев, отказ полиорганной недостаточности, включая костный мозг развивается в течение нескольких недель до нескольких месяцев. Средняя продолжительность жизни после установления диагноза составляет всего около 6 месяцев.
Что такое волосатоклеточный лейкоз?
Больные обычно проявляют усталость, слабость, лихорадку, потерю веса и/или дискомфорт в животе из-за увеличенной селезенки (спленомегалия). Кроме того, больные могут иметь слегка увеличенную печень (гепатомегалия) и могут быть необычно восприимчивы к синякам и/или тяжелой инфекции.
Признаки и симптомы
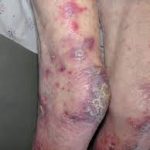
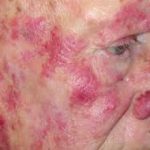
Наиболее распространенными симптомами и жалобами на лейкемию волосатых клеток являются слабость и усталость из-за анемии. Приблизительно у одной трети пациентов наблюдается кровотечение из-за тромбоцитопении, а у другой трети — лихорадка и инфекции от нейтропении.
Могут возникнуть симптомы, связанные с инфильтрацией органов ретикулоэндотелиальной системы. Дискомфорт в животе от увеличенной селезенки присутствует у четверти пациентов.
У некоторых пациентов может наблюдаться потеря веса, лихорадка и ночные поты, похожие на другие лимфопролиферативные нарушения.
Волосатоклеточный лейкоз связан с грамположительными и грамотрицательными бактериальными инфекциями, а также с атипичными микобактериальными и инвазивными грибковыми инфекциями. Сообщалось о других оппортунистических инфекциях, таких как легионелла (вызывающей болезнь легионеров), токсоплазмоз и листериоз.
ВКЛ связан с другими системными иммунологическими расстройствами, включая следующие:
- склеродермия;
- полимиозит;
- полиартериит (узелковый периартериит);
- эритематозные пятна или макулопапулы;
- гангренозная пиодермия.
Другие необычные состояния, связанные с лейкозом волосковых клеток, включает приобретенные антитела к фактору VIII, парапротеинемия и системное заболевание тучными клетками.
Причины и факторы риска
Точная причина волосатоклеточного лейкоза неизвестна.
Затронутые группы населения
Лейкемия волосатых клеток — это редкое заболевание, которое поражает мужчин в четыре раза чаще, чем женщин (М4:Ж1). Лейкемией волосатых клеток встречается относительно редко, что составляет 2% всех случаев лейкемии у взрослых. По оценкам, в 2016 году в Штатах было диагностировано 1100 новых случаев. Волосатоклеточная лейкемия чаще наблюдается у белых людей.
Сообщается, что болезнь встречается чаще у евреев-ашкенази, и редко встречается в Японии и среди лиц африканского происхождения. Большинство пострадавших — это мужчины в возрасте 50 лет и старше. Тем не менее, расстройство может возникнуть у людей в возрасте от 20 до 80 лет.
Впервые заболевание было идентифицирован в 1958 году.
Близкие по симптомам расстройства
Симптомы и признаки следующих расстройств могут быть схожи с симптомами ВКЛ. Сравнения могут быть полезны для дифференциальной диагностики:
- Лейкемия (лейкоз) — форма рака, поражающая костный мозг и кровь. Характеризуется неконтролируемым накоплением раковых клеток крови. Острые формы лейкоза часто приводят к низким уровням эритроцитов и лейкоцитов и тромбоцитов (панцитопения).
- Миелофиброз представляет собой состояние, характеризующееся образованием фиброзной (волокнистой) ткани в костном мозге. Костный мозг — губчатая ткань, которая находится в костях тела и отвечает за выработку всех клеток крови (т.е. красных и белых кровяных клеток и тромбоцитов). Миелофиброз может возникать как вторичная болезнь других расстройств, таких как полицитемия, некоторые метаболические расстройства и/или хронический миелолейкоз. Во многих случаях причина миелофиброза неизвестна (идиопатическая). При идиопатическом миелофиброзе способность костного мозга продуцировать эритроциты может быть нарушена. Симптомы идиопатического миелофиброза могут включать аномально низкий уровень циркулирующих эритроцитов (анемия), аномально большую селезенку (спленомегалия), аномально большую печень (гепатомегалия), потерю веса, слабость и усталость вследствие замещения нормальных клеток костного мозга и/или эпизоды сильной боли в животе, костях и суставах.
Диагностика
Врачи проводят различные анализы и обследования для диагностики ВКЛ. К ним относятся анализы крови и костного мозга. Некоторые из этих анализов помогают обнаружить специфические особенности клеток лейкемии, чтобы подтвердить диагноз и определить, насколько распространен волосатоклеточный лейкоз. Иногда для исследования могут понадобиться визуализирующие тесты (КТ или УЗИ). Для того, чтобы поставить точный диагноз, нужен опыт специалиста по идентификации лейкемии волосатых клеток.
В диагностике и лечении может быть полезным специализированное генетическое исследование клеток лейкемии. Например, мутации в гене, называемом BRAF, обнаруживаются в клетках лейкемии у большинства людей с ВКЛ. Результаты этих диагностических тестов помогают врачам составить индивидуальный план лечения.
Спленомегалия является наиболее распространенным физическим признаком при волосатоклеточном лейкозе. Он присутствует практически у каждого пациента с ВКЛ и является массовым у более чем 80% пациентов. Гепатомегалия с легкими нарушениями функции печени обнаруживается в 20% случаев, а лимфаденопатия (увеличение лимфатических узлов) — в 10%.
Низкая температура является частью заболевания, но также она может быть связано с инфекцией в результате нейтропения. В более чем половине случаев вследствие грамотрицательного организма. Распространены атипичные микобактериальные инфекции. Распространенные грибковые инфекции, а в некоторых случаях лейкемии волосатых клеток может возникать пневмоцистная пневмония.
Периферическая лимфаденопатия встречается редко; менее 10% пациентов имеют периферические узлы диаметром более 2 см. Однако может развиться внутренняя аденопатия после продолжительного течения заболевания и обнаруживается у 75% пациентов при вскрытии.
Стандартные методы лечения
До недавнего времени лечение волосатоклеточного лейкоза заключалось в хирургическом удалении селезенки (спленэктомия). В редких случаях, когда люди не реагируют на медикаментозное лечение, спленэктомия все выполняется. Препараты химиотерапии, в частности аналоги пурина, такие как кладрибин и пентостатин, в настоящее время являются первичным вариантом лечения для большинства больных с лейкемией волосатых клеток. Те, у кого нет никаких симптомов, могут не нуждаться в лечении сразу.
Препарат кладрибин был одобрен Управлением по контролю за продуктами и лекарствами США (FDA) для лечения лейкемии волосатых клеток. Этот препарат препятствует развитию раковых клеток и доказал свою эффективность в лечении лейкемии волосатых клеток.
В 2018 году Lumoxiti (moxetumomab pasudotox-tdfk) был одобрен для лечения взрослых пациентов с рецидивирующей или рефрактерной лейкемией волосистых клеток, которые получили по крайней мере два ранее системных лечения, включая лечение аналогом пуринового нуклеозида. Lumoxiti производится фармацевтической компанией AstraZeneca (АстраЗенека).
Приблизительно 10 процентов людей не будут отвечать на лечение химиотерапевтическими препаратами. Кроме того, некоторые люди не могут принимать такие лекарства. В таких случаях люди могут лечиться с помощью биологических методов лечения, таких как интерферон-альфа. Биологическая терапия пытается прямо или косвенно использовать иммунную систему организма для лечения злокачественных новообразований.
Орфанный препарат интерферон-альфа был одобрен FDA для использования при лечении лейкемии волосатых клеток. Препарат выпускается компаниями Hoffman-LaRoche и Schering Plough. Интерферон — это гормон, который естественным образом вырабатывается организмом для борьбы с вирусными инфекциями. Лечение альфа-интерфероном может включать ежедневные инъекции на срок до 6 месяцев с последующими поддерживающими инъекциями 3 раза в неделю. Побочные эффекты имитируют гриппоподобные симптомы, которые со временем уменьшаются.
Прогноз
Волосатоклеточный лейкоз ведет себя как хронический лейкоз. При лечении большинство пациентов достигают клинических ремиссий, а иногда и долговременного излечения. 5-летняя выживаемость колебалась от 84% до 94% (у чернокожих пациентов ниже, чем у белых).
У пациентов с ВКЛ наблюдается риск возникновения вторичных злокачественных новообразований либо вследствие самой болезни, либо вследствие побочного эффекта иммуносупрессивной терапии. Рак кожи (т.е. меланома и немеланома) являются наиболее распространенными, составляя 33-36% всех вторичных злокачественных новообразований. Другие злокачественные новообразования включают рак предстательной железы, желудочно-кишечные злокачественные новообразования, неходжкинские лимфомы и рак яичников, шейки матки и рак молочной железы.
20-летнее наблюдение у 117 пациентов в Британской Колумбии показало, что у 31% развивалась вторая злокачественная опухоль, из которых 30% были диагностированы до того, как был обнаружен волосатоклеточный лейкоз. С другой стороны, исследование доктора Андерсона из Техасского университета не выявило избытка вторичных злокачественных новообразований среди 350 пациентов с ВКЛ, которых лечили интерфероном-альфа, кладрибином или пентостатином.
Читайте также:

