Лейкоплакия мочевого пузыря может перерасти в рак

- Причины заболевания
- Симптомы
- Классификация и виды
- Диагностика лейкоплакии
- Лечебный процесс
- Медикаментозная терапия
- Оперативное вмешательство
- Клинические рекомендации

Лейкоплакия мочевого пузыря у женщин повышает риск развития рака
Причины заболевания
Ключевым фактором в развитии лейкоплакии является длительное хроническое воспаление мочевого пузыря и органов мочевыделительной системы в целом. Среди частых возбудителей инфекционного процесса выделяют герпес, трихомонаду, кишечную палочку, сапрофитный стафилококк, микоплазмы, хламидии, гонококки, а также грибковую инфекцию.
Анатомия женских урогенитальных путей способствует развитию хронического цистита, вагинита, пиелонефрита из-за широкой и короткой уретры, а также более близкого расположения ануса к отверстию мочеиспускательного канала. У мужчин заболевание встречается реже, являясь осложнением воспалительных заболеваний почек, простатита или аденомы простаты. Пусковым механизмом в развитии лейкоплакии мочевого пузыря у женщин могут быть следующие факторы:
- аутоиммунные заболевания любой природы;
- аномалии развития мочевого пузыря, уретрального канала, органов малого таза;
- нарушение функции эндокринной системы;
- гормональный дисбаланс;
- неадекватная контрацепция;
- отсутствие половой дисциплины, постоянного партнера;
- травмы (лечебно-диагностические манипуляции, аборты, роды, катетеризация).
Развитию лейкоплакии способствуют стрессовые факторы, наследственная предрасположенность, хронические патологии почек и мочевыводящих путей, избыточный вес. Воспаление возможно на фоне кишечных инфекций, отсутствия правил личной гигиены.
Симптомы
Лейкоплакия редко протекает латентно, симптомы типичны для хронического цистита, воспаления органов урогенитальных путей. Основными признаками являются:
- ощущение неполного опорожнения мочевого пузыря;
- непроизвольное прекращение струи во время мочеиспускания;
- жжение, боль, неприятные тянущие ощущения во время мочеиспускания;
- изменение объема суточной мочи;
- примеси крови, слизи в урине.
Лейкоплакия мочевого пузыря у женщин сопровождается недомоганием, стойким субфебрилитетом или высокой температурой на фоне активного воспаления.
Классификация и виды

Симптомы заболевания напоминают воспаление мочевого пузыря и органов мочевыводящих путей
Помимо особенностей симптоматики, важную роль играет классификация заболевания. По виду лейкоплакии выделяют:
- плоскую, или обычную, – небольшой сероватый налет на здоровых слизистых;
- бородавчатую, или веррукозную, - присоединение небольших узлов с тенденцией к конгломерации;
- эрозивную – у основания узловых новообразований образуется очаг изъязвления.
Потенциальную онкологическую опасность несут бородавчатая и эрозивная типы лейкоплакий. Существует классификация и по гистологическому признаку:
- некератинизированный тип, без рисков озлокачествления – обусловлен влиянием физических и химических раздражителей;
- кератинизированный, с выраженной клеточной атипией – одна из форм плоскоклеточного рака.
Окончательный диагноз устанавливают именно по результатам гистологии, что определяет не только онкологические риски, но и стадию развития лейкоплакии у женщин:
- I стадия – наблюдаются первые метапластические изменения переходного эпителия, которые еще невозможно определить посредством цистоскопии, но их успешно выявляют гистологически из-за чрезмерного скопления прокератина и гликогена;
- II стадия – образуется бело-серый налет, очаги четко дифференцируются;
- III стадия – происходит генерализация патологического процесса, очаги сливаются друг с другом, образуя единый конгломерат, стенки мочевого пузыря утолщены (нередко следы лейкоплакии наблюдают в полости рта, слизистых оболочках гениталий).
На последней стадии заболевания отмечается ороговение эпителия, угнетение функциональности слизистых, уменьшение эластичности мышечных структур. При истончении сосудов наблюдается присоединение гематурического синдрома и развитие железодефицитной анемии.
Диагностика лейкоплакии
Диагностические мероприятия включают ряд лабораторных и инструментальных методов исследования. Однако, в отличие от острого воспалительного процесса в органах мочевыделительной системы, который определяется при помощи рутинного анализа мочи, лейкоплакия требует специфической диагностики:
- полимеразная цепная реакция на инфекционные среды, вызывающие половые инфекции;
- биохимический анализ крови;
- биопсия с последующей гистологией.
Золотым стандартом инструментальной диагностики является цистоскопия. Процедура относится к эндоскопическим методам исследования, когда в мочевой пузырь вводят наконечник с оптическим оборудованием для лучшей визуализации органа. При необходимости во время цистоскопии вводят контрастное вещество для оценки кровотока, сократимости стенок, всех очагов патологических изменений.
Во время цистоскопии есть возможность провести не только диагностику и забор материала из области поражения, но и лечение язв, эрозий, воспалительных очагов.
Лейкоплакию мочевого пузыря у женщин дифференцируют от грибкового или интерстициального цистита, малакоплакии, мочеполового туберкулеза, амилоидоза. Заболевание у женщин нередко соседствует с эрозией или дисплазией шейки матки. Лейкоплакия является областью исследования урологии, эндоскопической хирургии, онкологии.
Лечебный процесс
Лечение избирают, исходя из характера и выраженности метапластических изменений слизистых оболочек мочевого пузыря. Существует два метода лечения: консервативный и хирургический.
Медикаментозная терапия
Лечение направлено на устранение предрасполагающих факторов, купирование симптоматического комплекса, а также предупреждение онкологического перерождения измененных тканей. Традиционная схема включает в себя:
- антибиотики из группы цефалоспоринов, фторхинолов;
- уросептические средства на основе нитроксолина, фуразидина;
- противовоспалительные препараты;
- иммуномодуляторы для стимуляции местного иммунитета;
- гормональные препараты на основе преднизолона.
При необходимости проводятся инстилляции с препаратами на основе гиалуроновой кислоты, гепарина, антисептиков. Эффективными методами считаются физиотерапевтические процедуры: электрофорез с гормонами, магнитотерапия, микроволновое воздействие, лазеротерапия.
Оперативное вмешательство

Выбор тактики терапии зависит от тяжести клинической ситуации
К хирургическому лечению прибегают в крайнем случае и по следующим показаниям:
- стойкое воспаление и неэффективность консервативного лечения;
- лейкоплакия 2 или 3 стадии (по результатам гистологии);
- выраженные симптомы;
- перерождение клеток по онкологическому типу.
Современная хирургия предлагает целый ряд оперативных методик, которые направлены на удаление патологических тканей, восстановление функции органа, устранение сопутствующих изменений мочевого пузыря, мочеточников:
- метод ТУР (трансуретральная резекция) посредством цистоскопии с сохранностью стенок мочевого пузыря;
- резекция мочевого пузыря или его полная ампутация с формированием новой полости для наполнения мочи.
Радикальное вмешательство проводят при обширном поражении мочевого пузыря, на поздней стадии лейкоплакии, а также при онкологическом перерождении клеток.
Клинические рекомендации
Помимо прочих рекомендаций в период реабилитации, врачи рекомендуют лечебную диету. Из рациона исключают кислые продукты, цитрусовые, острые блюда, пряности и любую пищу, которая способна окислять мочу, раздражать мочевой пузырь. При большом объеме хирургического вмешательства показано ношение бандажа.
Прогноз зависит от степени поражения мочевого пузыря и типа лейкоплакии. Без процесса кератинизации прогноз благоприятный. На фоне кератинизации начальной стадии прогноз благоприятный при своевременной диагностике, адекватном лечении. При запущенном течении и вовремя проведенной операции прогноз относительно благоприятный. Распространенная, осложненная форма лейкоплакии приводит к глубокой инвалидизации.
Лейкоплакия мочевого пузыря сопровождается воспалением стенок органа, но явные клинические признаки заболевания отсутствуют. Поэтому женщины, страдающие от этой патологии, долгое время могут посещать различных специалистов, а диагноз так и остается невыясненным.
Лейкоплакия мочевого пузыря – что это
Лейкоплакия мочевого пузыря – это перерождение нормального эпителия в плоский с формированием участков ороговения. Обнаружить эти патологические изменения удастся только после проведения биопсии с гистологическим исследованием забранных тканей.
Лейкоплакия может поражать различные органы, в которых присутствует переходной эпителий. Лейкоплакия мочевого пузыря и его шейки – это серьезное заболевание, от которого чаще всего страдают женщины репродуктивного возраста. Патология сопровождается интенсивными болями, которые негативным образом отражаются на самочувствии пациентки. Болезненные ощущения возникают по той причине, что измененные ткани оказываются чувствительными к воздействию кислоты, содержащейся в моче.
Лейкоплакия мочевого пузыря имеет хроническое течение.
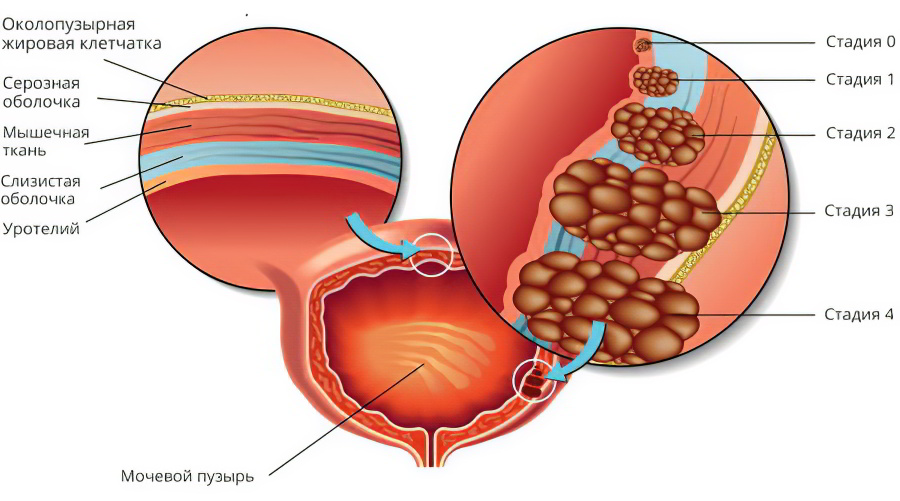
Заболевание развивается поэтапно:
Плоскоклеточное перерождение. На этом этапе происходит трансформация однослойного переходного эпителия в плоский многослойный эпителий. Сами клетки не претерпевают каких-либо изменений.
Плоскоклеточная метаплазия. На этом этапе наблюдается апоптоз, то есть изменение клеток в трансформированном многослойном плоском эпителии.
Формирование бляшек и ороговевание клеток.
Лейкоплакия мочевого пузыря сопровождается склеротическими процессами стенок органа. Со временем он утрачивает свою нормальную сократительную функцию, что становится причиной недержания мочи. При обычном воспалении этого не происходит.
Причины возникновения
Ученые не могут точно назвать причины развития данной патологии. Большинство специалистов придерживаются мнения, что лейкоплакия – это результат аномального внутриутробного развития. Это означает, что стенки мочевого пузыря формируются с определенными дефектами еще в то время, когда плод находится в матке. Доказательством этой теории является тот факт, что патология диагностируется у пациентов с аномалиями развития мочевого пузыря.
Кроме того, существуют факторы риска, которые способны повысить вероятность возникновения болезни.
К таковым относят:
Заболевания эндокринной системы. Это касается нарушений в работе гипоталамуса, гипофиза и яичников. Если в организме женщины повышены значения эстрогенов, то это стимулирует эпителий к метаплазии. Иногда заболевание развивается на фоне приема гормональных препаратов.
Воспаление мочевого пузыря и органов, расположенных рядом с ним. Спровоцировать лейкоплакию может хроническая форма цистита, камни в мочевом пузыре, перенесенные травмы органа, а также попадание в него инородных предметов.
Наличие хронического очага инфекции в организме, например, кариозных зубов или воспаленных миндалин.
Длительное влияние стресса на организм, снижение иммунитета.
Перерождение клеток эпителия мочевого пузыря часто случается под влиянием инфекции.
Если орган здоров, то его эпителий будет продуцировать мукополисахариды. Они не дают бактериям прилипать к поверхности мочевого пузыря. Эти же вещества защищают клетки от разрушающего влияния мочевой кислоты.
Когда эпителий органа трансформируется в плоский, его защитные свойства ослабевают. Это облегчает проникновение патогенной флоры в клеточные стенки. У женщины развивается хроническое воспаление. Формируется своеобразный замкнутый круг. Цистит становится причиной лейкоплакии, а она, в свою очередь, стимулирует воспалительный процесс.
Бактерии попадают в мочевой пузырь чаще всего восходящим путем, то есть с наружных половых органов.
Поэтому спровоцировать лейкоплакию могут такие патогенные микроорганизмы, как:
По крови и лимфе инфекция в мочевой пузырь попадает реже. Источником патогенной флоры в таком случае могут стать другие органы: небные миндалины, почки, кишечник, матка, яичники. В такой ситуации лейкоплакия развивается из-за проникновения в мочевой пузырь стафилококков, стрептококков, кишечной палочки и пр.
Метаплазия эпителия в треугольнике Льето (зона перехода мочевого пузыря в шейку) считается вариантом нормы. Такое изменение тканей происходит под влиянием эстрогенов. Если эпителий при такой метаплазии не ороговеет и не приводит к возникновению патологических симптомов, то лечение не требуется. За пациенткой просто наблюдают.
Симптомы лейкоплакии мочевого пузыря

Различают три формы лейкоплакии мочевого пузыря:
Бородавчатая форма. Участки ороговения тканей выражены в значительной мере.
Эрозивная форма. Эпителий покрыт язвенными дефектами.
Плоская лейкоплакия может никак не проявлять себя в течение длительного времени. При бородавчатой и язвенной форме женщина страдает от выраженных симптомов болезни. Если повреждается шейка мочевого пузыря, то самочувствие больной значительно ухудшается.
Основные симптомы лейкоплакии мочевого пузыря напоминают клиническую картину цистита:
Боль в области лобка. Она тянущая и иррадиирует в поясницу.
Позывы к опорожнению мочевого пузыря учащаются.
При опустошении органа женщина испытывает резь и жжение.
В моче заметны хлопья, может визуализироваться кровь.
Во время интимной близости женщина испытывает дискомфорт.
Диагностика лейкоплакии мочевого пузыря
Врач может выставить диагноз только после проведения комплексного обследования. Обязательной процедурой является гистология тканей органа.
Чтобы подтвердить заболевание, могут потребоваться такие диагностические мероприятия, как:
Сбор анамнеза. Врач должен уточнить, как часто у женщины возникают приступы, имеются ли у нее другие заболевания внутренних органов. Важно выяснить все возможные предрасполагающие факторы болезни.
Вагинальное обследование. Оно позволяет оценить половое здоровье женщины.
Сдача крови, мочи и мазка из влагалища на анализ.
Проведение биохимического анализа крови. Важно уточнить уровень креатинина и мочевины.
Исследование методом ПЦР и ИФА. Эти диагностические процедуры позволяют выявить скрытые инфекции.
Забор мочи и мазка из влагалища на бактериальный посев.
УЗИ органов малого таза и почек.
Уродинамическое обследование (цистометрия и урометрия). Его проводят в том случае, когда пациентка указывает на ощущение неполного опорожнения мочевого пузыря. Исследование позволяет оценить тонус органа и его сократительную способность.
Эндоскопическое обследование мочевого пузыря с выполнением щипковой биопсии. Это исследование отличается высокой информативностью. Оно дает возможность оценить размеры поражения, форму болезни, состояние тканей органа. На основании полученных данных составляют лечебный план. Зоны поражения могут выглядеть как плоские белесоватые участки, как бляшки желтого цвета или как эрозии.
Точный диагноз удается выставить только после того, как будут полученные данные биопсии. Они должны подтвердить наличие метапластических изменений в клетках органа.
Клиническая картина лейкоплакии мочевого пузыря может напоминать симптомы других заболеваний, поэтому важно проводить дифференциальную диагностику с такими патологиями, как:
Цистит хронического течения. Симптомы этой болезни схожи с симптомами лейкоплакии. Отличить их можно только после проведения цистоскопии с биопсией. У пациенток с циститом слизистая оболочка органа воспалена, но низменных участков на ней нет.
Рак мочевого пузыря. Часто это заболевание вовсе не дает каких-либо симптомов, но по мере прогрессирования патологии появляются клинические признаки, которые напоминают лейкоплакию. В ходе проведения цистоскопии на слизистой оболочке будут обнаружены язвенные дефекты и измененные участки эпителия. Однако клетки при раке мочевого пузыря будут иметь атипичное строение.
Говорить о точном диагнозе можно только после эндоскопического обследования мочевого пузыря с биопсией материала.
Лечение лейкоплакии мочевого пузыря
Лечение может быть, как консервативным, так и хирургическим.
Чтобы справиться с патологией, необходим комплексный подход:
Назначение антибактериальных препаратов. Антибиотики используют длительными курсами, которые могут продолжаться до 3 месяцев. В ходе лечения препараты меняют, подбирая оптимальное лекарственное средство. Курс прекращают только после того, как бактериальный посев мочи три раза даст отрицательные результаты. Препаратами выбора являются: Норфлоксацин, Ципрофлоксацин и Левофлоксацин. Они обладают минимальными побочными эффектами и способны эффективно устранять патогенную флору в мочевом пузыре.
Препараты для купирования воспаления. Если оно интенсивное, то могут быть использованы кортикостероиды, например, Преднизолон.
Препараты для повышения иммунитета: Интерферон, Лавомакс.
Инсталляции. Выполняют орошения мочевого пузыря аналогами мукополисахаридов. Они позволяют защищать слизистую оболочку органа от разрушающего влияния мочевой кислоты и микробной флоры. Вводят такие средства прямо в орган с использованием катетера. Лечение должно быть продолжительным. Его конкретные сроки зависят от того, насколько поражены стенки мочевого пузыря. Для инсталляций используют Гепарин, Гиалуроновую кислоту и Хондроитин сульфат.
Физиотерапевтическое лечение. Оно позволяет ускорить выздоровление, уменьшить степень воспаления, предупредить формирование рубцов и спаек. Наиболее эффективные методы лечения: лазеротерапия, электрофорез с гормональными препаратами, магнитотерапия, терапия микроволнами.
Если консервативная терапия не позволяет добиться желаемого эффекта, пациента готовят к операции.
Показаниями к ее проведению являются:
Стойкое воспаление, сопровождающееся нарушением сократительной способности мочевого пузыря.
Лейкоплакия 2 или 3 стадии, которая была подтверждена гистологическим исследованием.
Сильные боли, устранить которые лекарственными средствами не удается.
Наличие атипичных клеток. Такое состояние грозит раковой опухолью органа.
Виды хирургического вмешательства:
ТУР (трансуретральная резекция мочевого пузыря). В ходе проведения процедуры удаляют пораженные участки слизистой оболочки. Для этого используют специальную петлю. Вводят прибор через уретру, используя для этой цели эндоскопическое оборудование. Такая процедура позволяет не нарушить целостность мочевого пузыря.
Лазерная коагуляция мочевого пузыря. В ходе проведения операции удаляют только поврежденные болезнью слизистые структуры. Мышечный слой органа не трогают, то есть здоровые ткани при таком виде вмешательства не страдают. Пациент быстро восстанавливается, срок реабилитации составляет месяц.
Лазерная абляция. В этом случае ткани органа не прижигают, тепловое воздействие не агрессивное. Воздействие оказывается точечно, здоровые ткани не страдают. Вероятность развития осложнений минимальная. Реабилитация после такой процедуры проходит быстро.
Уже на второй день после операции женщину отпускают домой. Процесс мочеиспускания приходит в норму в течение 7 дней. В это время женщина может испытывать боль и дискомфорт.

Для повышения эффективности лечения пациентка должна соблюдать диету. Продукты и напитки нужно подбирать таким образом, чтобы они не раздражали слизистые оболочки органа. Пищу готовят на пару, либо отваривают.
Продукты, которые рекомендовано употреблять:
Сладкие фрукты в свежем виде.
Свежие и вареные овощи. Из меню убирают белокочанную капусту, цветную капусту, томаты чеснок, лук, щавель и редьку.
Маложирная рыба и мясо.
Молоко и кисломолочные напитки.
В день нужно выпивать около 2 литров воды. Это позволит быстрее выводить бактерии из мочевого пузыря и снизить влияние мочевой кислоты на стенки органа. Можно пить травяные чаи, черный и зеленый чай без сахара, морсы с брусникой и клюквой, чистую воду, минеральную воду без газа.
Запрещено употреблять в пищу:
Маринады и солености.
Чай крепкой заварки, кофе, спиртные напитки.
Осложнения
После прохождения лечения женщине потребуется регулярно сдавать анализы. Время от времени ей проводят цистоскопию органа. Это позволит исключить рецидив патологии.
К возможным осложнениям относят:
Озлокачествление с развитием раковой опухоли.
Утрата нормальной функции мочевого пузыря. Ткани органа перестают сокращаться и не могут удерживать мочу.
Почечная недостаточность. При развитии этого осложнения, женщина может погибнуть.
Лейкоплакия мочевого пузыря во время беременности

Лейкоплакия способна осложнить течение беременности. Если заболевание обостряется на ранних сроках, то повышается риск выкидыша, либо аномалий внутриутробного развития плода.
Когда болезнь возникает во второй половине беременности, это грозит преждевременными родами, отслойкой плаценты и внутриутробным заражением плода. Если самочувствие женщины значительно ухудшается, то ей назначают антибиотики. Остальное лечение может быть проведено только после родов.
Хронический цистит может привести к лейкоплакии, также как и спровоцировать ее развитие. Эти патологии находятся в тесной взаимосвязи. Поэтому при частых обострениях болезни нужно отправиться на прием к урологу и пройти комплексное обследование.
Лейкоплакия полости рта – это патологический участок уплотнения на слизистой оболочке, который характеризуется избыточным ороговением. Заболевание имеет хроническое течение и может малигнизировать, то есть перерождаться в злокачественное новообразование.
Лейкоплакия шейки матки – это гинекологическое заболевание, механизм развития которого до настоящего времени до конца не изучен. Поэтому ни один специалист не может дать ответа, доброкачественное или злокачественное течение лейкоплакии будет у конкретной пациентки.
Дисплазия шейки матки (цервикальная дисплазия) – это состояние покрывающего шейку матки эпителия, которое характеризуется изменением числа слоев и строения образующих его клеток. При этом в процесс не вовлекается базальная мембрана и самые верхние клеточные слои.
Как правило, киста шейки матки не имеет ярко выраженных симптомов. Отсутствуют любые изменения во время менструального цикла, нет боли или дискомфорта. Подавляющее большинство пациенток узнали о том, что у них образовалась киста только.

Не многие женщины самостоятельно без подробного инструментального вмешательства могут знать, что им требуется пройти лечение лейкоплакии мочевого пузыря. Об этом даже врачи не могут догадываться по причине отсутствия у пациенток ярко выраженной симптоматики. Женщина может прийти на прием к врачу с жалобами на предполагаемый у нее цистит, хотя на самом деле недомогания могут быть связаны с развитием у нее лейкоплакии. У мужчин подобного рода болезнь встречается сравнительно реже, все объясняется причиной иного строения их мочеполовой системы.
Что из себя представляет эта патология? Это ороговевший слой, образовавшийся в области мочевого пузыря вследствие преобразования клеток переходного эпителия на многослойные плоские клетки. По виду такая патология нарушает функции мочевого пузыря, является опасной, поскольку провоцирует образование бляшек онкологического характера на фоне предракового состояния тканей органа.
- Этиология лейкоплакии
- Как развивается патология на клеточном уровне
- Лейкоплакия у беременных
- Симптомы патологического процесса
- Диагностические процедуры
- Принципы лечения патологии
- Операция на мочевой пузырь
- Лечение диетой
- Как избежать осложнений
- Профилактика лейкоплакии
Этиология лейкоплакии

Если сравнивать строение мужской мочеполовой системы с женской, то у последней заражение инфекцией может произойти быстрее, по причине близкого расположения анального отверстия до уретрального канала. А это значит, что для проникновения инфекции есть много благоприятных условий, чтобы без препятствий достигнуть полости мочевого пузыря.
Заражение может произойти как нисходящим, так и восходящим путем, наиболее часто заболевание начинается на фоне незащищенного полового акта, вследствие попадания половой инфекции в область уретры или иных хронических заболеваний органов и систем человеческого организма.
Спровоцировать симптомы лейкоплакии мочевого пузыря может развивающийся кариес на зубах, хронические заболевания отоларингологического характера, типа тонзиллита или гайморита. Также такой болезни могут быть подвержены люди, часто злоупотребляющие физическим или умственным трудом на фоне утомления, недостатка отдыха или стрессовых ситуаций.
Риск заражения у женщин повышается, если несмотря на предупреждения врачей — не носить внутриматочную спираль более положенного срока — они не предусмотрительно забывают вовремя обращаться к гинекологу, для ее замены или временной отмены. В этом случае специалисты предупреждают, во избежание возможного инфицирования, женщинам следует по истечении определенного периода не тянуть с обращением к своему лечащему врачу.
Часто лейкоплакия может диагностироваться среди пациентов, имеющих эндокринные заболевания, те что связаны с дисфункцией гопоталамусно — гипофизарной системы и заболеваниями яичников у женщин. Результатом патологического явления в этом случае становится повышенная выработка эстрогенов, иногда возникающих и на фоне бесконтрольного приема оральных контрацептивов.
Главным фактором развития лейкоплакии, является инфекционный процесс, защитные свойства здорового эпителия мочевого пузыря сохраняются до момента их поражения бактериями или мочевой кислотой. Такие явления могут подразумевать изменение структуры эпителиального слоя на плоские, например, под действием длительного инфицирования мочевого пузыря при цистите.
Как развивается патология на клеточном уровне
Согласно морфологическим исследованиям патологического процесса, лейкоплакия может протекать по-разному в зависимости от стадии заболевания:

- Плоскоклеточная модуляция. Такая форма недуга подразумевает трансформацию переходного слоя эпителия на многослойные плоские клетки, при этом тканевая структура мочевого пузыря остается не измененной.
- Плоскоклеточная метаплазия. Ткани? состоящие из плоскоклеточных структур начинают перерождаться, а оставшиеся здоровые клетки продолжают гибнуть в результате прогрессирования болезни.
- Метаплазия с ороговением. Измененная ткань мочевого пузыря постепенно покрывается ороговевшими участками, на ее поверхности образуются бляшки.
На основании вышеописанного можно выделить три формы лейкоплакии:
- Плоская.
- Бородавчатая.
- Эрозивная.
Каждая из этих форм имеет своеобразную симптоматику, по этой причине все они требуют к себе индивидуального внимания и лечатся разнообразными способами. Такое заболевание провоцирует не только развитие воспалительного процесса, но и вызывает детрузорные нарушения в мочевом пузыре.
Лейкоплакия у беременных
Что касается беременности, то у них лейкоплакия мочевого пузыря может спровоцировать следующие недомогания в зависимости от срока вынашивания:
- Вызвать недуг у женщин во время беременности могут инфекционные процессы: вирус папилломы человека, хламидиоз, трихомоноз или иные подобного рода болезни. Особенно такие явления опасны на первом периоде вынашивания малыша, поскольку являются опасными факторами, провоцирующими разнообразного рода аномалии в организме ребенка. Иногда это может стать причиной преждевременного прерывания беременности.
- Если болезнь пришлась на более поздние сроки вынашивания ребенка, в этом случае роды у женщины могут завершиться преждевременно по причине инфицирования плода, отслойки плаценты. Или в худших случаях ребенок может появиться на свет с уже сформировавшимися у него патологическими отклонениями.
Если у женщины, которая планирует зачать ребенка, была зафиксирована симптоматика лейкоплакии мочевого пузыря в период прохождения профилактического осмотра, то ей рекомендуется отказаться от этой затеи до момента полного выздоровления и восстановления тканей органа. В подобной ситуации беременность может протекать с осложнениями.

Однако, если болезнь подтвердилась только на тот момент, когда женщина уже находилась в положении, ей назначаются антибактериальные средства, при этом врач обязательно следит за тем как протекает ее беременность с момента обнаружения недуга и срока зачатия. Как правило, интенсивная терапия не назначается до тех пор, пока женщина не родит.
Симптомы патологического процесса
На основании этих симптомов пациенту может потребоваться пройти лечение мочепузырной лейкоплакии:
- увеличение количества мочеиспускательных позывов;
- неприятная симптоматика при мочеиспускательном акте с признаками задержки мочи в организме;
- тянущие боли в нижней части живота с присутствием недомоганий в области поясничного и тазового отдела;
- постоянные ощущения полноты мочевого пузыря;
- симптомы общего недомогания и слабости в теле.

Если у больного наблюдается подобного рода симптоматика, врачи в большинстве случаев не сразу начинают подозревать о наличии у него лейкоплакии мочевого пузыря, часто специалисты предлагают своим пациентам пройти противовоспалительную терапию.
Диагностические процедуры
Лейкоплакия относится к заболеваниям скрытого типа, которую легко перепутать с циститом. Поэтому чтобы конкретно выяснить причину недуга, пациентов, у которых имеется подозрение на цистит, могут направить на прохождение целого ряда необходимых диагностических процедур.
Но прежде чем врач даст направление на диагностику, он обязательно спросит больного о его ощущениях, и узнает насколько сильно у него проявляется симптоматика. Далее, после завершения беседы, начнет ощупывать область мочевого пузыря и вносить полученные результаты в амбулаторную карту больного, на основании которых пациенту будут даны направления на прохождение диагностики.
В первую очередь понадобится сдать мочу на лабораторные анализы для определения количества сахара, мочевины, креатина и гормональных отклонений. Что касается анализа крови, то он необходим для обнаружения в биологической жидкости характера течения метаболизма и синтеза белка.
На втором этапе больной проходит ультразвуковое исследование. Такая диагностика позволяет определить уровень поражения шейки органа и его внутренней области с исключением перехода инфекции на иные участки органов. Кроме этого, может применяться и урофлоуметрия, это та диагностика, которая позволяет установить имеющиеся у больного проблемы с мочеиспускательным процессом.
Диагностика лейкоплакии также требует осмотра патологии при помощи цистоскопии, позволяющей исследовать пораженную область пузыря через мочеиспускательный канал. Что касается применения экскреторной урографии, то она также является неотъемлемой процедурой для выявления болезней мочеполовой системы посредством применения в процессе исследования контрастного вещества.
Принципы лечения патологии
Какое лечение будет получать больной при мочепузырной лейкоплакии полностью будет зависеть от этиологических данных и тяжести заболевания. Одинаково могут потребоваться как операбельные, так и консервативные методы лечения. Последние основываются на применении медикаментов, направленных на угнетение воспалительного процесса.

Что сюда входит:
- антимикробная и противовоспалительная терапия;
- препараты для укрепления иммунитета;
- физиологические растворы (аналоги гликозаминогликанов) для орошения мочевого пузыря с целью повышения регенерации пораженных участков;
- физиотерапия подразумевает лечение и устранение симптомов лейкоплакии мочевого пузыря при помощи лазерной, магнитной и микроволновой терапии и электорофореза.
Операция на мочевой пузырь
В крайнем случае при малой эффективности вышеописанных методов, больному назначается операбельное удаление всей полости мочевого пузыря или только его незначительной части.
Трансуретральная резекция, операция по удалению пораженных тканей мочевого пузыря посредством специальной петли, прикрепленной к цистоскопу.
Лазерная операция осуществляется за счет действия на пораженную область электрическим током, она позволяет полностью выжигать поврежденные ткани, оберегая их от последующего инфицирования за счет образования вокруг удаленного участка защитной пленки.
Лечение диетой
Чтобы лечение быстрее дало положительный результат при лейкоплакии, больным рекомендуется регулировать свое питание на основании продуктов, не вызывающих у них раздражение слизистой ткани мочевого пузыря.
На основании этого пациентам категорически не разрешается употреблять в пищу:
- острые, жаренные, копченые блюда и специи;
- соленые и маринованные продукты;
- сильно жирные бульоны;
- кофейные и алкогольные напитки, крепкие чаи.
Какие продукты разрешается есть:
- свежие фрукты со сладким вкусом;
- овощи в свежем или отварном виде, за исключением белокочанной и цветной капусты, помидоров, редьки, лука, щавеля и чеснока;
- свежее молоко и молочнокислые продукты;
- разнообразные виды каш;
- рыбу и мясо с исключением жирных сортов.

И еще обязательным условием для выздоровления является нормированный суточный питьевой режим, который включает употребление жидкости за день не менее двух литров. Это будет способствовать скорейшему выведению из организма больного бактерий являющихся провокаторами патологического процесса.
Полезно пить:
- почечный чай;
- слабой концентрации зеленые и черные чаи без добавления сахара;
- очищенную или негазированную хлоридно — кальциевую воду;
- ягодные морсы на основе клюквы или брусники.
Как избежать осложнений
Стенки мочевого пузыря становятся менее эластичными по причине длительного течения воспалительного процесса. С таким осложнением вынуждены сталкиваться многие пациенты, болеющие внутрипузырной лейкоплакией. В мочевом пузыре, из-за развития в нем патологического явления, моча чаще всего не удерживается и начинает выходить самопроизвольно без возможности осознанного контроля со стороны больного человека.
Часто такие осложнения, если больной не обращается за медицинской помощью или лечиться самостоятельно непредусмотрительными способами, переходят в почечную недостаточность, вплоть до того периода, когда у больного внезапно начинают отказывать почки.
Чтобы такого не произошло, после выписки из стационара или в процессе прохождения лечения, больным рекомендуется не только избегать заражения инфекционными заболеваниями, но и укреплять защитные функции своего организма.
Важно запомнить, что лейкоплакия это небезобидное явление, поэтому такой недуг нужно лечить своевременно и желательно на ранней стадии, поскольку при длительном течении инфекционного процесса, болезнь может спровоцировать рак мочевого пузыря. По этой причине очень важно получить нужное медикаментозное лечение, что позволит не только избежать перехода инфекции на соседние органы, но и вылечиться без операбельного вмешательства.
Профилактика лейкоплакии

В профилактических целях, во избежание развития лейкоплакии в области мочевого пузыря, важно следовать следующим рекомендациям:
- применять средства контрацепции при интимных отношениях;
- проходить своевременное лечение при заражении половыми инфекциями и не только;
- иметь одного проверенного полового партнера;
- укреплять иммунные силы организма за счет спорта, закаливания и правильной диеты;
- не допускать в организме признаков гиповитаминоза в зимне-весенние периоды;
- избегать переохлаждения области малого таза;
- соблюдать правила интимной гигиены.
Кроме этого, также необходимо достаточно уделять времени отдыху, сну, плюс не курить и отказаться от приема алкоголя и наркотиков.
Читайте также:

