Кт при опухолях костей
Компьютерная томография – современной инструментальный метод диагностики, который предназначен для выявления онкологических процессов, в том числе, метастаз – отдельных раковых клеток, которые распространяются из одного участка организма в другие ткани и органы, а также многих других патологий. Интенсивная метаболическая и митотическая активность обеспечивает быструю распространенность раковых клеток и поражение организма.
Изображение, которое создает компьютерная томография, показывает признаки объемных образований и даже самые мелкие метастазы, распространенных на соседние органы. Разрешающая способность томографа не ограничена типом ткани, результаты также точны при обследовании любых органов, костных структур и мягких тканей.
Но актуально ли использовать КТ при раке? Однозначно да, данная технология подробно показывает патологические образования размером от миллиметра. Онкологи назначают компьютерную томографию с целью уточнения диагноза, а также решения о дальнейшие тактики лечения.
Компьютерная томография эффективно выявляет опухоли и метастазы в следующих органах и системах:
- Головном мозге;
- Легких и бронхах;
- Позвоночнике;
- Органах брюшной полости;
- Органах малого таза;
- Кишечнике;
- Кожном покрове;
- Мягких тканях;
- Сосудах;
- Лимфоузлах;
- Костях.
В онкологической клинике Юсуповской больнице имеется один из наиболее современных и функциональных диагностических методов - мультиспиральный компьютерный томограф, который позволяет выявлять злокачественное образование еще на стадиях зарождения. Отличие таких томографов от спиральных – наличие огромного количества рядов детекторных элементов.
Наличие такого оборудование– это новый уровень результативности медицинской диагностики, достигнутый благодаря повышению качества построения мультипланарных и объемных моделей обследуемых зон. Онкологи в обязательном порядке назначают МСКТ при малейшем подозрении на развитие онкологии, поскольку такой метод позволяет идентифицировать опухолевые изменения на самых ранних этапах развития. А вероятность успешной терапии онкологических заболеваний напрямую зависит от своевременности и достоверности диагностических методов исследования.
Может ли компьютерная томография ошибаться в диагнозе?
Как любой другой метод диагностики, который основывается на анализе косвенных данных, компьютерная томография дает результаты, имеющие некоторую вероятность погрешности. И хотя эта вероятность достаточно мала, но в диагностике рака это имеет огромное значение. Чаще всего причинами диагностических ошибок являются:
- Неверная расшифровка полученных изображений;
- Низкое качество оборудования, в связи чем получаются некачественные снимки.
Качество снимков, также зависит от исправности и правильной настройкой томографа, поведении больного во время манипуляции, а также некоторых других внешних факторов. Такие причины могут привести к появлению на снимке дополнительных помех, которые затрудняют расшифровку или вовсе ошибочно интерпретируются как образование или метастаз.
Достоверность расшифровки томографических изображений при диагностике рака непосредственно зависит от опыта врача-рентгенолога и онколога. Особенно это важно при запутанных диагностических случаях, например, интерпретироваться могут по-разному следующие заболевания:
- Туберкулезный инфильтрат и периферический рак легких на КТ;
- Ретроцеребеллярная киста и расширение большой цистерны;
- Тромбоз и пахионовы грануляции;
- Опухоль мозга и ишемический или геморрагический инсульты;
- Эпидуральная или субдуральная гематома и субарахноидальное кровоизлияние;
- Злокачественное образование и аневризма сосуда головного мозга.
Медицинские ошибки могут встретиться также в описании размеров опухоли, лимфатических узлов, а также других важных характерных признаков.
В Юсуповской больнице работают лучшие узкопрофильные специалисты, благодаря которым процент человеческих ошибок сводиться к нулю. У врачей онкологической клиники имеется огромный опыт работы со всеми проявлениями злокачественных процессов. Врачи больницы тщательно изучают все диагностические данные, а также детально общаются с пациентами, чтобы верный диагноз был выставлен как можно скорее.
Как выглядят раковые клетки на компьютерной томографии?
На изображении, полученном на компьютерном томографе, обычно опухоли и метастазы выглядят как образования пониженной плотности. Но иногда идентификация раковых клеток на изображениях может быть затруднена вследствие ряда причин:
- Близко расположенных кровоизлияний;
- Скопления поблизости тканей определенных органов;
- Кальцификации метастазов.
В таких затруднительных ситуациях, для более четкого изображения перед процедурой пациенту вводят контраст - специальное вещество, которое детализирует картину заболевания. При этом на снимках компьютерной томографии у образований отмечается усиление контрастности, поскольку их рентгеновская плотность снижается.
Как выполняется компьютерная томография
Перед началом исследования пациент должен предоставить врачу все необходимые данные о своем состоянии, а также информацию о предыдущих методах диагностики.
Беременным женщинам не рекомендуется проводить КТ-обследование из-за возможного риска для ребенка. Томографию проводят только при чрезвычайных, угрожающих жизни состояниях.
Детям до 5 лет как правило, вводят успокоительные средства или же проводится наркоз, который непосредственно выполняется врачом-анестезиологом.
Компьютерная томография по времени занимает около 30 минут, в редких случаях – до одного часа.
Необходимо снять все металлические изделия и надеть свободную одежду.
Подготовка к исследованию зависит от области и применении контрастного вещества. В последнем случае необходимо отказаться от употребления пищи в течении 4 часов до процедуры, а пить, наоборот, необходимо как можно больше, чтобы скорее вывести контраст из организма.
Если компьютерная томография проводится под наркозом, то запрещается употреблять пищу и воду в течение 4 часов.
На протяжении всего времени пациент должен неподвижно лежать, чтобы изображения получились достоверными.
Юсуповская больница предоставляет пациентам множество услуг, включая полную диагностику онкологических больных, применяя современный компьютерный томограф. В онкологической клинике работают самые лучшие врачи, которые постоянно подтверждают свою квалификацию, применяют европейские методы диагностики и лечения. У больницы имеется множество наград и огромное количество благодарных пациентов. Юсуповская больница является одним из лучших медицинских учреждений Российской Федерации. Юсуповская больница работает круглосуточно, без выходных, а поэтому может принять Вас в любое удобное время.
Частота появления разных видов злокачественных опухолей костей (ЗОК) зависит от возраста. Развитие остеогенной саркомы и саркомы Юинга чаще наблюдается в подростковом возрасте, тогда как для взрос
лых более характерна хондросаркома. Опухоли мелких костей чаще бывают доброкачественными как у молодых, так и у л иц старшего возраста.
Наиболее часто встречаемыми видами костных сарком являются: остеогенная саркома (45%), саркома Юинга (18%) и хондросаркома (15%). Остальные виды сарком (фибросаркома, высокодифференцированная веретеноклеточная, гигантоклеточная саркомы и др.) встречаются реже.
Остеогенная саркома (ОС) может возникнуть в любой части кости, однако чаще всего она развивается в зонах с очень высокой генерацией: метафизах бедренной (50%) и большеберцовой (25%) костей. Раннее метастазирование ОС весьма характерно. Метастазы преимущественно обнаруживаются в легких (до 70%); определенное время клинически они не проявляются.
Серьезных различий в клиническом течении разных видов сарком (остеолитической и остеобластической) нет. Больные, как правило, предъявляют жалобы на боли, которые становятся постоянными, прогрессирующими. Над проекцией опухоли может определяться припухлость, деформация. Больной теряет в весе, повышается температура. Патологический перелом иногда оказывается первым клиническим проявлением злокачественного новообразования.
Радикальное хирургическое лечение первичной опухоли обычно эффективно, однако до последнего времени только 25% пациентов имели шанс на излечение. Методы лечения ОС изменились, сейчас редко применяют радиотерапию и выполняют ампутацию конечности. Системное лечение, включающее полихимиотерапию, повышает выживаемость. Доказательством правильности такого подхода является 50—60-процентная выживаемость операбельных пациентов, у которых не было метастазов.
Недавно было показано, что химиотерапия доксорубицином и цисплатиной так же эффективна, как использование нескольких
препаратов. Проведение пред- и послеоперационной химиотерапии показало наибольшую значимость предоперационной терапии. Благодаря последней стало возможным проведение экономных операций при ОС верхней трети большеберцовой и плечевой костей.
Пятилетняя выживаемость больных с этой опухолью до недавнего времени составляла менее 10%. Опухоль преимущественно локализуется в диафизе длинных трубчатых костей. Прогноз является еще более неблагоприятным при расположении опухоли в костях таза или проксимальной части конечности. Доклинически гематогенные метастазы почти всегда присутствуют и локализуются в легких и костях. Это заболевание нередко сопровождается лихорадочным состоянием, повышением температуры до 40° С, и этим оно резко отличается от остеогенной саркомы. Другим отличительным признаком саркомы Юинга является ее большая чувствительность к радиотерапии.
Рентгенологически в начале заболевания картина весьма сходна с картиной, наблюдаемой при остеомиелите (очаги деструкции, истончение кортикального слоя и лишь некоторое отслоение надкостницы) (рис. 31 цв.). При значительном размере опухоли появляется типичная для опухоли Юинга луковичного характера слоистость коркового слоя и реже — игольчатый лучистый периостит. Однако при диагностике опираться только на клиническую картину или один рентгенологический снимок нельзя. Диагноз должен ставиться только на основании данных комплексного обследования, включая гистологическое исследование.
Лечение больных опухолью Юинга комбинированное с обязательной химиотерапией в неоадъювантном режиме. И хотя современная системная терапия позволяет контролировать и предупреждать развитие метастазов, радиотерапия после радикального хирургического лечения часто является наилучшим методом снижения числа местных рецидивов заболевания. При этом могут применяться органосохраняющие операции.
Перспективными методами лечения при наличии метастазов являются дистанционная гамма-терапия и химиотерапия в стандартном и интенсивном режимах с использованием таких препаратов, как циклофосфамид, доксорубицин, актиномицин D, винкристин, ифосфамид.
Хондросаркома (ХС) обычно встречается в возрасте старше 40 лет, почти вдвое чаще у мужчин, чем у женщин. Наиболее характерной локализацией ХС являются плоские кости (кости таза, плечевого пояса, ребра), однако она может возникать и в проксимальных отделах длинных трубчатых костей (бедро, плечо). Первичные хондросарко-мы развиваются из хондром, экзостозов, дихондроплазий (болезнь Олье), деформирующего остоза (болезнь Педжета). Появление болей или их усиление, быстрый рост или увеличение могут свидетельствовать об их злокачественном перерождении. В зависимости от степени дифференцировки ХС может (при Gj) расти медленно (до 4—5 лет), не давая метастазов, или расти быстро (при G3), сопровож-даясь болями и рано диссеминируя. Клетки ХС в последнем случае обладают высокой способностью к имплантации и распространению по венозной системе. Рентгенологическое исследование обычно помогает поставить диагноз. Наилучшим методом лечения ХС является радикальная операция, если ее выполнение возможно. При локализации опухоли в плоских костях показаны обширные оперативные вмешательства типа межлопаточно-грудной ампутации (при ХС костей плечевого пояса) или межподвздошно-брюшного вычленения (при ХС костей таза). Если опухоль нерезектабельна, то проводят радиотерапию, хотя в большинстве случаев она оказывается неэффективной. Адъювантная химиотерапия может быть дополнительным подспорьем при III степени дифференцировки.
В зависимости от степени дифференцировки и локализации опухоли выживаемость колеблется от 15 до 70%.
Фибросаркома (ФС) развивается из фиброзных структур кости. Она не содержит костных или остеоидных структур. Наиболее характерная локализация ФС — метафизы трубчатых костей. Заболевание поражает лиц любого возраста, одинаково часто встречается у мужчин и женщин. ФС может быть следствием малигнизации при болезни Педжета или радиотерапии. Опухоль характеризуется медленным течением, метастазирует гематогенно, главным образом в легкие. Рентгенологически опухоль выглядит прозрачной, с незначительной периостальной или кортикальной реакцией. Оптимальным методом лечения является радикальная операция. Прогноз зависит от степени дифференцировки опухолевых клеток (G) и локализации опухоли. Общая выживаемость достигает 30%. Адъювантная химио
терапия может быть использована при низкой степени дифферен-цировки опухолевых клеток (G3).
Высокодифференцированная веретеноклеточная саркома кости
В большинстве своем такие опухоли являются фиброзными гистиоцитомами. У взрослых чаще всего они развиваются вокруг коленного сустава. Пятилетняя выживаемость составляет 25—30%. Эта опухоль чувствительна к химиотерапии, и потому данный метод в последнее время включают в программы лечения.
Этот тип опухоли возникает из эпиметафизарных зон с замещением эпифизарного диска. В большинстве случаев такие опухоли развиваются в области коленного сустава, обычно они доброкачественные, но иногда метастазируют. Лечение — хирургическое, состоящее из удаления опухоли с сохранением суставов. Риск локальных рецидивов может быть уменьшен при использовании криохирургии. Рентгенологические обследования необходимо проводить после операции для выявления рецидивов. Результаты лечения зависят от локализации и степени дифференцировки опухоли.
Симптомы, данные осмотра пациента, инструментальное обследование и анализы крови позволяют предположить наличие опухоли. В большинстве случаев подтвердить свои подозрения врачи должны путем изучения образца тканей или клеток (биоптата) под микроскопом. Метастазы рака в кости и первичная костная опухоль нередко вызывают одинаковые признаки и симптомы. Для подтверждения характера новообразования врачу требуется результат биопсии.
Признаки и симптомы злокачественных опухолей костной ткани
Боль в пораженной кости является cамой частой жалобой, которую предъявляют пациенты с костными опухолями. В первое время боль возникает периодически. Она может усиливаться при нагрузках на кость (например, усиление боли в ноге при ходьбе) или ночью. Постоянный характер боль приобретает по мере роста опухоли. Интенсивность боли нарастает при активности и может привести к хромоте при поражении костей ноги.
Припухлость в этой же области появляется спустя несколько недель после возникновения боли. Прощупать уплотнение или опухолевидное образование можно в зависимости от расположения опухоли.
Переломы для костей не характерны. Хотя злокачественная опухоль может ослаблять кость, в которой она возникла. Если на месте развития опухоли или рядом с ней возникает перелом, то пациент отмечает внезапную сильную боль в конечности, которая несколько месяцев до этого периодически побаливала.
Злокачественные опухоли могут вызывать потерю веса и утомляемость. Соответствующие симптомы вызывает распространение опухоли на внутренние органы.
Другие состояния, такие как травмы или артрит, гораздо чаще вызывают боли в костях или припухлость. Тем не менее, если подобные симптомы без видимой причины сохраняются долгое время, следует проконсультироваться с врачом.
Методики визуализации при костных опухолях
На рентгенограмме хорошо видны большинство костных опухолей. Кость в месте расположения опухоли выглядит "изъеденной" или как полость в цельной кости. В некоторых случаях вокруг костного дефекта можно увидеть опухоль, которая распространяется на рядом расположенные ткани. Злокачественный характер опухоли радиолог может предположить по рентгенологическим признакам. Но подтвердить его подозрения способна лишь биопсия.
Рентгенография органов грудной клетки проводится для того, чтобы выявить распространение опухоли в легкие.
КТ - это рентгенологическая процедура, которая позволяет получить детальное изображение поперечных срезов тканей всего организма. КТ-сканер, вращаясь вокруг тела пациента, создает множество снимков. Полученные снимки с помощью компьютера совмещаются в единое изображение среза тканей. Аппарат делает снимки множества срезов области тела, которую необходимо обследовать.
КТ помогает определить стадию злокачественной опухоли. Данное исследование может выявить распространение опухоли в другие органы. Сканирование выявляет поражение лимфатических узлов и отдаленных органов.
Перед проведением процедуры пациента могут попросить выпить некоторое количество контрастного вещества. Оно помогает увидеть контуры кишечника, и поэтому некоторые его области нельзя спутать с опухолью. Кроме этого, определенный вид контрастного вещества иногда вводиться внутривенно. Это помогает лучше увидеть отдельные структуры организма.
КТ применяется также для ориентирования биопсийной иглы при подозрении на метастазы. В ходе процедуры, которая носит название пункционная биопсия под контролем КТ, пациент находится на специальном столе. В это время радиолог продвигает пункционную иглу по направлению к опухоли. Снимки проводятся до тех пор, пока врач не убедится в правильном расположении иглы внутри новообразования
КТ длится намного дольше, чем обычная рентгенологическая процедура. В это время пациент должен неподвижно лежать на столе. Часть тела, которую необходимо обследовать, располагается внутри сканера.
МРТ-сканер используюет вместо рентгеновских лучей радиоволны, которые создает с помощью мощного магнита. Энергия радиоволн поглощается тканями, а затем высвобождается определенным образом в зависимости от вида ткани и заболевания. В некоторых случаях для лучшего отображения опухоли внутривенно вводится контрастное вещество под названием гадолиний. Компьютер переводит высвобожденные тканями радиоволны в очень детальное изображение какого-либо участка организма.
МРТ является наилучшим методом выявления костных опухолей. МРТ особенно полезен для обследования головного и спинного мозга. По сравнению с КТ, процедура МРТ менее комфортна для пациента. Она требует больше времени: нередко целого часа. Аппарат издает глухие стучащие звуки, которые раздражают некоторых пациентов. Поэтому отдельные диагностические отделения для подавления этих звуков предоставляют наушники.
Выявить распространение опухоли на другие кости помогает это исследование. Оно обнаруживает метастазы раньше, чем обычная рентгенография. Объем повреждения кости первичной опухолью также может определить остеосцинтиграфия.
Пациенту перед исследованием внутривенно вводится радиоактивное вещество технеция дифосфонат. Радиоактивность данного вещества не вызывает долгосрочных эффектов и крайне мала. Технеций "притягивается" пораженными костными клетками. Эти области будут видны на снимке как серые или черные зоны, которые называются "горячими". Заподозрить злокачественную опухоль позволяет наличие подобных участков. Но также могут выглядеть и другие костные заболевания, такие как артриты или инфекции. Для того, чтобы отличить состояния друг от друга, необходимо проведение биопсии.
При ПЭТ используется глюкоза, которая содержит радиоактивный атом. Испускаемая радиоактивность фиксируется специальной камерой. Так как злокачественные клетки обладают повышенным метаболизмом, они поглощают большие количества радиоактивного сахара. ПЭТ помогает выявить опухоль, где бы она в организме ни располагалась. В некоторых случаях данная методика позволяет разграничить доброкачественные и злокачественные опухоли. Для лучшего выявления некоторых видов рака ПЭТ иногда совмещают с КТ (методика ПЭТ-КТ).
Биопсия - это забор образца ткани с целью ее последующего изучения под микроскопом. Это единственный способ выявить злокачественность опухоли. При наличии рака биопсия подскажет врачу, является ли опухоль первичной или представляет собой метастаз. Для диагностики злокачественных опухолей костей используется несколько образцов тканей и клеток.
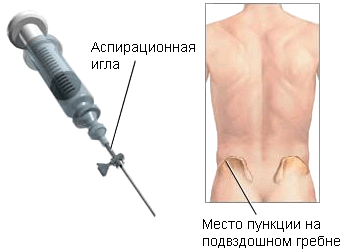
Метод проведения биопсии зависит от наличия признаков злокачественности, и от наиболее вероятного вида опухоли в данном случае. Образца, полученного при пункционной биопсии, достаточно для выявления некоторых видов опухолей. Крупные образцы требуются для диагностики других новообразований. Их можно получить при хирургической биопсии.
Выделяют два вида пункционной биопсии: тонкоигольная биопсия и толстоигольная биопсия. Перед проведением процедуры необходимо местное обезболивание. Для тонкоигольной аспирационной биопсии хирург выбирает тонкую иглу, присоединенную к шприцу. С ее помощью из новообразования производится удаление небольшого количества жидкости и содержащихся в ней клеток. Если опухоль располагается глубоко врач продвигает иглу внутрь, ориентируясь по изображениям на экране компьютера, полученным при КТ. При толстоигольной биопсии врач для получения небольшого цилиндрического образца ткани (около 1-1,5 см в длину и 0,3 см диаметром) использует широкую иглу. Многие специалисты полагают, что при диагностике первичных опухолей костей толстоигольная биопсия обладает преимуществами перед ТАБ.
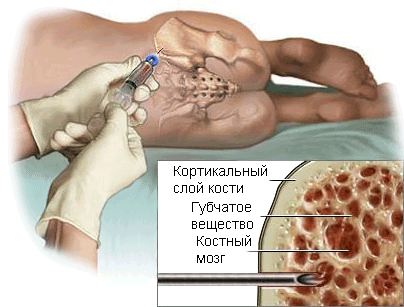
Данная процедура требует разреза на коже, для обеспечения хирургу доступа к опухоли. Так он сможет иссечь небольшой образец ткани. Биопсия называется эксцизионной, если опухоль удаляется целиком, а не только небольшой ее фрагмент. Подобная процедура нередко проводится под общим наркозом.
+7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК КОСТИ
а) Определение:
• Поражение костей скелета злокачественной опухолью
• Пути распространения: имплантационный, гематогенный, лимфогенный
б) Лучевые признаки метастаза опухоли в кости скелета:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Склеротический или литический очаг (очаги)
2. Рентгенография:
• Рентгенография обладает низкой чувствительностью; патологический очаг визуализируется лишь при значительном объеме пораженной кости
• Склеротический или литический очаг (очаги)
• Деструкция кортикального слоя
• Патологический очаг может быть изолированным, диффузным или вызывать вздутие кости
4. МРТ:
• Обладает высокой чувствительностью, однако предпочтительным методом диагностики не является
• Замещение костного мозга:
о Т1ВИ: низкая или гетерогенная интенсивность сигнала о Т2ВИ: гиперинтенсивный сигнал
о Т1ВИ с контрастным усилением в режиме FS: гомогенный или гетерогенный характер контрастирования
г) Патоморфология метастазов опухоли в кости. Основные особенности:
• Этиология:
о Остеолитические метастазы: почечноклеточный рак, меланома, множественная миелома, немелкоклеточный рак легкого, рак щитовидной железы, неходжкинская лимфома, лангергансо-клеточный гистиоцитоз
о Остеобластические метастазы: рак предстательной железы, кар-циноид, мелкоклеточный рак легкого, лимфома Ходжкина, медуллобластома, синдром POEMS
о Сочетание остеолитических и остеобластических метастазов: рак молочных желез, органов желудочно-кишечного тракта и большинство плоскоклеточных карцином
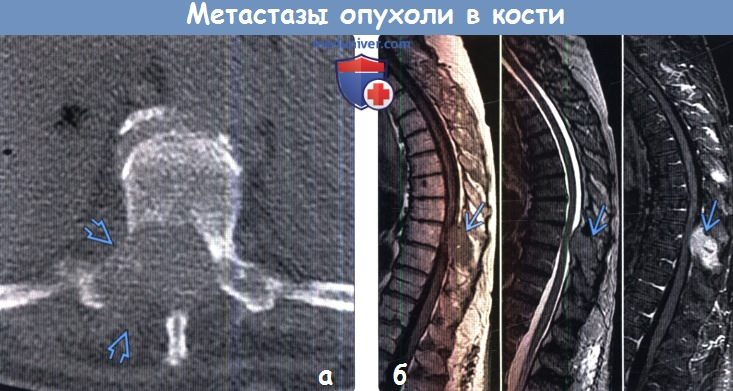
(а) Пациент с распространенной аденокарциномой легкого. При нативной КТ определяется деструкция правого корня и пластинки дуги Th12-позвонка объемным образованием, растущим в просвет спинномозгового канала.
(б) На совмещенных изображениях при МРТ на Т1ВИ (слева), Т2ВИ (посередине) и Т1ВИ в режиме FS с контрастным усилением (справа) в корне дуги позвонка выявляется метастаз, распространяющийся в спинномозговой канал .Образование на первом изображении имеет гиперинтенсивный сигнал, на втором — умеренно гиперинтенсивный, на третьем — характеризуется гетерогенным контрастированием. При метастатическом процессе МРТ позволяет визуализировать поражение мягких тканей. 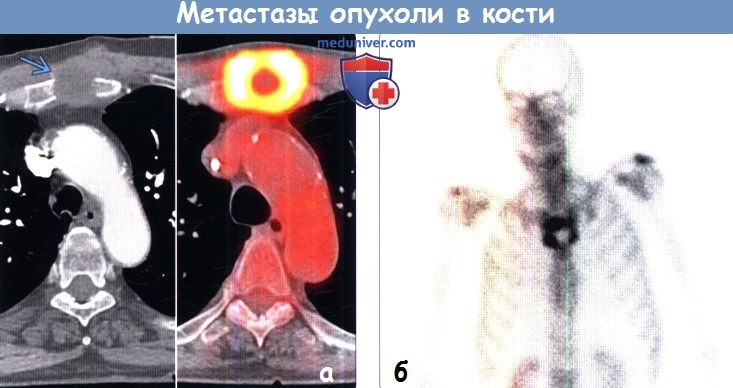
(а) Пациент с плоскоклеточным раком легкого. На совмещенных изображениях при КТ с контрастным усилением (слева) и ФДГ-ПЭТ/КТ (справа) в грудине определяется литический метастаз, характеризующийся поражением мягких тканей грудной стенки. Следует отметить наличие в центре метастаза зоны с низким уровнем поглощения ФДГ, соответствующей зоне некроза.
(б) У этого же пациента при остеосцинтиграфии в передней проекции в грудине визуализируется очаг, накапливающий РФП лишь по периферии. Остеолитические метастазы немелкоклеточного рака легкого обычно характеризуются повышенным уровнем поглощения РФП при остеосцинтиграфии и ФДГ при ПЭТ/КТ. 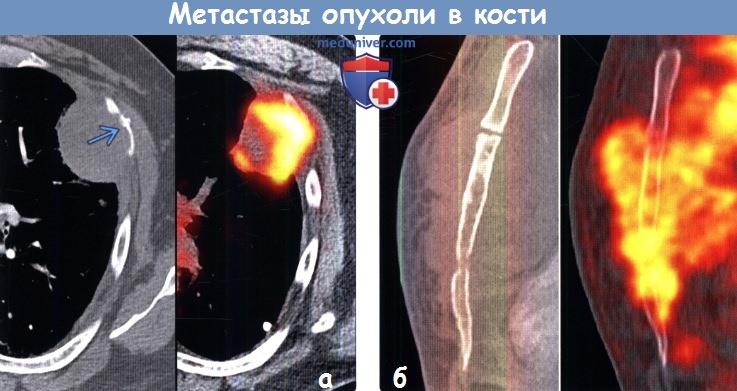
(а) На совмещенных изображениях при КТ с контрастным усилением (слева) и ФДГ -ПЭТ/КТ (справа) в верхней доле левого легкого определяется новообразование, инвазирующее прилежащий передний отрезок ребра слева. Новообразование характеризуется интенсивным уровнем поглощения ФДГ. Зона в центре, не накапливающая ФДГ, соответствует зоне некроза.
(б) Пациент с неходжкинской лимфомой. На совмещенных изображениях при КГ с контрастным усилением в сагиттальной плоскости (слева) и ФДГ -ПЭТ/КТ (справа) визуализируется инвазия грудины и мягких тканей медиастинальной лимфомой. Вовлечение кости в опухолевый процесс может происходить в результате прямой инвазии.
д) Клинические аспекты метастазов опухоли в кости:
1. Проявления:
• Наиболее частые признаки:
о Боли
о Мягкотканное объемное образование
о Патологический перелом
о Сдавление спинного мозга
• Клинический профиль:
о Гиперкальциемия
2. Естественное течение заболевания и прогноз:
• Наличие в костях скелета метастазов указывает на неизлечимость заболевания и свидетельствует о неблагоприятном прогнозе
3. Лечение:
• Варьируется в зависимости от типа первичной опухоли; часто проводится химиотерапия
• В случае высокой вероятности развитии перелома позвонка следует срочно провести лучевую терапию, чтобы избежать сдавления спинного мозга
д) Список литературы:
1. Messiou С et al: The СТ flare response of metastatic bone disease in prostate cancer. Acta Radiol. 52(5):557—61, 2011
2. Georgy BA: Metastatic spinal lesions: state-of-the-art treatment options and future trends. AJNR AmJ Neuroradiol. 29(9):1605-11, 2008
3. Graham TS. The Ivory Vertebra Sign. Radiology. 235:614-615, 2005
4. Taneichi H et al: Risk factors and probability of vertebral body collapse in metastases of the thoracic and lumbar spine. Spine (Phila Pa 1976). 22(3):239-45, 1997
Редактор: Искандер Милевски. Дата публикации: 20.2.2019
Компьютерная томография применяется для диагностики заболеваний и повреждений костей. Этот метод позволяет оценить окружающие мягкие и костную ткани. Чаще всего КТ костей используется у пациентов с травмами, ранениями, опухолями, воспалительными и дегенеративными заболеваниями, аномалиями.
- Обнаруживаемые изменения
- Контрастирование
- Особенности
- Показания
- Противопоказания
- Особенности подготовки
- Этапы выполнения
- Итоги
- Возможные риски
- Альтернативные методы визуализации
- КТ: сравнение с МРТ
- Видео
Обнаруживаемые изменения
При переломах КТ позволяет оценить плоскость, направление, локализацию, количество, характер по классификации AO (Мюллера) или по локализации.
- По локализации: эпи-, мета-, диафизарные.
- По отношению к суставу: внутри-, внесуставные.
- По типу: простые (два костных фрагмента), оскольчатые (от трех и более).
- По наличию смещения: имеется или нет.
- По направлению смещения: по ширине, по длине (с захождением, расхождением), под углом.
- В зависимости от множественности поражения: изолированные, сочетанные.
При воспалительных поражениях, таких как остеомиелит, внутрикостный абсцесс, воспаление костной ткани возникает вследствие заноса инфекции с током крови или из внешней среды после травмы или операции.
Наружные мягкотканные абсцессы можно оценить на УЗИ.

При новообразованиях опухоли костей делятся на первичные и вторичные (метастазы).
- Первичные костные опухоли: остеома, остеоид-остеома, остеобластома, остеосаркома.
- Опухоли из хрящевой ткани: энхондрома, остеохондрома, хондробластома, хондромиксоидная фиброма, хондросаркома.
- Отдельно выделяют новообразования костного мозга: плазмоцитома, множественная миелома, саркома Юинга, лимфома кости.
- Другие поражения: миксофиброзная опухоль, десмопластическая фиброма, гистиоцитома, фибросаркома, внутрикостная липома, гигантоклеточная опухоль, адамантинома, ангиосаркома.
- Опухолеподобные состояния: болезнь Педжета, лангергансоклеточный гистиоцитоз, фиброзная дисплазия, фиброксантома.
К нарушениям развития относят:
- артрогрипоз — нативное заболевание, характеризующееся деформированием конечностей, ограничением подвижности суставов, фиброзом;
- изменения костной ткани также наблюдаются при нейрофиброматозе, несовершенном остеогенезе, синдроме Тернера;
- среди аномалий рук — гипоплазия суставного отростка лопатки, деформация Маделунга;
- со стороны ног: врожденная дисплазия бедра, устойчивые изменения стопы.
Остеохондропатии встречаются преимущественно у детей, молодых взрослых. В их патогенезе главную роль играет нарушение кровообращения в эпифизе с возникновением остеонекроза. Примеры: болезнь Синдига-Ларсена (нижний полюс надколенника), Осгуда-Шлаттера (бугристость большеберцовой кости), Левена (суставная поверхность надколенника). Позвоночник: болезнь Кальве (асептический некроз позвонка), болезнь Шойермана-Мау.
Поражение костей при системных заболеваниях: при серповидноклеточной анемии часто возникают инфаркты костей, остеонекроз.

При постоперационных изменениях требуется оценить тип операции, например, остеосинтез, артродез, эндопротезирование.
- Чаще всего выполняется накостный металлоостеосинтез (пластиной, винтами) и внутрикостный синтез (стержнем).
- Оцениваются целостность и правильность расположения металлических компонентов, изменения окружающей их костной ткани: разрежение, наличие признаков остеомиелита, перипротезные переломы.
Контраст при исследовании костей применяется редко, т.к. часто не позволяет получить новой важной информации. Контраст может использоваться при фистулографии для оценки направления и распространенности свищевого хода. Также контрастирование требуется при артрографии.
Внутривенное контрастирование может потребоваться при выраженном мягкотканном компоненте опухоли с целью дифференциальной диагностики с абсцессом. Используются ионные (урографин) или неионные (омнипак, ультравист) средства.
Особенности
Преимущества: быстрота, доступность, высокое разрешение, постобработка, комплексная оценка. Недостатки: стоимость, ионизирующее излучение, невысокая информативность в оценке мягких тканей.
Показания
КТ показана пациентам с повреждениями костей, опухолями, воспалением, дегенеративными изменениями суставов, аномалиями, остеохондропатиями, системными заболеваниями.
Противопоказания
КТ с контрастированием противопоказана при аллергии на йод, почечной недостаточности, флебите, общем тяжелом состоянии, двигательном возбуждении. Относительно противопоказана КТ детям и беременным в связи с вероятным онко- и тератогенным действием.
- повреждение вены, флебит, тромбоз;
- почечная недостаточность;
- аллергия.

Особенности подготовки
Без контрастного усиления исследование можно выполнить без подготовки. Необходимо лишь убрать металлические предметы из зоны сканирования. Контрастирование подразумевает исследование крови на мочевину и эндогенный креатинин. Нужно также собрать заключения предыдущих исследований для рентгенолога.
Учитывайте: компьютерная томография выполняется по назначению врача. Не забудьте взять направление.
Этапы выполнения
Вначале пациента просят подписать согласие на проведение процедуры. Затем он раздевается, снимает плотную одежду. Допустимо выполнять КТ в легкой рубашке, майке, футболке, брюках без металлических элементов в исследуемой области.
Пациент укладывается на стол томографа ногами или головой к гентри. Выполняются томограммы для разметки. На них отмечаются границы зоны исследования. Если это предусмотрено протоколом, вводится контраст, и начинается пошаговое или спиральное сканирование.
Итоги
Итог исследования — заключение рентгенолога. В нем описываются патологические изменения, даются рекомендации. Вместе с заключением выдаются диск и пленка. На диске находятся файлы DICOM, на пленке — часть кадров, отражающих патологию. Заключение выдается не сразу, необходимо подождать от часа и дольше.
Возможные риски
Риски возникают преимущественно при контрастировании: возможность разрыва вены с выходом контраста в мягкие ткани и формированием болезненного уплотнения, также может развиться флебит. К другим вероятным осложнениям контрастирования относят почечную недостаточность и аллергию.
Облучение может неблагоприятно действовать на плод и детский организм.
Существует (очень низкий) риск развития патологии в последующих возрастных периодах.

Альтернативные методы визуализации
| Метод | Преимущества | Недостатки |
| Рентгенография | Быстрота выполнения, доступность | Лучевая нагрузка, наложения |
| МРТ | Высокое разрешение, возможность визуализации трабекулярного отека, комплексная оценка | Высокая цена, длительность, меньше возможностей постобработки (по сравнению с КТ) |
| Ядерная медицина | Практически идеальный метод идентификации и контроля опухолей | Низкая доступность, облучение, высокая цена, необходимость использования радиоактивных препаратов; возможны ложные результаты |
Оба метода могут применяться для исследования костей. КТ не так подвержена артефактам ввиду меньшего времени процедуры. КТ быстрее, обладает более высоким разрешением. МРТ показывает трабекулярный отек — признак травмы и воспаления.
КТ чаще выполняется для оценки костной травмы в связи с большей доступностью, скоростью, высоким разрешением. МРТ обычно применяется у пациентов с хроническими заболеваниями.
Видео
У пациентов с острой костной травмой компьютерная томография — практически идеальный метод диагностики. Но существуют и другие методы, такие как рентгенография, МРТ, ПЭТ, сцинтиграфия. Их также можно использовать в диагностике по выбору врача.
Читайте также:

