Крауроз это предраковое состояние
Крауроз вульвы (склерозирующий лишай) — гинекологические заболевание, характеризующиеся дистрофическим поражением наружных гениталий. Сопровождается атрофией, сухостью и зудом кожи, слизистых половых органов. Болезнь крауроз вульвы может образоваться в любом возрасте, чаще возникает у пожилых пациенток.
Чаще крауроз протекает с лейкоплакией вульвы (предраковое состояние, характеризующееся дистрофическими изменениями плоского многослойного эпителия). При этом есть высокий риск развития онкопатологий половых органов. Сам по себе склерозирующий лишай в 30-50% случаях перерождается в злокачественное новообразование.
Механизм и причины образования крауроза вульвы
Точные причины развития склерозирующего лишая неизвестны. Есть несколько теорий появления болезни, однако ни одна из них не способна объяснить механизм возникновения и происхождение крауроза. Определенное значение в генезисе патологии играют психогенные факторы, вирусные и инфекционные патологии, нейроэндокринные расстройства и аутоиммунные нарушения. Также специалисты выделяют ряд факторов, которые могут спровоцировать образование склерозирующего лишая:
- несоблюдение правил интимной гигиены;
- частые перегревания;
- ожирение;
- снижение защитных свойств организма;
- эмоциональная лабильность;
- наличие вируса папилломы или герпеса;
- постоянные вульвиты, вульвовагиниты;
- психогенные факторы (частые стрессы, депрессивные состояния, навязчивые страхи);
- аутоиммунные заболевания;
- химические ожоги гениталий (при несоблюдении концентрации лекарственных средств, используемых для спринцевания);
- проведенная овариоэктомия;
- травмы или операции на наружных гениталиях;
- короткий детородный период (наступление климакса после 45 лет свидетельствует о гипофункции яичников);
- гормональные патологии (нарушения функционирования яичников, гипофиза, надпочечников, щитовидки).
Механизм развития болезни также досконально не изучен. Учитывая характер и последовательность патологических изменений различают три стадии крауроза вульвы:
- Первая стадия заболевания характеризуется нарушением микроциркуляции крови в клетках и тканях гениталий. Выглядят половые органы гиперемированными и отечными.
- Вторая стадия крауроза сопровождается потерей эластичности кожи и слизистых вульвы. Они становятся шероховатыми и сухими, покрываются белесыми чешуйками.
- На третьей стадии склерозирующего лишая слизистые половых органов атрофируются, сморщиваются и замещаются рубцовыми тканями. При этом у пациентки возникают трудности с дефекацией, мочеиспусканием и сексуальными контактами.
Симптомы крауроза влагалища и вульвы
Характер и выраженность клинической картины склерозирующего лишая зависят от давности, тяжести и степени распространенности патологического процесса.
Основным (патогномоничным) признаком крауроза вульвы выступает зуд интимных мест, который может появляться периодически или присутствовать постоянно. Также зуд может сопровождаться чувством жжения и стягивания кожи после использования гигиенических средств. Чаще зуд усиливается ночью, возникает вследствие эмоциональных переживаний или после гигиенических процедур.
Истончение кожи и слизистых приводит к их уязвимости перед воздействием инфекционных агентов и механических факторов. В местах травматических повреждений образуются трещинки и язвочки, которые вызывают болезненные ощущения. Атрофия половых губ и сужение влагалищного преддверия провоцируют появление боли во время интимной близости или делают ее невозможной. При сужении уретры возникают болевые ощущения при мочевыделении.
Кроме локальной симптоматики пациентки с краурозом имеют ярко выраженные нервные расстройства:
- нарушения сна;
- депрессивные состояния;
- эмоциональная неуравновешенность;
- повышенная агрессивность, раздражительность.
Возможно появление сосудистых дисфункций (артериальная гипертензия), проблем в углеводном или животом обменах. Как правило, заболевание крауроз вульвы характеризуется ярко выраженными признаками. Проявления патологии отсутствуют лишь у 2-5% пациентов.
Также выраженность клинической картины склерозирующего лишая зависит от стадии болезни:
- Начальная стадия. Основной признак патологии на данном этапе — отечность и покраснение наружных гениталий. При визуальном обследовании обнаруживается яркая гиперемия и отечность, напоминающие незначительное воспаление. К проявлениям болезни на начальной стадии относят незначительный, умеренный зуд, ощущение мурашек или покалывание по коже.
- Атрофическая стадия. При гинекологическом осмотре определяется крауротический треугольник с основанием у трети половых губ и вершиной в лобковой области. Малые губы становятся плоскими и истончаются, клитор уменьшается. Возможно изменение цвета кожи, слизистых наружных гениталий. Они приобретают бледно-синеватый либо восковидный оттенок. Нередко происходит сужение влагалищного входа.
- Склеротическая стадия. Характеризуется исчезновением клитора и малых губ. Они атрофируются и становятся незаметными. Большие половые губы увеличиваются и утолщаются, перекрывая влагалищный вход. Кроме влагалища начинает сужаться уретральное отверстие. Оволосение исчезает. Эпителий и слизистые становятся глянцевыми, приобретая перламутровый оттенок. На вульве появляются множественные складки, мелкие трещины, расчесы и кровоизлияния. Патологический процесс продолжает распространяться и прогрессировать, охватывая паховые складки, внутреннюю бедренную поверхность и перианальную область. Зуд может стать настолько нестерпимым, что постоянные расчесывания провоцируют появление новых нагноений и микротравм.
Диагностика крауроза вульвы
На последних двух стадиях (атрофия, склероз вульвы) склерозирующий лишай сложно спутать с другой болезнью. На начальной стадии крауроз важно дифференцировать от сахарного диабета, вульвовагинита, нейродермита, плоского лишая и витилиго.
Диагноз крауроз вульвы ставится гинекологом на основании результатов гинекологического осмотра, жалоб пациентки и ряда диагностических процедур. Среди аппаратных исследований применяется расширенная и простая вульвоскопия — осмотр мягких тканей вульвы кольпоскопом.
К лабораторным методам обнаружения склерозирующего лишая относятся:
- анализ крови на уровень глюкозы;
- иммунограмма для исключения иммунологических расстройств;
- ПЦР-диагностика для обнаружения папилломавирусной инфекции;
- цитология мазка с тканей вульвы.
По показаниям выполняется гистологический анализ образца ткани вульвы, что позволяет исключить развитие онкопатологии. Забор биоматериала осуществляется в ходе прицельной вульвоскопии.
Лечение крауроза вульвы
Терапия склерозирующего лишая — длительный и комплексный процесс, направленный на снятие воспаления, устранение патологической симптоматики, повышение трофики тканевых структур и уменьшение сухости вульвы. В зависимости от распространенности, тяжести и формы крауроза могут использоваться консервативные и хирургические терапевтические методы.
Терапия крауроза вульвы начинается со смены образа жизни. При этом необходимо соблюдать несколько рекомендаций:
- правильно и сбалансированно питаться;
- не пользоваться интимными дезодорантами, спреями, пеной для ванны, гелем;
- придерживаться правил интимной гигиены (регулярно подмываться);
- отказаться от пагубных привычек;
- не носить облегающее синтетическое белье;
- не пользоваться ватными тампонами, прокладками, ароматизированной туалетной бумагой.
Медикаментозное лечение склерозирующего лишая
Лекарственная терапия крауроза вульвы проводится системно и локально. Системное лечение склерозирующего лишая может включать прием следующих медикаментозных препаратов:
- седативные средства;
- антигистаминные препараты;
- антидепрессанты, транквилизаторы;
- антибактериальные средства (назначаются в случае инфицирования раневой поверхности);
- эстрогенсодержащие препараты (применяются внутримышечно, перорально);
- гестагенсодержащие средства;
- витаминные комплексы;
- иммуностимуляторы;
- биогенные стимуляторы.
При сильном зуде осуществляется постановка новокаиновых блокад. По показаниям, параллельно назначается полноценное и адекватное лечение воспалительных патологий мочеполовой системы и венерических болезней. Из наружных терапевтических методов могут применяться следующие:
- компрессы, спиртовые обтирания для снятия зуда;
- мази с глюкокортикостероидами;
- эстрогенсодержащие мази;
- мази с прогестероном (чаще назначаются молодым пациенткам);
- тестостероновая мазь (применяется при сильном зуде);
- крема с димедролом, витамином А;
- антибактериальные мази (используются при наличии ран, трещин).
Препарат, продолжительность и схема его приема определяются врачом с учетом состояния здоровья пациентки, формы, тяжести и распространенности лишая.
Немедикаментозная терапия крауроза вульвы у женщин
Хорошие результаты при борьбе со склерозирующим лишаем показывает немедикаментозная терапия, которая заключается в проведении физиотерапевтических процедур. Для лечения крауроза могут использоваться следующие методы физиотерапии:
- фотодинамическое лечение (ФДТ);
- рентгенотерапия;
- омелотерапия (введение белой омелы — лекарственного препарата для стимуляции иммунных реакций организма);
- озонотерапия;
- бальнеологические процедуры (грязелечение, ванны, прием душей, орошение минеральными водами и пр.);
- фонофорез с глюкокортикостероидами;
- лечение ультразвуком;
- УФО поясницы, области крестца;
- иглоукалывание.
Также для терапии склерозирующего лишая широко применяется лазерное лечение. Суть процедуры заключается в воздействии на пораженный участок лучей лазера на протяжении 4-5 минут. Лечение крауроза вульвы лазером позволяет нормализовать сон, улучшить психоэмоциональное состояние и избавиться от зуда. Терапевтический курс составляет 12-16 сеансов.
Фотодинамическая терапия крауроза вульвы
ФДТ — инновационная методика лечения крауроза вульвы, которая подразумевает введение фотосенсибилизирующих препаратов в виде инъекций с последующим облучением пораженных участков лазером низкой интенсивности. Вследствие фотохимических реакций происходит активация фотосенсибилизатора, а также выделение радикалов и кислорода, которые провоцируют отмирание патологически измененных клеток. Здоровые клетки при этом не повреждаются.
Перед назначением фотодинамического лечения пациентка проходит предварительное обследование, которое включает проведение таких диагностических манипуляций:
- общий анализ крови;
- цитологическое обследование мазка с вульвы;
- биохимический анализ крови;
- кольпоскопию.
Эффективность фототерапии при борьбе со склерозирующим лишаем составляет 90-95%. В отличие от других физиотерапевтических методов ФДТ отличается рядом преимуществ:
- минимальный риск повреждения здоровых клеток;
- отсутствие побочных явлений, осложнений;
- короткий послеоперационный период;
- не требует госпитализации;
- возможность лечения за один сеанс;
- хорошие косметические результаты;
- безопасность процедуры;
- быстрое восстановление трудоспособности;
- отсутствие послеоперационных рубцов.
Хирургическое лечение склерозирующего лишая
Оперативное лечение крауроза назначается крайне редко, что обусловлено высокой вероятностью развития неблагоприятных последствий, косметических дефектов и рецидивов патологии. Как правило, операция проводится при нарушении анатомической структуры вульвы (стеноз влагалищного преддверия или уретры, синехии половых губ).
Также хирургическое лечение склерозирующего лишая выполняется при нерезультативности консервативных терапевтических методов. В рамках хирургической терапии крауроза используются малоинвазивные оперативные манипуляции: лазерная абляция, денервация вульвы, криодеструкция пораженных участков. При выявлении атипичных клеток проводится вульвэктомия (полное, частичное удаление вульвы).
Питание при краурозе вульвы
Соблюдать специальную диету при краурозе не нужно. Рацион должен быть здоровым, сбалансированным и рациональным. Из рациона необходимо исключить кофе и крепкий черный чай. В них содержится много кофеина, который неблагоприятно отражается на психоэмоциональном фоне. Также следует отказаться от острых блюд, солений, копченостей и приправ, поскольку эти продукты провоцируют и усиливают зуд интимных мест. Еда должна включать достаточное количество растительного масла — источника витаминов Е и А. Это природные антиоксиданты, повышающие эластичность и тонус кожи. Полуфабрикаты, фаст-фуд, жирные и жареные блюда также рекомендуется исключить. Они содержат много стабилизаторов, канцерогенов и консервантов, провоцирующих образование злокачественных опухолей.
Суточное меню должно включать достаточное количество овощей и фруктов. Особенно полезными считаются зеленые овощи и соки из них. Женщинам с краурозом вульвы, которые страдают избыточным весом, необходимо отказаться от простых углеводов: газированные, сладкие напитки, выпечка, сладости, кондитерские изделия и т.д.
При обнаружении первых признаков крауроза вульвы следует обратиться к доктору. После проведения ряда клинических исследований врач определит характер и тяжесть патологии, а также подберет индивидуальную программу терапевтического воздействия.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!

Общие сведения
Крауроз вульвы можно отнести к прогрессирующим предраковым заболеваниям, которое проявляется в виде дистрофии, атрофии и склерозировании женского наружного полового органа – вульвы. К этой патологии нередко присоединяется лейкоплазия (по-другому называемая лейкоплакией), поражающая слизистые оболочки и приводящая к ороговению эпителия различной степени. Код МКБ-10: N 90.4 Лейкоплакия вульвы. Дистрофия. Крауроз вульвы.
Крауроз наружных половых органов обычно развивается у женщин после наступления менопаузы либо же во время климакса.
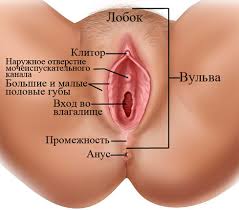
Патогенез
Природа патогенеза до сих пор не выяснена. В его развитии ученые выявили определяющую роль возрастной нехватки половых женских гормонов – эстрогенов.
Крауроз вульвы характеризуется прогрессирующей атрофией и сморщиванием тканей наружных половых органов в несколько стадий. Первыми симптомами считается гиперемия и отечность, покраснение и воспаление слизистых кожных и слизистых покровов гениталий, что проявляется в виде незначительного периодического зуда и покалывания.
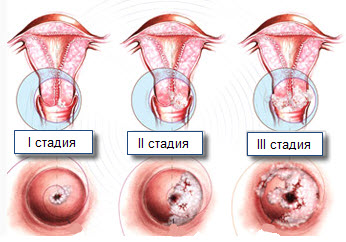
Стадии развития крауроза вульвы
Начальные стадии атрофии патологического процесса вызывают симметричное поражение малых половых губ и клитора, а также дальнейшее весьма вероятное распространение на промежность и перианальную область. Процессы сморщивания постепенные. На ранних этапах отмечается развитие депигментированных пятен пораженных тканей и уменьшение оволосенения лобка и областей больших половых губ. Далее происходит разрастание соединительной ткани, сглаживание кожнослизистых покровов, нарушение их эластичности, истончение. Атрофированные участки становятся сухими, легко ранимыми, что приводит к появлению большого количества ссадин или трещин. Также отмечаются изменения цвета покровов например, на беловатый, сероватый, бледно-розовый, желтоватый, с вкраплениями эритематозных пятен и телеангиэктазий. Происходит постепенное стенозирование — сужение входа во влагалище.
На следующей стадии склероза изменения тканей становятся еще более заметными: структуры клитора и малых половых губ сглажены и полностью атрофированы, помимо сужения входа во влагалище, возможно уменьшение диаметра наружного входа в уретру. Кожа и слизистые оболочки становятся словно пергамент – сухие, блестящие, плотные, неэластичные.
Помимо развития крауроза вульвы достаточно часто присоединяется лейкоплакия с гиперкератозом, которая может быть ограниченной, диффузной и сливной, простой плоской формы, гипертрофической гиперкератозной либо бородавчатой.
Классификация
Изменения слизистых при краурозе и лейкоплакии бывают различного типа:
- Плоскоклеточная – обратимая форма патологии, отличающаяся обширным поражением участков покровов, что практически не беспокоит пациентку или проявляется в виде зуда.
- Гипертрофическая – характеризуется наличием возвышений.
- Веррукозная – внешне патологические изменения напоминают бородавки.
Причины
Крауроз и атрофия вульвы наиболее часто возникает у женщин в период климакса и пременопаузы, так как наиболее тесная связь установлена с недостаточностью выработки половых гормонов в яичниках. Кроме того, в этиологии могут играть роль:
- инфекционные, аутоиммунные заболевания;
- овариэктомияв раннем возрасте;
- травмы и химические ожоги вульвы;
- нарушения обмена веществ;
- действие раздражающих агентов и экологии;
- генетическая предрасположенность;
- различные психоэмоциональные нарушения, включая депрессию, стресс, фобии;
- ожирение и сахарный диабет.
Симптомы
Симптомы крауроза вульвы имеют как субъективный характер, так и выражаются в общих структурных изменениях:
- пациентка ощущает жжение, зуди сухость кожных покровов гениталий, а также эффект стягивания в области промежности в положении сидя;
- парестезии и легкие покалывания;
- половые сношения очень болезненны (диспареуния);
- при осмотре можно выявить атрофию наружных половых органов;
- наблюдается сужение входного отверстия во влагалище;
- кожные покровы истончаются, претерпевают процессы депигментации, мацерации, покрытия трещинами, возникновения участков с расширенными капиллярами и другими проявлениями телеангиэктазии;
- изменения больших половых губ направлены на уплощение;
- происходит потеря волосяного покрова;
- возможны нарушения мочесипускания и актов дефекации;
- форма малых половых губ и клитора сглаживается;
- в результате склерозирования патология приводит к сужению входного отверстия во влагалище, что может привести к его полнейшему закрытию;
- часто наблюдается гипер-и паракератоз;
- возможно отсутствие сосочкового слоя;
- есть риск атрофии подкожной клетчатки и значительной инфильтрации плазматических клеток и лимфоцитов;
- со стороны нервной системы пациенты могут испытывать повышенную тревожность, беспокойство, нарушения сна, вплоть до бессонницы.
Анализы и диагностика
В комплекс исследований для постановки диагноза входит осмотр и сбор данных истории болезней пациентки, кольпоскопия и прицельная биопсия патологически измененных тканей для последующего гистологического изучения.
Благодаря микроскопическим исследованиям появилась возможность отследить истончение и атрофию эпителиальных покровов вульвы, их степень атрофии, уплотнения, развития коллагеновых и уменьшения числа эластических волокон.
Лечение крауроза вульвы
Крауроз вульвы требует назначения индивидуального лечения и отслеживания квалифицированным врачом – гинекологом. При этом заболевании обычно применяют местные мази, содержащие эстрогены и андрогены, витамин А, новокаин 0,5%, вагинальные свечи, имеющие в составе 0,5-1 мг диэтилстильбэстрола, 5 мг метилтестостерона, 1 мг синестрола, а также преднизолоновую мазь, содержащую анестезин. Кроме того может понадобиться местное введение 0,5% раствора с новокаином непосредственно в области подкожной клетчатки вульвы. Установлено, что в комплексном лечении крауроза в домашних условиях немаловажное значение играет:
- прием седативных препаратов (димедрол) и женских половых гормонов локального действия перорально в дозах установленных лечащим врачом (эстриола, гестагенов, норколут и пр.);
- систематическое выполнение правил личной гигиены: обмывание внешних половых органов кипяченой водой, можно с добавлением соды и лекарственных растений – ромашки, календулы и других;
- избегание растворов и средств личной гигиены с перманганатом калия, борной кислотой и прочих осушивающих и раздражающих кожу;
- контроль за тканями нижнего белья, которые должны исключать материалы, содержащие шерстяные или синтетические волокна;
- положительный настрой и вера в эффективность лечения, возможно пациентке при этом понадобится помощь психотерапевта.
Хороший эффект дают мази при лечении крауроза в домашних условиях, содержащие 0,1-0,25% гексестрола, 0,1-1,5% тестостерона. Хорошо если они имеют анестезирующий или десенсибилизирующий эффект. Минимальный курс лечения при этом должен составлять не менее 4-6 недель.
На форумах можно найти положительные отзывы о лечении крауроза у женщин по средством биостимуляторов: экстракта алоэ (необходимо вводить 1 мл ежедневно, не более 30 инъекций), мази с 20 тыс ЕД фолликулина и линимента алоэ. Повторить такую схему лечения можно не ранее, чем спустя 4-6 мес., в последующем увеличивая интервал.
Крауроз вульвы - доброкачественная патология, которую из-за риска малигнизации (20-50%) относят к предраковым состояниям. Характеризуется изменением ткани с развитием атрофии и склероза. Жалобы включают: зуд и сухость во влагалище и его преддверии, боль при половом контакте, психоэмоциональную нестабильность. Диагноз предполагают при визуальном гинекологическом осмотре, подтверждают кольпо- и вульвоскопией, биопсией. Лечение зависит от стадии, назначают гормоны, витамины, ранозаживляющие средства, физиотерапию. При прогрессировании патологического процесса, неэффективности консервативных мероприятий или малигнизации прибегают к хирургии.
Эпидемиология

Патологию выявляют у женщин в постклимактерическом периоде, но зарегистрированы случаи крауроза вульвы и в более молодом возрасте, что связывают с выполненной с овариоэктомией. Доля пациенток с предраковыми состояниями составляет 7% от всех гинекологических заболеваний. Крауроз вульвы впервые описал чешский гинеколог А.Брейски в конце 18 века. Синонимы: склеротический и атрофический лишай, лихен.
Полиэтиологический характер возникновения не позволяет говорить о какой-то единственной причине развития патологии. На сегодняшний день приоритетной является теория, согласно которой изменяется иннервация гипоталамических центров с последующим нарушением питания тканей гениталий на фоне эндокринологических сдвигов. Некоторые авторы склоняются к определенной роли хронического носительства или инфицирования ВПЧ (16 и 18 тип), которые наиболее негативно влияют на работу клеточного звена иммунной системы.
Факторы риска

Существует несколько факторов риска:
• возрастной рубеж после наступления менопаузы;
• ВПЧ-инфекция;
• раннее наступление климакса;
• позднее половое созревание;
• хронические заболевания гениталий;
• отягощенный онкодерматологический анамнез (атипичные невусы, меланома, локализация любая);
• гипоэстрогения любой этиологии;
• метаболический синдром;
• сахарный диабет;
• неправильная гигиена;
• множество половых партнеров, незащищенный секс;
• отягощенная наследственность по онкогинекологическим заболеваниям.
Клиническая картина

Клинические проявления при краурозе вульвы вариативны и зависят от стадии заболевания. Стертое течение, иногда полное отсутствие симптомов значительно затрудняют обнаружение патологии на ранней стадии развития, что приводит к увеличению процента тяжелого течения, рецидивов и озлокачествления. Классическая симптоматика при краурозе вульвы включает:
• выраженный зуд;
• болезненные ощущения;
• жжение в области наружных гениталий;
• истончение кожи промежности на фоне атрофии подкожно-жирового слоя, обеднение волосяного покрова,
• дизурию;
• диспареунию;
• сухость;
• психоэмоциональные расстройства.
Аналогичные проявления регистрируют и при других заболеваниях, верификация возможна с помощью морфологического исследования. Патологический процесс может быть изолированным, с вовлечением только больших или малых половых губ, клитора, преддверия влагалища, или распространятся на всю промежность, с захватом перианальной области. Изменения кожи и слизистых включают:
• бледность, приобретение восково-желтого оттенка;
• петехии;
• атрофию;
• утрату пигментации;
• мокнутие.
Для поздних стадий болезни типична анатомическая деформация вульвы, сморщивание, сужение входа во влагалище и наружного отверстия уретры. Крауроз вульвы на начальной стадии при наружном генитальном осмотре дифференцируют от лейкоплакии, остроконечных кондилом, интерэпителиальной неоплазии. К прочим нозологиям относят: нейродермит, вульвовагинит при сахарном диабете, красный плоский лишай, нейродермит. Длительно существующая патология с выраженной атрофией видна невооруженным взглядом и в большинстве наблюдений не требует проведения дифференциальной диагностики.
Лейкоплакия локализуется чаще в области малых половых губ, клитора, стенках вагины. Первоначально размеры поражения небольшие, с четкими границами. В дальнейшем появляются утолщенные выступающие бляшки с тенденцией к изъязвлению.
Остроконечные кондиломы - чаще множественные образования конусовидной формы, располагаются в месте травматизации. Заражение происходит при сексуальном контакте с инфицированным партнером. Типичная локализация - половые губы, клитор, преддверие влагалища. Симптомы появляются после расчесывания на фоне зуда.
При интраэпителиальной неоплазии вульвы и влагалища симптоматика и жалобы сходны с таковыми при краурозе и лейкоплакии. Поэтому предраковые заболевания и начальные формы рака вульвы могут маскироваться под дистрофические заболевания вульвы.
Стадии крауроза вульвы
Выделяют следующие стадии:
• начальную. Для нее характерно отечность и покраснение наружных гениталий, напоминающее обычный воспалительный процесс в преддверии влагалища. Дискомфорт выражен умеренно и не доставляет выраженных неудобств.
• атрофическую. При осмотре на гинекологическом кресле обращает внимание крауротический треугольник, где вершина - лобок, а две другие точки находятся в верхней трети срамных губ. Малые половые губы истончены, уплощены, подобные изменения происходят и с клитором. Цвет тканей вульвы синеватый, белесоватый. Волосяные луковицы еще не страдают, прослеживается тенденция к сужению влагалища.
• склеротическую. По мере прогрессирования крауроза вульвы клитор и малые половые губы атрофируются, большие уплощаются, влагалище сужено. Невооруженным взглядом просматриваются множественные микротрещины, следы расчесов на фоне изнуряющего зуда. Ткани приобретают перламутровый блеск, оволосение исчезает.
Диагностика

Во время гинекологического осмотра на кресле для диагностики крауроза вульвы и прочих предраковых и фоновых патологий врач выполняет вульво- и вагиноскопию с цветными тестами. О патологическом процессе говорит малопрозрачная орговевающая поверхность беловатого, желтоватого или кирпичного цвета, обедненная сосудистая сеть или полное ее отсутствие. Если есть подозрительные участки, обосновано выполнение биопсии с последующим цитологическим или морфологическим исследованием. Диагностические мероприятия также включают:
• исследование на инфекции, передающиеся половым путем методом ПЦР для выявления возбудителей хронической патологии, например, ВПЧ;
• пробу Шиллера для определения границ участков атипии (не окрашиваются йодом);
• мазки на цитологию;
• анализы крови, иммунограмму и пр.
Лечение крауроза вульвы

Лечение подразумевает комплексный подход с учетом индивидуальных особенностей течения заболевания.
• кортикостероидные препараты, обладающие десенсибилизирующим, противовоспалительным, стабилизирующим действием;
• эстрогеносодержащие кремы, мази, гели, свечи. Тропное действие исключительно к эпителию нижних отделов мочевого тракта и отсутствие стимуляции эндометрия позволяет длительно применять эстриол у женщин в период постменопаузы. Для более молодых пациенток назначают лекарственную форму с местным прогестероном во вторую фазу менструального цикла;
• метилурациловую мазь, способствующую заживлению поврежденного эпителия;
• антибактериальные препараты при присоединении воспалительной реакции на фоне расчесов, мацерации;
• ванночки и орошения с отварами противовоспалительных трав и растений.
Проведение гормональной терапии способствует уменьшению/исчезновению клинических проявлений, вызывает наступление ремиссии, но полностью не избавляет от крауроза вульвы. Консервативные мероприятия не исключают процессов малигнизации, поэтому за женщиной тщательно наблюдают.
Избыточная нервозность устраняется седативными и психотропными препаратами, зуд дополнительно нивелируют назначением антигистаминных лекарств. В качестве общеукрепляющих средств показано применение витаминов группы А, В, С, D, Е. Биологически активные вещества улучшают метаболические процессы, повышают реактивность иммунной системы.

К хирургическим способам решения проблемы при дистрофических заболеваниях влагалища относят:
• экстракцию очагов;
• криодеструкцию;
• лазерную абляцию.
Относительно недавно начали использовать лазерное облучение волнами различных длин. Углекислотный лазер бережно воздействует на биологические ткани, процент осложнений снижен по сравнению с хирургическим иссечением. Высокая температура способствует формированию зоны некроза на границе со здоровой тканью, обеспечивая дополнительные асептический и гемостатический эффект. Вмешательство противопоказано при острых воспалительных процессах, нарушениях свертывающей системы крови, злокачественных опухолях.
К оперативному лечению крауроза вульвы - вульвэктомии с удалением подлежащей фиброзно-склеротической жировой клетчатки до поверхностной промежностной фасции - прибегают редко, что связано с вероятностью развития рецидивов, осложнений и неудовлетворительным косметическим эффектом. Период реабилитации после вмешательства составляет более 3 месяцев, что вызвано плохим заживлением ткани. Данный вид лечения используют в запущенных случаях для ликвидации анатомических дефектов - вагинального стеноза, сужения наружного отверстия мочеиспускательного канала, спаек больших и малых половых губ. Частичная вульвэктомия в пределах кожных покровов и слизистой вульвы - более щадящее вмешательство, рана заживает без вторичного натяжения, но высокий риск рецидива не позволяет использовать способ широко. После выполненного оперативного лечения по желанию женщины возможно выполнение реконструктивной пластики, улучшающей эстетический вид вульвы.
При изнурительном зуде и боли может быть выполнена денервация вульвы. Удалению подлежит подкожно-жировая клетчатка с нервными структурами и ответственные ветви нервов: срамного, заднебедренного, полового, бедренно-полового, подвздошно-пахового.

В современной гинекологии для лечения крауроза вульвы и влагалища используют фотодинамическую терапию. Манипуляция подразумевают два этапа: избирательное накопление в патологически измененных тканях фотосенсибилизатора и лазерное воздействие, цель которого - инициация фотохимической реакции с активацией кислорода и последующей некротизацией ткани. Фотосенсибилизатор вводят локально, здоровые клетки не страдают. ФДТ обоснована, если есть противопоказания к оперативному вмешательству. У 95% пациенток после лечения регистрируют клиническую ремиссию, которая подтверждается данными цитологии и морфологии. Также хороший эффект продемонстрировали озонотерапия, бальнеологическое лечение, воздействие ультразвуковыми волнами на область промежности, рефлексотерапия.

Как одно из звеньев в комплексном лечении крауроза вульвы рассматривают правильное поведение женщины. Выполнение несложных правил позволяет лучше адаптироваться к заболеванию:
• Диета. Из рациона питания исключают острые, соленые, кислые блюда, наваристые бульоны, пряности, кофе, алкоголь - все, что усиливает агрессивные свойства мочи и может вызвать раздражение интимной зоны. Жидкости необходимо пить больше.
• Гигиена. Сухость слизистой усиливает вульводинию, поэтому не стоит пользоваться прокладками, носить тесное/синтетическое белье. Женщинам, страдающим недержанием мочи, необходимо обсудить ситуацию с урологом. Подмываться можно обычной водой, без использования мыла.
• Режим дня. Полноценный сон, посильные физические нагрузки, свежий воздух способствуют стабилизации психоэмоционального состояния. Если недостаточно приема мягких седативных травяных препаратов, необходимо проконсультироваться у невролога с целью подбора более серьезных лекарств.
• Санаторно-курортное лечение. Ежегодное посещение санатория, специализирующегося на терапии заболеваний женской половой сферы, значительно замедляет течение болезни и нивелирует неприятные симптомы.
Прогноз зависит от стадии поражения и адекватности проводимой терапии: чем раньше женщина обратилась за помощью, тем он благоприятней. Малые урологические вмешательства, выполненные при незначительном поражении, позволяют добиться полного излечения без влияния на качество жизни. Ложный стыд, стертые клинические проявления, отсутствие регулярных гинекологических осмотров пациентки в возрасте постменопаузы приводят к тому, что доброкачественный процесс становится злокачественным. Патология, развившаяся у женщины репродуктивного возраста, не препятствует течению беременности, но при самостоятельных родах повышается риск травматизации.
Профилактика подразумевает отказ от ношения тесного белья, использования агрессивных средств для интимной гигиены и местной контрацепции. Немаловажны занятия спортом, правильное питание, своевременное лечение гинекологических воспалительных заболеваний, приверженность защищенному сексу. Женщине для уменьшения риска малигнизации с уже установленным диагнозом крауроза вульвы не рекомендовано находится на солнце или посещать солярий.
Читайте также:

