Конечности чтобы гарантировать что опухоль полностью удалена
Операция сделана, метастазов нет, лечение проведено – можно ли радоваться победе над опасным врагом? Да, но помня о том, что рецидив карциномы гарантированно исключить невозможно: злокачественная опухоль может вернуться, став еще агрессивнее.

Медицина многое может, но даже при хорошем прогнозе риск возвращения опухоли сохраняется
Рецидив карциномы
Все, что необходимо сделано – полностью удален первичный очаг опухоли, проведены курсы облучения и капельниц. Шансы для полного выздоровления оптимальные, но – не 100-процентные.
Коварство злокачественной опухоли состоит в том, что даже одна оставшаяся раковая клетка может дать рецидив карциномы.
Вне зависимости от времени, прошедшего после операции и химиотерапии. Несмотря на острожный оптимизм доктора и радость пациента.
Почему опухоль возвращается?
Как бы грустно это не звучало, но рак относится к неизлечимым болезням. Даже выполнив весь комплекс лечебных мероприятий, нельзя оставлять пациента без наблюдения.
Если обнаружена злокачественная опухоль, то, вне зависимости от результата лечения, человек будет наблюдаться у врача-онколога пожизненно.
Рецидив карциномы может возникнуть на фоне следующих причин:
- Незримость раковых клеток (глазом их не увидеть, даже полностью удалив пораженный раком орган, нельзя исключить вероятность сохранения нескольких опухолевых клеток в соседних тканях);
- Распространение клеток карциномы во время хирургической операции (врач не может видеть, как во время операции часть раковых клеток попадает в сосуды и током крови доставляется в другие места организма);
- Накопление в лимфатических узлах – карцинома может отправить своих бойцов (раковые клетки) по лимфатической системе задолго до обнаружения болезни;
- Иммунодефицитное состояние (организм человека не способен бороться, позволяя врагу длительно сохраняться в органах и тканях).
Если был рак, то и через 10 лет может быть рецидив карциномы: опухолевые клетки будут терпеливо ждать своего часа. Способность к выживанию у клеточных структур злокачественного новообразования наивысшая. И, что самое неприятное, вернувшись, рак становится агрессивнее и опаснее.
Рецидив – что делать?
Никаких иллюзий – рецидив карциномы всегда лечить значительно сложнее и прогностически хуже, чем первичную опухоль. Но это не повод для капитуляции: ни в коем случае нельзя сдаваться коварному и жестокому врагу. Вместе с доктором надо снова начать все сначала – если есть возможность, то соглашаться на операцию. Обязательно курсы облучения, капельницы и таблетки.
Биться надо неутомимо, без страха глядя в лицо врагу, ибо слабого духом карцинома убьет за короткий промежуток времени.
Никто не гарантирует победу. Ни один врач не даст ложной надежды на выздоровление, если обнаружен рецидив карциномы. Но шансы есть всегда – и ими надо воспользоваться: даже при пессимистичном прогнозе с улыбкой встречая каждый новый рассвет.

- Симптоматика заболевания
- Варианты лечения
- Особенности различных локализаций гигром
- Подготовка к операции
- Современные методы и способы удаления
- Лазерное удаление опухоли
- Реабилитация после операции
- Осложнения операции и рецидивы
Гигрома – новообразование в виде опухоли. Представляет собой своеобразную шишку, наполненную жидкостью. Склонна образовываться на стопах, пальцах кисти рук или ног, но излюбленное место появления – тыльная сторона лучезапястного сустава.
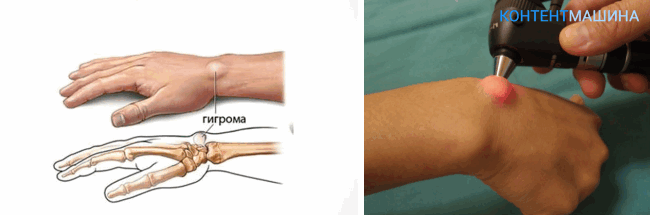
До определенного момента опухоль не доставляет неудобств человеку. Боли она не причиняет, внешне мало заметна.
Но гигрома имеет свойство разрастаться, тем самым причиняя неудобства, из-за сдавливания окружающих ее тканей и нервов. Если вовремя не обратиться за помощью, то отмечается ограниченная подвижность сустава или конечности.
Важно! Как только появилось подозрение на гигрому, незамедлительно обратитесь к врачу для точной постановки диагноза!
Симптоматика заболевания
Диагностика гигромы на начальной стадии затруднена из-за слабовыраженной симптоматики. Очень часто все начинается с малозаметного образования. Болезнь может не иметь ярко выраженного болевого синдрома.
Обязательно нужно убедиться, что появившиеся небольшая опухоль именно гигрома, а не что-то другое, более серьезное.
Есть несколько показателей того, что речь идет именно о гигроме:
- Опухоль имеет четкие грани. Она как будто отделена от остальных тканей.
- Новообразование имеет шаровидную форму.
Гигрома – это одиночная опухоль, но случается появление нескольких образований из одного сустава.
Внимание! Любая опухоль – повод обратиться к врачу!
Иногда гигрома развивается медленно, но рост может значительно ускоряться, и уже за 2–3 часа небольшое образование превращается в опухоль внушительных размеров. Несмотря на то, как происходит развитие болезни, переживать не стоит, ведь в злокачественную такая опухоль не превращается.
Еще одним симптомом и поводом обратится за помощью в медучреждение, являются болезненные ощущения близ находящихся тканей. Это происходит из-за того, что по мере роста опухоль сдавливает нервные окончания.
Чтобы врачу-хирургу диагностировать гигрому достаточно внешнего осмотра проблемы, но иногда есть необходимость в проведении дополнительных обследований – ультразвукового и томографического.
Варианты лечения
Если новообразование диагностировали на раннем этапе, то существует несколько видов лечения.
- Физиотерапия. Для лечения применяются парафиновые обертывания, электрофорез, солевые ванны. Также хорошо себя показали прогревания и грязевые обертывания. Не применяется такой тип лечения в случае острой фазы заболевания, когда развивается воспалительный процесс.
- Лечение с помощью медикаментов. Такое лечение возможно в случае если нет воспаления с гнойным накоплением. Речь идет о противовоспалительных препаратах нестероидного и стероидного вида. При ином протекании болезни рационально оперативное вмешательство.
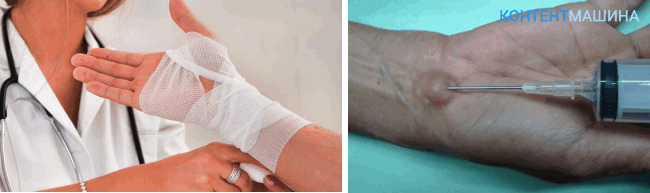
- Пункция. Данный способ возможен если размер опухоли не превышает 1 см. С помощью шприца вытягивают жидкость, наполняющую гигрому, а вместо нее закачивают другую, которая препятствует новому росту опухоли.
- Раздавливание. Этот метод старинный и его применяют крайне редко. Гигрому, в прямом смысле, раздавливают – мешочек с жидкостью лопает и его содержимое плавно расходится по окружающим тканям. Из недостатков – рецидив заболевания.
- Удаление. Полностью и без возврата удалить гигрому можно только хирургическим путем. Процент рецидива минимален. Сама процедура простая и безопасная.
Особенности различных локализаций гигром
Расположение гигромы связано с причинами ее возникновения:
- профессиональное изменение суставов у музыкантов, пианистов, людей, работающих за компьютером;
- непривычные нагрузки на сухожилия;
- травмы сухожилий и суставов;
- воспаления сухожилий, которые предшествовали гигроме;
- роды;
- ношение тесной обуви.
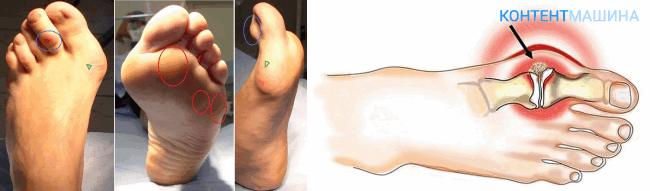
Варианты локализации:
- Гигрома лучезапястного сустава. Местоположение – ладонь или тыльная сторона ладони. Размеры такой опухоли варьируются диаметром в 3–6 см. Является следствием постоянной и длительной работы, которая нагружает запястье.
- Гигрома кисти располагается на тыльной стороне ладони и появляется из-за ушибов, травм. Имеет небольшой размер – до 2 см в диаметре.
- Гигрома пальца. Образовывается на любой стороне пальца и имеет шаровидную форму. Не доставляет дискомфорта, пока размер не достигнет 3–4 мм.
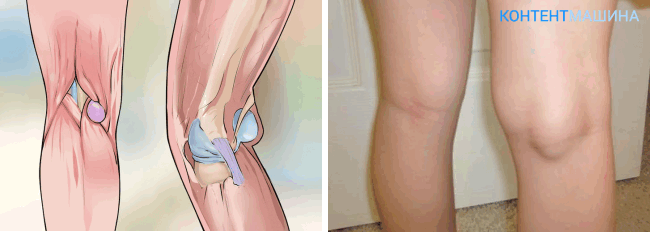
- Подколенная гигрома. Основное месторасположение – под коленом. Редко появляется сбоку и очень редко спереди коленной чашечки. Из-за того, что опухоль имеет много места для роста, может развиваться до 10 см в диаметре.
- Гигрома стопы. Причиной роста может стать неправильно подобранная обувь, которая жмет или травма из-за длительного занятия спортом. Болезненна из-за того, что приходится носить обувь.
- Гигрома шеи. Диагностируется редко и часто является врожденным дефектом или следствием пороков развития. Требует удаления, поскольку может стать причиной затрудненного дыхания или удушья.
Подготовка к операции
Удаление гигромы — несложная операция, но она требует тщательной подготовки. Необходимо провести ряд обследований, которые смогут подтвердить, что речь идет именно о гигроме, а не об опухоли другого типа.
Стандартные процедуры, которые назначают перед хирургической операцией:
- ультрозвуковое обследование опухоли;
- пункция образования;
- магниторезонансная томография;
- пальпация.
После того как диагноз подтвержден и становится понятно, что без хирургического вмешательства не обойтись, проводится ряд анализов – общий и биохимический анализ крови, ЭКГ. А также анализ крови на сифилис и ВИЧ, гепатит, флюорография и анализ мочи.
- беременность;
- плохая свертываемость крови;
- хронические заболевания;
- болезни инфекционного характера.
Современные методы и способы удаления
Убедившись, что пациент полностью готов к операции, нет противопоказаний и все анализы в порядке, врач начинает процедуру удаления.
Анестезию используют местную. Если планируется длительная по времени операция, то возможен общий наркоз.
Врач-хирург разрезает ткань над гигромой и аккуратно удаляет капсулу с жидкостью без остатка. Далее ушивается синовиальная сумка и непосредственно сам надрез. На послеоперационную рану накладывается повязка и лангет, чтобы минимизировать движение сустава.
Вся операция длится около 30 минут. Если случай осложнен наличием нескольких образований, то время может значительно увеличиться.
Удаление лазером имеет ряд преимуществ. Такая операция проводится быстрее, оставляет маленький рубец на ткани, помогает избежать сильного кровотечения. Часто используется для удаления опухолей детям. Практически отсутствует риск развития инфекции.
Отпускают больного домой уже через 40–60 минут после проведения процедуры удаления.

Реабилитация после операции
Реабилитация после операции несложная и длится 7–10 дней. В этот период необходимо менять повязку на ране, чтобы избежать риска возникновения инфекции. Лангет обеспечит неподвижность сустава для скорейшего выздоровления.
Специалист порекомендует лечебные восстанавливающие упражнения, в отдельных случаях электрофорез или прогревание.
Совет! Чтобы быстрее восстановиться после операции – прислушивайтесь к рекомендациям врача!
Осложнения операции и рецидивы
Как и после любой операции, в случае удаления гигромы, возможны осложнения:
- повреждения нерва;
- инфицирование раны;
- кровотечение;
- воспаление раны.
Возможны рецидивы заболевания. Гарантировать, что новая гигрома не появится никогда невозможно и это не зависит от вида удаления или лечения. Некоторые способы сводят возможность рецидива к минимуму, но не всегда пациент сам может выбрать желаемый способ избавления от недуга.
Хирургическая операция является основным методом лечения большинства злокачественных костных опухолей. Кроме того, для получения образца опухолевых тканей также используется операция. Биопсия и хирургическое лечение - это две отдельные операции. Однако планировать их одновременно очень важно. Лучше всего, если данные процедуры будут проводиться одним и тем же хирургом. Неправильно проведенная биопсия в некоторых случаях делает невозможным удаление опухоли без ампутации пораженной конечности.
Основная цель хирургической операции заключается в иссечении всей опухоли. Если останется всего несколько злокачественных клеток, они могут дать начало новой опухоли. Чтобы предотвратить подобное, хирург удаляет не только новообразование, но и некоторый объем окружающих его здоровых тканей. Такая процедура называется широкое иссечение патологического образования с окружающими тканями. Удаление внешне здоровых тканей увеличивает вероятность того, что опухоль удалена полностью. После операции полученные ткани изучаются патоморфологом под микроскопом. Он осматривает наружные края образца на предмет наличия опухолевых клеток. Если опухолевые клетки присутствуют на краях иссеченных тканей, это означает, что опухоль могла быть удалена не полностью. Широкое иссечение тканей при наличии "чистых" краев операционной зоны сводит риск рецидива опухоли к минимуму.
Опухоли костей верхних и нижних конечностей
В некоторых случаях для обеспечения полноценного широкого иссечения приходится удалять всю конечность. Такая операция носит название ампутация. Обычно злокачественная опухоль удаляется хирургом без ампутации. Такая операция называется органосохраняющей или органосберегающей. Крайне важно осознавать все преимущества и недостатки каждого вида хирургического вмешательства. Органосохраняющая операция намного сложнее и вызывает массу осложнений. Выживаемость при обоих видах операций одинакова, если вмешательство выполняет опытный хирург. Исследования по изучению качества жизни показали, что существенно не различаются реакции пациентов на конечный результат проведения различных операций. Больше всего по поводу исхода операции волнуются подростки. Их тревожат социальные последствия лечения.
Реабилитация потребуется независимо от вида операции. Она может стать самым тяжелым этапом лечения. Пациенту следует встретиться с врачом-реабилитологом до проведения операции. Это позволит лучше понять предстоящие сложности.
Ампутация
Ампутация - это частичное или полное удаление конечности. При ампутации удаляются все пораженные опухолью ткани, часть здоровых тканей над данным участком и полностью ткани под ним. В настоящее время ампутация проводится только при невозможности органосохраняющего лечения. Ампутация может потребоваться в случае, если при удалении опухоли затрагиваются важнейшие нервы, артерии или мышцы, что существенно нарушает работу конечности.
Чтобы определить объем тканей, которые нужно удалить, операцию необходимо сопровождать проведением МРТ и гистологическим исследованием тканей. При проведении операции вокруг ампутированной кости формируется манжета из мышц и кожи. Сформированная манжета должна соответствовать форме искусственной конечности. Пациенту необходимо научиться пользованию протезом в ходе послеоперационной реабилитации. После ампутации нижней конечности пациент снова сможет ходить через 3-6 месяцев.
Органосохраняющая операция
При органосохраняющей операции удаляется вся злокачественная опухоль и сохраняется функциональность конечности. Такая операция может быть проведена в 90% случаев злокачественной опухоли верхней или нижней конечности. Перед хирургом стоит непростая задача: удалить опухоль целиком, не затронув расположенные рядом нервы, сосуды и связки. Если опухоль проросла в рядом расположенные структуры их приходится удалять вместе с опухолью. Иногда это может привести к появлению болей или невозможностью пользоваться конечностью. В таких случаях ампутация является наилучшим вариантом лечения.
При органосберегающей операции используется широкое иссечение тканей для удаления опухоли. Для замены удаленной кости используется костный трансплантат или эндопротез. Эндопротезы могут быть очень сложными конструкциями и изготавливаются из металлов и других материалов. Эндопротезирование часто применяется у растущих детей. В таких случаях по мере роста и развития ребенка эндопротез самостоятельно удлиняется без дополнительной операции.
Некоторым пациентам после органосохраняющей операции в последующие 5 лет может потребоваться новое хирургическое вмешательство, а некоторым из них - и ампутация.
Органосберегающие операции требуют более интенсивной реабилитации. Пациенту после вмешательства на нижней конечности, требуется в среднем около года, чтобы снова начать ходить.
Реконструктивные операции
При необходимости ампутации до середины бедра, хирург может развернуть оставшуюся голень и стопу на 180о и объединить ее с бедренной костью. При этом голеностопный сустав становится новым коленным суставом. Подобная операция называется ротационная пластика. Для восстановления длины используется протез.
При поражении злокачественноой опухолью верхней конечности, возможно ее удаление с последующим присоединением нижних отделов руки. При этом у пациента сохраняется функционирующая рука, которая просто намного короче.
Опухоли других локализаций
Как можно более широкое иссечение пораженных и здоровых тканей проводится при злокачественных опухолях тазовых костей. Для восстановления кости можно использовать костные трансплантаты.
При расположении опухоли в нижней челюсти проводится полное удаление нижнечелюстной кости с последующим ее восстановлением из других костей.
При расположении опухоли в области позвоночника или черепа не всегда возможно широкое иссечение. Злокачественные новообразования в таких случаях требуют комбинированного лечения, например, кюретаж, криохирургию и радиотерапию.
Кюретаж
При данной процедуре из кости проводится выскабливание опухоли без удаления костной ткани. При этом в кости образуется отверстие. После удаления большей части опухоли хирург проводит обработку прилежащей костной ткани для уничтожения всех оставшихся опухолевых клеток. Криохирургия является одним из способов обработки.
Криохирургия
При данном методе через отверстие, которое образовалось после удаление опухоли, в кость вводится жидкий азот. Это уничтожает раковые клетки, замораживая их. После лечения отверстие в кости может быть заделано с помощью костного трансплантата или костного цемента.
Костный цемент
Костный цемент состоит из полиметилметакрилата (ПММК). Он представляет из себя жидкость, затвердевающую со временем. Костный цемент закладывается в костное отверстие в жидкой форме. При затвердевании ПММК выделяет много тепла. Тепло уничтожает оставшиеся клетки злокачественной опухоли. Это качество позволяет использовать ПММК при некоторых костных опухолях без применения криохирургии.
Хирургическое лечение метастазов
Для излечения злокачественной опухоли кости, она должны быть полностью удалена, включая все существующие метастазы. Легкие являются самым типичным местом появления метастазов. Операция должна быть спланирована очень тщательно. Перед операцией хирург оценивает количество опухолей, их расположение, размер и общее состояние здоровья пациента.
Единственный шанс на излечение дает пациенту удаление всех метастазов в легких. Но не все легочные метастазы можно удалить. Некоторые опухоли слишком близко расположены к важным структурам грудной клетки. Метастазы бывают слишком крупными, для их безопасного удаления.
+7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК КОСТИ
В значительном проценте хирургических операций для удаления опухоли выполняют разрез кожи и тканей над опухолью, т.е. осуществляют хирургический доступ и начинают мобилизацию опухоли и ее выделение из тканей.
При громадной опухоли, поразившей кость на всем (или почти на всем) протяжении, до последнего этапа операции все вмешательства производят так, как будто опухоль остается на месте, а все здоровые мягкие ткани (сосуды, нервы, мышцы) удаляют; когда эти ткани мобилизованы, отделены от пораженной кости, удаляют кость с громадной опухолью. У некоторых больных при первом осмотре это кажется невыполнимым, однако чтобы отказаться от сохранения конечности, нужно убедиться в том, что ее магистральный сосуд или один из двух сосудов (на предплечье или голени) не может быть сохранен. Такие операции успешно применяют за последние два десятилетия: удаляют большие опухоли, поразившие всю бедренную или плечевую кость. Нами разработаны операции удаления обеих костей предплечья с последующим эндопротезированием: удаления всей пораженной опухолью плечевой кости вместе с лопаткой и эндопротезированием плечевой кости; удаления гигантских хондросарком или костно-хрящевых экзостозов верхнего конца бедренной кости, растягивающих и фиксирующих как глубокую артерию бедра, так и все ее ветви.
В начале операции пересекают в верхней трети бедра бедренную артерию и вену, мобилизуют опухоль, пересекают бедренную кость дистальнее опухоли, последнюю удаляют, дефект замещают эндопротезом, после чего накладывают шов сначала на вену, а затем на артерию. Были осуществлены и такие оперативные вмешательства, как резекция части таза вместе с хондросаркомой, общими и наружными подвздошными сосудами (артерией и веной) с последующим замещением дефекта аутовеной. Как показали наблюдения, трансплантат — аутовена, оба сосудистых соединения — попадает в такие неблагоприятные анатомические условия, что надеяться на благоприятных исход сохранения проходимости сосудистой вставки очень мало, тем более что диаметр вены, даже в случае ее удвоения, значительно меньше диаметра подвздошных сосудов.
Больная К., 38 лет, поступила в ЦИТО в 1982 г. с громадной хондросаркомой большеберцовой кости. Появление опухоли отметила в 1980 г.: 1,5 года назад была резецирована часть опухоли по задней поверхности большеберцовой кости, с тех пор опухоль стала расти быстрее. Обращалась в два онкологических и два ортопедических института (больная — медицинская сестра); категорически предложена ампутация бедра. При поступлении правая голень резко увеличена, кожа натянута, блестит, деформация верхней и средней трети голени, по задней поверхности опухоль подходит к самому кожному рубцу. На рентгенограммах видна деформация, участки вздутия большеберцовой кости с очагами неравномерного просветления и выраженной периостальной реакцией, особенно по наружнозаднему краю, опухоль отдавливает и деформирует малоберцовую кость.
Операция выполнена из заднего и переднего доступов. Из заднего доступа обнажены подколенные артерия и вена, место ее разделения на заднюю и переднюю большеберцовые. Передняя большеберцовая артерия и сопутствующая вена, входящие в опухоль, прошиты, перевязаны и пересечены, после чего подколенные сосуды, задняя большеберцовая артерия и вена мобилизованы на всем протяжении голени, пересечены связки, фиксировавшие головку малоберцовой кости, которая отведена в сторону. Большеберцовая кость пересечена выше и ниже опухоли, дефект замещен идентичным участком консервированной аллоболынеберцовой кости. Пациентка свободно ходит в течение 17 лет.
Свободная пересадка костных аутотрансплантатов на сосудистой ножке нашла сравнительно широкое применение при лечении больных с опухолями костей в детской клинике и не получила распространения у взрослых больных, несмотря на ряд положительных качеств метода. Основным препятствием для его применения является то, что опухоли, требующие сегментарной резекции и последующей пластики, локализуются в нижнем или верхнем суставном конце бедренной кости, верхнем суставном конце или диафизе плечевой (большеберцовой) кости, где наиболее удобный для пересадки на сосудистой ножке верхний конец малоберцовой кости или неприменим, или по своим функциональным возможностям уступает соответствующим эндопротезам и другим методам свободной аутопластики (аллопластики). С развитием метода пересадки васкуляризованных аутотрансплантатов из малоберцовой кости этот метод, как показали И.Г.Гришин, А.П.Бережной, В.А.Моргунов, В.Г.Голубев (1981, 1983, 1986), M.Usui, S.Jchii, T.Matsuyama (1989) и др., найдет применение при замещении дефектов дистального конца лучевой кости и диафизов костей предплечья, для замещения диафизарных дефектов плечевой кости и реже большеберцовой кости. Пересадка васкуляризованных аутотрансплантатов имеет прямые показания, если необходимо заместить дефект кости в зоне бывшего воспалительного процесса или в зоне воспаления. По наблюдениям И.Г.Гришина, Н.Е.Махсона (1984), васкуляризованные костные и кожнокостные трансплантаты устойчивы к раневой инфекции.
У детей показания к пересадке васкуляризованных костных трансплантатов шире: так называемая зона роста головки малоберцовой кости не теряет способности к росту.
Методики замещения дефектов костей билокальным остеосинтезом по Илизарову. Ряд ортопедов применяют эти методики при лечении больных с опухолями костей. Они могут найти применение при операциях, когда резецируются диафизы костей. В настоящее время нами и другими авторами эти методы с успехом применяются. Несомненно, трудность представляют больные, у которых резецируют практически весь диафиз, и трансплантат из метафизарной части для замещения нужно перемещать на 20—25 см. Для выполнения подобных операций требуется большой опыт. Заместить дефект консервативным аллотрансплантатом проще, хотя полное спаяние и функция обычно отмечаются через 6—8—10 мес. Методика замещения методом Илизарова суставных концов кости после резекции вряд ли получит распространение, поскольку при этом теряется подвижность сустава. Предпочтение отдают замещению эндопротезами, возвращающими конечности полный объем движений в суставе через 3 мес.
После больших сохранных операций на нижних конечностях переливают много крови. В Италии, например, наблюдается до 2 % гепатитов, из которых 50 % становятся хроническими. Нужно учитывать и другие инфекционные заболевания и нарушения иммунологической системы. R.S.Jr.Foster, M.C.Costanza, J.C.Foster и др. (1985), S.D.Nathanson (1985) указывают на меньшую продолжительность жизни больных, оперированных по поводу рака толстой и прямой кишок, которым переливали большое количество крови. Подобные наблюдения были сделаны на группе больных, оперированных по поводу сарком мягких тканей конечностей с высокой степенью злокачественности [Rosenberg S.A. et al., 1985].
В Институте ортопедии Риззоли с 1972 по 1982 г. велось наблюдение за 205 больными, оперированными по поводу остеогенной саркомы длинных трубчатых костей, и было отмечено отрицательное влияние больших доз переливаемой аллогенной крови.
Псевдозлокачественная костная опухоль мягких тканей. На фоне полного здоровья остро возникает локальная боль, а затем начинает пальпироваться округлой или неправильной формы, болезненное при пальпации образование; часто оно возникает после воспалительного процесса в носоглотке, легких. Отмечается повышение СОЭ и титра антистрептолизина. L.Angervall и соавт. в 1969 г. сообщили о 5 подобных наблюдениях. На КТ была видна костная тонкая округлой формы скорлупа. Радикальное оперативное удаление приводит к излечению.

Рис. 34.5. Гигантоклеточная опухоль сухожильного влагалища.
Опухоли и опухолеподобные заболевания костей кисти. В нашем отделении было оперировано 555 больных с опухолями и диспластическими заболеваниями костей кисти. С доброкачественными заболеваниями было 407 человек (73,3 %), со злокачественными — 60 (10,8 %) и диспластическими процессами — 88 больных (15,9 %). Чаще всего встречались энхондромы (206 больных), наиболее часто локализовавшиеся в фалангах пальцев.
Хондросаркомы при этом составляли половину больных с длительно существовавшими хондромами, которые претерпевали злокачественное перерождение. Наиболее часто производили краевую резекцию у 335 больных с аллопластикой дефекта у 114, аутопластикой — у 36 и гидроксиапатитом — у 12 больных. У 41 пациента произведено эндопротезирование фаланг (метилметаксилат).
Гигантоклеточная опухоль сухожильных влагалищ раздвигает сухожилия поверхностного и глубокого сгибателя пальцев, вызывая деструкцию фаланги (рис. 34.5).
С.Т.Зацепин
Костная патология взрослых

Потеря руки или ноги всегда тяжело переносится человеком как в психологическом, так и в физическом плане. Даже при длительном хроническом заболевании решение врача об ампутации часто становится шоком и для самого пациента, и для его родственников. Но даже в этом случае не стоит отчаиваться. Тысячи и миллионы людей ведут активную полноценную жизнь после ампутации. Они так же работают, любят, воспитывают детей и наслаждаются каждым новым днем.
Причины и показания к ампутации конечностей
Операцию по удалению конечности назначают при непосредственной угрозе для жизни пациента, когда все остальные методы лечения не дали результата.
К абсолютным показаниям для проведения ампутации относят:
- травматические ампутации конечностей — полный или частичный отрыв конечности в результате травмы;
- гангрена (отмирание) конечности из-за инфекции, обморожения, ожога, электротравмы, сосудистых заболеваний или диабета;
- сочетание повреждения кости, крупных сосудов и нервов, мягких тканей на значительном протяжении.
Относительные показания, при которых вопрос об ампутации решают индивидуально, с учетом состояния пациента:
- острая раневая инфекция — остеомиелит, тяжелая флегмона, тяжелый гнойный артрит;
- злокачественные новообразования;
- обширные трофические язвы, не поддающиеся лечению;
- деформация конечности, паралич, врожденный порок развития;
- сложная обширная травма конечности при неэффективности реконструктивной операции.
Наиболее частой причиной ампутации, помимо травм, становятся заболевания сосудов, которые приводят к ишемии и гангрене, осложнения сахарного диабета (трофические язвы и гангрена).
Например, атеросклероз сосудов нижних конечностей в 38–65% случаев приводит к критическому нарушению кровообращения (критической ишемии). В течение первого же года с момента установления диагноза критической ишемии у 25–50% пациентов развивается влажная гангрена, которая приводит к ампутации нижней конечности.
Не лучше и ситуация с сахарным диабетом. От 50 до 70% всех ампутаций в мире вызваны именно осложнениями этого заболевания: из-за нарушения кровообращения возникают незаживающие трофические язвы и гангрена. При сахарном диабете ампутация конечностей проводится в 10–20 случаях из тысячи.
Ампутация состоит из нескольких этапов.
- На первом этапе консилиум врачей определяет уровень ампутации нижней или верхней конечности с учетом состояния пациента; берут согласие на операцию.
- Второй этап — уже в операционной. Пациенту дают наркоз, хирург начинает операцию, разрезают мягкие ткани. Сосуды перевязывают, нервные окончания обрабатывают так, чтобы они не попали в рубцовые спайки. Затем врач отсекает кость. Существует несколько методов обработки костного спила, которые позволяют предотвратить осложнения.
- На последнем этапе сформированная из мягких тканей культя закрывается кожными лоскутами. При этом рубец не должен находиться на опорной поверхности, которая будет испытывать основную нагрузку от протеза.
Реабилитация после ампутации конечностей не входит в этапы проведения операции, но является важным условием возвращения человека к нормальной жизни.
Уровень ампутации нижней и верхней конечности определяется индивидуально, с учетом объема здоровых тканей, таким образом, чтобы максимально сохранить функцию конечности, создать культю, пригодную к протезированию, предотвратить развитие фантомных болей и других осложнений.
В зависимости от того, как и когда будет реализован каждый из перечисленных этапов, в медицинской практике выделяют виды ампутации.
По количеству операций:
- первичная;
- вторичная(реампутация).
По способу рассечения мягких тканей:
- Круговая. Кожа и мягкие ткани рассекаются перпендикулярно кости. Применяется редко, так как не позволяет создать полноценную культю. Используется при газовой гангрене, анаэробных инфекциях, при необходимости срочного проведения операции.
- Ампутация лоскутным способом (одно- и двухлоскутным). Применяется чаще всего. Этот способ позволяет создать нормально функционирующую и пригодную для протезирования культю.
- Ситуативный способ применяют при сложных травматических повреждениях в случае первичной ампутации.
По способу обработки костной культи:
- Надкостничный, при котором опил закрывается надкостницей.
- Безнадкостничный, когда надкостница удаляется с края культи.
- Костно-пластический способ, при котором опил кости закрывают фрагментом кости пациента. Это позволяет создать крепкую опорную поверхность культи.
По способу укрытия культи:
- Фасциопластический метод. Наиболее приемлем при ампутации верхних конечностей. В состав лоскута включена фасция пациента, подкожная клетчатка и кожа. Дает возможность точно смоделировать форму культи.
- Миопластический метод. В данном случае над опилом кости сшивают мышцы-антагонисты. Такой способ усложняет протезирование, так как сшитые мышцы перерождаются в рубцовую ткань.
- Периопластический метод. В состав лоскута включают надкостницу. В основном применяют при операциях у детей и подростков, так как способ дает возможность синостизирования костей голени в единый блок.
- Костно-пластический метод ампутации был предложен Н.И. Пироговым еще в 1852 году и до сих пор является непревзойденным по своим результатам. В состав лоскута входит фрагмент кости, покрытый надкостницей. Этот способ — лучший для создания опорной культи при ампутации нижней конечности.
Если ампутация проведена правильно, выбран адекватный уровень удаления конечности, осуществлена профилактика инфекции, серьезных осложнений возникнуть не должно. Однако существуют последствия ампутации конечностей, с которыми приходится справляться многим пациентам.
- Болевой синдром. В первые дни после ампутации пациент испытывает боль в оперированной конечности. Тупая и тянущая боль сопровождает любую хирургическую операцию и возникает из-за повреждения мягких тканей. Через несколько дней боль притупляется.
- Отек — это нормальная реакция организма на оперативное вмешательство, повреждение, чужеродный материал (нити, скобы). Обычно отек сохраняется в течение первых недель после операции.
- Фантомные явления — тоже нормальная ситуация. Некоторое время после удаления конечности пациент может чувствовать ее. Фантомные боли могут появиться через несколько недель, месяцев и даже лет. Они могут возникать от прикосновений, изменения температуры или давления. Считается, что боли возникают из-за раздражения отсеченных нервных окончаний, образования невром, вовлечения нервов в рубцовый процесс.
- Контрактура — ограничение движения в суставе. Контрактура может быть вызвана нарушением техники операции, травмой сустава или действиями самого пациента. Длительная иммобилизация культи, отказ от активности могут привести к развитию контрактуры и дальнейшей невозможности протезирования.
Каждый день врач и медицинская сестра осматривают швы, проводят их обработку и снова забинтовывают оперированную конечность. Примерно через 5–7 дней убирают гипсовую повязку. В этот момент рубец на конечности еще очень нежный и тонкий.
После заживления рубца на культю надевают специальный компрессионный чехол. Это позволяет придать конечности нужную для протезирования форму.
Примерно через 12–15 дней пациента выписывают. Дома нужно каждый день осматривать культю на наличие воспаления или раздражения, проводить гигиенические процедуры. Следует создать для пациента доступную среду: убрать пороги и торчащие провода, о которые можно споткнуться, установить в ванной и санузлах поручни.
Примерно через 30–40 дней опасности инфекционных осложнений больше нет и можно сосредоточиться на реабилитации после ампутации конечности и освоении протеза.
В задачи реабилитации входит:
- подготовка культи к протезированию;
- подгонка протеза под индивидуальные параметры человека;
- обучение жизни с протезом, возвращение человека к трудовой деятельности, создание условий для активного участия в социальной жизни.
Это может звучать парадоксально, но именно ампутация для многих становится началом новой активной жизни, новой карьеры, помогает найти свое призвание, встретить единомышленников и друзей. Стоит только посмотреть на паралимпийцев: людей, которые вовсе не считают отсутствие конечности своим физическим недостатком.
Реабилитацию после ампутации нижней и верхней конечности можно разделить на несколько общих этапов:
- Оценка состояния культи. Для использования протеза культя должна быть хорошо сформирована, иметь правильную форму.
- Подбор протеза. Подбор первого временного протеза можно начинать примерно через 6–8 недель после ампутации.
- Обучение жизни с протезом. Первые дни пользоваться протезом может быть очень сложно и даже больно. Но нельзя забрасывать тренировки. Через несколько дней проходит боль, появляются навыки пользования протезом.
- Тренировка самообслуживания. После ампутации важная цель для человека — восстановить навыки ухода за собой, не чувствовать себя беспомощным. Начать стоит с малого — научиться ходить по квартире с поддержкой, затем пробовать заняться привычными делами, гигиеническими процедурами и т.д.
- Адаптация окружающей среды. Как уже упоминалось, нужно создать больному доступную среду: положить необходимые вещи так, чтобы не нужно было тянуться к ним, установить опоры и поручни в квартире.
- Работа с психологом. Часто после такой тяжелой (и в психологическом плане — тоже) операции человек замыкается в себе, считает себя неполноценным, теряет смысл жизни. Работа с психологом поможет вернуть веру в себя, восстановить мотивацию, увидеть новые возможности и вернуться к активной социальной жизни.
- Работа на тренажерах. Для восстановления тонуса мышц, обучения работе с протезом и восстановления навыков ходьбы используются тренажеры, работающие по принципу биологической обратной связи (БОС). Система поддержки тела, такая как Vector, позволяет быстро восстановить конечности после ампутации.
- Физиотерапевтические процедуры позволяют улучшить кровообращение, восстановить тонус мышц культи, снять боль, уменьшить отек.
Государственные и частные реабилитационные центры предлагают комплексные программы для восстановления функции утраченной конечности и для психологической реабилитации. Нужно помнить, что ампутация — это не конец жизни, а лишь ее новый этап. И насколько полной и активной будет жизнь после операции, зависит не только от усилий врачей, но и от самого пациента.
Читайте также:

