Когда может быть стоматит при лейкозе
Болеют острым лейкозом чаще всего молодые люди до 30 лет. В самом начале болезни симптомы сильно напоминают клиническую картину гриппа, ангины, диспепсии, также повышается температура тела. Примерно у десятой части заболевших острый лейкоз возникает с различных кровотечений – из носа, после удаления зуба из лунки, десны, а также с язвенного стоматита. Возникновение у молодых людей язв и участков некроза в полости рта после перенесенного острого респираторного заболевания стоматологами расценивается как стоматит Венсана.
В начальном периоде острого лейкоза возможно возникновение болевых ощущений в костях. Эти больные могут быть на диспансерном учете у врачей по поводу неврита, полиартрита, ревматизма. Часто заболевание выявляется случайно при анализе крови.

Диагноз острого лейкоза ставится на основании установления факта бластной инфильтрации костного мозга. Клиническая картина симптомов при остром лейкозе условно делится на 4 типа – гиперпластический, геморрагический, анемический и интоксикационный.
Симптомы гиперпластического типа разнообразны. Примерно у половины больных происходит увеличение лимфоузлов, без болевых ощущений, отмечается увеличение печени, селезенки, миндалин примерно у четверти заболевших. У около 5% больных находят гиперплазию десен, как правило это характерно для тяжелого течения лейкоза, обычно расценивается как плохой признак. Часто гиперплазия десен проявляется вместе с образованием язв и участков некроза в ротовой полости. Гиперплазию десен при остром лейкозе нужно отличать от гипертрофического гингивита, как самостоятельного заболевания.
Нужно учитывать, что при остром лейкозе гиперплазия возникает вместе с общеклиническими симптомами – резким ухудшением общего самочувствия больного, повышением температуры тела, регионарным лимфаденитом.

Геморрагический синдром проявляется у 50-60% больных, в его этиологии лежит резкая тромбоцитопения. Тромбоцитопения и анемия возникают как результат нарушения процессов кроветворения, которые в свою очередь развиваются из-за лейкозной гиперплазии и инфильтрации костного мозга. Клинически геморрагический синдром проявляется высыпаниями – от мелкоточечных высыпаний на коже и слизистых, до обширных кровоизлияний.
В ротовой полости чаще всего проявляется очень сильной кровоточивостью десен, даже при малейшем прикосновении к ним, возникают кровоизлияния на слизистой щек в области линии смыкания зубов, в другие участки полости рта. Возможно образование обширных геморрагий и гематом. Эти симптомы возникают вместе с общей слабостью, сильной утомляемостью, резким снижением аппетита, повышением температуры.
В стоматологии признаки геморрагического синдрома острого лейкоза часто принимают как результат гиповитаминоза С, или просто как результат постоянного прикусывания слизистой. Подтвердить диагноз может анализ крови или же пунктата костного мозга.
При остром лейкозе слизистая рта поражается чаще всего, этот факт обьясняется ее повышенной чувствительностью к травматизации в результате патологических изменений, резким снижением защитных сил организма, местных защитных факторов полости рта, нарушением кровообращения и пр.
Для заболевших острым лейкозом характерно нарушение чувствительности вкуса – которое возникает из-за поражения грибовидных сосочков языка. Могут возникать болевые ощущения в абсолютно здоровых зубах, а также в челюстных костях вместе с болью в других костях организма, это объясняется непосредственным их поражением при лейкозе.

Так как при остром лейкозе резко падают защитные силы организма – развивается кандидоз слизистой рта, развитие которого также провоцирует прием больным цитостатиков, кортикостероидов, некоторых антибиотиков.
Стоматолог должен по характерным проявлениям в полости рта заподозрить лейкоз и направить больного на анализ крови для уточнения диагноза. Лечение острого лейкоза проводится в специальных гематологических отделениях.
Местные манипуляции в полости рта при остром лейкозе – удаление зубного камня, лечение и удаление зубов нужно обязательно согласовывать с гематологом. При язвенно-некротических процессах во рту назначают антисептики и обезболивающие препараты – лизоцим, йодинол, масло шиповника и пр. Если есть кандидозные поражения слизистой их лечат также, как и при самостоятельном заболевании.
СТОМАТИТЫ ПРИ ЛЕЙКЕМИЯХ. Миелоидиая лейкемия (миелоидный лейкоз — миелоз). Этиология неизвестна. Различают острый и хронический миелоз.
Клиника стоматитов при лейкемиях. Общая слабость, болезненность в, области селезенки, субфебрильная температура, резкие изменения в периферической крови.
В полости рта — значительная бледность слизистой оболочки, нередко геморрагии десен, распространенный кариес зубов. При острых и подострых формах на слизистой оболочке рта и миндалинах появляются очаги некроза, распространяющиеся вплоть до кости (напоминая ному).
Лечение. Местное — проводится по типу лечения язвенных поражений полости рта. Общее — внутрь мышьяковистые препараты, уретан в дозе от 2 до 6 мг в сутки, на курс 100—200 г. Назначают допан по 8 мг один раз в 6 дней, на курс '80 мг. Дипин — внутримышечно или внутривенно по 5—10 мг в сутки или через день. Миелосан — по 2 мг от 1 до 3 раз в сутки. Лечение длительное. При обострениях наблюдается хороший эффект от применения кортикостероидных гормонов — преднизолона, триамсинолона дексаметазона, однако рецидивы они не предотвращают. Очень эффективны переливание крови и применение антибиотиков. Последние служат профилактикой против возникновения язвенно-некротических процессов во рту. В последнее время применяют рентгенотерапию и лечение радиоактивными изотопами.
СТОМАТИТ ПРИ ЛЕЙКЕМИИ ЛИМФОИДНОЙ (ЛИМФОЛЕЙКОЗЕ). Этиология неизвестна.
Клиника. Лимфолейкоз сопровождается увеличением лимфатических узлов, особенно шейных, подмышечных и паховых. Лимфатические узлы и узелки м,огут развиваться в слюнных железах и коже, сопровождаясь сильным зудом.
В полости рта лейкемические инфильтраты вызывают некрозы десен; миндалин, фолликул языка, иногда геморрагии. Поражение в полости рта развивается одновременно с другими симптомами болезни, что облегчает диагноз. Лейкемические поражения в полости, рта могут быть поверхностными и глубокими. При поверхностных формах появляются пузыри и эрозии с наклонностью к кровоточивости, при глубоких — образуются некрозы и глубокие язвы.
Лечение см. Стоматиты при лейкемиях.
Прогноз неблагоприятный.
СТОМАТИТЫ ПРИ НАРУШЕНИЯХ МЕНСТРУАЦИЙ. Клиника. Проявляется заболевание в виде набухания десен и слизистой рта, причем после окончания менструального цикла эти изменения проходят.
При меноррагиях воспалительный процесс в деснах значительно выражен, сопровождается кровоточивостью, доходящей до диффузного кровотечения.
Лечение общеукрепляющее. При меноррагиях — внутрь хлористый кальций, витамины С, Р, К. Санация полости рта.
СТОМАТИТЫ ПРИ РЕТИКУЛОЗЕ. Этиология неизвестна.
Клиника. В полости рта — повышенная кровоточивость слизистой, оболочки, особенно десен, появление эрозий и очагов некроза, захватывающих слизистую оболочку, мышцы и костную ткань, образование плотных инфильтратов на слизистых оболочках, в коже, костях, висцеральных органах.
Лечение см. Стоматиты при лейкемиях.
СТОМАТИТ ТОКСИЧЕСКИЙ. Этиология — возникает вследствие хронических интоксикаций организма (при гнойных процессах в легких, печени, почках, гнойных ранах, хронических остеомиелитах), при наличии злокачественных опухолей в организме, при значительной ожоговой поверхности кожных покровов.
Клиника. В начальной стадии: вся слизистая оболочка полости рта гиперемирована, отечна, затем появляются на слизистой оболочке щек, небных дужках, языке белесоватого цвета пятна и бляшки (типа бляшек при молочнице). При ухудшении общего состояния бляшки превращаются в легко кровоточащие эрозии, а при присоединении пиококковой инфекции могут образоваться единичные язвы с глубокими, подрытыми краями.
Лечение основного заболевания. Обычно при улучшении общего состояния токсический стоматит исчезает самостоятельно.
Местное лечение сводится к дезинфицирующим полосканиям, санации полости рта, а при наличии язв необходимо применять терапию, способствующую эпителизации [инъекции под язву 0,5% раствора новокаина с хонсуридом, инъекции 1% раствора новокаина (1,0) с 10% (1,0) никотиновой кислотой]. Укрытие язв красками, мазями (1% преднизолоновой, мазью оксикорт, 1% метиленовой синей и т. д.).
Клиника острого лейкоза складывается из синдромов, обусловленных депрессией (угнетением) нормального кроветворения, которые отражают наличие признаков опухоли в организме, встречающихся в различных сочетаниях.
К клиническим синдромам, обусловленным депрессией нормального кроветворения, относятся: анемический или циркуляторно-гипоксический синдром, геморрагический синдром, инфекционно-воспалительный или иммунодефицитный синдром.
Каждый из вышеперечисленных клинических синдромов острого лейкоза может иметь те или иные проявления со стороны слизистой оболочки полости рта (СОПР): анемический — бледность слизистой оболочки полости рта; геморрагический — длительно не останавливающиеся кровотечения после экстракции зуба, наличие сливных геморрагии, десневые кровотечения; инфекционно-воспалительный — афты Сеттона, язвенно-некротический стоматит и некротическая ангина, простой герпес, кандидоз полости рта.
Прогресс в лечении острых лейкозов у детей стал возможным благодаря внедрению высокодозной полихимиотерапии. Лечение острых лейкозов длительное и состоит из назначения курсов, блоков или протоколов, разработанных Минским институтом гематологии. Курс лечения включает в себя использование цитостатиков, гормонов, антибиотиков и лучевую терапию.
В настоящее время, несмотря на определенные результаты, достигнутые в терапии лейкозов, наиболее острой становится проблема увеличения числа больных с осложнениями в полости рта, вызванными применением противолейкозных препаратов. Высокая пролиферативная активность эпителиальных клеток слизистой оболочки полости рта делает их чувствительными к разрушающему воздействию цитостатических препаратов. Успех лечения детей с острым лейкозом может быть обеспечен только при проведении адекватной сопроводительной терапии, основной задачей которой является сведение к минимуму последствий противоопухолевой терапии и создание оптимальных условий для ее продолжения.
Традиционное лечение пациентов с острыми лейкозами при наличии осложнений в полости рта состоит в применении местноанестезирующих (0,5 % анестезиновая мазь, 0,5 % раствор тримекаина, 0,5 % раствор дикаина), антисептических (0,5 % раствор хлоргексидина, 0,02 % раствор фурациллина), противогрибковых (нистатин, амфоторрицин В), ферментных (трипсин, химотрипсин) и эпителизирующих (масло облепихи, аекол, винилин) медикаментозных средств.
Настоящая работа выполнена на базе гематологического отделения Областной детской клинической больницы г. Твери. По результатам многолетних наблюдений в Тверской области на 100 000 детского населения приходится в среднем 3-4 случая острого лейкоза. За 2002 год в гематологическом отделении больницы проходили лечение 15 детей и подростков с различными формами острого лейкоза (по 6 детей с острым лимфобластным и миелобластным лейкозом и 3 ребенка с ретикулогистиоцитозом).
Целью работы явилось ознакомление с опытом проведения лечебных и профилактических мероприятий при наличии осложнений в полости рта у детей с различными формами острых лейкозов. Роль стоматолога на этапах оказания помощи детям с острыми лейкозами состоит в том, чтобы с использованием современных технических разработок и достижений медицинской науки максимально нивелировать побочные эффекты высокодозной химиотерапии.
Каждый протокол цитостатического лечения характеризуется определенными видами осложнений как со стороны внутренних органов, так и со стороны слизистой оболочки полости рта. При проведении протокола № 1 (включает в себя назначение преднизолона, винкокристина, рубомицина, аспарагиназы, циклофосфана, цитозара, 6-меркаптопурина, метатрексата — эндолюмбально) возникают характерные для этого протокола грибковые поражения СОПР. В качестве общего противогрибкового лечения мы применяем чередование следующих препаратов: микосист, дифлюкан, флюкозол.
Местно проводим обработку слизистой оболочки слабощелочными растворами и противогрибковыми мазями не менее 4 раз в день.
Задачей стоматолога на данном этапе лечения острого лейкоза является профилактика некрозов, снижение их распространенности, уменьшение воздействия условнопатогенной микрофлоры. Для решения этих задач мы назначаем полоскания водным раствором хлоргексидина до 10 раз в сутки, зубы обрабатываем 1 % раствором перекиси водорода, ферментами (лизоцим, ДНК-аза) 2 раза в день, противогрибковая терапия сохраняется. Слизистую оболочку полости рта обрабатываем 1 % водным раствором метиленового синего, который хорошо фиксируется на наиболее пораженных участках, что позволяет целенаправленно делать аппликации средствами, повышающими регенеративные процессы.
Задачи стоматолога в данный период заболевания: избавить пациента от боли; свести до минимума действие вторичной инфекции; способствовать быстрейшему отторжению некрозов; наладить питание ребенка.
Профилактика и лечение осложнений цитостатической терапии традиционны и заключаются в продолжение проведения противогрибковой терапии, уходе за зубами, полоскании полости рта раствором хлоргексидина и его орошении раствором метрогила, обезболивании СОПР 3 % анестезиновой эмульсией перед приемом пищи и манипуляциями во рту, аппликациях ферментами и мазями с антибиотиками 3 раза в день и обработке 1 % водным раствором синьки. При появлении признаков эпителизации добавляем кератопластики. Этот метод ведения пациентов мы корригировали и изменяли неоднократно, но после длительных наблюдений был сделан вывод о его наибольшей эффективности.
Следующими не менее серьезными осложнениями при цитостатической терапии являются кровоизлияния и кровотечения.
Клиническая картина кровоизлияний в слизистую полости рта полиморфна. Размеры кровоизлияний — от точечных до гематом в 2 см в диаметре и более. Отмечается кровоточивость из десневых сосочков и при прорезывании зубов.
Кровотечение, как правило, наступает после проведения последнего протокола (опустошенный костный мозг), чаще при низком содержании тромбоцитов в периферической крови. Поэтому врачу-стоматологу необходимо провести санацию полости рта в благоприятный момент, т.е. до назначения лечения, а если нет такой возможности, то в благоприятный период между протоколами. Лечение данного осложнения также складывается из общего и местного. Общее лечение состоит из назначения переливаний одногруппных тромбомасс, криопреципитата, антигемофильной плазмы. Местно: выжидательная тактика.
При кровоизлияниях — наблюдение. Диета — стол № 1, питье через соломинку. Кровотечения из десневых сосочков останавливаем гемостатическими препаратами: гемостатической губкой, капромином. При особо упорных кровотечениях проводится тампонада гемостатической губкой, смоченной раствором капрофера. При благоприятных условиях гематомы рассасываются без следа, в некоторых случаях некротизируются с образованием эрозий и язв. Лечение проводится по общепринятой схеме. Исход, в основном, благоприятен.
Результаты лечения детей, больных различными формами острых лейкозов, свидетельствуют о важности своевременной санации полости рта.
Обучение рациональной гигиене полости рта снижает риск присоединения вторичной инфекции при язвенном гингивите и способствует быстрейшему заживлению.
Своевременное начало осуществления профилактики осложнений при лечении цитостатиками сводит до минимума их агрессивное воздействие на слизистую оболочку полости рта, способствует быстрейшему заживлению язв и эрозий и дает возможность врачу-гематологу в положенные сроки провести лечебный протокол.
Гаврилова О. А., Таранина Н. В., Ефремова Е. М.
Во врачебной практике одним из качественных и доступных анализов для диагностики является анализ крови как общий, так и биохимический. Ни для кого не станет открытием, что по изменению количественного состава кроветворных клеток можно судить о течении болезни, динамике лечения и состояния организма в целом. И здоровье организма в общем зависит от состояния крови и кроветворных органов, если не вдаваться в глубокие подробности. В этой статье мы рассмотрим изменения слизистой оболочки полости рта при болезнях крови и кроветворных органов.

Врач стоматолог должен хорошо знать и понимать, что первым местом для проявления болезней крови и кроветворных органов является слизистая оболочка полости рта. Поэтому нужно знать, какие же заболевания крови и кроветворных органов проявляются на слизистой, в какой форме, с чем нужно дифференцировать и какую помощь оказать обратившемуся пациенту.
В данной статье я хотела бы рассказать о проявлении такой большой группе заболевания как гемобластоз, об изменении слизистой оболочки полости рта при гемобластозах.

Итак, гемобластозы – это широкая группа заболеваний. Все заболевания – опухолевидные, из кроветворных клеток. Гемобластозы делятся на:
- Лейкозы;
- Гематосаркомы.
Слизистая оболочка является первым местом, где КЛИНИЧЕСКИ можно увидеть и определить, что, да, есть подозрение на лейкоз,например, так как слизистая оболочка полости рта имеет интенсивное кровоснабжение. И все изменения слизистой напрямую связаны с изменением либо количества форменных элементов крови (чаще снижение числа), либо появлением в крови опухолевых клеток. Два этих процесса могут идти параллельно друг другу.
Лейкозы — это опухолевидные заболевания, первичным местом поражения которых является костный мозг. При остром лейкозе страдают бластные клетки (если говорить простым языком, то это те клетки, которые, пройдя множество этапов, превратятся в лимфоциты). В нашем случае при остром лейкозе образуются опухолевидные бласты.
Лейкозы делятся в зависимости от поврежденных клеток на:
- Лимфобластный лейкоз (когда будут отсутсвовать нормальные лимфобласты, то есть в последующем Т-, В- лимфоциты)
- Миелоидный лейкоз (затрагивает миелобласты, которые должны бы превратиться в эозинофилы, базофилы и нейтрофилы).
Для общего развития: существует 4 типа лимфобластного лейкоза, и 8 типов миелоидного лейкоза.
Проявление острого лейкоза на слизистой оболочке полости рта
Проявление острого лейкоза на слизистой оболочке полости рта имеет несколько клинических признаков/синдромов.

Анемический синдром при остром лейкозе проявляется на слизистой оболочке полости рта бледностью слизистой оболочки;

Геморрагический синдром на слизистой оболочке полости рта проявляется длительным кровотечение при удалении зуба, кровотечением десны при чистке зубов, спонтанными кровотечениями с образованием единичных либо множественных геморрагий;
Инфекционно – воспалительный синдром включает несколько заболеваний. То есть при наличии острого лейкоза у пациента может быть обнаружен:
- Язвенно – некротический стоматит,
- Простой герпес,
- Кандидоз полости рта;
- Афтоз Сеттена.

(о данных заболеваниях Вы более подробно можете ознакмиться в соответствующих статьях)
Язвенно – некротические процессы про остром лейкозе имеют некоторые особенности.
Во-первых, чаще всего некротические процессы быстро распространяются на неповрежденную слизистую,образуя обширные очаги некроза;
Во-вторых, образуемые язвы при остром лейкозе имеют неровные края, нечеткие контуры, покрыты всегда фибиринозным налетом, который трудно снимается в поверхности язвы.
В-третьих, изменений по периферии язвы не замечают;
В-четвертых, язык отвечает воспалением, отеком;
В-пятых, у таких пациентов ярко выражен болевой синдром, что затрудняет употребеление пищи и выполнение лечебных процедур.
Гиперпластический синдром при остром лейкозе проявляется в полости рта – гиперпластическим гингивитом. Сначала заболевания отек десневых сосочков увеличивается, со временем коронки зубов могут быть полностью прикрыты гипертрофированными десневыми сосочками.
Дифференциальная диагностика острого лейкоза
Дифференциальная диагности острого лейкоза может проводиться с гипо-,авитоминозом витамина С, с гипертрофическим гингивитом у беременных, с язвенно- некротическим гингивостоматитом Венсана.
- Гиповитаминоз С сопровождается повышенной слабостью, утомляемость, кровоточивостью десен. Но при исследовании общего анализа крови изменений не наблюдается;
- Гипертрофический гингивит у беременных возникает на 4 -5 месяце беременности, это связано с большим количеством эстрогенов;
- Язвенно – некротический гингивит Венсана имеет схожу клиническую картину, так как образуются с язвы с фибринозным налетом, однако типичным местом локализации язвы является ретромолярная область. Здесь так же решающим фактом будет общий анализ крови.
Местное лечение острого лейкоза
Местное лечение острого лейкоза заключается в частой и тщательной обработке слизистой оболочки полости рта растворами анальгетиков ( 2 – 4 % раствор пиромекаина, 1 – 2 % раствор новокаина, ультракаина), антисептическая обработка слизистой слабо концентрированными растворами хлоргексидинабиглюконата, перекиси водорода, димексида с ферментами (лизоцим, ДНК-аза, РНК-аза) либо с пенными аэрозолями.
Хронический лейкоз – это также опухолевидное заболевание кроветворной ткани, при котором первичным местом поражения является костный мозг. Субстратом для развития хронического лейкоза являются созревающие и зрелые клетки кроветворения.
К наиболее часто встречаемым формам хронического лейкоза относятся:
- Хронический лимфолейкоз;
- Множественная миелома;
- Хронический миелолейкоз;
- Эритремия.
Изменения слизистой оболочки при хроническом лимфолейкозе имеет несколько клинических синдромов:
Синдром опухолевой интоксикации при хроническом лимфолейкозе характеризуется наличием ночного интенсивного потоотделения, снижением аппетита, нарушением сна;

Иммунодефицитный синдром при хроническом лимфолейкозе характеризуется части простудными заболеваниями, ОРВИ, ринитами;

Анемический синдром при хроническом лимфолейкозе характеризуется бледной слизистой оболочкой полости рта, слабостью, головной болью, развитием желтухи, шумом в ушах, появлением одышки;
Геморрагический синдром при хроническом лимфолейкозе проявляется как множественные мелкие синяки, петехиальной сыпью, кровотечением спонтанным;
Гиперплазия лимофидного аппарата характеризуется мягкими и рыхлыми миндалинами, фолликулов языка и лимфатических образований, которые находятся в слюнных железа (моет приводить к воспалению слюнных желез).

Множественная миелома – это разновидность хронического лейкоза, которая характеризуется опухолевой пролиферацией В – лимфатических клеток, то есть в крови количество плазматических клеток выше нормы. Чаще множественной миеломой болеют мужчины старшего возраста.
Клинические проявление множественной миеломы связывают с самой функциональной активностью плазмацитов. Так как плазмациты вырабатывают белок, который может быть выделен в моче либо сыворотке.
Клиника множественной миеломы включает несколько следующим синдромов:
- Моноклональная гаммопатия – увеличение общего количества белка;
- Гиперпластический синдром – увеличение количества плазмоцитов в костном мозге;
- Синдром деструкции костной ткани – повышенная концентрация Са в крови;
- Нефропатия;
- Синдром повышенной вязкости крови.
Для стоматолога особое внимание следует уделить синдрому повышенной вязкости крови, так как синдром повышенной вязкости крови при множественной миеломе характеризуется повышенной и спонтанной кровоточивостью десен, кровоподтеками слизистой оболочки полости рта, кровоизлиянием в сетчатку глаза, развитие язвенно – некротических процессов.
Нужно помнить и о возможности образования солитарной миеломы в теле нижней челюсти, которая приводит к патологическому перелому нижней челюсти.
Хронический миелолейкоз характеризуется увеличением в периферической крови как клеток гранулоцитарного ряда (т.е. лейкоцитов), но и эритроцитов и тромбоцитов.

Вовлечение слизистой оболочки полости рта при хроническом миелолейкозе имеет такие же признаки как и в предыдущих типах хронического лейкоза. Наиболее яркие изменения, такие как язвенно – некротический стоматит, гиперпластический гингивит характеризуются для терминальной стадии болезни. Часто специфическим проявлением хронического миелолейкоза является возникновения афтоза Сеттена и афтоза Микулича.
Интресный факт: при хроническом миелолейкозе риск развития гангренозного пульпита значительно выше, чем при других формах хроничкого лейкоза.
Клинически эритремия проявляет себя как значительное увеличение эритроцитов в периферической крови. Пациент может ощущать зуд на кончиках пальцев, отмечать покраснение или даже синеватый оттенок кожи, пациенты часто отмечают зуд после принятия душа или ванны, или после плавания в бассейне.

Изменения слизистой оболочки полости рта при эритремии имеют следующую картину:
- Слизистаяоболочка полости рта вишнево – красного оттенка;
- Хорошо видны сосуды языка, мягкого неба, щек;
- Красно – цианотичный оттенок мягкого небо хорошо контрастирует на фоне бледного твердого неба;
- Частые спонтанные кровотечения десен;
- После ранения слизистой либо при удалении зуба – длительное кровотечение;

Выше перечисленные факты характеризует один из механизмов проявление эритремии – увеличение объема циркулирующей крови.
Есть и второй механизм развитися эритремии – дефицит железа при постоянных кровотечениях. Этот механиз имеет следуюещие проявления:
- Сухость слизистой облочки полости рта;
- Заеды, афты;
- Нарушение глотания;
- Эзофагит;
- Извращение вкуса;
- Неприятных запах изо рта.
Лечение слизистой оболочки при различных формах лейкоза
Лечение слизистой оболочки полости рта при различных формах лейкоза заключается в:
- Обезболивани;
- Антисептической обработке полости рта;
- Аппликации ферментами и пенными аэрозолями;
- Санация полости рта;
- Профессиональная гигиена полости рта;
- Мотивация,обучение гигиене полости рта и подбор индивидульаных средтся по узоду за полостью рта
Как понятно из статьи, лечением различных форм лейкозов врач — стоматолог не занимается. Однако врач – стоматолог может быть первым, кто заметит и направит пациента к гемотологу. Поэтому необходимо четко понимать механизм возникновения патологии кроветворной системы, замечать проявление заболеваний в полости рта, четко владеть тактикой меропиятий, которые следует оказать пациенту.
Системное заболевание белой крови, характеризующееся прогрессирующей клеточной гиперплазией в органах кроветворения с резким преобладанием процессов пролиферации над процессами дифференциации клеток крови. В крови появляется много незрелых форм, не способных выполнять защитные функции. Клетки крови анаплазируются и приобретают новые бластомные свойства. В последующем очаги кроветворения образуются в различных органах, в том числе и в слизистой оболочке полости рта. В зависимости от степени анаплазии опухолевых клеток и характера течения лейкозы делятся на острые и хронические. У детей чаще встречаются острые формы лейкозов. Поражения СОПР при острых лейкозах наблюдаются у 55-90,9 % больных детей и проявляются в виде: анемической, некротической (геморрагически-язвенной), опухолевой и смешанной форм.
Клиника: чаще всего заболевание развивается постепенно. В додиагностический период первыми частыми симптомами болезни являются: повышение температуры тела до 37-38?С, снижение аппетита, вялость, боли в костях и суставах, кровоточивость десен, бледность кожных покровов и слизистых оболочек, легкая их ранимость. Иногда заболевание выявляется случайно по результатам крови, когда дети обращаются за помощью по поводу травм, профилактических осмотров, длительных кровотечений после удаления зуба и др. При прогрессировании заболевания и появлении некротических процессов в полости рта больные жалуются на затрудненный прием пищи, гнилостный запах изо рта, головную боль, головокружение.
Анемическая форма характеризуется развитием нормо-, гипо- или гиперхромного типа анемии без предшествующих кровопотерь. Содержание гемоглобина снижается, наблюдается эритроцитопения. Слизистая оболочка полости рта бледная, цианотичная.
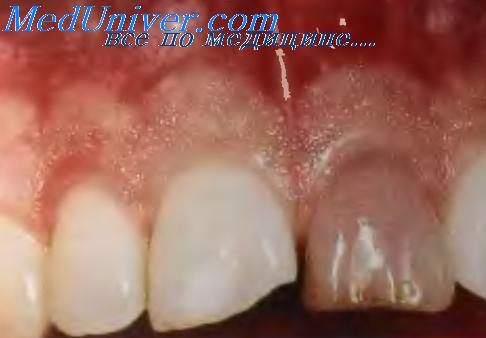
При геморрагической форме имеют место множественные кровоизлияния на коже, подкожной клетчатке, слизистой полости рта. При прогрессировании процесса возникает язвенно-некротический синдром: наблюдается некроз десневых сосочков, некротическая ангина. Особенностью некротических процессов при остром лейкозе является склонность к распространению на соседние участки слизистой с образованием обширных болезненных язв, с неровными контурами, покрытых серым или грязно-серым, часто зловонным налетом, после удаления которого, обнажается кровоточащая поверхность. Реактивные изменения вокруг язв выражены слабо. Характерными местами локализации изъязвлений являются места повышенной травматизации слизистой оболочки щек по линии смыкания зубов, боковых поверхностей языка и др. Язык становится отечным, покрывается бурым налетом, нередко на кончике и боковых поверхностях его появляются язвы. Вначале развития язвенно-некротических изменений в полости рта отмечается гиперсаливация, затем гипосаливация за счет прогрессирования дистрофических процессов в слюнных железах. Некрозы нередко располагаются в зонах лейкемических инфильтратов. При наличии травмирующего фактора возможно профузное кровотечение.
Долгое время считалось, что развитие язвенных процессов в полости рта у детей страдающих лейкозом связано с понижением сопротивляемости организма, вследствие снижения фагоцитарной активности лейкоцитов и иммунных свойств сыворотки крови. Предполагалось, что некрозы являются результатом распада лейкемических инфильтратов в деснах и на участках обширных кровоизлияний, а также вследствие нервно-трофических расстройств в тканях на фоне эритроцитопении и тромбоцитопении. На кафедре стоматологии детского возраста БГМУ в 1991-1993 гг. (Т.В. Попруженко) было проведено исследование стоматологического и соматического статуса детей страдающих острым лимфобластным лейкозом (ОЛЛ). При этом у 60 % детей больных ОЛЛ был выявлен стоматит. Установлено, что основным этиологическим фактором лейкозного некротического стоматита является вирус простого герпеса. Кроме герпетической инфекции принципиальное значение в оральной патологии при ОЛЛ и его химиотерапии имеют также кандидозная инфекция и химиотерапевтическое, токсическое поражение мягких тканей (химиотерапевтический стоматит).
Факторами, способствующими возникновению патологических изменений в полости рта, являются:
- 1. Иммунодефицит. На его фоне реактивируется герпетическая инфекция, прогрессирует кандидоз (т. е. развиваются тяжелые формы инфекционных стоматитов).
- 2. Лимфобластная инфильтрация клинически проявляется в зонах воспаления (перикоронарит, гингивит, осложненный кариес, паротит).
- 3. Геморрагический синдром приобретает клиническое значение в зонах нарушения целостности тканей (при механической травме, стоматит).
- 4. Анемия маскирует симптомы воспаления, влияет на восстановление тканей.
- 5. Цитостатическая терапия является одной из причин иммунодефицита; с другой стороны, длительное воздействие высоких концентраций цитостатиков на ткани нарушает темп митозов в СОПР и клинически проявляется диффузным воспалением ткани.
Герпетический стоматит развивается у каждого второго ребенка больного ОЛЛ и может протекать в легкой, среднетяжелой и тяжелой формах. Как правило, это рецидивы хронической герпетической инфекции. Реактивация вируса простого герпеса у детей с ОЛЛ происходит на фоне иммунодефицита. В состоянии лейкопении герпетический стоматит развивается в 10 раз чаще, чем вне лейкопении. Тяжелые формы герпетического стоматита развиваются у детей, если лейкоцитов менее 1,0-109, и совпадают с классическим описанием лейкозного некротического стоматита. В таких случаях проявляются особенности клиники герпетического стоматита при ОЛЛ: тяжелое общее состояние ребенка, температура тела 38,5?С, ребенок не пьет, не ест, глотание затруднено. В полости рта:
У каждого третьего ребенка больного ОЛЛ развивается кандидозный стоматит. Под влиянием иммунодефицита, иммуносупрессивной и противомикробной терапии активизируются грибы рода Candida, приобретающие патогенные свойства.
У детей больных ОЛЛ после проведения химиотерапии развивается нередко химиотерапевтический стоматит, т. к. слизистые оболочки имеют высокие темпы клеточного деления, то при длительном нахождении в крови высоких концентраций цитостатиков, происходит прямое поражение слизистых оболочек.
Через 1-7 дней введения метотрексата (химиотерапевтический препарат) дети отмечают появление привкуса препарата во рту, повышение вязкости слюны, утолщение щек, болезненное открывание рта, неприятное ощущение при приеме кислой, острой пищи. В полости рта при легкой форме определяется диффузный отек, гиперемия СОПР, которые сохраняются в течение 2-8 дней. При среднетяжелой форме на неороговевающей слизистой оболочке полости рта (щек, губ, дна полости рта и мягком небе) появляются белые плоские непрозрачные пленки с блестящей поверхностью в форме лент, овалов. Они четко контурированы на гиперемированной слизистой, легко отслаиваются при потягивании за край, обнажая рыхлую сочную ткань. В редких случаях возможно появление инееподобного налета на ороговевающей слизистой оболочке десен. Общее состояние ребенка ухудшается: температура тела 37,5?С, вялость, появление боли при открывании рта, приеме пищи. Состояние улучшается лишь после отторжения пленок (через 5-14 суток от начала заболевания). В тяжелых случаях состояние детей продолжает ухудшаться и к 4-12 суткам от начала заболевания становится очень тяжелым: дети не встают с постели, не пьют, не разговаривают, появляются симптомы поражения кишечно-желудоч-ного тракта, гениталий, мочевыводящих путей. Площадь поражения не увеличивается, но становится более глубокой; пленки плотно соединяются с подлежащими тканями, приобретают бугристый вид, окрашены кровью. При попытке снять пленку обнажается язвенная кровоточащая поверхность. В тяжелых случаях дети могут погибнуть от дисфункции многих органов.
Читайте также:



