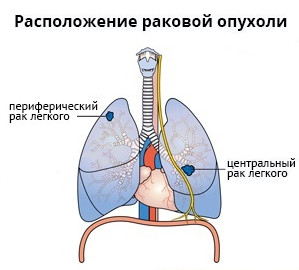
Клинико анатомические формы периферического рака легкого
Периферическим называется рак легкого, который развивается в одноименных отделах дыхательной системы непосредственно из легочной ткани. Поскольку в бронхиолах и альвеолах практически отсутствуют болевые рецепторы, растущий здесь опухолевый очаг на ранних стадиях может ничем себя не проявлять. Такое новообразование зачастую обнаруживается случайно при КТ грудной клетки, назначенной по поводу других проблем со здоровьем.
С учетом многократного возрастания вероятности заболевания в пожилом и старческом возрасте, людям из групп риска старше 35 лет рекомендуется периодически проходить комплексный онкоскрининг, включающий ряд анализов, компьютерную томографию и бронхоскопию. Прежде всего, это касается курильщиков.
Формы периферического рака легких
По периферии могут образовываться как узловые, так и инфильтративные злокачественные очаги. Абсолютное большинство опухолей – узловые.
Если узел образовался из плоскоклеточного эпителия, то, как правило, он круглый. Если в легких растет аденокарцинома, то ее форма обычно зависит от размера:
- до 1,5 см – многоугольная (полигональная);
- от 1,5 до 3 см – круглая;
- 5 см и более – неправильная.
К характерным особенностям новообразований можно отнести достаточно большой процент узлов с гладкой и ровной поверхностью. При недостаточно информативном обследовании и некомпетентности рентгенолога это может приводить к диагностическим ошибкам. Наибольшие сложности возникают при обследовании больных с полостным периферическим раком легких. Такие опухоли на рентгеновских снимках не всегда можно дифференцировать с гнойными очагами (абсцессами), туберкулезными кавернами, кистами.
Уточнить характер поражения позволяет сканирование на установке с двумя различными типами сканеров – ПЭТ и КТ.
Основные особенности узловых форм периферического рака, связанные с анатомией дыхательной системы
В анатомическом строении левого и правого легкого есть различия:
Рак любого типа чаще поражает правый парный орган, так как сюда легче и проще проникать канцерогенным веществам.
Развитие карциномы в верхних долях не вызывает существенного увеличения лимфатических узлов, но приводит к расширению корня.
Опухоли нижних долей по мере прогрессирования заболевания затрагивают близлежащие лимфоузлы, что проявляется значительным увеличением последних.
Кортико-плевральный периферический рак легкого
Кортико-плевральные опухоли образуются из плоскоклеточного эпителия. Главные диагностические критерии – местоположение и распространение новообразования, которое формируется из плащевой прослойки, локализуется под плеврой, прорастает в ребра и грудной отдел позвоночника.
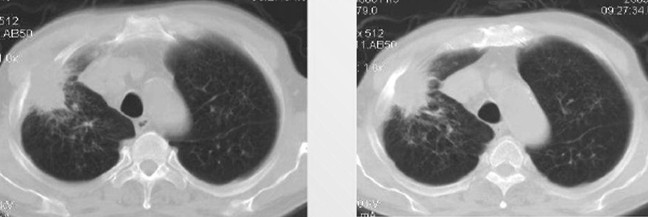
Кортико-плевральный рак на снимках
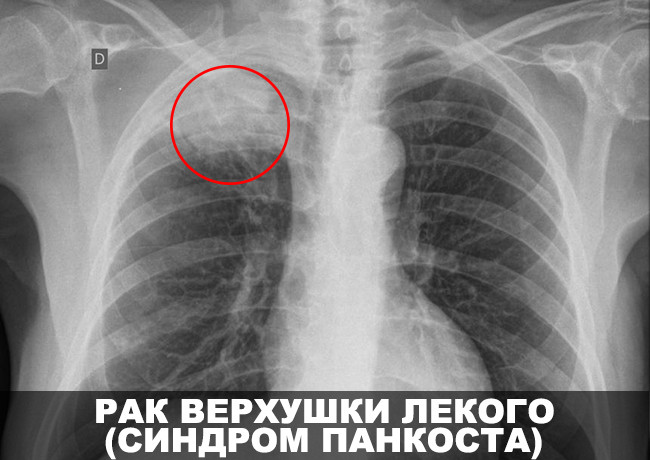
Верхушечный периферический рак легкого (опухоль Панкоста)
За счет того, что этот тип новообразований прорастает в нервные сплетения и сосуды, расположенные в области ключицы, возникает характерная симптоматика. Компрессия звездчатого ганглия сопровождается развитием так называемого синдрома Горнера: сужение зрачка (миоз), опущение века (птоз), западение глазного яблока (энофтальм). Пациента также может беспокоить:
- осиплость голоса и кашель (при сдавливании гортанного нерва);
- боли и слабость в плече и руке (при вовлечении в процесс плечевого нервного сплетения);
- цианоз (синюшность) и отечность лица, набухание вен в верхней части тела (при затрагивании нижней полой вены).
Больных с раком Панкоста сложно оперировать, поэтому на первое место в их лечении выходят химиотерапия и лучевая терапия.
Пневмониеподобный периферический рак легкого
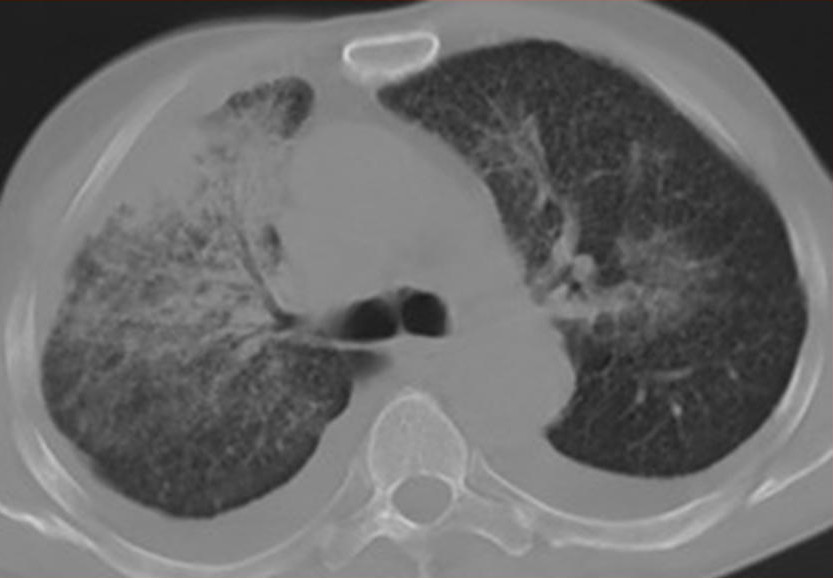
Картина раковой инфильтрации
Лечение и прогноз
Вследствие многообразия форм и клинических проявлений, подходы к лечению больных с периферическими злокачественными опухолями легких существенно различаются. Схема и объем хирургического вмешательства и терапевтической помощи в каждом конкретном случае определяются с учетом:
- вида опухоли и ее степени злокачественности;
- стадии болезни;
- вовлеченности близлежащих органов средостения;
- общего состояния здоровья пациента.
Наименее благоприятен прогноз у больных с мелкоклеточным инфильтративным раком, который нередко диагностируется лишь на поздних стадиях вследствие невыраженной симптоматики. Пятилетняя выживаемость в данном случае не превышает 10%. Своевременное профилактическое обследование и грамотное лечение, при котором приоритет отдается химиотерапии, лучевой терапии и их комбинации, позволяет значительно улучшить эту статистику.
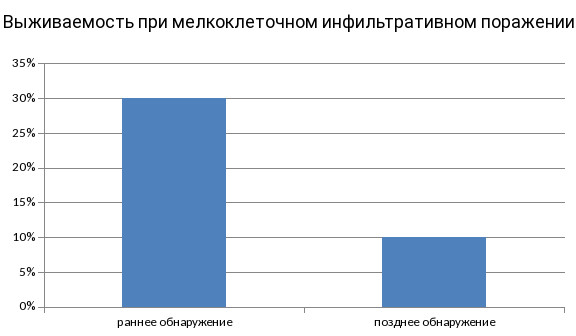
При раннем выявлении узлового очага более 50% пациентов удается вывести в стойкую ремиссию. Избежать рецидивов позволяет химиотерапия, курс которой проводится после операции или разрушения новообразования с помощью радиохирургической установки нового поколения – TrueBeam, Кибер-нож и др.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Периферический рак легких – это проявление в виде узла, полигональной или шаровидной формы, на слизистых оболочках бронх, бронхиальных желез и альвеол. Опухоль может быть, как доброкачественная так и злокачественная, но чаще всего встречается злокачественная форма опухоли.
Заболевание периферический рак легких, поражает более мелкие бронхи. Следовательно, вокруг узла обычно имеется неравномерная лучистость, что более характерно для быстрорастущих низкодифференцированных опухолей. Также, встречаются полостные формы периферического рака легких с неоднородными участками распада.
Начинает проявляться болезнь тогда, когда опухоль стремительно развивается и прогрессирует, вовлекая при этом крупные бронхи, плевру и грудную клетку. На данном этапе периферический рак легких, переходит в центральный. Характерно усиление кашля с отхождением мокроты, кровохарканье, карциноматоз плевры с выпотом в плевральную полость.
Одним из основных отличий опухолевого процесса в легких является многообразие их форм:
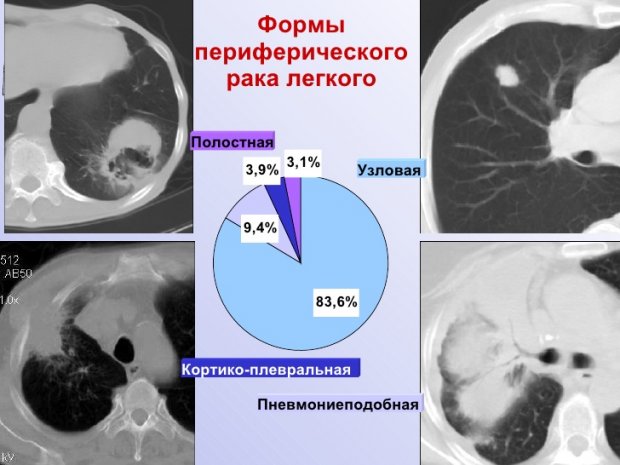
Кортико-плевральная форма: новообразование овальной формы, которое врастает в грудную клетку и располагается в субплевральном пространстве. Эта форма относится к плоскоклеточному типу рака. По своей структуре опухоль чаще всего однородна с бугристой внутренней поверхностью и нечеткими контурами. Имеет свойство прорастать как в смежные ребра, так и в тела близлежащих грудных позвонков.
Полостная форма — это новообразование с полостью в центре. Проявление возникает вследствие распада центральной части опухолевого узла, которой не хватает питания в процессе роста. Такие новообразования обычно достигают размеров более 10 см, их часто путают с воспалительными процессами (кистами, туберкулезом, абсцессами), что приводит к постановке первоначально не правильного диагноза, которое способствует прогрессированию онкологического заболевания. Данная форма новообразования зачастую проходит бессимптомно.
Важно! Диагностируется полостная форма периферического рака легких в основном на поздних стадиях, когда процесс уже становится необратим.
В легких локализуются плоскостные образования округлой формы с бугристой наружной поверхностью. При росте опухоли также увеличиваются полостные образования в диаметре, при этом происходит уплотнение стенок и подтягивание висцеральной плевры в сторону опухоли.
Рак верхней доли левого легкого. На данном этапе опухолевого процесса на рентгеновском снимке четко визуализируются контуры новообразования, которые неоднородной структуры и неправильно формы. При этом корни легких расширены сосудистыми стволами. Лимфатические узлы не увеличены.
Рак нижней доли левого легкого. Здесь происходит все совершенно, наоборот, в соотношении с верхней долей левого легкого. Происходит увеличение внутригрудных, предлестничных и надключичных лимфоузлов.
Периферический рак верхней доли правого легкого имеет те же особенности, что и предыдущая форма, но встречается, гораздо чаще, как и рак нижней доли правого легкого.
Узловая форма рака легкого берет свое начало из терминальных бронхиол. Проявляется после прорастания мягких тканей в легкие. При рентгенологическом исследовании можно увидеть образование узловой формы с четкими контурами и бугристой поверхностью. По краю опухоли может виднеться небольшое углубление (симптом Риглера) это свидетельствует о вхождении в узел крупного сосуда или бронха.
Пневмониеподобный периферический рак легкого – это всегда железистый рак. Его форма развивается в результате распространения по доле периферического рака, растущего из бронха, либо при одновременном проявлении большого количества первичных опухолей в легочной паренхиме и слиянии их в единый опухолевый инфильтрат.
Данное заболевание не имеет каких — либо определенных клинических проявлений. Вначале, характеризуется, как сухой кашель, затем появляется мокрота, изначально скудная, затем обильная, жидкая, пенистая. С присоединением инфекции клиническое течение напоминает рецидивирующую пневмонию с выраженной общей интоксикацией.
Рак верхушки легкого с синдромом Панкоста — это разновидность заболевания, при котором злокачественные клетки проникают в нервы, сосуды плечевого пояса.
Синдром (триаду) Панкоста, составляет:
- верхушечная локализация рака легкого;
- синдром Горнера;
- боли в надключичной области, обычно интенсивные, вначале приступообразные, затем постоянные и длительные. Они локализуются в надключичной ямке на стороне поражения. Боль усиливается при надавливании, иногда распространяются по ходу нервных стволов, исходящих из плечевого сплетения, сопровождаются онемением пальцев и атрофией мышц. При этом движения рук могут нарушаться вплоть до паралича.
Рентгенологически при синдроме Панкоста выявляется: деструкция 1-3 ребер, а зачастую и поперечных отростков нижних шейных и верхних грудных позвонков, деформация костного скелета. В далеко запущенных стадиях болезни осмотр врача выявляет одностороннее расширение подкожных вен. Другим симптомом есть сухой кашель.
Синдромы Горнера и Панкоста часто сочетаются у одного больного. При этом синдроме, в связи с поражением опухолью нижних шейных симпатических нервных ганглиев довольно часто наблюдается охриплость голоса, одностороннее опущение верхнего века, сужение зрачка, западание глазного яблока, инъекция (расширение сосудов) конъюнктивы, дисгидроз (нарушение потоотделения) и гиперемия кожи лица на соответствующей поражению стороне.
Кроме первичного периферического и метастатического рака легкого синдром (триада) Панкоста может встречаться и при целом ряде других заболеваний:
- эхинококковая киста в легком;
- опухоль средостения;
- мезотелиома плевры;
- лимфогранулематоз;
- туберкулез.
Общим для всех этих процессов является их верхушечная локализация. При тщательном рентгенологическом исследовании легких, можно распознать истину природы синдрома Панкоста.
Сколько времени развивается рак легкого?
Существует три течения развития рака легких:
- биологический — от начала возникновения опухоли и до появления первых клинических признаков, которые будут подтверждены данными проведенных диагностических процедур;
- доклинический — период, при котором полностью отсутствуют какие — либо признаки заболевания, что является исключением посещения врача, а значит, шансы на раннюю диагностику заболевания снижаются до минимума;
- клинический — период проявления первых симптомов и первичных обращений пациентов к специалисту.
Развитие опухоли зависит от типа и расположения раковых клеток. Немелкоклеточный рак легких развивается медленнее. К нему относят: плоскоклеточный, аденокарциному и крупноклеточный рак легких. Прогноз при данном виде рака 5-8 лет без соответствующего лечения. При Мелкоклеточном раке легких пациенты редко проживают более двух лет. Опухоль стремительно развивается и появляются клинические симптомы болезни. Периферический рак развивается в мелких бронхах, долго не дает выраженной симптоматики и зачастую проявляется при прохождении плановых медицинских осмотров.
Симптомы и признаки периферического рака легких
На поздних стадиях заболевания, когда опухоль распространяется на крупный бронх и сужает его просвет, клиническая картина периферического рака становится сходной с центральной формой. На данном этапе заболевания, результаты физикального исследования одинаковы при обеих формах рака лёгких. Вместе с тем, в отличие от центрального рака, при рентгенологическом исследовании на фоне ателектаза выявляют тень самой периферической опухоли. При периферическом раке опухоль нередко распространяется по плевре с образованием плеврального выпота.
Переход периферической формы в центральную форму рака легкого возникает вследствие вовлечения в процесс крупных бронхов, при этом оставаясь надолго незаметной. Проявлением растущей опухоли может стать усиление кашля, отделение мокроты, кровохарканье, одышка, карциноматоз плевры с выпотом в плевральную полость.
Рак бронхов, похожие первые симптомы появляются и при присоединении воспалительных осложнений со стороны легких и плевры. Именно поэтому важно регулярное проведение флюорографии, которая показывает рак легких.
Симптомы периферического рака легких:
- одышка – может быть обусловлена метастазированием опухоли в лимфатические узлы;
- боли в грудной клетке, при этом могут изменять свой характер вместе с движением;
- кашель, длительного характера, без какой либо причины;
- отделение мокроты;
- увеличение лимфатических узлов;
- если опухоль развивается в области верхушки легкого, то может происходить сдавливание верхней полой вены и воздействие новообразования на структуры шейного сплетения, с развитием соответствующей неврологической симптоматики.
Признаки периферического рака легких:
- повышение температуры;
- недомогание;
- слабость, вялость;
- быстрое утомление;
- снижение трудоспособности;
- потеря аппетита;
- снижение массы тела;
- в некоторых случаях даже ощущаются боли в костях и суставах.
Причины развития периферического рака легких:
- курение — одна из самых важных причин заболеваемости раком легких. В табачном дыме содержатся сотни веществ, которые способны оказывать канцерогенное воздействие на человеческий организм;
- условия окружающей среды: загрязненность воздуха, который проникает в легких (пыль, сажа, продукты сгорания топлива и т.д.);
- вредные условия труда – наличие большого количества пыли может стать причиной развития склероза легочной ткани, который имеет риск перейти в злокачественную форму;
- асбестоз – состояние вызываемое вдыханием частичек асбеста;
- наследственная предрасположенностью;
- хронические заболевания легких – являются причиной постоянного воспаления, которое увеличивает вероятность развития рака, вирусы могут внедряться в клетки и увеличивать вероятность развития рака.
Стадии периферического рака легких
Стадии распространенности онкологии легких
Классификация рака легких в зависимости от клинического проявления степени:
- 1 стадия периферического рака легкого. Опухоль достаточно маленьких размеров. Нет распространения опухоли на органы грудной клетки и в лимфатические узлы;
- 1А размер опухоли не превышает 3 см;
- 1Б размер опухоли от 3 до 5 см;
- 2 стадия периферического рака легкого. Опухоль увеличивается;
- 2А размер опухоли 5-7 см;
- 2Б размеры остаются неизменны, но раковые клетки расположены близко к лимфоузлам;
- 3 стадия периферического рака легкого;
- 3А опухоль затрагивает смежные органы и лимфатические узлы, размеры опухоли превышает 7 см;
- 3Б раковые клетки проникают в диафрагму и лимфатические узлы с противоположной стороны грудной клетки;
- 4 стадия периферического рака легких. На этой стадии происходит метастазирование, то есть опухоль распространяется по всему организму.
Диагностика рака легких
Важно! Периферический рак легких – злокачественное новообразование, которое имеет свойство к быстрому росту и распространению. При появлении первых подозрительных симптомов нельзя медлить с посещением врача, поскольку можно упустить драгоценное время.
Диагностика рака лёгкого сложна вследствие схожести его рентгенологических симптомов с многими другими заболеваниями.
Как распознать периферический рак легких?
- Рентгенологическое исследование – основной метод в диагностике злокачественных новообразований. Чаще всего данное исследование пациенты выполняют совершенно по другой причине, а в конечности могут столкнуться с онкологией легких. Опухоль имеет вид небольшого очага на периферической части легкого.
- Компьютерная томография и МРТ – наиболее точный метод диагностики, который позволит получить четкое изображение легких пациента и точно рассмотреть все его новообразование. При помощи специальных программ, врачи имеют возможность рассматривать полученные снимки в разных проекциях и извлекать для себя максимум информации.
- Биопсия — проводится извлечением участка ткани с последующим проведением гистологического исследования. Только изучив ткани под большим увеличением, врачи могут сказать о том, что новообразование имеет злокачественный характер.
- Бронхоскопия – осмотр дыхательных путей и бронхов пациента изнутри с использованием специальной аппаратуры. Поскольку располагается опухоль в более отдаленных от центра отделах, то информации метод дает меньше, чем при наличии у пациента центрального рака легкого.
- Цитологическое исследование мокроты – позволяет обнаружить атипичные клетки и другие элементы, позволяющие предположить диагноз.
На рентгенограмме грудной клетки тень периферического рака нужно дифференцировать с несколькими заболеваниями, несвязанными с новообразованием в правом легком.
- Пневмония – воспаление легких, которое дает тень на снимке рентгенограммы, скопление экссудата провоцирует нарушение вентиляции в легких, так как разобрать точно рисунок не всегда удается. Точный диагноз ставится только после тщательного исследования бронхов.
- Туберкулез и туберкулема – хроническое заболевание, которое может провоцирует развитие инкапсулярного образования – туберкулемы. Раезмер тени на рентгенограмме не буте превышать 2 см. Диагноз ставится только после проведения лабораторного исследования экссудата для выявления микобактерий.
- Ретенционная киста – на снимке будет видно образование с четкими краями, но таким образом может проявляться и накопление раковыми клетками секрета. Потому проводится дополнительное обследование бронхов и УЗИ.
- Доброкачественная опухоль правого легкого – на снимке не будет бугристости, опухоль четко локализирована и не распадается. Отличить доброкачественную опухоль можно с анамнеза и жалоб больного – отсутствуют симптомы интоксикации, стабильное самочувствие, отсутствие кровохарканья.
Исключив все похожие заболевания, начинается основной этап – подбор наиболее эффективных методик лечения для конкретного пациента, зависимо от формы, стадии и локализации злокачественного очага в правом легком.
Периферический рак легких и его лечение
На сегодняшний день, самыми современными методами лечения рака легких являются:
- хирургическое вмешательство;
- лучевая терапия;
- химиотерапия;
- радиохирургия.
В мировой практике хирургическое вмешательство и лучевая терапия, постепенно уступают место передовым методам лечения рака легкого, но, несмотря на приход новых методов лечения, хирургическое лечение больных с резектабельными формами рака лёгкого, все еще считают радикальным методом, при котором имеются перспективы полного излечения.
Лучевое лечение дает лучшие результаты при использовании радикальной программы терапии на начальных (1,2) стадиях.
Химиотерапия — качественная терапия заключается в применении химиопрепаратов для лечения рака легких таких как:
- Доксорубицин;
- Винкристин;
- Метотрексат;
- Цисплатин;
- Этопозид;
- Циклофосфамид;
- Блеомицин;
- Нитрозометилмочевину;
- Винорелбин;
- Паклитаксел;
- Доцетаксел;
- Гемцитабин и др.
Назначаются их только при наличии противопоказаний к хирургическому и лучевому лечению. Как правило, такое лечение проводят до 6 курсов химиотерапии с интервалами 3-4 недели. Полное рассасывание опухоли наступает очень редко, только у 6-30% больных проявляются объективные улучшения.
При сочетании химиотерапии с лучевым лечением (возможно одновременное или последовательное их применение) достигают лучших результатов. Химиолучевое лечение основано на возможности, как аддитивного эффекта, так и синергизма, без суммации побочного токсического действия.
Комбинированное лечение – это такой вид лечения, в который входят, кроме радикального, хирургического, и другие виды воздействий на опухолевый процесс в местнорегионарной зоне поражения (дистанционная или другие методы лучевой терапии). Следовательно, комбинированный метод, предусматривает использование двух различных по своему характеру разнородных, воздействий, направленных на местно-регионарные очаги: например, хирургическое + лучевое, лучевое + хирургическое, лучевое + хирургическое + лучевое и т. д. Комбинация однонаправленных методов восполняет ограничения каждого из них в отдельности. При этом необходимо подчеркнуть, что о комбинированном лечении можно говорить только тогда, когда оно применяется по плану, разработанному в самом начале лечения.
Периферический рак легкого: прогноз
Прогнозировать лечение периферического рака легкого весьма сложно, так как он может выражаться в различных структурах, быть в разных стадиях и лечится разными методами. Данное заболевание излечимо как радиохирургией, так и хирургическим вмешательством. По проведенной статистике, среди больных которым проведено хирургическое вмешательство, 5-ти летняя и более выживаемость составляет 35%.
При лечении начальных форм заболевания возможен более благоприятный исход.
Профилактика периферического рака легких
Для минимизации заболевания раком легких необходимо:
- лечение и предупреждение воспалительных заболеваний легких;
- ежегодное прохождение медицинских осмотров и флюорографии;
- полный отказ от курения;
- лечение доброкачественных образований в легких;
- нейтрализация вредных факторов на производстве, а в частности контактов с:
- никелевым соединением;
- мышьяком;
- радоном и продуктами его распада;
- смолами;
- избежание воздействия канцерогенных факторов в повседневной жизни.
Информативное видео: периферический рак верхней доли правого легкого
Полноценность научной информации и сравнительного анализа результатов клинических наблюдений, получаемых в различных медицинских центрах, зависит от адекватного использования многочисленных классификаций, их сопоставимости и соизмеримости критериев, положенных в основу этих классификаций.
Основными классификациями злокачественных опухолей легких являются клинико-анатомическая, гистологическая, по стадиям и Международной системе TNM, которые по мере накопления опыта постоянно совершенствуются.
Систематизация злокачественных опухолей может основываться на различных показателях, включающих их нозологическую принадлежность, степень злокачественности, распространенность процесса и др., которые учитывают при планировании адекватной лечебной тактики и прогнозировании течения заболевания.
К сожалению, создание новых и модернизация старых классификаций без соблюдения обязательного условия использовать одну из них приводят к тому, что сравнительный анализ данных, полученных разными коллективами и отдельными авторами, становится невозможным.
Следует добавить, что в настоящее время отсутствуют удовлетворяющие современным требованиям классификации некоторых опухолей, например злокачественных неэпителиальных (включая саркомы) и карциноидов легкого, не освещены вопросы их клинико-морфологической сущности и степени злокачественности, что обусловливает разноречивость терминологии и мнений относительно лечебной тактики и прогноза болезни.
Многолетний опыт МНИОИ им. П.А. Герцена позволяет на основании результатов собственных наблюдений и данных литературы предложить концепцию относительно основных классификаций в онкопульмонологии.
Раньше карциноиды действительно относили к доброкачественным опухолям на основании высокой выживаемости больных после хирургического лечения. Однако в Международной гистологической классификации опухолей легких 1981 г. карциноиды включены в группу злокачественных опухолей с выделением типичного и атипичного вариантов.
Клинико-анатомическая классификация опухолей легких
Симптомы рака легкого и его правильная диагностика в значительной степени зависят от анатомической локализации первичной опухоли (в том или ином отделе бронхиального дерева, в паренхиме) и характера ее роста относительно просвета бронха.
Различают центральный рак легкого, возникающий в крупных бронхах (главный, долевой, промежуточный, сегментарный), и периферический, исходящий из ветвей субсегментарных бронхов или локализующийся в паренхиме легкого.
В отечественной литературе обычно применяют клинико-анатомическую классификацию рака легкого, предложенную А.И. Савицким (1957).
Центральный рак:
а) эндобронхиальный;
б) перибронхиальный узловой;
в) разветвленный.
Периферический рак:
а) круглая опухоль;
б) пневмониеподобный рак;
в) рак верхушки легкого (Панкоста).
Атипичные формы, обусловленные особенностями метастазирования:
а) медиастинальная;
б) милиарный карциноматоз и др.
Приведенная классификация не теряет практического значения и в настоящее время, хотя многие международные классификации не предусматривают подобного деления опухолей.
Например, вопреки сложившимся стереотипам относительно исходного развития саркомы только из паренхимы легкого, а карциноида — преимущественно из стенки крупных бронхов, в 19,2% наших наблюдений саркомы легкого были центральными и 20% карциноидов — периферическими опухолями.
Важно подчеркнуть значимость выделения пневмониеподобного варианта периферической опухоли, при дифференциальной диагностике которого особенно часто допускают ошибки. Наши данные свидетельствуют, что его чаще выявляют у больных бропхиолоальвеолярным раком.
Разработка проблемы рентгенонегативного рака показала несостоятельность ограничения центрачьной формы опухоли сегментарным бронхом. Среди больных рентгенонегативным начальным раком, т.е. пред- и микроинвазивным, у 13,3% опухоль локализовалась в пределах субсегментарного бронха, но по всем характеристикам соответствовала центральной форме, что позволило провести больным этой группы радикальное эндоскопическое лечение с хорошими отдаленными результатами.
Принимая во внимание сложность дооперационной дифференциальной диагностики периферического и центрального перибронхиалыюго рака субсегментарного бронха, т.е. опухолей, обусловливающих появление на рентгенограммах узлового образования в средней зоне легкого, считаем оправданным выделение и строгое отнесение рентгенонегативных опухолей бронхов этого порядка к центральной форме, поскольку по характеру лечения они являются таковыми.
Таким образом, с современных позиций можно предложить следующий вариант клинико-анатомической классификации, используемый при всех морфологических типах злокачественных опухолей легкого:
I. Центральная форма — опухоль субсегментарного, сегментарного, долевого, главного бронхов.
II. Периферическая форма — опухоль паренхимы легкого.
III. Медиастинальная форма — множественное метастатическое поражение внутригрудных лимфатических узлов без установленной локализации первичной опухоли в легком.
IV. Диссеминированная форма - множественное поражение легких без установленной локализации первичной опухоли (карциноматоз легких) в других органах.
Многочисленные классификации других авторов включают варианты заболевания, связанные с прорастанием органов или с отдаленными метастазами, что не позволяет выработать правильную диагностическую и лечебную тактику.
Однако большинство исследователей признают целесообразность выделения центрального и периферического рака, поскольку клинико-рентгенологическая и эндоскопическая картина при этих формах значительно различается.
Во всех статистических разработках с первых лет интенсивного изучения рака легкого преобладал центральный рак, частота которого доходила до 80%. По сводным данным 32 отечественных и зарубежных клиницистов, центральный рак легкого встречается в среднем в 71,8%, периферический — в 28,2% случаев.
В последние годы отмечается более высокая частота выявления периферического рака легкого, особенно у оперированных больных по сравнению с неоперированными или общим числом обследованных. По материалам ОНЦ РАМН, центральный рак диагностирован у 67% впервые обратившихся больных раком легкого, периферический — у 33%, в то время как после операции центральная форма рака установлена у 53%, периферическая - у 47% больных.
По данным МНИОИ им. П.А. Герцена, центральный рак легкого наблюдался у 62,5%, периферический — у 37,5% больных. Среди оперированных до 1975 г. частота выявления периферического рака достигла 45,9%. В 1980-1993 гг. центральный рак диагностирован у 47,1% оперированных больных и периферический — у 52,9%. Одинаковую частоту обеих клинико-анатомических форм рака легкого можно объяснить улучшением выявляемости ранних стадий заболевания, особенно при периферическом раке.
Соотношение центрального и периферического рака легкого у мужчин и женщин различно. Среди всех наблюдавшихся нами больных соотношение мужчин и женщин было примерно 8:1. Несмотря на значительное увеличение заболеваемости раком легкого среди женщин, по-прежнему прослеживается тенденция к преобладанию мужчин среди больных сданной патологией.
Если в 1960-1980 гг. соотношение мужчин и женщин равнялось 9:1, то в последующие годы — 10,9:1. При центральном раке легкого оно составило 11,7:1, а при периферическом — только 6,1:1. Центральный рак наблюдается у 64,2% мужчин и у 48,3% женщин. В 90-х годах в России соотношение мужчин и женщин среди больных раком легкого составляло 6:1.
Правое легкое поражается несколько чаще (56%), чем левое (44%). Опухоли локализуются преимущественно в верхних долях легких.
При периферическом раке в 70-88% случаев опухоль имеет вид шаровидного образования, локализующегося в легочной паренхиме. При такой узловой форме рака опухоль не имеет капсулы, часто располагается в плащевой зоне.
При субплевральной локализации опухоли плевра над ней утолщена, в центре имеется пупкообразное втяжение. Если в этом месте имеются сращения и опухоль фиксирована, то она прорастает париетальную плевру, фасцию, межреберные мышцы, ребра, вызывая их деструкцию.
Полостная форма периферического рака легкого встречается редко (в 2-5% случаев). Некроз и распад в центре обычно наблюдаются при диаметре опухоли более 5 см. Стенки полости имеют разную толщину из-за бугристости их внутренней поверхности.
Крайне редко полость связана с просветом одного из бронхов среднего калибра, не содержит жидкости. Недостаточное кровоснабжение создает условия для распада легочной ткани с разрушением стенки сосудов и возникновения кровотечения.
Пневмониеподобный рак наблюдается у 3-5% больных. Он имеет вид инфильтрата в легочной паренхиме без четких границ. Распространение опухоли происходит по альвеолярным ходам и бронхиолам. Макроскопически такой рак, чаще бронхиолоальвеолярный, напоминает пневмонию.
Бронхиолоальвеолярный рак (БАР) классифицируют как высокодифференцированную аденокарциному легкого, которая обычно локализуется в периферических отделах легкого и характеризуется внутриальвеолярным ростом, причем альвеолы служат стромой.
Накопленный нами клинический опыт позволяет предложить следующую клинико-анатомическую классификацию БАР.
Локализованная форма:
1. Одноузловая.
2. Пневмониеподобная.
Распространенная форма:
1. Многоузловая.
2. Диссеминированная.
Важное значение в характеристике центрального рака легкого имеет особенность роста опухоли.
Экзофитный (эндобронхиальный)рак характеризуется ростом опухоли в просвет бронха. При этом опухоль чаще всего имеет вид полипа, поверхность ее бугристая, полностью лишена нормального эпителия.
Эндофитный (экзобронхиальный) рак характеризуется преимущественным ростом опухоли в толщу легочной паренхимы. При этой форме роста проходимость бронха в течение длительного периода времени сохранена.
Разветвленный рак с перибронхиальным ростом опухоли характеризуется муфтообразным расположением опухоли вокруг бронха. Опухолькакбы повторяет его очертания и распространяется по направлению бронха, равномерно суживая его просвет.
На практике чаще наблюдается смешанный характер роста опухоли с преобладанием того или иного компонента. Точно установить характер роста опухоли только на основании клинико-рентгенологических и бронхологических данных, без изучения препарата, полученного во время операции или патологоанатомического исследования, чрезвычайно трудно.
В связи с этим характер роста опухоли, установленный морфологом при изучении макропрепарата, должен найти отражение в окончательном морфологическом диагнозе. Главную роль в установлении последнего играет указание на клинико-анатомическую форму опухоли — центральная или периферическая.
Медиастинальная форма рака характеризуется метастазами в лимфатических Узлах средостения при невыявленном первичном очаге рака. Обычно поражаются верхние и нижние (бифуркационные) трахеобронхиальные и паратрахеальные лимфатические узлы.
Поражение может быть одно- или двусторонним. Первичный очаг иногда не удается обнаружить даже на вскрытии.
Первичный карциноматоз — это двусторонний рак легких в виде множественных узелков различного размера.
Первичные злокачественные неэпителиальные опухоли легких, подобно немелкоклеточному раку этой локализации, целесообразно делить на центральные и периферические. Наш клинический опыт диагностики и лечения более 150 больных с подобными опухолями позволяет предложить следующую клинико-анатомическую классификацию.
Центральная форма:
1. Эндобронхиальная.
2. Перибронхиальная.
3. Смешанная. Периферическая форма.
1. Одноузловая.
2. Многоузловая.
3. Пневмониеподобная (инфильтративная).
4. Множественные пневмониеподобные инфильтраты.
От немелкоклеточного рака легкого эти опухоли отличаются тем, что чаще, у 81 % больных, развивается периферическая клинико-анатомическая форма, из них узловая — у 60% и пневмониеподобная — у 21%. У 78,6% больных бронхи были интактными, а у 21,4% установлена централизация опухоли с прорастанием в сегментарный или долевой бронх.
Наиболее характерным типом роста центральных опухолей являлся эндобронхиальный (66,6%), реже отмечался смешанный (14,8%) и перибронхиальный (18,5%). Новообразования локализовались в долевом (52%), сегментарном (33,5%) и субсегментарном (14,8%) бронхах. В 3 (11,1%) наблюдениях опухоль исходила из главного или промежуточного бронха.
Прорастание первичной опухоли в соседние структуры и органы констатировано у 31,9% больных. Наиболее часто в патологический процесс были вовлечены париетальная плевра, перикард, магистральные сосуды корня легкого и средостения, диафрагма.
Среди находившихся под нашим наблюдением больных лиц мужского пола было 56,9%, женского — 43,1%, а их соотношение равнялось 1,3:1, что значительно отличается от аналогичного показателя при раке легкого — 8:1.
Соотношение центральной и периферической форм злокачественных неэпителиальных опухолей легкого у мужчин и женщин примерно одинаковое.
В отличие от немелкоклеточного рака первичные злокачественные неэпителиальные опухоли легкого чаще развиваются у пациентов более молодого возраста: средний возраст больных составил соответственно 58,5 и 43,5 года, что на 15 лет меньше.
Следует отметить, что каждый третий пациент (34%) был моложе 40 лет. В возрасте до 40 лет было 45,2% женщин и 25% мужчин.
Наоборот, в возрасте 60 лет и более мужчин в 3 раза больше, чем женщин, — соответственно 18,8 и 6,3%. Исключением являются больные с карциносаркомой, при которой их возраст, частота выявления у мужчин и женщин, соотношение центральной и периферической форм заболевания не отличаются от таковых при немелкоклеточном раке легкого.
Локализация злокачественных неэпителиальных опухолей в легких и их долях существенно не отличается от таковой при немелкоклеточном раке легкого. Первичные злокачественные неэпителиальные опухоли чаще локализуются в правом легком (55,6%), одинаково часто поражая верхние и нижние доли.
У 5 пациентов опухоль находилась в главном бронхе, у 3 было тотальное поражение легкого а у 2 больных диагностировано билатеральное поражение легких (многоузловая форма саркомы).
Важное значение в характеристике опухоли имеет особенность ее роста — экзофитная с эндобронхиальным ростом, эндофитная с экзобронхиальным ростом и опухоль смешанного роста с преобладанием того или иного компонента. Точно установить характер роста только на основании клинико-рентгенологических и бронхологических данных без учета результатов изучения препарата, полученного во время операции, и патологоанатомического исследования чрезвычайно трудно.
Следует отметить, что в отличие от рака легкого периферические злокачественные неэпителиальные опухоли, включая пневмониеподобные формы, встречаются преимущественно при лимфомах, реже прорастают в бронхи. Эти опухоли раздвигают бронхи, в связи с чем результативность бронхологического исследования значительно меньше, чем при раке легкого.
При карциноидных и доброкачественных опухолях легких также целесообразно различать центральную и периферическую клинико-анатомические формы, определяющие принципиальные отличия в клинической картине, методах исследования и оперативных вмешательствах.
Эти опухоли чаше локализуются в крупных бронхах. В зависимости от направления роста по отношению к стенке бронха различают эндобронхиальные, экзобронхиальные и смешанные опухоли. Глубина расположения и величина периферической опухоли определяют вариант операции.
Карциноиды в 90% случаев центральные. Эти опухоли могут прорастать межхрящевую перемычку, распространяться перибронхиально в виде узла в сторону паренхимы легкого, приобретая вид айсберга или гантелей.
Частота центральных доброкачественных опухолей, по нашим данным, составляет в целом 29,3%, причем за период с 1949 по 1967 г. — 44,7%, а за последние три десятилетия — 12,7%.
Среди больных, оперированных по поводу опухолей легких, доброкачественные опухоли выявлены у 5-7% (Перельман М.И. и др., 1981; Трахтенберг А.Х. и др., 1998; Kaiser L., Bavaria J., 1995). Средний возраст больных 40,2 года, что на 18 лет меньше аналогичного показателя при раке и на 3 года — при саркоме легкого.
Читайте также:

