Клиническая группа при меланоме кожи
На сегодняшний день наиболее злокачественным (хуже, чем рак) новообразованием кожи является меланома от начальной до 4 стадии. Ее влияние на организм человека зависит от стадии и выраженности клинических проявлений. Встречается данное заболевание не так уж и редко: среди всех случаев рака им отводится около 2%, среди рака кожи — 10%. Меланома — злокачественная опухоль (вариант рака), происходящая из мутировавших пигментных клеток кожи (меланоцитов), в которых в норме образуется меланин.
Содержание:
Способы разделения меланомы на стадии.
Существует множество вариантов разделения меланомы на стадии.
Способ разделения на стадии по Кларку носит вспомогательный характер, обычно, его указывают в дополнение к основному. Он учитывает глубину прорастания в кожу. Чем глубже прорастание — тем опаснее заболевание. Здесь не 4, а все 5 стадий.
- 1 стадия меланомы по Кларку — меланома располагается в пределах наружного слоя кожи (эпидермиса);
- 2 — проникновение раковых клеток через базальную мембрану, достигает сосочкового слоя дермы кожи;
- 3 — полное распространение опухоли по сосочковому слою дермы, глубже него не прорастает;
- 4 стадия меланомы по Кларку — прорастание раковых клеток в нижележащий сетчатый слой дермы;
- 5 стадия — распространение опухоли в слой подкожно-жировой клетчатки (подкожный жир) или глубже.
Назначение заболеванию определенной комбинации цифр к буквам TNM — это и есть основной способ разделения на стадии. Онкологи могут ограничиваться этой комбинацией и им будет понятен прогноз и тактика лечения. Если в дальнейшем происходит рецидив или прогрессирование — предпочитают оставлять первоначальные показатели TNM, в уточняющем диагноз пояснении пишут, в каком направлении изменился диагноз (появление метастазов и т. д.). Указание в пояснении на метастазы в ближайшие лимфатические узлы фактически меняет изначальный N (переход в 3 стадию). Появление отдаленных метастазов в органы и ткани, кожу в другом месте меняет показатель M (что означает переход в 4 стадию). Собственно, классические 4 стадии можно узнать на основе цифр, присоединенных к буквам TNM.
Разделение меланомы на стадии по системе TNM предусматривает группировку в зависимости от показателей TNM. Т в этой системе означает tumor (сам очаг рака), его шифруют цифрами от 0 до 4 в зависимости от глубины прорастания в кожу. N означает — nodus (лимфоузлы), определяется значением от 0 до 3 в зависимости от степени проникновения в ближайшие лимфатические узлы. Буква M — это metastasis (факт их наличия или отсутствия), появление метастазов меланомы в кожу в другом месте, отдаленные лимфоузлы и другие органы). M0 означает отсутствие метастазов на момент установки диагноза.
Оценка самого очага меланомы (Т)
- Tis — отдельные группы клеток, превратившихся в меланому (in situ)
- T1a — меланома толщиной меньше 1 мм, без язвы
- T1b — толщиной меньше 1 мм, с язвой
- T2a — толщиной 1-2 мм, без язвы
- T2b — толщиной 1-2 мм, с язвой
- T3a — толщиной 2-4 мм, без язвы
- T3b — толщиной 2-4 мм, с язвой
- T4a — толщиной больше 4 мм, без язвы
- T4b — меланома толщиной больше 4 мм, с язвой
Оценка регионарных лимфоузлов (N)
- N0 — нет поражения лимфоузлов
- N1 —1 метастаз лимфоузле
- N1а — виден только под микроскопом
- N1b — виден на УЗИ или чувствуется на ощупь (при пальпации)
- N2 — метастазы в 2-3 лимфатические узла
- N2a — все видны только под микроскопом
- N2b — видны на УЗИ или чувствуются на ощупь (при пальпации)
- N2c — мелкие очаги отсева рядом с меланомой (спутниковые метастазы)
- N3 — метастазы в 4 лимфоузла, спутниковые метастазы
Оценка наличия или отсутствия метастазов (M)
- M0 — отдаленные метастазы отсутствуют
- M1a — метастазы в кожу, окружающие ткани или отдаленные лимфоузлы
- M1b — метастазы обнаруживаются в легких
- M1c — метастазы с подъёмом ЛДГ (лактатдегидрогеназа)
Разделение меланомы на 4 стадии (клиническое).
Узнаваемые большинством людей 4 стадии рака можно подобрать и для меланомы на основе цифр в TNM. В современном варианте после цифры, обозначающей стадию, можно указывать буквы А для более благоприятных вариантов болезни или B для менее благоприятных.
0 стадия — рак in situ (на месте), это самая начальная стадия меланомы, ее клетки не распространяются дальше поверхностного слоя кожи, располагаясь строго в эпидермисе. Это соответствует классификации по TNM: TisN0M0.
1 A стадия меланомы — рак расположен в пределах поверхностного слоя, толщина ее менее 1,3 мм. Метастазов не выявлено, изъязвления эпидермиса нет. Скорость деления клеток небольшая (меньше 1 на квадратный миллиметр кожи). По TNM этот вариант начальной стадии меланомы соответствует T1aN0M0.
1 B стадия — это T1bN0M0 или T2aN0M0 — толщина опухоли менее 1,3 мм кожи, при этом скорость деления клеток более 1 на квадратный миллиметр, и при этом изъязвления эпидермиса не наблюдается. Или толщина может быть до 2,3 мм, но при этом язвенных изменений кожных покровов не будет. И при первом, и при втором варианте, обязательным условием является отсутствие метастазов в лимфатических узлах и внутренних органах.
2 A стадия меланомы можно считать начальной по TNM это T2bN0M0 или T3aN0M0. Первый вариант — толщина меланомы находится в пределах от 1,3 до 2,3 мм, и при этом образуются язвы на коже. Второй вариант — толщина от 2,3 до 4,3 мм, но язв нет.
2 B стадия меланомы может условно считаться начальной. Это T3bN0M0 или T4aN0M0 по TNM. В первом случае толщина меланомы может быть от 2,3 до 4,3 мм, в сочетании с наличием язвы кожи. Во втором случае толщина больше 4 мм, но при этом язв нет.
2 C стадию меланомы уже можно не считать начальной. Она соответствует T4bN0M0 — рак толщиной более 4,3 мм в сочетании с образованием множественных язв кожи. При этом, метастазов ни в лимфатических узлах, ни во внутренних органах нет.
3 A стадия меланомы объединяет множество вариантов T1aN1aM0 , T2aN1aM0 , T3aN1aM0, T4aN1aM0, T1aN2aM0 , T2aN2aM0, T3aN2aM0, T4aN2aM0 — рак достигает толщины от 1,3 мм до 4,3 мм и более, при этом язв кожи нет. Метастазирование происходит только в ближайшие лимфатические узлы (от 1 до 3).
3 B стадия меланомы содержит еще больше вариантов сочетания TNM. Их можно разделить на 3 основных потока:
- T1bN1aM0, T2bN1aM0, T3bN1aM0, T4bN1aM0, T1bN2aM0, T2bN2aM0, T3bN2aM0, T4bN2aM0 — меланома может распространяться на глубину от 1,3 мм до 4,3 мм и более, и сочетаться с язвами кожных покровов. Метастазирование происходит только в ближайшие к меланоме лимфатические узлы, при этом, они увеличиваются в своих размерах незначительно.
- T1aN1bM0, T2aN1bM0,T3aN1bM0, T4aN1bM0, T1aN2bM0, T2aN2bM0,T3aN2bM0, T4aN2bM0 — толщина опухоли так же находится в пределах от 1,3 мм и более, дает метастазы в близлежащие лимфатические узлы с их обязательным значительным увеличением. На коже не наблюдается изъязвление эпидермиса.
- T1aN2cM0, T2aN2cM0, T3aN2cM0, T4aN2cM0 — прорастание клеток меланомы происходит в лимфатические протоки, может также распространяться по эпидермису, а также, поражаются лимфатические узлы, располагающиеся рядом с меланомой. Лимфатические узлы выглядят, как гроздья, увеличиваются в размерах в несколько раз. Толщина опухоли может быть от 1,3 до 4,3 мм и более, но при этом изъязвления нет.
3 C стадия меланомы — так же может быть представлена тремя основными потоками:
- T1bN1bM0, T2bN1bM0, T3bN1bM0, T4bN1bM0, T1bN2bM0, T2bN2bM0, T3bN2bM0, T4bN2bM0 — метастазирование происходит в ближайшие лимфатические узлы с их значительным увеличением, других метастазов нет. Глубина проникновения в эпидермис может быть различной, но обязательно сочетание с язвенным поражением кожи.
- T1bN2cM0, T2bN2cM0, T3bN2cM0, T4bN2cM0 — метастазирование происходит не только в ближайшие лимфатические узлы, но и в лимфатические протоки, на кожные покровы, расположенные рядом с опухолью. Лимфатические узлы резко увеличены в размерах, болезненны. Толщина опухоли может быть от 1,3 до 4,3 мм и более, но при этом обязательно сочетание с изъязвлением кожных покровов.
- T1aN3M0, T2aN3M0, T3aN3M0, T4aN3M0, T1bN3M0, T2bN3M0, T3bN3M0, T4bN3M0 — метастазы меланомы распространяются более, чем на 4 лимфатических узла, которые резко увеличены в размере, или же распространяется на сросшиеся между собой лимфатических узлы, а так же может метастазировать в лимфатические протоки. По глубине проникновения опухоль может более 4,3 мм. Сочетается с изъязвлением кожи.
4 стадия меланомы соответствует любым значениям классификации по TNM, где в конце стоит M1a,M1b или M1c, то есть — TхNхM1. При этом, появляются метастазы меланомы в отдаленные лимфатические узлы с их увеличением, или кожу в отдаленных местах, или во внутренние органы (легкие, печень, головной мозг, печень, и другие). Рак может распространяться как по всей поверхности кожи, так и в подкожно-жировой клетчатке. В глубину злокачественная опухоль распространяется, обычно, более 4 мм.
Симптомы меланомы на разных стадиях. Как выглядит?
На начальной стадии меланома может выглядеть как обычное пятно коричневого цвета, оно может быть родимым или появиться позже в течение жизни. Если меланома беспигментная — то пятно будет розовым, или даже телесного цвета. Еще один вариант развития — появление изменений (симптомов) в целой части родинки или в каком-то ее фрагменте. Изменения касаются однородности цвета, пропорциональности формы, четкости краев, увеличения в размерах или по высоте. Подробнее фото и признаки смотрите на данном сайте по ссылке. На начальной стадии меланомы (иногда и на 4-ой) самочувствие людей не страдает, никаких общих симптомов нет. Они активны, ведут привычный образ жизни. Изменений ни в общем состоянии, ни в анализах крови нет. Диагноз, к сожалению, обычно ставится случайно, при проведении профессиональных осмотров или при обращении к врачу с другой проблемой.
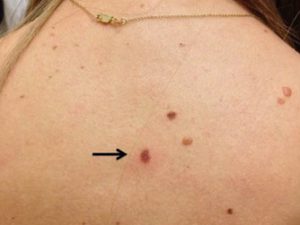

Для того, чтобы выявить меланому на начальной стадии от врача онколога или дерматолога требуются большие усилия. В некоторых случаях потребуется фиксация на фото, последующие визиты (через три месяца или ранее) для выявления характерных симптомов со временем. Вспомогательными методом служит дерматоскопия, когда специальными приспособлениями подозрительное образование увеличивается в 10 раз. Однако, и она часто не является достаточной. В трудных случаях наиболее эффективно удалить подозрительное образование или его часть (к примеру, в крупных конгенитальных невусах) для последующего исследования под микроскопом. Это называется инцизионной или эксцизионной биопсией (в зависимости от объема удаленных тканей). При выявлении меланомы после биопсии в дальнейшем проводят стандартную большую операцию с глубоким вырезанием большого лоскута кожи. В любом случае, если требуется выявить меланому на начальной стадии, когда прогнозы на эффективность лечения гораздо выше, надо обращаться к специалисту онкологу или дерматологу. Безусловно, это стоит времени и денег, которых и так мало в нашей жизни. Однако, меланома — это не то заболевание, которое можно выращивать до 2 или 3 стадии без серьезных последствий.
Начиная со 2-ой и 3-ей стадии, может (далеко не всегда) ухудшаться общее самочувствие пациентов. Появляются такие симптомы, как потеря масса тела, которая не связана с питанием. Ухудшается аппетит, извращается вкус. В общем анализе крови, иногда, наблюдается анемия, лейкоцитоз и повышается скорость оседания эритроцитов. Однако, основные изменения происходят в области меланомы, чаще всего увеличиваются ее размеры в ширину, насыщенность или пестрота цвета и другие признаки меланомы по ссылке. С увеличением стадии выраженность общих симптомов и местных признаков нарастает.
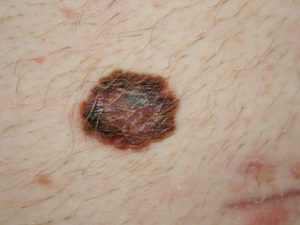

Для 4 стадии меланомы характерно появление метастазов на коже в других областях, в отдаленных лимфоузлах (внутригрудных, забрюшинных, на противоположной стороне тела), во внутренних органах (чаще всего в печени, легких или головном мозге). Для их выявления требуется проведение УЗИ исследований, рентгенографии. Однако, лучше будет проводить компьютерную томографию грудной клетки, брюшной полости, МРТ головного мозга и малого таза (все с контрастом). На 4 стадии меланомы симптомы появляются из-за нарушения функций органов, в которые попали метастазы. От вредных химических продуктов, выделяющихся из клеток злокачественной опухоли, страдает общее самочувствие. Сама меланома на 4 стадии начинает выглядеть все более угрожающе, растет в размерах все быстрее. Во всю наблюдаются такие симптомы, как кровотечение
Встречаются случаи, когда изначальный очаг не найден при полном обследовании, был в свое время удален, содран, сам ушел (бывает и такое). Однако, заболевание сразу начало проявляться с метастазов в кожу, внутренние органы или лимфоузлы. Метастаз исследуют под микроскопом и находят, что он появился из меланомы. Это тоже считается 4 стадией меланомы, однако, лечение пытаются начинать с хирургического удаления единственного метастаза или близко расположенной группы, и лишь затем приступают к химиотерапии или иммунотерапии.
Учитывая плохие прогнозы, нередким является появление метастазов уже после полностью проведенного лечения. Это тоже будет 4 стадия меланомы. Онкологи, обычно, оставляют изначальные показатели TNM, а на прогрессирование с метастазами указывают в комментариях к диагнозу.


Прогноз меланомы по стадиям.
Сегодня возвращаемся к основной тематике блога — к ранней диагностике и лечению меланомы на начальных стадиях.
Удалось мне все таки добыть свежие (июль 2016) рекомендации американской национальной онкосети (NCCN). Препознавательнейший манускрипт на 154 страницах, но в этом посте речь пойдет только о двух, касающихся лечения меланомы на I и II стадиях, более того, меня собственно интересует не само лечение (ничего там для меня нового особо нет), а цифирьки, показывающие толщину опухоли и процедура под названием Биопсия сторожевых лимфоузлов.
Оригиналов не будет, т.к. публиковать их как бэээ нельзя, да и я уверен, что любой российский/украинский/белорусский и т.д. онко-хирург без проблем вам все расскажет и прокомментирует, ибо если даже я этим делом заинтересовался, то врачи конечно же в курсе данного документа.
Так же, напоминаю, что все выводы написанные после первых двух картинок, принадлежат перу человека далекого от медицины и вы можете не тратить свое драгоценное время на их изучение.
Итак, как мы видим, во главу угла ставится точность определения толщины опухоли, а так же наличие изъязвления и определение митотического индекса. Исходя из этих показателей должен делаться вывод о целесообразности проведения биопсии сторожевых лимфоузлов.
И обратите внимание на сноску « h «. Решение в каждом случае принимает врач, НО, во-первых, врач должен сам как бы в теме быть хоть маленько, а во-вторых, патоморфолог обязан обеспечить онколога (хирурга) четким и точным результатом исследования, т.к. даже при толщине опухоли менее 0.75 мм БСЛУ может потребоваться, если есть на то показания.
Если вы не знаете что такое митозы, то смотрим тут: Лечение меланомы. Митозы. Митотический индекс
Если не знакомы с термином БСЛ (SLNB), тут — Биопсия сторожевых лимфоузлов. Теория. Видео
Зачем это делается и почему не ограничиться УЗИ, тут — Биопсия сторожевого лимфоузла. Мнение врачей (во втором видео просто шикарная дискуссия)
А тоже самое с вариациями:
БСЛ при меланоме с толщиной опухоли> 1 мм и / или с изъязвлением рекомендуется для уточнения стадии [II, B]. Должна обсуждаться с пациентом с pT1b с толщиной опухоли> 0,75 мм
Если вы покопаетесь, перейдя по ссылке, то возможно найдете что-то поподробнее. Меня европейская версия интересует мало (ибо Израиль лучший в мире 🙂 и лечат тут по амерской системе) и по этому я не заострял на ней внимания.
Это 2015г, но я не думаю что в 2016 будут серьезные изменения, т.е. если еще раз наши рекомендации посмотреть (справа первый пункт в сайдбаре) , то становится понятно, почему патоморфологи не стремятся к особой точности (на фото достаточно стандартный результат гистологии, в большинстве своем митотический индекс отсутствует вообще, а тут хоть приблизительно написано):
ну и конечно нельзя не вспомнить наших казахских товарищей вот с таким вердиктом:
и теперь самое показательное:
КЛИНИЧЕСКИЙ СЛУЧАЙ
С пылу с жару так сказать. Свеженькое.
I. Гистологическое заключение (далеко не последняя в РФ больница)
II. Пересмотр данной гистологии в Израиле
Опачки, оппатюлечки — оказывается если «приглядеться«, то фсё есть. И теперь, даже в соответствии с российскими рекомендациями (про амрикосные, а соответственно и израильские, я вообще молчу), гражданин является 100% претендентом на биопсию сторожевых лимфоузлов. И чем быстрее, тем лучше . Ну и стадия предварительно меняется на 2В
Вот как влияет точность исследования на дальнейшую диагностику и возможное лечение.
НУ И НАХРЕНА МНЕ ЭТО ВСЕ?
Вопрос вполне логичный, т.к. возникает даже у многих врачей, но т.к. я ни сколечко не врач, то и ответ будет с позиции пациента, конечно.
Все очень просто.
Во-первых, обнаруженные микрометастазы будут удалены, что безусловно является мегаплюсом и в зависимости от размеров (да да, размер даже микрометастаза уже играет большую роль) повысит ваши шансы.
Во-вторых, поставленная ВОВРЕМЯ третья стадия позволит вам ВОВРЕМЯ определиться с дальнейшей жизненной доктриной: кто-то просто будет в курсе, как тут Лечение меланомы в Израиле. Отзыв , кто-то сможет найти клинические исследования, как тут Лечение меланомы, или как попасть в КИ , а кто-то будет откладывать деньги на возможное развитие событий, т.е. чем раньше вы определитесь с наличием/отсутствием метастазов, тем раньше сможете предпринимать некие действия, которые в дальнейшем позволят вам в живых остаться.
Вы должны четко понимать, что как только ваша болячка получит индекс «IV стадия«, то большинство из вас лечить толком никто не будет. Это совершенно объективно, т.к. для лечения нормального требуется связка: ваша активность + желание врачей помочь + наличие бюджета на эту самую помощь.
Еще раз повторю, что для большинства пациентов данная связка остается недоступной, а последний параметр будет только ухудшаться (это реальность и никуда от нее не деться).
А вообще (тренд), все происходит приблизительно вот так:
2012г
Я вам вначале поста обещал NCCN 2012.
Ща будет, только сначала вопрос:
Клинический диагноз: меланома кожи поясничной области справа pT2aN0M0 IB ст, опер лечение. Кл.гр III
Назначение врача: перевязки, снятие швов, контрольный осмотр через 3 мес, сделать анализ через 3 месяца на белок S-100.
В настоящее время - основным документом, руководствуясь которым эксперты бюро МСЭ решают вопрос о наличии (или отсутствии) у больного признаков инвалидности - является вступивший в силу с 23.12.2014г. Приказ Минтруда России № 664н от 29.09.2014г.
К данному Приказу имеется Приложение в виде таблицы, в которой приведена количественная (в процентах) оценка степени тяжести различной патологии (заболеваний).
Инвалидность устанавливается при процентах от 40% и выше (при одновременном наличии ОЖД в установленных категориях).
Конкретная группа инвалидности - зависит от размера процентов.
10-30% - инвалидность не устанавливается.
40-60% - соответствуют 3-й группе инвалидности.
70-80% - соответствуют 2-й группе инвалидности.
90-100% - соответствуют 1-й группе инвалидности.
40-100% - соответствует категории "ребенок-инвалид" (для лиц моложе 18 лет).
Как следует из положений Методического письма ФБ МСЭ от 17.04.2015 № 2720/2015 по актуальным вопросам практики применения приказа Минтруда от 29.09.2014 года N 664н:
для установления больному инвалидности необходимо ОДНОВРЕМЕННОЕ выполнение 2-х условий:
1.Наличие по Приложению к Приказу 664н процентов размером от 40% и выше.
2.Наличие ОЖД в установленных Приказом 664н категориях.
Выполнение только одного из вышеприведенных условий - не является достаточным основанием для установления инвалидности.
Меланоме соответствуют следующие пункты приложения к Приказу 664н:
14.12 Меланома и другие злокачественные новообразования кожи
14.12.1.1 В течение первых 5 лет после удаления злокачественной опухоли кожи - 50%
14.12.1.2 В течение первых 5 лет после удаления меланомы на стадии I - 50%
14.12.1.3 В течение первых 5 лет после удаления другой опухоли кожи на стадии I - II - 60%
14.12.1.4 В течение первых 5 лет после удаления на других стадиях - 80%
Решение об установлении инвалидности 3-й группы в вашем случае - является правильным.
В настоящее время - основным документом, руководствуясь которым эксперты бюро МСЭ решают вопрос о наличии (или отсутствии) у больного признаков инвалидности - является вступивший в силу с 02.02.2016г. Приказ Минтруда России от 17.12.2015 N 1024н
К данному Приказу имеется Приложение в виде таблицы, в которой приведена количественная (в процентах) оценка степени тяжести различной патологии (заболеваний).
Инвалидность устанавливается при процентах от 40% и выше (при одновременном наличии ОЖД в установленных категориях).
Конкретная группа инвалидности - зависит от размера процентов по приложению к Приказу 1024н.
10-30% - инвалидность не устанавливается.
40-60% - соответствуют 3-й группе инвалидности.
70-80% - соответствуют 2-й группе инвалидности.
90-100% - соответствуют 1-й группе инвалидности.
40-100% - соответствует категории "ребенок-инвалид" (для лиц моложе 18 лет).
Пункты ныне действующего Приказа 1024н по меланоме:
14.12 Меланома и другие злокачественные новообразования кожи
14.12.1 В течение первых 5 лет после удаления злокачественной опухоли кожи - 50%
14.12.2 В течение первых 5 лет после удаления меланомы на стадии I - 50%
14.12.3 В течение первых 5 лет после удаления другой опухоли кожи на стадии I - II - 60%
14.12.4 В течение первых 5 лет после удаления на других стадиях - 80%
14.12.5 После 5 лет лечения при полной ремиссии в зависимости от имеющейся степени нарушения функций организма (незначительно выраженных, умеренно выраженных, выраженных, значительно выраженных), наличия осложнений и (или) сопутствующих заболеваний - 10-90%
Я работаю в бюро МСЭ общего профиля (не в онкологическом), поэтому большого практического опыта в освидетельствовании больных с онкопатологией у меня не имеется.
В силу вышеизложенного - я не претендую на истину в последней инстанции, а всего лишь высказываю свое сугубо личное мнение по перспективам возможного установления инвалидности в вашем случае.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности в вашем случае вы сможете только после прохождения освидетельствования в вашем бюро МСЭ.
В настоящее время - основным документом, руководствуясь которым эксперты бюро МСЭ решают вопрос о наличии (или отсутствии) у больного признаков инвалидности - является вступивший в силу с 02.02.2016г. Приказ Минтруда России от 17.12.2015 N 1024н
К данному Приказу имеется Приложение в виде таблицы, в которой приведена количественная (в процентах) оценка степени тяжести различной патологии (заболеваний).
Инвалидность устанавливается при процентах от 40% и выше (при одновременном наличии ОЖД в установленных категориях).
Конкретная группа инвалидности - зависит от размера процентов по приложению к Приказу 1024н.
10-30% - инвалидность не устанавливается.
40-60% - соответствуют 3-й группе инвалидности.
70-80% - соответствуют 2-й группе инвалидности.
90-100% - соответствуют 1-й группе инвалидности.
40-100% - соответствует категории "ребенок-инвалид" (для лиц моложе 18 лет).
Как следует из положений данного Приказа N 1024н:
для установления больному инвалидности необходимо ОДНОВРЕМЕННОЕ выполнение 2-х условий:
1.Наличие по Приложению к Приказу N 1024н процентов размером от 40% и выше.
2.Наличие ОЖД в установленных Приказом N 1024н категориях.
Выполнение только одного из вышеприведенных условий - не является достаточным основанием для установления инвалидности.
Приведенному вами диагнозу соответствует пункт 14.12.1 приложения к Приказу 1024н:
14.12.1 В течение первых 5 лет после удаления злокачественной опухоли кожи - 50%
Если речь идет конкретно о МЕЛАНОМЕ, а не о банальном (плоскоклеточном) раке кожи, то в этом случае - я бы установил инвалидность 3-й группы сроком на 1 год, согласно положениям вышеприведенного пункта 14.12.1 приложения к Приказу 1024н (так как 5-летний срок с момента удаления опухоли еще не истек и с учетом высокого уровня злокачественности меланомы с наиболее высоким риском рецидивов и метастазов опухоли именно в течении первых 5 лет с момента ее радикального удаления).
Если же речь идет о банальном (плоскоклеточном) раке кожи, то при одновременном соблюдении всех нижеприведенных условий:
- опухоль на момент удаления не более, чем Т1N0M0;
- отсутствие рецидивов и метастазов опухоли с 2014г. по настоящее время;
- отсутствие тяжелых инвалидизирующих осложнений проведенного противоопухолевого лечения;
- отсутствие противопоказаний по характеру и условиям труда в основной профессии больного,
оснований для установления инвалидности в настоящее время - не имеется (ввиду отсутствия ОЖД в требуемых категориях).
В вашем случае в диагнозе указана "MBL", т.е. - меланобластома (меланома).
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять вас на МСЭ) достаточно подробно расписан в этом разделе форума:
Оформление инвалидности простым языком
При наличии у вас сомнений в правильности принятого первичным бюро МСЭ решения, вы имеете право обжаловать его в вышестоящее Главное бюро МСЭ вашего региона (в срок не позднее 1 месяца), затем (при необходимости) и выше - в ФБМСЭ.
В настоящее время основным документом, руководствуясь которым эксперты бюро МСЭ решают вопрос о наличии (или отсутствии) у больного признаков инвалидности - является вступивший в силу с 02.02.2016г. Приказ Минтруда России от 17.12.2015 N 1024н
К данному Приказу имеется Приложение в виде таблицы, в которой приведена количественная (в процентах) оценка степени тяжести различной патологии (заболеваний).
Инвалидность устанавливается при процентах от 40% и выше (при одновременном наличии ОЖД в установленных категориях).
Конкретная группа инвалидности - зависит от размера процентов по приложению к Приказу 1024н.
10-30% - инвалидность не устанавливается.
40-60% - соответствуют 3-й группе инвалидности.
70-80% - соответствуют 2-й группе инвалидности.
90-100% - соответствуют 1-й группе инвалидности.
40-100% - соответствует категории "ребенок-инвалид" (для лиц моложе 18 лет).
Меланоме кожи соответствуют пункты приложения к Приказу 1024н:
14.12 Меланома и другие злокачественные новообразования кожи C43-C44
14.12.1 В течение первых 5 лет после удаления злокачественной опухоли кожи - 50%
14.12.2 В течение первых 5 лет после удаления меланомы на стадии I - 50%
14.12.3 В течение первых 5 лет после удаления другой опухоли кожи на стадии I - II - 60%
14.12.4 В течение первых 5 лет после удаления на других стадиях - 80%
14.12.5 После 5 лет лечения при полной ремиссии в зависимости от имеющейся степени нарушения функций организма (незначительно выраженных, умеренно выраженных, выраженных, значительно выраженных), наличия осложнений и (или) сопутствующих заболеваний - 10-90%
Подробнее по стадиям меланомы - см. Меланома кожи, клинические рекомендации (2017).
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Меланома кожи – это группа злокачественных опухолей, отличающихся интенсивной окраской и способностью вырабатывать пигмент – меланин. Факторы, которые способствуют возникновению меланомы:
• чрезмерное воздействие UVA и UVB-излучения, как солнечного, так и искусственного (солярии);
• большое совокупное воздействие солнца, солнечных ожогов в детском и подростковом возрасте;
• возраст и пол – женщины подвергаются большему риску, причем риск увеличивается с возрастом;
• фенотип светлой кожи – светлый цвет кожи, светлый цвет волос и глаз, наличие веснушек;
• возникновение меланомы у родственников;
• большое количество пигментированных (меланоцитарных) родимых пятен и крупных врожденных пигментированных родимых пятен;
• пергаментная кожа (пигментная ксеродерма);
• иммуносупрессия и трансплантация органов;
Симптомы
Можно отметить два периода в жизни больных, когда чаще всего появляются меланомы из врожденных невусов – это период полового созревания и период начинающегося старения. Меланомы из врожденных невусов чаще всего наблюдались на нижних конечностях и притом в относительно молодом возрасте, несколько реже – на верхних и еще реже – на лице и туловище.
Необычно большой процент больных с рецидивами при меланоме, которые не встречаются в таком количестве ни при одной форме злокачественных опухолей кожи, объясняется отчасти недостаточным радикализмом при первичном лечении и главным образом – длительным существованием этих особо злокачественных опухолей.
Ни один вид кожных опухолей не представляет такой разнообразной клинической картины, как меланома, что, естественно, и затрудняет решение вопросов диагностики, клиники и лечения. Серьезных затруднений не встречает диагностика пигментных опухолей из врожденных пигментных пятен. Однако количество таких больных весьма ограничено. Обычное родимое пятно в разные периоды жизни человека может без видимых причин увеличиваться; появляется инфильтрация основания его, цвет ело также в большинстве случаев меняет свою окраску в зависимости от возраста (у молодых наблюдается усиление окраски, у пожилых, наоборот, цвет пигментного образования становится менее темным). В других случаях пигментная родинка, подвергаясь той или иной травме (ушиб, сцарапывание, перевязывание ниткой), может перейти в злокачественное новообразование. Нерадикально удаленное пигментное пятно также может дать рецидив на месте или метастазы в ближайшие регионарные лимфоузлы.
Так, существующее от рождения пигментное пятно или изредка слегка пигментированная папиллома без видимых причин начинает увеличиваться, поверхность ее поднимается над уровнем кожи, появляется уплотненный инфильтрат в основании. Нередко такое выпуклое, еще довольно ровное пятно при случайном повреждении кровоточит. Дальше на его поверхности появляются неровности, потом мелкие изъязвления, которые покрываются корочкой; при попытке удалить их опухоль кровоточит. Затем опухоль продолжает увеличиваться в объеме, усиливаются также и ее неровности до заметных бугристых разрастаний, напоминающих цветную капусту. Иногда одиночная опухоль останавливается в росте, а рядом с ней вырастают небольшие папилломы, которые также быстро увеличиваются и сближаются с первой, нередко сливаясь с ней; чаще несколько таких опухолей расположено рядом, с весьма ограниченным полем здоровой на вид кожи между ними. Значительно чаще эти опухоли распадаются в центре, изъязвляются, в основании их появляется инфильтрация, частью воспалительного характера, ограничивая вместе с тем ее подвижность. Это типичное клиническое течение, которое имеет значительные вариации с первых же этапов своего развития.
Значительная часть пигментных опухолей возникает без видимых причин. На разных местах тела, но чаще на нижней конечности, появляются так называемые бородавки, вначале едва заметные и легко просматриваемые больными. Часто бородавки существуют от 1 до 10 лет без видимого роста и изменений, и только после этих сроков и без уловимых причин они начинают увеличиваться в размере, кровоточат, нередко изъязвляясь. Через разные промежутки времени опухоль принимает различные оттенки – от темно-красного, синего до густо-черного.
Клиническое течение
Тот факт, что некоторые меланомы кожи дают рецидивы через 15-20 лет или метастазы через 15 лет, тогда как другие небольшие пигментные опухоли дают довольно быстро рецидивы и метастазы и больные погибают в течение года, подтверждает разнообразие клинического течения. Среди этих опухолей можно различать пять основных групп:
• К первой группе относят небольшие пигментные опухоли кожи, которые рано останавливаются в росте и часто остаются незамеченными, тогда как ближайшие регионарные лимфоузлы, наоборот, быстро увеличиваясь в росте, привлекают внимание значительно раньше, чем первичная опухоль.
Поэтому нередко эти метастатические опухоли принимают за туберкулезные лимфадениты и подвергают лечению ультрафиолетовыми лучами, после чего рост их заметно ускоряется, тогда как первичное поражение, расположенное в той же области, продолжает оставаться незамеченным.
• Ко второй группе относят опухоли, происходящие из бородавчатых или папилломатозных пигментных или беспигментных образований, позднее принимающих вид крупных мясистых, неровных опухолей, среди которых изредка можно отметить и пигментированные участки.
• Совсем другой вид имеют опухоли третьей группы, появляющиеся после той или иной травмы пигментного пятна или беспигментной папилломы. Они имеют вид долго не заживающей, казалось бы банальной язвы, за какую их обычно и принимают. И лишь появление увеличенных регионарных лимфоузлов наводит врача на мысль о злокачественной опухоли.
Этот диагноз ставят иногда и раньше, когда язва имеет неровную поверхность, из глубины которой появляются фунгозные разрастания.
• К четвертой группе относят опухоли, появляющиеся без видимой причины, в виде плоских, иногда округлых или бугристых эластических опухолей. Они лишь изредка нарушают целость кожных покровов и тогда значительно кровоточат. Опухоли этой группы часто дают регионарные метастазы.
• К пятой группе следует отнести опухоли, первое проявление злокачественности которых выражается в появлении вокруг первичного пигментированного или непигментированного образования нескольких мелких узелков. Они часто развиваются в направлении лимфатического тока, а иногда и независимо от этого. Такие опухоли являются очень злокачественной формой; при ней быстро образуются местные, регионарные метастазы и наступает общее обсеменение.
Злокачественность пигментных опухолей прежде всего сказывается на весьма раннем появлении регионарных метастазов. Почти всегда непоправимой ошибкой является первое нерадикальное удаление меланомы кожи, которое обычно ведет к рецидивам и регионарным метастазам или только регионарным метастазам. Изредка наблюдается при этом и общее обсеменение. Такой же ошибкой следует считать нерадикальное удаление врожденных или приобретенных бородавок или пигментных образований. Плохой прогноз бывает после того, как бородавку или пигментное образование перевязывают ниткой или срезают бритвой. Нередко и сами больные с целью избавиться от мешающей им бородавки пытаются удалить ее. И в этих случаях всегда имеется незамедлительное ускорение роста опухоли и часто быстрое увеличение регионарных лимфоузлов, что, естественно, неблагоприятно отражается на прогнозе.
Дифференциальная диагностика
Клинический диагноз меланомы кожи не всегда легко поставить, особенно когда начальная опухоль непигментирована. Ошибка в диагностике может сыграть роковую роль. Существуют ошибки различного характера. Иногда опухоли представляются в виде обычных папиллом на широком основании; они не пигментированы, медленно растут и не беспокоят больного. Иногда такого рода опухоль окружена ободком покрасневшей кожи, распространяющимся в сторону ближайших регионарных лимфоузлов, которые могут быть и не изменены. Расположенные чаще всего на лице, особенно у женщин, эти опухоли нередко подвергают хирургическим воздействиям, главным образом из косметических соображений. Ножевое удаление таких папиллом приводит к быстрой регионарной диссеминации или рецидиву на месте. При длительном росте такого рода папилломы нередко потом пигментируются и вместе с тем несут в себе опасность регионарной диссеминации. С другой стороны, папилломы могут оставаться вполне доброкачественными, хотя они, нередко размягчаясь в центре, изъязвляются, дают кровянисто-гнойное отделяемое, или, наоборот, покрываются корочкой, принимая вид гиперкератоза. Отличить такого рода папилломы от начинающей малигнизироваться пигментной опухоли почти невозможно.
Основная группа опухолей, возникающая без уловимой причины или иногда после механической травмы, появляется в разных местах кожного покрова в виде неправильных бугристых образований, покрытых блестящей красноватого или синеватого цвета кожей или в виде нескольких мясистых образований, лежащих рядом и тесно между собой связанных, и чаще всего распознаваемых как саркомы кожи или подкожной клетчатки или как рак кожи. Несколько иной вид имеют меланомы кожи, когда в результате механической травмы в разных местах тела (чаще на спине) они появляются то в виде незаживающих язв, медленно увеличивающихся и по разрастанию грануляций напоминающих гранулому, то в виде торпидной язвы без признаков пигмента. У пожилых людей такие язвы обычно принимают за раковые новообразования. Особенностью течения язвенной формы пигментных меланом является раннее увеличение регионарных лимфоузлов, которые обычно оказываются метастазами первичной опухали.
Ошибка в диагнозе меланом, если даже их принимают за злокачественные опухоли иного строения, обычно приводит к нерадикальному их удалению. Значительная часть пигментированных опухолей, с которыми легко спутать меланомы, является сравнительно более доброкачественной, чем последние; это могут быть нейрофиброматозы с сидерозом, гистиоцитомы с сидерозом, ксантомы, дерматоз Боуэна, различного рода ангиомы и, наконец, папилломы с гиперпигментацией. Само собой разумеется, что если при каждой из указанных выше опухолей, принятой за злокачественную пигментную, больной будет соответственно этому диагнозу оперирован, то лечение можно считать радикальным. Однако если меланому кожи примут за одну из только что перечисленных опухолей и предпримут соответствующее диагнозу лечение, явно недостаточное для пигментных злокачественных опухолей, то это лечение не будет радикальным. Нерадикальное удаление последних очень быстро ведет к рецидивам и метастазам.
Метастазы
Метастазы иногда могут быть первым обращающим на себя внимание признаком злокачественности меланомы кожи. Следует различать два вида метастазов: метастазы, распространяющиеся по кровеносным и по лимфатическим сосудам. Наиболее часты регионарные метастазы, распространяющиеся по лимфатическим путям, которые встречаются почти при всех запущенных формах, в случаях длительно не распознаваемых и, наконец, после травмы при небольшом увеличении первичного поражения. В других случаях отмечаются множественные метастатические узлы в коже, появляющиеся непосредственно или спустя определенное время после операции, одновременно с поражением регионарных лимфоузлов, а иногда и значительно раньше.
Множественные метастазы в коже могут развиваться еще до появления метастазов во внутренних органах (в легких, печени, почках, мозге, костном мозге, серозных оболочках).
Лечение
Начальным этапом терапии меланомы кожи является хирургическое вмешательство. Оно заключается в радикальном удалении опухоли вместе с частью здоровой кожи шириной 1 см для опухоли толщиной до 2 мм. Также необходимо удалить поверхностную фасцию, чтобы в ней не осталось раковых клеток. Если близлежащие лимфоузлы увеличены, они также должны быть удалены. Следующим этапом операции является закрытие получившейся раны.
В запущенной форме, когда опухоль проникает в лимфоузлы или другие органы (диссеминированная меланома), тогда в дополнение к хирургическому лечению необходимо поддерживающее лечение. В зависимости от состояния больного применяется следующее:
Читайте также:

