Келоидный рубец это доброкачественное новообразование
Общая информация
Келоидные рубцы (в переводе с греческого: keleis - опухоль и eidos - вид, сходство) – это одна из самых неприятных разновидностей рубцов, доставляющая своим обладателям как физические, так и психологические проблемы.
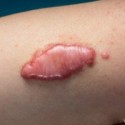
Внешне келоидные рубцы выглядят как плотные опухолевидные образования красного или синюшного цвета, которые охватывают как непосредственно область раны, так и прилегающие к ней здоровые участки кожи.
В обиходе неспециалисты нередко называют келоидными рубцами любые рубцовые образования массивной формы, что в целом неверно.
Специфика келоидных рубцов заключается в том, что в отличие от остальных рубцов, локализующихся в пределах раны, келоидные распространяются за ее пределы, иногда достаточно далеко. В конечном итоге объем видимой части может в несколько раз превысить объем тканей внутри раны.
Формирования келоидных рубцов
Подобные рубцы, как правило, образуются в области груди и шеи, плечевого пояса, реже – на лице. Нередки келоидные рубцы как осложнение на мочках ушей при их прокалывании. Их форма может быть самой разнообразной.
Замечено, что в раннем детском (до 10 лет) и в пожилом возрасте келоидные рубцы образуются довольно редко. У мужчин и женщин подобные рубцы встречаются с одинаковой частотой.
Рост келоидных рубцов чаще всего начинается спустя 1-3 месяца после заживления раны и может продолжаться довольно долго (до двух лет, после чего наступает стабилизация).
Их формирование сопровождается следующими симптомами:
- болевые ощущения при надавливании,
- зуд при интенсивном расчесывании,
- повышенная чувствительность рубцовых тканей и тканей кожи в области повреждения,
- покраснение кожи в области раны
В сформировавшемся состоянии очень часто келоидные рубцы не несут непосредственной угрозы здоровью человека, являясь доброкачественным образованием. Однако будучи расположенными на открытых местах, такие рубцы вызывают очень серьезное ощущение психологического дискомфорта.
В некоторых случаях (в зависимости от своего расположения) келоидные рубцы могут существенно сковывать движения конечностей.
Кроме того, новые повреждения в области келоидных рубцов заживают довольно тяжело, что уже является непосредственной угрозой для здоровья.
Самостоятельно келоидные рубцы регрессировать не могут, требуя квалифицированного медицинского вмешательства.
Причины келоидных рубцов
- наследственная предрасположенность;
- нарушение функций ЦНС;
- нарушение иммунитета;
- этнические особенности (чаще образуется у людей со смуглой кожей);
- заболевания эндокринной системы.
Виды келоидных рубцов
Для лечения келоидных рубцов очень важное значение имеет их возраст. С этой точки зрения, келоидные рубцы делятся на 2 вида:
- Молодые келоиды (от 3 месяцев до 5 лет) – активно развиваются, обладают гладкой блестящей поверхностью и красноватым цветом.
- Застарелые келоиды (старше 5 лет) – практически не развиваются, обладают неровной морщинистой поверхностью и более бледной окраской.
Также келоидные рубцы могут быть истинными и ложными.
- Истинный келоидный рубец – это рубец, появившийся на чистой, неповрежденной коже.
- Ложный келоидный рубец – это рубец, образовавшийся после травмирования кожного покрова: укола, пирсинга и т.п.
Лечение келоидных рубцов
Существует несколько методик, с помощью которых можно провести коррекцию келоидных рубцов.
- Незапущенные молодые келоидные рубцы успешно лечатся медикаментозным способом. Поверхность рубца обрабатывается специальной мазью, которая содержит глюкокортикоиды, либо их раствор вводят непосредственно в рубец с помощью инъекций. Если расположение рубца позволяет, то на него попутно накладывается специальная давящая повязка.
- В некоторых случаях при лечении свежих келоидных рубцов применяется терапия гормонами. Гормональные препараты в виде инъекций вводят в рубцовую ткань (до 30 мг в сутки) в течение 6-12 месяцев до достижения необходимого результата.
- Застарелые келоидные рубцы размягчаются с помощью массажа, после того, как поверхность рубцов смазывается специальными мазями.
- Вполне эффективна при борьбе с келоидными рубцами лучевая терапия. Однако облучение может негативно сказаться на организме в целом.
- Достаточно эффективным средством борьбы с келоидными рубцами была и остается криодеструкция – разрушение келоидных тканей изнутри с помощью холода (жидкого азота). Следует помнить, что криодеструкция не подходит для темнокожих пациентов.
- Приостановить развитие келоидных рубцов может давление на пораженную область с помощью специальных бандажей, создающих над рубцом давление до 24 миллиметров рт.ст. в течение периода от полугода до года.
- В некоторых случаях в зависимости от клинической ситуации может быть проведено хирургическое иссечение келоидных рубцов. Однако это весьма опасная процедура, имеющая большой риск повторного образования келоидного рубца на месте удаленных рубцовых тканей. Поэтому хирургическое вмешательство проводится лишь при обширных поражениях тканей келоидом и неэффективности методик местного лечения, при этом ранее, чем спустя 2 года после формирования келоидных рубцов.
Комплексный подход к лечению
Нередко лечение келоидных рубцов может быть проведено комплексно, с применением разных методик. Так, например, доказали свою эффективность сочетание криодеструкции с лучевой терапией или совместное применение медикаментозного лечения с некоторыми другими методами.
Противопоказания
Ни в коем случае не нужно даже пытаться лечить келоидные рубцы самостоятельно, так как это может привести лишь к усугублению проблемы.
Нельзя натирать рубец чистотелом, интенсивно его массировать, выдавливать подозрительные образования. Не рекомендуется загорать и ходить в сауну при наличии келоидных рубцов.
Только квалифицированный специалист подберет методику коррекции рубцов, подходящую для вас, и будет внимательно следить за прогрессом лечения, вовремя принимая меры в случае различных отклонений.
Итак, келоидным рубцом, или келоидом, называется грубая соединительная ткань, которая образовалась вследствие патологического заживления раны. Коллагеновые волокна, составляющие каркас рубца, незрелые и расположены хаотично в виде отдельных узлов. Келоидные рубцы значительно превышают размер первичной травмы и образуются на месте ожогов, травм, после воспалительных процессов и операций. Келоиды могут быть активными (растущими) и неактивными (стабилизированными), независимо от давности рубца. Чаще всего они локализуются в области мочки уха, зоны декольте и плеч. Активный рубец растет и вызывает боль, зуд, чувство онемения, эмоциональные расстройства, имеет вид напряженного красного рубца, часто с синюшным оттенком. Неактивный келоид – не растет, субъективно не беспокоит пациента, цвет рубца розовый, или приближается к цвету нормальной кожи. Келоидные рубцы имеют все признаки доброкачественной опухоли, поэтому пациентов с такими рубцами часто направляют к онкологу, хотя приоритет лечения рубцов принадлежит дерматологу.
Келоидные рубцы плеча
Гипертрофический рубец – это рубцовая ткань, которая остается в пределах зоны первичного повреждения и отграничена от окружающей нормальной кожи. Увеличиваются в размерах такие рубцы за счет выталкивания краев, а не за счет прорастания в нормальную кожу, как это имеет место у келоидов. Коллагеновые волокна грубые и толстые, но идут более или менее параллельно поверхности кожи. Возникают гипертрофические рубцы, как правило, после оперативных вмешательств и травм в результате пересечения линий натяжения кожи, воспаления, присоединения вторичной инфекции, снижения местного иммунитета, эндокринных дисфункций и др.
Гипертрофический рубец плеча
Уже на этапе формирования рубца по механизму и происхождению травмы, по месту локализации, глубине поражения заранее возможно предугадать каков будет этот рубец: нормо-, гипертрофическим, или превратится в келоид. Но это под силу только специалисту, и только он может повлиять на формирование того или иного рубца. Поэтому все рубцы должны находиться под наблюдением и контролем специалиста. Чем раньше пациент обращается к врачу, тем эффективнее и быстрее можно провести лечение или коррекцию.
Особенности гипертрофических и келоидных рубцов
Гипертрофический рубец
Келоидный рубец
1. Встречается как у людей, так и у животных.
1. Встречается только у людей.
2. Нет генетической и половой принадлежности.
2. Существует вероятность генетической связи.
3. Нет возрастной и расовой зависимости.
3. Чаще встречается у людей с темным цветом кожи.
4. Часто развивается на месте травмы или ожога 2-3-й ст.
4. Ассоциируется с концентрацией меланоцитов в коже.
5. Локализуется на любом участке тела.
5. Имеет излюбленные места локализации.
6. Образуется в первые недели на месте ран, пересекающих линии натяжения кожи.
6. Образование рубца может происходить спустя годы после повреждения.
7. Размер рубца соизмерим с первоначальным повреждением.
7. Размер рубца не зависит от размеров первоначального повреждения.
8. Возможен спонтанный регресс через 12-18 месяцев.
8.Самостоятельно полностью не регрессирует.
Основными причинами формирования келоидных рубцов являются:
Факторы формирования келоидных и гипертрофических рубцов.
- Нарушение целостности глубоких слоев кожи
- Отсроченное время первичной обработки раны
- Интенсивность отека и воспаления
- Место локализации
- Оперативные вмешательства (пересечение линий Лангера)
- Неадекватная иммобилизация
- Инсоляция, сауна, физические нагрузки
- Воздействие раздражителей (поверхностно-активных веществ).
Клинические особенности гипертрофических и келоидных рубцов
Гипертрофический рубец
Келоидный рубец
1. Фиолетового или бледно – розового цвета.
1. Активный келоид красного цвета с блестящей поверхностью.
2. Зуда нет, болезненность незначительная.
2. Обычно отмечается зуд и болезненность.
3. Не вызывает образование контрактур.
3. Контрактура и потеря объема движения в суставе.
4. Не увеличивается с течением времени, а уменьшается.
4. Может продолжать увеличиваться в размерах спустя некоторое время.
6. В окружающую кожу не прорастает.
6. Прорастает в окружающую кожу на расстояние от нескольких миллиметров до 2-3 см.
7. Самостоятельный регресс встречается редко и не до конца.
7. Спонтанно регрессирует через 12-18 месяцев.
Лечение гипертрофических и келоидных рубцов.
В нормальной коже процесс синтеза и распада находится в динамическом равновесии, т.е. сколько сформировано нового коллагена, столько же старого подверглось биологической деградации. В гипертрофическом рубце синтез коллагена превышает норму в 7 раз именно за счет уменьшения процесса распада (биодеградации). Поэтому лечение гипертрофических рубцов направлено на разрушение уже сформированных коллагеновых волокон. Это может быть достигнуто следующими методами:
- Оперативный метод (иссечение) рубца.
- Лучевая терапия.
- Компрессия (давление).
- Силиконовые пластины или гель.
- Лазерная обработка.
- Инъекции кортикостероидов.
- Криотерапия.
- Другие фармакологические агенты
- Комбинированная терапия.
Хирургическое иссечение. Келоид: при хирургическом иссечении как монометод дает рецидивы в 70 -90% случаев. Гипертрофический рубец при иссечении дает приемлемые результаты.
Рецидив оперированного келоида через 5 дней (слева) и через 4 месяца (справа) после операции по поводу иссечения келоида.
Лучевая терапия (рентгентерапия). Эффективность оспаривается. Как монотерапия дает рецидив в 50-100 %. Ввиду канцерогенного действия применяется только в самых крайних случаях. Не применяется в области головы, лица, грудины.
Компрессия (давление). Постоянная компрессия 20-40 мм. рт.ст. применяется 12-24 часа в сутки на протяжении 3-12 месяцев. С одной стороны она противостоит росту рубцовой ткани, механически удерживая ее в ограниченном пространстве, с другой, сдавливая сосуды рубца, блокирует его питание, что приводит к остановке его роста и частичной регрессии.
Силикон. Механизм его действия силиконовых пластин и гелей основан на увлажнении (гидратации) рубца, сдавлении капилляров, уменьшении доставки медиаторов воспаления, уменьшение синтеза коллагена за счет кислородного голодания.
Гипертрофический рубец до и после лечения силиконом
Лазерная обработка. При гипертрофических и келоидных рубцах аблятивные лазеры дают высокий процент рецидивов 90-100%. При обработке сосудистым (неаблятивным) лазером эффективность лечения гипертрофических рубцов – 75-95%; келоидных – 60-70%. Цель лазерной обработки: склеить сосуды, питающие рубец.
Послеоперационный молодой активный келоидный рубец до и после 2-х сеансов обработки сосудистым лазером
Инъекции кортикостероидов. Стероиды применяются локально как для профилактики образования келоидов, так и для лечения келоидных и старых гипертрофических рубцов путем внутрирубцовых инъекций кристаллической суспензии. Внутрирубцовые инъекции снижают синтез коллагена не только за счет угнетения деления фибробластов (клеток, синтезирующих коллаген), но повышением концентрации коллагеназы (фермента, разлагающего коллаген). Кроме этого стероиды обладают и противовоспалительным действием.
Келоидные рубцы груди до и после инъекций кортикостероидов
Криодеструкция. Механизм повреждения тканей криогеном обусловлен поражением микроциркуляторного русла и гибелью цитоплазмы и органелл клеток, вызванным внутриклеточным и внутрисосудистым образованием кристаллов льда. Во время оттаивания в клетках повышается концентрация электролитов, что при повторном охлаждении тканей сопровождается еще большей кристаллизацией, ускоряющей их гибель. Как моно – метод криотерапия показала полное исчезновение келоидов и гипертрофических рубцов с отсутствием рецидива в 37 и 74% случаев соответственно. В сочетании с другими методами 76-90% без рецидивов после 30 месячного наблюдения.
Келоидный рубец назолабиальной складки до и после точечной криодеструкции




Причины келоидных рубцов
Келоидные рубцы - самая неблагоприятная для коррекции разновидность рубцов. Они возникают на месте повреждения кожи, например, после операций, ожогов, пирсинга, акне. Причина их появления - разрастание соединительной ткани. Как правило, такие рубцы красноватые по цвету, грубые, могут увеличиваться со временем и неприятно зудеть.
Предсказать, как именно поведет себя кожа после повреждения, не всегда просто, но есть предпосылки к формированию подобного рода рубцов.
Лечение келоидных рубцов
Лечение келоидных рубцов подбирается индивидуально в каждом конкретном случае. Оно может включать в себя локальную терапию, когда на место рубца накладываются компрессионные повязки. Таким образом можно предотвратить формирование неприятного шрама.
Помимо этого, практикуется медикаментозное лечение: использование мазей, гелей и лекарственная терапия с введением под кожу в месте образования рубца кортикостероидов. Эти гормоны способствуют обратному развитию келоидной ткани и, соответственно, уменьшению рубца.
Широко применяются физиотерапевтические методы лечения келоидных рубцов, среди них электрофорез и ультрафонофорез. Эффективной оказывается и мезотерапия - введение в поверхность рубца инъекций питательных веществ. Такие мезококтейли смягчают грубую ткань и помогают ей рассосаться.
Если консервативные методы оказываются неэффективны, прибегают к хирургическому вмешательству – иссечению рубца.
- Если достаточно уменьшить толщину рубца, то врач порекомендует прибегнуть к лазерной шлифовке, аппараты для нее есть в косметологических клиниках. Она предполагает воздействие на кожные покровы лазерным лучом. Лучше всего делать такую шлифовку осенью или зимой, чтобы зона воздействия лазера не попадала потом под солнечные лучи, - поясняет пластический хирург Альберт Тимербулатов.
Такая шлифовка помогает сделать рубец более ровным и избавиться от темного цвета шрама. Количество процедур и вид лазера подбирается индивидуально, в зависимости от сложности келоидного рубца.
С келоидными рубцами борются и физиотерапевтическими методами. Самые популярные из них:
- фонофорез;
- электрофорез;
- воздействие микротоков.
Фонофорез предполагает введение в организм активных лекарственных веществ при помощи ультразвуковых колебаний. В случае с келоидными рубцами для фонофореза и электрофореза используют лидазу. Это активный фермент, который расщепляет гиалуроновую кислоту, это улучшает кровообращение и способствует тому, что рубцы становятся менее плотными.
При электрофорезе препаратами с лидазой и другими ферментами пропитывают специальные прокладки. В каждой из них потом фиксируется электрод. Их помещают на проблемную зону на несколько минут. Так как разряды тока малы, человек чувствует лишь легкое покалывание в области рубца.
Схожий метод – использование микротоков. Слабые разряды мягко воздействуют как на наружный слой кожи, так и на глубокие слои, сосуды и мышцы. Благодаря этому запускаются обменные процессы в тканях, улучшается микроциркуляция крови и лимфы.
Однако пластические хирурги предупреждают, что назначать себе способ лечения келоидного рубца самостоятельно рискованно. Прежде чем записаться на ту или иную процедуру, нужно посоветоваться со специалистом, ведь многие физиопроцедуры наоборот могут усилить рост келоидного рубца.
Келоид и гипертрофический рубец - это: доброкачественное разрастание фиброзной ткани, появляющееся после травмы или ранения кожи и представляющее собой большую лечебную дилемму для дерматолога вследствие частого рецидива; разрастание плотной фиброзной ткани, которая обычно развивается после заживления поврежденной кожи. Эта ткань простирается за границы первоначальной раны, обычно не регрессирует спонтанно и имеет тенденцию рецидивировать после иссечения.
Целью данного исследования является анализ соответствующей литературы и обновление информации о келоиде и гипертрофическом рубце, которая поможет врачу лучше понять и лечить эти повреждения. Первое описание keloids (зарегистрированное на папирусе) касалось хирургических методов, используемых в Египте в 1700 году . Впоследствии, в 1806 году, Alibert использовал термин cheloide, полученный из греческого chele-коготь краба, что указывало на боковой рост ткани в незатронутую кожу.
Патофизиология:
гипертрофические шрамы и keloids могут быть описаны как разновидности обычного заживления раны. В типичной ране спустя 6-8 недель после повреждения, устанавливается равновесие между анаболическими и катаболическими процессами. В этой стадии, прочность раны - составляет приблизительно 30-40 % прочности здоровой кожи. С развитием рубца, предел его прочности увеличивается в результате прогрессивных связей волокон коллагена. В этой временной точке, шрам обычно - гиперемичный, но на протяжении следующих месяцев есть тенденция к изменению цвета - на естественный, вида - на более мягкий и, таким образом, формируется обычный зрелый рубец. Когда появляется несоответствие между анаболическими и катаболическими процессами, большее количество коллагена производится, чем деградирует и рубец имеет тенденцию к росту во всех направлениях. Он поднят выше уровня кожи и остается гиперемичным. Такая, чрезмерно выраженная рубцовая ткань, классифицируется как keloid или гипертрофический рубец.
Kischer и Brody декларировали, что узел коллагена является структуральной единицей гипертрофического рубца и келоида. Этот узел, отсутствующий у зрелых рубцов, содержит высокую плотность фибробластов и однонаправленных волокон коллагена в высоко организованной и различной ориентации. Кроме того, келоидные и гипертрофические рубцы отличаются от здоровой кожи богатой сосудистой сетью, высокой плотностью мезенхимальных клеток и утолщенным эпидермальным слоем. Попытки разделить келоидные и гипертрофические рубцы на ранних этапах их формирования оказались трудны. Клинические различия становятся более значимы, при их развитии. Наиболее точное гистологическое различие - это присутствие широких, розовых пучков коллагена в келоиде, которые не представлены в гипертрофических рубцах
Келоидные и гипертрофические рубцы, расположенные на большинстве участков, прежде всего, вызывают косметическую проблему. Некоторые келоидные или гипертрофические рубцы могут вызвать контрактуры, которые приводят к потере функции, если пересекают сустав или обезображивание, если располагаются на лице. И келоидные или гипертрофические рубцы могут быть болезненными или зудящими.
Келоидные или гипертрофические рубцы могут быть генетически связаны с лейкоцитарными антигенами: B14, B21, Bw16, Bw35, DR5, DQw3, и со второй группой крови. Передача возможна как по аутосомно-доминантному, так и по аутосомно-рецессивному типу.
Эпидемиология:
келоид часто встречается среди темно-пигментированных расс. Встречаемость келоида репортируется как предоминанта у черной и Hispanic популяций и в случайной выборке у черных африканцев. Случаи гипертрофического рубца возможно выше, чем келоида, но достоверная информация отсутствует. Келоид может появляться в любом возрасте, но развивается более readily во время и после пубертата. Юные индивиды более часто травмируются, и юная кожа создает большее натяжение, в то время как кожа пожилых, менее эластична и более регидна. Уровень синтеза коллагена также выше у юных пациентов. Cosman и коллеги определили средний возраст начала леченных пациентов - 25,8 (22,3 у женщин и 22,6 у мужчин).
у полинезийцев и китайцев, келоид формируется более часто, чем у индусов(индейцах) и малазийцев. 16 % черных африканцев, при случайной выборке, страдают келоидными рубцами. У белых и альбиносов келоид встречается значительно реже.
частота случаев келоида у молодых женщин выше, чем у молодых мужчин, возможно, вследствие большей частоты прокалывания ушей среди женщин. В других возрастных группах келоид затрагивает оба пола одинаково.
келоидные рубцы наиболее часто встречаются у индивидуумов в возрасте 10-30 лет. Менее часто келоидные рубцы встречаются в крайних возрастных группах, хотя увеличивающиеся число престернальных келоидных рубцов в старших возрастных группах связано с увеличением числа операций аортокоронарного шунтирования.
Клиническая часть Келоид и гипертрофический рубец представляют большую терапевтическую дилемму для дерматолога вследствие частых рецидивов. Лучшее понимание патогенеза келоида может дать улучшение лечения посредством снижения его роста и исключение повторного роста. Хотя оптимальное лечение келоида не определено, успешное лечение может быть достигнуто через многомодельный подход. Независимо от применяемой техники, для исключения рецидива период наблюдения должен быть не менее 2-х лет. Келоид и гипертрофический рубец - абнормальная реакция раны у предрасположенных к нему индивидуумов. (Фиброзный рост соединительной ткани в ответ на травму, воспаление, хирургию или ожог) И келоид, и гипертрофический рубец характеризуются скоплением депозитов коллагена и гликопротеина. Разделение келоида и гипертрофического рубца может быть трудным. Клинически келоид отличается от гипертрофического рубца тем, что он выходит за рану и редко регрессирует, в то время как гипертрофический рубец остается в пределах раны и часто спонтанно регрессирует. Такой фиброзный рост часто вызывает серьезную косметологическую и симптоматическую проблемы. Существует много путей лечения, репортируемые эффекты также различны.
келоидные и гипертрофические рубцы обычно бессимптомны, но они могут быть плотными, болезненными, зудящими или вызывать ощущение ожога. В дополнение к симптоматике, косметическая проблема - основные причины, почему пациенты обращаются за медицинской помощью.
источник повреждений Келоид представляет собой чрезмерный рост рубцовой ткани, обычно в зоне предыдущей травмы. Келоид выходит за зону повреждения и возвышается над уровнем кожи, но редко проникает в подкожную клетчатку. Гипертрофические шрамы остаются ограниченными травмированной областью и спонтанно регрессируют в пределах 12-18 месяцев, хотя регресс не обязательно может быть полным.
Клиника келоидов
Келоид различается в границах от мягкого и бледного, до красного и твердого. Keloids располагается в последовательности от мягкого и пластичного, до плотности твердой резины. Недавние исследования продемонстрировали, как дифференцировать и классифицировать келоид, согласно тому, какое ощущение он вызывает при пальпации, как он чувствителен к контакту (to how they feel to the touch). Ранние повреждения часто эритоматозны. С возрастом повреждения становятся коричневато-красными и затем бледнеют. Повреждения обычно лишены волосяных фолликулов и других функционирующих придаточных (adnexal) желез.
Клиническое течение келоида может быть разным. Большинство повреждений продолжает расти в течение недель и месяцев, другие растут годы. Рост обычно медленен, но иногда keloids увеличивается быстро, утраивая свой размер в пределах нескольких месяцев. Как только keloids прекращает расти, он обычно становится бессимптомным, не изменяется или слегка инволюционирует. Keloids на ушах, шее и животе имеет тенденцию быть pedunculated. Keloids в центре груди и конечностях обычно выступает над поверхностью и его основа, часто, более широка чем вершина. Большинство keloids округлые, овальные или продолговатые с регулярными краями, однако, некоторые имеют конфигурацию когтя (clawlike) с нерегулярными границами.
Большинство пациентов имеет один или два keloids, однако, некоторые пациенты, особенно пациенты со спонтанными keloids, имеют множественные повреждения, так же, как и пациенты у которых развитие келоидных рубцов произошло вследствие угрей или оспы (chickenpox)
Частота областей повреждения
У белых людей, keloids имеет тенденцию присутствовать, в уменьшающемся порядке частоты, на лице ( щека и ушная раковина), верхние конечности, грудь , престернальная область, шея, спина, нижние конечности, молочная железа, живот.
У черных, в уменьшающемся порядке частоты имеет тенденцию присутствовать на ушной раковине, лице, шее, нижних конечностях, молочных железах, спине, животе.
У азиатов, в уменьшающемся порядке частоты - ушная раковина, верхние конечности, шея, молочная железа, грудь.
факторы, играющие большую роль в развитие келоида, - это генетическая предрасположенность в сочетании с некоторыми формами кожной травмы. Различные варианты повреждения кожи, способные вести к росту келоида, включают: хирургию, прокол ушей, разрывы, абразии, татуаж, вакцинацию, инъекции, укусы насекомых, ожоги и любые процессы, вызывающие воспаление кожи (оспа, акне, фолликулиты и H.Zoster).
Натяжение кожи или раны также является критическим фактором для развития келоида и гипертрофического рубца, Натяжение может появиться из разных источников. Дефицит ткани (например, после травм, отрывов или хирургических эксцизий) повышает натяжение, когда происходит попытка закрытия раны. Также постоянное натяжение передается на рану от подлежащего костного и хрящевого скелета. Плановая эксцизия должна быть проведена таким образом, чтобы нижележащие мышцы вызывали как можно меньшее натяжение раны. Образование келоида ассоциируется с эндокринными факторами. Формирование келоида выше в тех зонах, где больше концентрация меланоцитов и реже на ладонях и подошвах, где концентрация меланоцитов минимальна. Часто келоид появляется в пубертате и проходит в менопаузу. Пациенты отмечают начало или увеличение келоида во время беременности.
Никакой определенный ген или набор генов не был идентифицирован, как отвечающий за развитие келоида, однако связь частоты келоида с пигментацией кожи предполагает генетическое обоснование или генетическую связь. Травма кожи, как физиологическая (прокалывание ушных раковин, хирургия), так и патологическая (угри, оспа) идентифицированы как первичная причина, для развития келоида.
Лабораторные исследования Диагноз обычно основывается на клиническом обследовании. Биопсия помогает подтвердить диагноз в неопределенных случаях.
при использовании светового микроскопа гистопатологическое разделение келоида и гипертрофического рубца может быть трудным, но с помощью сканирующего электронного микроскопа можно четко провести морфологическое разделение между нормальной кожей, келоидом и гипертрофическим рубцом. Нормальная кожа содержит различные коллагеновые пучки, большинство из которых параллельны эпителиальной поверхности. Коллагеновые пучки несистемно соединены с другими коллагеновыми пучками посредством тонких фибриллярных трабекул. В гипертрофическом рубце коллагеновые пучки (flatter) менее подчеркнуты и волокна сгруппированы в wavy pattern , однако, большинство пучков еще параллельны эпителиальной поверхности. Ультраструктура келоида представлена этими же коллагеновыми пучками, но virtually nonexistent , и фибриллярные strands в haphazardly connected, теряют sheets и случайным образом ориентированы к эпителиальной поверхности. Эрлих сообщает несколько морфологических и иммунологических отличий между гипертрофическим рубцом и келоидом. Келоид содержит большие, толстые коллагеновые волокна, собранные из нескольких фибрилл, упакованных вместе, в противоположность гипертрофическому рубцу, который содержит тонкие случайно организованные коллагеновые волокна, мелкие сосуды и фибробласты. Только гипертрофические рубцы содержат alpha-гладкомышечные миофиблобласты, выделяющие актин, который составляет важный элемент в патогенезе сокращения.
Иммунология.
Некоторые исследования поддерживают гипотезу, что иммунологический механизм играет важную роль гипертрофического рубцеобразования. Castagnoli et al. нашли генетически определенные риск факторы для образования гипертрофического рубца локализованные в HLA регионе. HLA-DRB-16, B-14, and BW-16 имеют родство к предрасположенности к келоидообразованию. Исследования также показывают, что IgG, IgA, and IgM имеют больше депозитов в келоидной ткани. Аутоиммунные фибробластные антитела экстрагированы из келоидной ткани. Эти Антитела оказывают стимулирующие влияние на фибробласты в патогенезе келоида.
Есть вероятность, что внутренние фибробластные анормальности, связанные с иммунологическим ответом, могут вызывать келоид. В результате экспериментальных исследований показано, что фибробласты келоида явно демонстрируют автономную способность синтезировать большие количества коллагена.в понимание лечения гипертрофического рубца и келоида. Существует 3 фазы нормального кожного заживления: воспаление, фибропластическая фаза и матурация. В воспалительной фазе капилляры расширяются и пропускают жидкость в зону повреждения, сгустки фибрина изолируют рану. Выделяющиеся биохимические субстанции вызывают вазодилятацию и боль. Воспалительные клетки мобилизируются и движутся в зону повреждения. Во время этой 1-й фазы эпителий быстро растет через sealed wound. В фибропластической фазе фибробласты двигаются к фибриновому сгустку и начинают синтезировать большее количество нового коллагена. В этой фазе натяжение раны быстро повышается. В фазе матурации узловатость и краснота раны уменьшаются, рубец становиться мягче и положе. С биохимической точки зрения комбинируются процессы синтеза коллагена и его деградации. Натяжение раны постепенно увеличивается, и финалом перестройки является образование рубца в продолжение 12 месяцев с момента повреждения. Ранние формы фибробластов дольше существуют в келоиде, чем в нормальном кожном рубце. При нормальном заживлении раны элементы соединительной ткани регрессируют после 3-й недели, в то время как в келоиде фибробласты пролиферируют вокруг образовавшихся мелких сосудов, создавая dense массы коллагена. Этот процесс может продолжаться от месяцев до лет, что определяет размер келоида. Пролиферативная активность фибробластов, как обнаружено, существенно выше в келоиде, чем в гипертрофическом рубце или нормальной коже. Оливер с коллегами и Babu с коллегами указывают, что фибробласты, выделенные из келоида, характеризуются в 4 раза большей активностью в синтезе фибронектина по сравнению с фибробластами нормальной дермы и нормального рубца Фибронектин играет важную роль в заживлении раны, способствуя, образованию сгустка, развитию грануляционной ткани и реэпителизации.
В келоиде найдены предоминантные типы коллагена (Тип I и III), но небольшое количества Типов (IV и V) также присутствует. В обычной взрослой коже присутствуют связки коллагена первого типа, но коллагена третьего типа в 20 раз меньше.
Синтез коллагена в келоиде в 20 раз выше, чем в нормальной неповрежденной коже и в 3 раза выше, чем в гипертрофическом рубце. Уровень коллагена I и III типа существенно повышен в келоиде по сравнению с другими группами. Фридман и коллеги сообщают о двух разных механизмах: один - pretranscriptional, другой posttranscriptional, регулирующих синтез коллагена I типа. Он утверждает, что в келоиде , neither mechanism functions efficiently to down-regulate type I collagen. Как сейчас известно, факторы роста играют роль в сокращении рубца. Трансформирующий фактор роста - (TGF), тромбоцитарный - (PDGF), как обнаружено, представляют ключевую роль в развитие сокращения в нормальных кожных фибробластах. TGF - четко обеспечивает хемотаксис фибробластов в зоне воспаления и определяет начало продукции экстрацеллюлярных матричных белков. Активность TGF прекращается, когда заживление полное. Нарушение регуляции TGF продукции или активности может приводить к абнормальному фиброзу. Younai et al показали, что фибробласты гипертрофического рубца, по сравнению с нормальными фибробластами, в сильной степени имеют повышенный уровень TGF секреции. Антитела к TGF уменьшают сокращение матрикса посредством уменьшения фибробластов и синтеза коллагена. Tan et al нашли, что фактор роста фибробластов ингибирует продукцию коллагена в келоиде посредством уменьшения экспрессии гена, что приводит в результате к снижению транскрипции соответствующей РНК.
Kischer et al репортируют, что большинство капилляров в гипертрофическом рубце и келоиде закрыты или частично закрыты при наличие излишка эндотелиальных клеток. Микроваскулярная окклюзия поддерживает теорию, что гипоксия важный фактор в генерации гипертрофического рубца.Формирование коллагена в воспалительной стадии в keloids и гипертрофических шрамах занимает значительно больше времени, чем при обычном заживлении раны. Коллагеновые волокна в грануляционной ткани расположены по типу whorled pattern. Эти узлы растут и, в конечном счете, представлены толстыми, компактными (плотными), гиалинизированными пучками коллагена концентрического строения. В келоиде уплотнения коллагена выражены неопределенно, в то время как в гипертрофическом рубце, толстые гиалинизированные пучки коллагена постепенно утончаются и располагаются таким образом, чтобы быть параллельными к свободной поверхности кожи.
Терапия келоидо
Важно понимать клинические различия между гипертрофическим рубцом и келоидом, что может помочь в определении лечения. Клинические проявления келоида крайне разнообразны и отражают варианты лежащей в основе травмы.
Келоид может быть сразу после травмы, но может развиваться спустя месяцы. Однако, известно о спонтанном появлении келоида (особенно в области грудины), Результаты традиционные методы лечения, которые могут быть эффективны, включают комбинацию хирургии с введением стероидов в зону повреждения или радиотерапия, силиконовые накладки, давление, криотерапия. Некоторые новые модели, представленные как эффективные, включают pulsed dye laser, interferon alfa-2b, и выращенный эпителиальный autograft.Нет единой терапевтической модели лучшей по отношению ко всем келоидным рубцам. Локализация, глубина повреждения, размер, возраст пациента и ответ на лечение определяют тип используемой терапии.
Первое правило при лечении келоида - это его предупреждение. Избегание ненужной (ненеобходимой) косметической хирургии у пациентов предрасположенных к образованию келоида, кроме пациентов у которых келоид обнаружен или известен только на ушной раковине. Закрытие всех хирургических ран с минимальным натяжением. Разрезы не должны проходить через поверхность суставов. Избегание разрезов в средней части груди (mid chest incisions) и создание разрезов по складкам кожи, когда это возможно.
Лечение гипертрофических шрамов и keloids включает использование окклюзивных повязок, компрессионной терапии, введения кортикостероидов в зону поражения, криохирургию, иссечение, лучевую терапию, лазерную терапию, лечение интерфероном, imiquimod 5% cream и другие обещающие, но менее-известные методы, направленные на процесс синтеза коллагена.
Читайте также:

