Кистозные опухоли поджелудочной железы классификация
Понятие кистозной патологии поджелудочной железы включает в себя большую группу заболеваний с различными этиологией и патогенезом, структурой и прогнозом, общей чертой которых является наличие кисты. В настоящее время выделяют две группы кистозных поражений поджелудочной железы — псевдокисты и кистозные опухоли поджелудочной железы.
Международная гистологическая классификации ВОЗ кистозных опухолей поджелудочной железы
- серозная цистаденома (СЦА);
- муцинозная цистаденома (МЦА);
- пограничная кистозная опухоль;
- цистаденокарцинома (ЦАК);
- внутрипротоковая папиллярно-муцинозная опухоль (ВПМО).
Кистозные опухоли чаще встречаются у женщин от 40 до 60 лет. При этом отсутствуют причины, характерные для формирования воспалительных кист. Имеются данные об усиленном росте кистозных опухолей во время беременности.
Серозная цистаденома представляет собой многокамерное кистозное образование, внутри которого содержится прозрачная водянистая жидкость. Характерной особенностью макроскопического строения серозной кистозной опухоли ПЖ является наличие в ее полости множества перегородок, делящих полость кисты на большое количество мелких камер. Такой вариант строения кистозной опухоли называется микрокистозным. СЦА считается доброкачественной кистозной опухолью ПЖ с низким потенциалом к малигнизации. Тем не менее, в литературе описаны наблюдения ее злокачественной трансформации.
Муцинозная цистаденома ПЖ в большинстве наблюдений представляет собой крупную кисту с 2-5 внутриполостными перегородками, заполненную вязкой слизью. МЦА располагается преимущественно в хвосте ПЖ. Согласно одной из наиболее распространенных гипотез, муцинозная кистозная опухоль развивается из эктопированной ткани левого яичника, расположенного в непосредственной близости от закладки дистальных отделов ПЖ в периоде раннего внутриутробного развития.
МЦА имеет очень высокий потенциал к злокачественной трансформации. Было установлено, что в эпителиальном слое с течением времени появляются участки тяжелой дисплазии, переходящие на отдельных участках в carcinoma in situ. В связи с этим дополнительно была выделена группа пограничных опухолей ПЖ, которая является переходной от доброкачественной цистаденомы к злокачественной.
Цистаденокарцинома — злокачественный вариант кистозной опухоли ПЖ. Наиболее часто она развивается из МЦА. Одной из особенностей макроскопического строения злокачественной кистозной опухоли является преобладание внутриполостного тканевого компонента над жидкостным, что обусловлено чрезмерным разрастанием опухолевой ткани. В зависимости от прорастания опухоли за пределы стенки кисты выделяют инвазивный и неинвазивный варианты ЦАК, причем инвазивный ее рост носит инфильтративный характер, как и при протоковой аденокарциноме ПЖ.
Внутрипротоковая папиллярно-муцинозная опухоль развивается из эпителия протока ПЖ или его притоков первого порядка и поэтому обычно имеет связь с главным или крупным боковым протоком ПЖ. Опухоль представляет собой множественные мелкие кисты без общей капсулы или кистозно-расширенный проток ПЖ, в котором иногда удается визуализировать муцинпродуцирующий сосочек. Характерным признаком ВПМО является наличие расширенного или крупного бокового протока ПЖ, связанного с кистами. Эта кистозная опухоль чаще располагается в области головки или крючковидного отростка ПЖ. Внутри она заполнена густой слизью и множественными папиллярными разрастаниями. По данным G. Kloppel et al. (1998 г.), на момент установления диагноза 5-30% ВПМО обладают злокачественным неинвазивным характером, а 15-40% являются инвазивным папиллярно-муцинозным раком. При этом около половины инвазивных опухолей метастазируют.
Существует также классификация ВПМО ПЖ по локализации, в соответствии с которой выделяют 3 типа: опухоли главного протока, боковых протоков и смешанные. Многие авторы считают, что опухоли боковых протоков имеют более благоприятный прогноз, нежели другие варианты ВПМО.
Истинные кисты поджелудочной железы представляют собой выстланные эпителием мешотчатые полости, образующиеся в паренхиме органа. Такие кисты могут быть одиночными и множественными, иметь шаровидную, овоидную или неправильную форму, оказываться едва заметными образованиями или, напротив, представлять полости, вмещающие несколько литров жидкости, содержать бесцветную, зеленоватую, коричневую жидкость или студенистые массы.
Клинические проявления кистозных опухолей ПЖ скудны и неспецифичны.
Среди наиболее часто встречающихся симптомов отмечают:
- ощущение дискомфорта и боли в верхних отделах живота,
- наличие пальпируемого опухолевидного образования,
- снижение массы тела.
К редким симптомам при локализации кистозной опухоли в головке ПЖ отмечаются:
- механическая желтуха,
- хроническая дуоденальная непроходимость.
Клиническую картину ВПМО определяет избыточная секреция муцина, что препятствует нормальному оттоку панкреатического сока, приводит к постепенному расширению главного панкреатического протока или его ветвей и, как следствие, к постепенно присоединяющимся признакам хронического панкреатита (ХП).
В ряде наблюдений превалирует клиническая картина острого панкреатита (ОП) умеренной степени тяжести.
Хроническая недостаточность функции ПЖ может приводить к развитию сахарного диабета или появлению стеатореи.
Нередко развивается желтуха — либо в результате закупорки ампулы большого соска двенадцатиперстной кишки вязкой слизью, либо при сдавлении общего желчного протока массивной обычно злокачественной опухолью, либо при врастании в стенку общего желчного протока солидного компонента опухоли.
Диагностика.
Диагностика кистозных опухолей основана преимущественно на использовании инструментальных методов. Дополнительную информацию дают некоторые лабораторные показатели (определение уровня онкомаркеров) и инвазивные методы (тонкоигольная пункция образования с последующим цитологическим и биохимическим исследованием его содержимого).
Для диагностики кистозных опухолей в настоящее время применяют следующие методы:
- Ультразвуковое исследование (УЗИ);
- Компьютерная томографии (КТ);
- Магнитно-резонансная томография (МРТ) имеет большие возможности не только в диагностике кистозных опухолей ПЖ, но и получении изображения внутренней структуры кисты с одновременной оценкой некоторых физических свойств внутриполостной жидкости, при исследовании в режиме Т1- и Т2-взвешенных изображений;
- Эндоскопическая ретроградная панкреатикохолангиография (ЭРПХГ) является основным методом исследования при подозрении на ВПМО;
- Магнитно-резонансная панкреатикохолангиография (МРПХГ), особенно после введения секретина для расширения протоков ПЖ, по точности сопоставима с результатами классической ЭРПХГ;
- Позитронно-эмиссионная томография (ПЭТ). Чувствительность и специфичность ПЭТ по сравнению с КТ в диагностике кистозных опухолей были 95, 98% и 64, 87% соответственно.
- Эндоскопическая ультрасонография (ЭУС);
- Определение уровня онкомаркеров (СЭА, СА 19-9, СА 125, СА 72-4) в содержимом кистозного образования ПЖ;
- Чрескожная тонкоигольная пункция с биохимическим и цитологическим исследованием его содержимого.
Кистозные опухоли ПЖ подлежат хирургическому удалению, однако способы хирургического вмешательства могут быть различны. Поэтому очень важен дифференциальный диагноз этих новообразований.
Серозная цистаденома поджелудочной железы.
Низкий злокачественный потенциал СЦА позволяет проводить динамическое наблюдение за этими опухолями. Показаниями к оперативному лечению являются:
- механическое сжатие близлежащих органов и связанные с ним синдромы компрессии;
- наличие выраженного болевого синдрома;
- размеры опухоли более 5 см;
- невозможность исключения муцинозной кистозной опухоли или других новообразований поджелудочной железы
Варианты оперативных вмешательств:
- Энуклеация опухоли;
- Экономные и сегментарные резекции ПЖ с опухолью;
- Панкреатодуоденальная резекция (при локализации опухоли в области головки и перешейка);
- Дистальная резекция ПЖ.
Муцинозная цистаденома поджелудочной железы.
В связи с высоким злокачественным потенциалом имеются абсолютные показания к оперативному лечению.
Варианты оперативных вмешательств:
- Дистальная резекция ПЖ;
- Дистальная резекция ПЖ с сохранением селезенки;
- Панкреатодуоденальная резекция (при локализации новообразования в области головки).
Внутрипротоковая папиллярно-муцинозная опухоль.
Также требует обязательного оперативного лечения, в связи с высоким риском малигнизации.
Варианты оперативных вмешательств:
- Панкреатодуоденальная резекция (при локализации новообразования в области головки);
- Дистальная резекция ПЖ (при локализации новообразования в области хвоста ПЖ);
- Субтотальная дистальная резекция ПЖ (при локализации новообразования в области тела поджелудочной железы);
- Тотальная панкреатэктомия (при тотальном поражении ПЖ).
В нашем отделении выполняется весь спектр оперативных вмешательств при кистозных опухолях поджелудочной железы.
Важность изучения кистозных опухолей обусловлена существенным их отличием по способам лечения и прогнозу, даже в случае их озлокачествления, от протоковой аденокарциномы ПЖ. В последние годы большинство патоморфологов и практикующих врачей стали рассматривать кистомы ПЖ. включая и злокачественные, как отдельную группу опухолей.
Обусловлено это тем, что вне зависимости от биологических особенностей и клинического течения кистомы характеризуются довольно специфичными признаками при лучевых методах исследования, а также хорошими результатами хирургического и комбинированного лечения.
Увеличение интереса к кистомам ПЖ привело к выделению принципиально разных по гистологической картине, биологическим особенностям, течению и прогнозу опухолей: внутрипротоковой папиллярной муцинозной и внутрипротоковой онкокистозной опухолей, солидной псевдопапиллярной опухоли, ацинарноклеточной цистаденомы, макрокистозной серозной цистаденомы, серозной олигокистозной плохо отграниченной опухоли, солидного варианта серозной цистаденомы, муцинозной ненеопластической кисты и др.
Кистомы ПЖ относительно редки, а ввиду большого количества их разновидностей сведения о заболеваемости той или иной опухолью существенно различаются. Отчасти это обусловлено и тем, что большинство имеющихся в настоящее время эпидемиологических данных получено из отдельных центров, прямо или косвенно занимающихся опухолями ПЖ, поэтому информация о встречаемости кистозных доброкачественных опухолей зависит от распределения различных типов опухоли по отношению друг к другу, а также по сравнению с солидными опухолями.
Этиопатогенез кистозных опухолей не известен. Крайне редко выявляют заболевания у нескольких родственников, однако тип наследования до сих пор не установлен. Средний возраст больных с кистомами ПЖ составляет 63 года, незначительно преобладают женщины (1,3:1). До 40% кисгом ПЖ протекают бессимптомно, большинство оказываются резектабельными и отличаются хорошим прогнозом. В тоже время, некоторые разновидности этих опухолей настолько уникальны, что мы сочли нужным остановиться на них подробнее.
Прежде чем привести современную классификацию кислом ПЖ, необходимо разобраться с терминологией.
• Кистома, или, более точно, кистозная опухоль — новообразование (добро- или злокачественная опухоль), представляющее собой истинную (с эпителиальной выстилкой) или ложную кисту (солидную опухоль с очагом распада крупных размеров).
• Псевдокиста — в основном осложнение острого или хронического панкреатита, реже аномалий развития; характеризуется отсутствием какой-либо опухолевой ткани и эпителиальной выстилки.
•Киста — полость с эпителиальной выстилкой без опухолевой ткани.
В XX в. различные авторы предлагали несколько систем для классификации кистом ПЖ. Открытия последних лет значительно изменили представления об этих опухолях, поэтому мы приводим только современную классификацию, основанную на гистопатологических и биологических особенностях всех известных в настоящее время кистозных опухолей ПЖ.
Выделяют ненеопластические эпителиальные опухоли (истинные кисты), ненеопластические неэпителиальные опухоли (паразитарные кисты), неопластические эпителиальные опухоли (цистаденомы) и неопластические неэпителиальные опухоли (шванномы с псевдокистозным компонентом).
Самая большая и наиболее важная группа — неопластические эпителиальные опухоли, подразделяется в зависимости от их биологических особенностей на злокачественные, пограничные и доброкачественные опухоли. Именно о последних двух типах мы и будем подробно говорить в этом разделе.
Классификация
• Неопластические эпителиальные опухоли.
— Доброкачественные:
• внутрипротоковая папиллярная муцинозная цистадеиома;
• муцинозная цистадеиома;
• серозная микрокистозная аденома;
• серозная олигокистозная плохо отграниченная аденома;
• солидная серозная аденома;
• цистаденомы, ассоциированные с синдромом Хиппеля — Ландау;
• ацинарноклеточная цистадеиома;
• доброкачественные нейроэндокринные опухоли с кистозным компонентом;
• кистозная тератома (дермоидная киста);
• эпидермоидная киста добавочной селезёнки;
• лимфоэпителиальные кисты.
— Пограничные:
• внутрипротоковая папиллярная пограничная муцинозная опухоль;
• муцинозная кистозная пограничная опухоль.
— Злокачественные:
• внутрипротоковая папиллярная муцинозная карцинома, инвазивная и неинвазивная;
• муцинозная цистаденокарцинома, инвазивная и неинвазивная;
• протоковая цистаденокарцинома;
• серозная цистаденокарцинома;
• ацинарноклеточная аденокарцинома;
• кистозная панкреатобластома;
• кистозно-солидная псевдопапиллярная опухоль;
• кистозные нейроэндокринные опухоли низкой степени злокачественности;
• вторичные (метастатические) эпителиальные кистозныс опухоли;
• редчайшие кистозные эпителиальные злокачественные опухоли (например, параганглиома).
• Неопластические неэпителиальные опухоли.
— Доброкачественные:
• кистозная лимфангиома;
• другие редчайшие неэпителиальные опухоли (например, шваннома с кистозным компонентом).
— Злокачественные (редчайшие неэпителиальные кистозные опухоли, например, цистосаркома).
• Ненеопластические эпителиальные опухоли:
— ретенционные кисты;
— муцинозные ненеопластические кисты;
— энтерогенные кисты;
— парадуоденальньте кисты;
— эндометриоидные кисты;
— врожденные кисты (например, внутрипанкреатическая киста общего жёлчного протока);
— кистозная гамартома.
• Ненеопластические неэпителиальные опухоли:
— псевдокисты;
— паразитарные кисты.
Поджелудочная железа представляет собой паренхиматозный орган длиной 15–16 см, расположенный ниже желудка, спереди от позвоночного столба и брюшного отдела аорты. В железе выделяют три отдела: головку, расположенную справа от средней линии и вплотную прилежащую к двенадцатиперстной кишке; хвост, находящийся слева и направляющийся к селезенке, и тело – часть железы между хвостом и головкой.
В поджелудочной железе выделяют две функциональные части: экзокринную и эндокринную. Наибольший объем занимает экзокринная часть, образованная клетками, продуцирующими панкреатический сок, содержащий пищеварительные ферменты. Сок выделяется в боковые протоки, открывающиеся в главный панкреатический проток, который, в свою очередь, открывается в просвет двенадцатиперстной кишки в области Фатерова сосочка, предварительно приняв в себя общий желчный проток.
К эндокринной части поджелудочной железы относятся небольшие скопления клеток, расположенные преимущественно в ее головке, т. н. островки Лангерганса. Эндокринные клетки поджелудочной железы продуцируют инсулин, глюкагон и соматостатин, попадающие в кровь и регулирующие обмен глюкозы и других сахаров.
Кисты, представляющие собой отграниченные скопления жидкости, могут формироваться в любом отделе железы. Истинные кисты не обусловлены воспалительным процессом и имеют выстилку, состоящую из клеток, продуцирующих жидкость. Часть этих кист имеет опухолевую природу, поэтому их обнаружение требует самого внимательного отношения со стороны хирургов и диагностов! Псевдокисты имеют воспалительную природу и не содержат специальной клеточной выстилки. В большинстве случаев их содержимым является панкреатический сок, т. к. кисты сообщаются с панкреатическими протоками. В некоторых случаях псевдокисты могут достигать нескольких сантиметров в размерах.
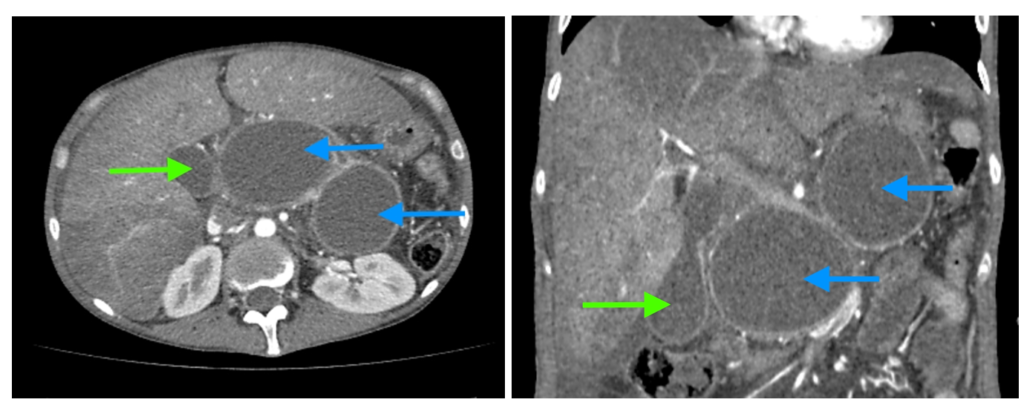
Как выглядят кисты поджелудочной железы? На компьютерных томограммах (КТ) у молодой женщины, злоупотребляющей алкоголем, с множественными эпизодами острого панкреатита в анамнезе, видны две большие псевдокисты (синие стрелки) головки, тела и хвоста поджелудочной железы, сдавливающие на окружающие ткани. Желчный пузырь (зеленая стрелка) увеличен из-за сдавления пузырного протока псевдокистой. Обратите также внимание на признаки алкогольного гепатита: увеличение печени и неравномерное накопление ею контраста, жидкость вблизи ее края.
Жидкостное содержимое кист может иметь различный характер. Так, псевдокисты содержат жидкость, богатую пищеварительными ферментами, например, амилазой. Муцинозные кисты содержат вязкую жидкость, содержащую большое количество белка, продуцируемую внутренней выстилкой кисты. Серозные кисты содержат менее вязкую жидкость и обычно не являются злокачественными.
Классификация кист поджелудочной железы:
Простая панкреатическая киста
Муцинозная цистаденома и цистаденокарцинома
Внутрипротоковая (интрадуктальная) папиллярная муцинозная опухоль ( IPMN )
Рак поджелудочной железы с кистозным компонентом
Кисты как проявления других заболевания: болезнь Гиппеля-Линдау, туберозный склероз, муковисцидоз
Клинические проявления кисты зависят от ее размера и расположения. Образования размером меньше двух сантиметров чаще всего протекают бессимптомно, в то время как кисты большего размера оказывают объемное воздействие на ближайшие структуры и приводят к появлению боли в животе и спине. В результате обструкции общего желчного протока кистой головки поджелудочной железы может возникнуть желтуха. При инфицировании кисты возникает лихорадка, озноб, признаки сепсиса. Редко кисты могут достигать огромных размеров, сдавливая двенадцатиперстную кишку или желудок, и приводя к возникновению непроходимости, проявляющейся болью в животе, рвотой. Кистозный рак может приводить к появлению боли вверху живота с иррадиацией в спину.
Серозная цистаденома: чаще всего является доброкачественной, возникает преимущественно у женщин среднего возраста, локализуется в теле или хвосте поджелудочной железы. Обычно имеет малые размеры и не приводит к появлению какой-либо симптоматики.
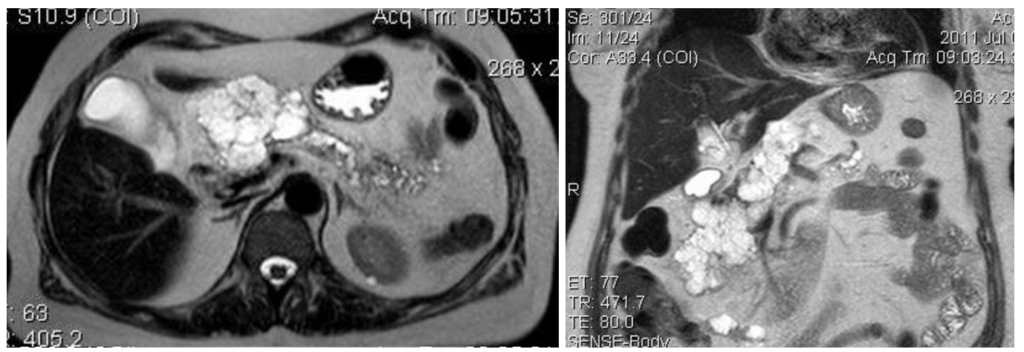
Муцинозная цистаденома: в 30% содержит рак, в остальных случаях рассматривается как предзлокачественное состояние. Так же, как и серозная цистаденома, чаще обнаруживается у женщин среднего возраста, имеет схожую локализацию.
Внутрипротоковая папиллярная муцинозная опухоль (ВПМО): кистозное образование, в котором часто обнаруживается рак, с высокой вероятностью озлокачествления. На момент установления диагноза в 45–65% случаев в ВПМО обнаруживается рак. Чаще всего ВПМО обнаруживаются у мужчин. Опухоль располагается в головке поджелудочной железы, вследствие чего чаще приводит к возникновению симптоматики, обусловленной обструкцией панкреатического и желчного протоков.
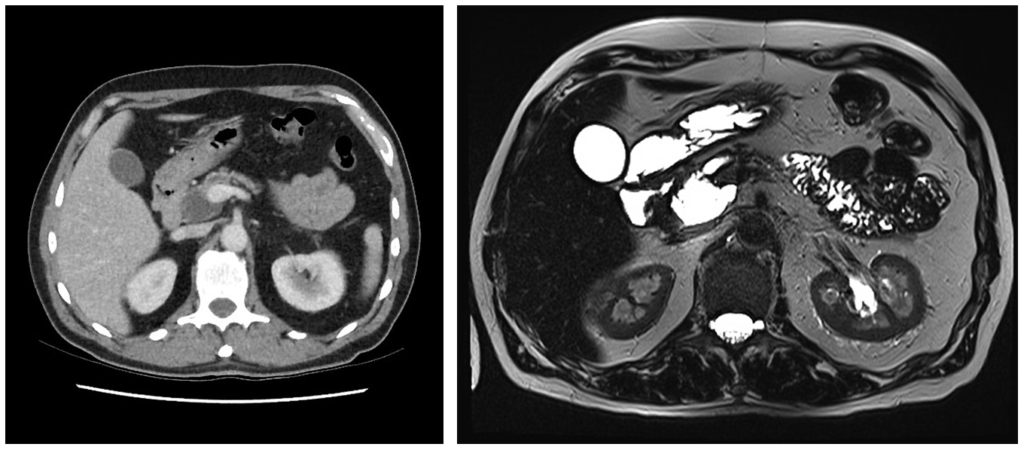
Солидная псевдопапиллярная опухоль: редкое новообразование поджелудочной железы, состоящее как из кистозного, так и солидного компонента, распространенное преимущественно среди молодых женщин с темной кожей, а также женщин азиатского происхождения. Может достигать больших размеров и озлокачествляться.
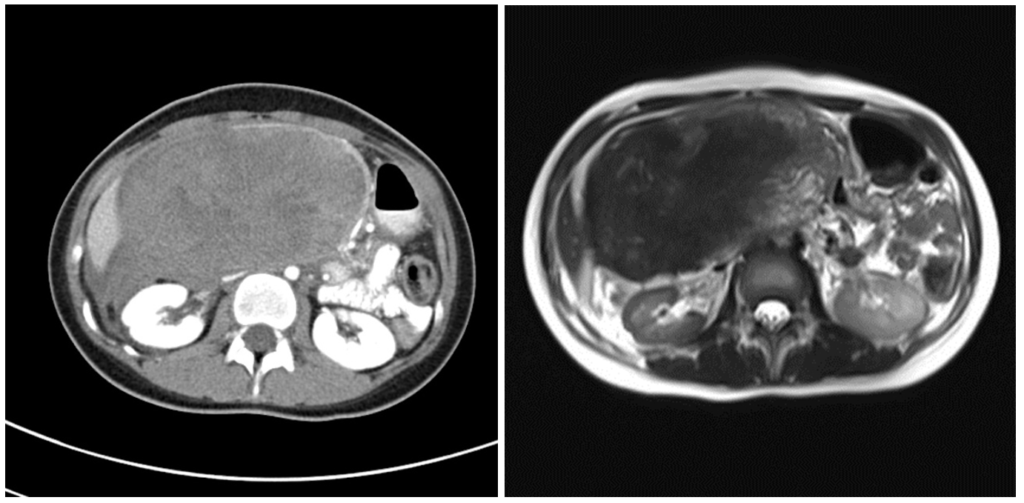
Псевдокисты являются следствием алкогольного, желчекаменного, травматического или постоперационного панкреатита. Содержимое псевдокисты представляет собой омертвевшую ткань железы, подвергшуюся разжижению, воспалительные клетки, а также пищеварительные ферменты в большом количестве, поскольку подавляющее число псевдокист сообщаются с панкреатическими протоками.
Основные методы диагностики кистозных образований — это УЗИ, КТ и МРТ. Поскольку большинство кист не приводит к появлению симптоматики, они часто являются случайной находкой при исследованиях, выполняемых по другому поводу.
КТ и МРТ брюшной полости позволяют наиболее точно обнаружить кистозное образование поджелудочной железы, а также охарактеризовать его структуру, обнаружив признаки, свидетельствующие об опухолевой природе и потенциальной злокачественности процесса. С помощью КТ и МРТ точно видны размеры образования, его границы и распространенность, вовлеченность сосудов, лимфатических узлов и окружающих органов.
Все большее распространение в дифференциальной диагностике вероятно доброкачественных, предраковых или злокачественных кист получает эндоскопическая ультрасонография. Во время процедуры гибкий эндоскоп с небольшим УЗ-датчиком проводится через рот, пищевод и желудок в двенадцатиперстнцю кишку, располагаясь в непосредственной близости к поджелудочной железе, печени и желчному пузырю. Под контролем эндоскопической ультрасонографии появляется возможность выполнить биопсию содержимого кисты с целью ее дальнейшего анализа на опухолевые клетки, амилазу, онкомаркеры. Высокий уровень ракового эмбрионального антигена и наличие клеток опухоли указывает на злокачественный характер кисты.
В большинстве случаев небольшие кисты не требуют никакого лечения, особенно если отсутствуют КТ- или МРТ-признаки их злокачественности. Подозрительные кисты подвергаются динамическому наблюдению с использованием УЗИ, КТ или МРТ; при увеличении размеров кисты и (или) изменении ее структуры выполняется аспирационная биопсия (под контролем ультрасонографии), а затем оперативное вмешательство. В настоящее время только операция позволяет добиться полного излечения. Оперативное лечение показано не только при злокачественных опухолях, но и в случае доброкачественных кист, обуславливающих выраженную симптоматику. Варианты оперативных вмешательств: резекция кисты, панкреатэктомия, панкреатодуоденэктомия (операция Уиппла), возможно, в сочетании с химиотерапией. Помните, что для проведения правильного лечения необходим точный диагноз, а поставить его помогает экспертная оценка результатов КТ и МРТ.
Опухоли поджелудочной железы – новообразования с различной степенью клеточной дифференцировки, исходящие из тканей эндокринной либо экзокринной части поджелудочной железы. Доброкачественные новообразования часто никак не проявляются до достижения больших размеров; злокачественные - характеризуются опухолевой интоксикацией, синдромом сдавления окружающих сосудов, нервов, органов. В диагностике используют выявление онкомаркеров, ультрасонографию поджелудочной железы и желчных путей, РХПГ, МРПХГ, МРТ, КТ, пункционную биопсию поджелудочной железы. Лечение хирургическое либо комбинированное (в сочетании с химио- и лучевой терапией).
- Классификация опухолей поджелудочной железы
- Симптомы опухолей поджелудочной железы
- Диагностика опухолей поджелудочной железы
- Лечение опухолей поджелудочной железы
- Прогноз и профилактика опухолей поджелудочной железы
- Цены на лечение
Общие сведения
Классификация опухолей поджелудочной железы
Все новообразования по своему происхождению подразделяются на доброкачественные (высокодифференцированные) и злокачественные (недифференцированные). Кроме того, опухоли поджелудочной железы классифицируют по локализации, гистологическому строению, функциональным нарушениям. Новообразование поджелудочной железы может быть расположено в головке, теле, хвосте, островках Лангерганса, протоках; либо же локализация опухолевого узла может быть не уточнена.
По гистологическому строению в 80% случаев опухоли поджелудочной железы имеют эпителиальное происхождение (из ацинарных и эндокринных клеток, протокового эпителия, неясного или смешанного генеза), источником могут служить неэпителиальные ткани, кровеносные и лимфатические сосуды, также новообразования могут иметь дизонтогенетическое и метастатическое происхождение.
Выделяют следующие виды опухолей поджелудочной железы эпителиального генеза: из ацинарных клеток (доброкачественные – аденомы, злокачественные – ацинарно-клеточный рак), эпителия протоков (доброкачественные – цистаденомы, злокачественные – аденокарцинома, скирр, плоскоклеточный и анапластический рак).
Эндокринные опухоли поджелудочной железы могут происходить из клеток островков Лангерганса (инсулиномы, гастриномы, випомы) или быть диффузными (карциноид). По степени дифференцировки клеток они могут быть высоко-, средне- и низкодифференцированными; также встречаются эндокринные опухоли смешанного и неясного генеза, мукокарциноиды, недифференцированные виды рака, опухолевидные состояния (гиперплазия и эктопия эндокринных клеток поджелудочной железы, синдром полиэндокринной неоплазии).
Функциональная классификация опухолей поджелудочной железы включает в себя следующие состояния: отсутствие нарушений; неопределенное функциональное состояние; нарушение функций поджелудочной железы: гипофункция, гиперфункция (гипогликемия и гипергиликемия, ахлоргидрия, диарея, синдром Золлингера-Эллисона на фоне гастриномы, синдром Вернера–Моррисона на фоне полиэндокринной неоплазии, гиперсекреция серотонина).
Реже всего встречаются доброкачественные, лимфоидные и неэпителиальные опухоли поджелудочной железы, цистаденокарциномы, плоскоклеточный и ацинарный рак – описаны единичные случаи этих новообразований. Гормонально активные опухоли обычно хорошо отграничены от здоровых тканей, составляют не более 0,3% всех новообразований поджелудочной железы, в трех случаях их четырех представлены инсулиномой. Определить клинически злокачественную природу гормонально активных новообразований можно только по наличию гематогенных метастазов (чаще всего печеночных). Злокачественные новообразования протоков составляют 90% опухолей поджелудочной железы и 80% - панкреатобилиарной зоны.
Симптомы опухолей поджелудочной железы
Большинство опухолей поджелудочной железы могут никак себя не проявлять долгие годы. Если же клиника новообразования появилась, в пользу доброкачественного генеза опухоли говорят следующие факты: отсутствие рака поджелудочной железы в анамнезе по родственной линии, отсутствие выраженной клиники заболевания и признаков опухолевой интоксикации, медленный рост новообразования.
Аденомы панкреатического происхождения не имеют клинических проявлений, часто случайно обнаруживаются на операции либо аутопсии. Цистаденомы и цистаденокарциномы могут достигать огромных размеров и за счет этого визуализироваться и пальпироваться через переднюю брюшную стенку. При этом клиническая картина длительное время отсутствует и появляется на поздних стадиях, когда опухоль начинает сдавливать холедох и панкреатический проток, кишечник, близлежащие сосуды и нервы.
Наиболее яркую клинику имеют гормонально активные опухоли: перманентно повышенный уровень инсулина при инсулиноме приводит к гипогликемии, гастринома выражается в развитии синдрома Золлингера-Эллисона (пептические язвы, значительная гиперсекреция желудочного сока, злокачественное течение заболевания); випомы проявляются синдромом Вернера–Моррисона (диарея, гипокалиемия, ахлоргидрия); карциноид - гиперсеротонинемией и карциноидным синдромом (приливы по типу менопаузальных, диарея, спазматические боли в животе, недостаточность клапанного аппарата правых отделов сердца).
Клиника злокачественных опухолей панкреатических протоков обычно появляется только на поздних стадиях заболевания, имеет как общие проявления, так и признаки поражения соседних органов. Общие симптомы связаны с опухолевой интоксикацией: боли в животе, иррадиирующие в спину, похудение, астения, анемия, отсутствие аппетита. Прорастание опухоли в окружающие органы и ткани манифестирует симптомами поражения этих органов (асцит при сдавлении сосудов, желтуха и экзокринная недостаточность поджелудочной железы при обтурации опухолью холедоха и общего желчного протока, симптомы поражения желудка и т. д.).
Диагностика опухолей поджелудочной железы
Для своевременной диагностики и точного определения типа опухоли поджелудочной железы требуется слаженная работа гастроэнтеролога, хирурга и врача-эндоскописта. Без использования современных способов визуализиции и химического типирования новообразований выявить опухоль поджелудочной железы практически невозможно. Следует помнить о том, что даже самые современные диагностические аппараты и методики не всегда способны дать ответ на вопрос о характере поражения органа, большое значение при диагностировании новообразований панкреатической зоны имеет и клинический опыт лечащего врача.
На поражение поджелудочной железы укажут такие исследования, как биохимический анализ крови, копрограмма, исследование секреции пищеварительных соков при эзофагогастродуоденоскопии. Следующим этапом будет назначение таких неинвазивных методов исследования, как гастрография и дуоденография, магнитно-резонансная панкреатохолангиография, магнитно-резонансная томография поджелудочной железы, компьютерная томография желчевыводящих путей. После выявления опухоли в тканях поджелудочной железы (размеры новообразования могут варьировать от 2 мм до 200 мм) производят определение в крови уровня гомонов и метаболитов (адреналин, норадреналин, серотонин, кортизол, гастрин, вазоактивный пептид, инсулин, глюкагон, панкреатический и С-пептид, соматостатин и др.) и онкомаркеров (СА19-9, СА 50, СА 242, СЕА).
Для уточнения характера поражения используются также и инвазивные методики: эндоскопическая ретроградная холангиопанкреатография; целиакография с взятием крови из панкреатических вен и определением в ней гормонов; чрескожная чреспеченочная холангиография; пункционная биопсия поджелудочной железы; лапароскопия. Огромное количество исследований, необходимых для выявления опухоли поджелудочной железы, говорит о том, что диагностика этого состояния является очень сложной, а единой схемы диагностического поиска на сегодняшний день еще не найдено.
Дифференцировать опухоли поджелудочной железы следует с хроническим панкреатитом, панкреатическими кистами, внеорганными забрюшинными опухолями и опухолями брыжейки кишечника, пенетрацией язвы желудка или ДПК, аневризмами крупных сосудов, эхинококкозом и цистицеркозом с поражением гепато-панреатической зоны.
Лечение опухолей поджелудочной железы
Лечение доброкачественных опухолей только хирургическое: дистальная резекция поджелудочной железы, резекция головки поджелудочной железы, панкреатодуоденальная резекция, энуклеация опухоли. После операции проводится обязательное гистологическое исследование для уточнения типа новообразования.
При злокачественных новообразованиях основные направления терапии выбираются, исходя из клинической ситуации. Если у пациента выявляется злокачественный карциноид либо гормонально активный рак, локализованный в головке панкреас, производится панкреатодуоденальная резекция с сохранением пилорического отдела желудка. При гастриномах часто осуществляется гастрэктомия, селективная ваготомия, панкреатодуоденальная резекция, однако ведущими гастроэнтерологами и хирургами по сей день ведутся споры об эффективности и целесообразности указанных оперативных пособий.
В комплексную терапию опухолей поджелудочной железы могут включать лучевую и полихимиотерапию (при высоком коэффициенте пролиферации, активном синтезе гормонов, малигнизации и метастазировании новообразования). Паллиативное лечение злокачественных новообразований преследует цель восстановления оттока желчи и панкреатических соков, устранение воспалительного процесса в желчных путях, улучшение качества жизни пациента. С паллиативной целью проводятся такие операции: наружное дренирование желчных протоков по Керру и по Холстеду, чрескожное транспеченочное дренирование желчных протоков, холецистэктомия, эндоскопическое бужирование опухолевой стриктуры внепеченочных желчных протоков, эндоскопическое стентирование холедоха и др.
Консервативная терапия доброкачественных нейроэндокринных опухолей с низким уровнем продукции гормонов, невыраженным проявлением эндокринной гиперсекреции включает в себя комбинацию сандостатина и омепразола. В лечении такой опухоли, как гастринома, активно используют комбинацию Н2-блокаторов гистаминовых рецепторов, холинолитиков и ингибиторов протонной помпы.
Прогноз при злокачественных опухолях поджелудочной железы крайне неблагоприятный, что связано с бессимптомным их течением и поздней диагностикой. Радикальное удаление опухоли возможно только у каждого десятого пациента, у каждого второго новообразование рецидивирует, а у 95% в течение первых 12 месяцев после операции обнаруживаются отдаленные метастазы. Комплексная терапия не намного улучшает показатели выживаемости: в течение пяти лет в живых остается не более 5% пациентов со злокачественными опухолями панкреатической зоны.
Прогноз при доброкачественных опухолях поджелудочной железы благоприятный – у девяти больных из десяти удается добиться полного излечения. Кроме того, доброкачественные новообразования этой локализации встречаются казуистически редко. Специфической профилактики опухолей поджелудочной железы не существует, однако соблюдение здорового образа жизни, правильное питание, достаточный отдых снижают вероятность формирования любых новообразований в организме.
Читайте также:

