Светлоклеточная карцинома шейки матки прогноз

Светлоклеточный рак составляет около 4% аденокарцином шейки матки. Чаще выявляется в постменопаузе, отмечены случаи заболевания у молодых женщин, принимавших диэтилстильбэстрол.
Макроскопически варьирует по размеру и форме от крупных узловых красноватых образований до небольших язвочек.
Микроскопически опухоль аналогична по строению светлоклеточному раку других локализаций (тело матки, яичники, влагалище). Выявляются папиллярные, тубулярные, кистозные и солидные структуры. Клетки имеют светлую или эозинофильную зернистую цитоплазму, часто по форме напоминают шляпки сапожных гвоздей, с укрупненными ядрами и скудным количеством цитоплазмы, пролабирующие в просвет кистозных или тубулярных структур. Светлоклеточный рак шейки матки и влагалища часто связан с вагинальным аденозом и цервикальной эктопией, иногда выявляется HPV высокого риска.
Составляет 2% всех случаев рака тела матки. Средний возраст пациенток 65-69 лет. Относится ко II патогенетическому типу рака эндометрия, имеет агрессивное течение. Отмечается высокая частота рецидивов.
Соматические мутации PTEN и ТР53 обнаруживают в 30-40% светлоклеточного рака, мутации PIK3CA — примерно в 20% случаев. Отмечается низкая частота мутаций KRAS и микросателлитная нестабильность — около 10-15%. Утрата экспрессии BAF250a без мутаций происходит в 26% случаев светлоклеточного рака.
Дифференциальный диагноз светлоклеточной аденокарциномы шейки матки
Дифференциальный диагноз следует проводить в первую очередь с секреторным и серозным раком эндометрия, а также с опухолью желточного мешка и феноменом Ариас-Стеллы.
Некоторые плоскоклеточные опухоли построены из светлых клеток, содержащих большое количество гликогена, не формирующих железы или тубулярные структуры. Светлоклеточный рак также необходимо дифференцировать с феноменом Ариас-Стеллы, микрожелезистой гиперплазией и незаращенными остатками мезонефроса.
Микрожелезистая гиперплазия представлена скоплениями мелких желез, выстланных одним слоем кубических клеток без признаков атипии, как правило, сопровождается плоскоклеточной метаплазией. Иногда встречаются участки светлых клеток, однако морфология ядер и низкая митотическая активность позволяют отличить ее от светлоклеточного рака.
Феномен Ариас-Стеллы возникает как при беременности (в т. ч. внематочной), так и при гестационной трофобластической болезни. Наблюдаются фокальное увеличение и гиперхромия ядер. Митозы отсутствуют. Цитоплазма содержит большие секреторные вакуоли и не имеет гранулярных эозинофильных включений, как при светлоклеточной аденокарциноме. Рядом с железами, в которых наблюдается феномен Ариас-Стеллы, часто обнаруживается децидуальная трансформация стромы шейки матки.
Незаращенные остатки мезонефроса, как правило, локализуются глубоко в латеральной стенке шейки матки ниже уровня эндоцервикальных желез. Они представлены множественными тубулярными структурами, концентрирующимися вокруг центрального протока. Не связаны с аденозом влагалища.
Серозная аденокарцинома может иметь участки, неотличимые от светлоклеточной, однако она редко солидизируется и формирует тубулокистозные структуры. В серозном раке почти не выявляются клетки со светлой цитоплазмой, если они есть, то в небольшом количестве.
Опухоли желточного мешка со светлыми клетками очень редко встречаются в матке, развиваясь преимущественно у молодых женщин (3-4-я декада жизни). При иммуногистохимическом исследовании в них выявляется α-фетопротеин и α-антитрипсин.
Прогноз светлоклеточной аденокарциномы шейки матки
Более 85% светлоклеточного рака обнаруживается на 1-11 стадии заболевания. Выживаемость пациентов с I стадией заболевания достигает 90%. Большинство рецидивов наблюдается в первые 3 года после лечения. 10-летняя выживаемость составляет 57%. Факторы, связанные с лучшим прогнозом: малый размер опухоли, старший возраст пациенток (> 19 лет), тубулокистозный вариант микроскопического строения.
Страница 1 из 4Здравствуйте, подскажите, пожалуйста, у мамы 52 года, постменорауза, появились выделения, сразу сделали узи, поставили гиперплазия эндометрия, мхо 23 мм, сделали выскабливание, и результат гистологии низкодифференцируемая аденокарцинома с некрозом. В онкодиспенсере, стекла пересмотрели, и результат гистологии еще хуже - светлоклеточная аденокарцинома с некрозом. Узи показало минимальное количество свободной жидкости за шейкой матки, отдаленных метастаз нет. Назначена операция. Подскажите, насколько опасна аденокарцинома? у мамы самочувствие хорошее, ест хорошо, ни худеет, слабости нет. Только есть боли в области крестца. Очень переживаю могут там быть уже метастазы? и нам так и не сказали стадию, какая может быть?
Здравствуйте. Светлоклеточная аденокарцинома, к сожалению, один из самых агрессивных вариантов рака. Стадия процесса будет установлена по итогам операции и гистологического исследования удаленного препарата. Потом на основе стадии спланируют дальнейшее лечение.
Спасибо, за ответ. Скажите, а что означает с некрозом? это тоже плохо? По узи отдаленных метастаз нет, легкие чистые, общий анализ крови - хороший. Получается, ни смотря на это, у мамы все равно плохой прогноз. Ответьте, пожалуйста, очень страшно. Еще нам сказали, что будет и облучение и химия. Я не очень понимаю, значит метастазы все таки могут быть.
Так как при светлоклеточном варианте высока вероятность метастазирования поэтому и проводится химиотерапия. Некроз обусловлен быстрым ростом опухоли - растущим клеткам не хватает питания.
Еще раз, спасибо, что отвечаете, на мои вопросы, потому что столько всего не понятного, мы даже не знаем стадию,врачи ничего говорят. Можно задать еще несколько вопросов по пунктам:
1. неужели общий анализ крови ничего не показывает, я читала, что гемоглобин понижается при онкологии.?
2. можно ли увидеть метастазы на узи?
3. почему болит крестец, это значит, что там могут быть метастазы?
4. еще у мамы большой живот, вырос уже 5 лет назад, получается, что онкология давно? и боли в поясницы тоже давно.
5. были в вашей практике случаи излечения при светлоклеточной аденокарциномы?
По пунктам:
1. Как правило, гемоглобин понижается при запущенных процессах
2. Можно. Но ревизия во время операции более достоверна
3. Не обязательно. Чаще это остеохондроз
4. Все зависит от причины увеличения живота, но, как правило, светлоклеточные раки текут достаточно быстро и прожить 5 лет без лечения маловероятно.
5. Да
Спасибо, Вам, большое, что ответили на мои вопросы.
Алексей Михайлович, здравствуйте, хотела вам задать еще несколько вопросов. Маме , у нее рак матки, светлоклеточочная аденокарцинома, 25.01.2017 сделали операцию, все удалили, и сальник и лимфоузлы, и шейку матку.
1. Почему удалили шейку, если по цитологии было все чисто?
2. Скажите, если в лимфоузлах, которые взяли на гистологию, будут метастазы, то какие у нее шансы на жизнь,это же 3 стадия означает?
3. И я читала в интернете, что химия и лучевая не очень действуете на светлоклеточную аденокарциному.
3. может ли после проведения новый гистологии, быть уже не светлоклеточная, а какая нибудь другая аденокарцинома?
4. Можно на операции не увидеть метастазы в кости?
Извините, что задаю так много вопросов, просто очень страшно за маму.
По пунктам:
1) радикальный объём операции при раке эндометрия любого типа и стадии подразумевает удаление матки вместе с шейкой и маточными трубами.
2. Все Будет зависеть от количества и расположения этих метастазов.
3. Да, но эффект от комплексного лечения все равно больше, чем только от операции. По итогам операции может измениться гистотип опухоли, так как патоморфологи получат больше неизмененногоматериала для исследования, а так же смогут провести иммуногистохимическое исследование.
4. При операции невозможно диагностировать метастазы в кости, если только это не врастание из вне, например, из подвздошных лимфоузлов.
Скажите, пожалуйста, а анализ крови показывает изменение, если в лимфоузлах метастазы есть? Например, лейкоциты, лимфоциты, соэ, гемоглобин что ни будь покажет. Гистология этих лимфоузлов, будут делать 7 дней, хотелось бы хоть какой-то информации.
Нет, в анализе крови изменений при метастазах в лимфоузлах не будет до момента их распада.
понятно, остается ждать гистологии. спасибо, что отвечаете на мои вопросы.
Здравствуйте, пришла гистология, у мамы светлоклеточная низкодифференцируемая аденокарцинома тела матки, стадия 1б, метастаз в лимфоузлы нет, отдаленных тоже нет. Врач говорит, что будет проводится лучевая терапия, а химия под вопросом, будет решать консилиум врачей. Подскажите, пожалуйста:
1. нужно ли делать химию?
2. какие у мамы прогнозы, если будет проведена лучевая и химия терапия?
Согласно рекомендациям RUSSCO 2016 года при светлоклеточном раке эндометрия показана лучевая терапия в сочетании с химиотерапией. Так что если для химиотерапии отсутствуют противопоказания, на мой взгляд, провести Ее стоит.
Это снизит вероятность рецидива (особенно отдаленных метастазов).
Спасибо за ответ
Здравствуйте, маму выписали после операции, и в выписке написано "светлоклеточная аденокарцинома с участками папилярного строения, с инвазией в миометрий до 1/2, G 3". Подскажите, что означает папилярного строения? Я читала, что есть еще серозно папилярный рак матки. Поэтому не совсем понятно, получается у мамы светлоклеточный и серозно папилярный? И еще маме назначили лучевую и 3 курса химии? Какой прогноз при данном гистологическим типе и проведение данного лечения?
В Вашем случае наибольшее значение имеет на наличие сосочков у опухоли (папиллярный вариант), а её светлоклеточный тип и низкая дифференцировка, так как это является неблагоприятными прогностическими факторами. Химиолучевая терапия снизит вероятность рецидива болезни, но риск этого все равно останется достаточно высоким.
Извините, что задаю столько вопросов,получается, что при светлоклеточном раке, независимо от стадии, шансов на излечение нет? И как быстро бывает рецидивы?
Возникает карцинома матки в результате воздействия на организм человека различных канцерогенных факторов, которые способствуют мутации клеток. Чаще всего к таким причинам относят отсутствие родов и половые инфекции. В начале заболевание протекает полностью бессимптомно, а позже появляется боль, кровотечения и белые выделения из матки. Живот может увеличиваться в размерах и быть асимметричным.
Чаще всего раком матки болеют женщины в период менопаузы, что связано с гормональным дисбалансом.
Причины развития
Спровоцировать карциному или рак шейки матки может воздействие на организм человека таких факторов:
- гормональный дисбаланс;
- частые стрессы;
- переутомление;
- вредные привычки;
- неправильное питание;
- отсутствие родов;
- перенесенные аборты;
- оперативные вмешательства;
- заражение вирусом папилломы человека;
- ожирение;
- присутствие венерических инфекций;
- сахарный диабет;
- гипертоническая болезнь;
- ВИЧ-статус;
- прием таблетированных контрацептивов;
- эрозии и язвы на половых органах;
- лейкоплакия;
- наследственная предрасположенность.
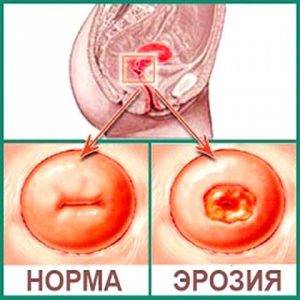
Эрозия шейки матки, под влиянием различных факторов, может быть предшественником онкологии.
Все эти факторы могут спровоцировать патологическую мутацию клеток, вследствие чего они начинают бесконтрольно делиться и больше не способны выполнять свои функции. Развитию рака Ин Ситу или злокачественному процессу, который не выходит за пределы наружной слизистой оболочки, часто предшествуют специфические заболевания, такие как эрозии, язвы или папилломы. Дольковая карцинома является результатом разрастания атипичных клеток вглубь органа.
Основные симптомы
Светлоклеточная карцинома шейки матки или ее тела вызывает развитие у пациента таких клинических признаков:
- спонтанные маточные кровотечения;
- появление крови после физической нагрузки или полового контакта;
- кровотечения в период менопаузы;
- выделения из матки белого цвета;
- сильные боли внизу живота;
- тошнота и рвота;
- похудение;
- потеря аппетита;
- повышение температуры тела;
- увеличение размеров живота.
Поверхностный рак или In Situ протекает полностью бессимптомно и обнаружить его возможно только при гинекологическом осмотре. При прорастании новообразования в нервные волокна возникает ноющая и давящая боль внизу живота, после появляются кровавые выделения, что не связаны с менструальным циклом. Характерным является также общее истощение организма и увеличение размеров регионарных лимфатических узлов.
Диагностика
Заподозрить, что у пациентки карцинома шейки матки, можно по присутствию у нее характерных для этого заболевания симптомов. Для подтверждения диагноза рекомендуется провести гинекологическое исследование и взять соскоб с шейки. А также важно сделать ультразвуковую диагностику и при необходимости магнитно-резонансную и компьютерную томографию. С их помощью удается визуализировать новообразование. Чтобы выбрать правильную тактику лечения, нужно сделать биопсию опухоли с последующей гистологической и цитологической диагностикой.
Лечение патологии
Терапия при карциноме матки включает применение лучевой или химиотерапии после выполнения оперативного вмешательства с иссечением новообразования в пределах здоровых тканей. Если женщина находится в менопаузе, то рекомендуется удаление органа вместе с яичниками и маточными трубами. А также показано удаление регионарных лимфатических узлов. После этого проводится лучевая терапия, которая заключается в облучении послеоперационного места прицельно высокоактивными рентгеновскими лучами. Важно применение симптоматического лечения с достаточным обезболиванием. Рекомендуются противорвотные и противотошнотные средства, а также дезинтоксикационная терапия.
При раке, не проникающем за пределы слизистой оболочки, возможно лазерное прижигание или воздействие жидкого азота без проведения инвазивного оперативного лечения.
Выживаемость и прогноз
Светлоклеточная карцинома матки является агрессивным раковым новообразованием. То, сколько человек проживет после ее обнаружения, зависит от того, на какой стадии заболевание было обнаружено. Если атипичные клетки находятся только на части слизистой органа и не прорастают вглубь, то заболевание имеет практически 100% выживаемость. После формирования метастазов в другие органы прогноз для жизни является неблагоприятным и составляет 20% пятилетней выживаемости.

- Что это такое
- Виды и стадии
- Симптомы
- Лечение
- Прогноз
Что это такое
Цервикальный рак – это третье по распространенности злокачественное новообразование женских органов. Первые 2 места занимают опухоли молочной железы и эндометрия соответственно.
Каждый год карциномой шейки матки заболевают почти полмиллиона женщин во всем мире, из них 12000 проживают на территории РФ. Диагностика карцином не представляет сложности, так как они располагаются в зоне визуального доступа – на наружной части матки. Тем не менее, в 40 – 42% случаев их выявляют на последних стадиях.
При условии своевременного обнаружения шансы на полное выздоровление составляют около 90%. Более того, благодаря современным методам лечения удается сохранить не только детородные органы, но и фертильность, то есть женщина вполне способна зачать и выносить ребенка.
Установлено, что важнейшую роль в развитии рака играет вирус папилломы человека – ВПЧ. Он передается половым путем даже через презерватив, поскольку имеет небольшие размеры и легко проникает сквозь латексные микроотверстия. ВПЧ может также передаваться с любой зараженной части тела – в частности, с кожных покровов и слизистых оболочек.
На начальных стадиях карциномы чаще всего никаких симптомов нет. Поэтому очень важно регулярно проходить профилактические осмотры у гинеколога.
Опасность вируса папилломы в том, что его гены встраиваются в ДНК эпителиальных клеток и нарушают их функцию. Последние перестают созревать, роль эпителия как защитного барьера существенно снижается. Однако переродившиеся клетки начинают активно делиться и постепенно образуют небольшую опухоль. Именно так развивается рак шейки матки – путем неконтролируемого деления патологических клеток, получивших возможность стремительно размножаться.
К определенному моменту опухоли не хватает места на участке ее локализации, и она начинает прорастать сквозь ткани, практически не встречая сопротивления со стороны органов, лимфоузлов и сосудов. Это и отличает раковые клетки от нормальных – опухоль растет несравненно быстрее любой другой структуры. Клеточные элементы здоровых органов множатся строго дозировано, и молодые клетки вырабатываются в строгом соответствии с количеством отмерших.
К факторам повышенного риска развития рака цервикса относятся:
- половая жизнь, начатая в раннем юном возрасте, частая смена партнеров;
- заболевания, передающиеся половым путем;
- СПИД и ВИЧ-инфекция;
- лечение гормональными препаратами и прием контрацептивов в течение 5 лет и больше;
- возраст старше 40 лет;
- ожирение;
- гиповитаминоз витаминов А и С;
- множественные роды и неоднократное прерывание беременности;
- гинекологические патологии – кондиломы, полипы, эрозия, лейкоплакия, цервицит и др.
Виды и стадии
По гистологическим признакам рак цервикса бывает плоскоклеточный и железистый - аденокарцинома. Первый тип встречается особенно часто, примерно в 91% всех случаев злокачественного поражения шеечного канала. Плоскоклеточная форма образуется из клеток поверхностного эпителия внешней части цервикса.
Под действием различных факторов, приведенных в предыдущем разделе, плоскоэпителиальные клетки травмируются и воспаляются. Это меняет структуру ДНК, отвечающую за передачу генной информации новым клеткам. Поэтому в результате деления рождается не нормальная, здоровая клетка, выполняющая функции плоского эпителия, а незрелая раковая. Она может лишь бесконтрольно делиться, увеличивая число злокачественных клеток.
Карцинома является самым распространенным видом рака, способным поражать не только кожные покровы, но и легкие, кишечник и молочные железы.
Данный тип рака протекает в три стадии:
- Низкодифференцированная опухоль, мягкая и рыхлая, она активно растет и представляет собой незрелую форму рака. Ее клетки имеют особую, веретенообразную конфигурацию, свойственную саркоме.
- Неороговевающая опухоль. Образована недифференцированными клетками и характеризуется наибольшей агрессивностью. Она быстро растет и склонна к раннему метастазированию. Особенность неороговевающей карциномы в том, что ее клетки не продуцируют твердых роговых веществ и не накапливают кератин, поэтому на ее поверхности нет характерной желтоватой корочки.
- Ороговевающая опухоль. На этой стадии рак распространяется на нижнюю треть влагалища и стенку малого таза, становится причиной расширения почечной лоханки или нефункционирующей почки.
Согласно данным ВОЗ, треть случаев рака развивается по вине самого человека вследствие неправильного образа жизни и вредных привычек.
На следующей стадии микрокарцинома начинает прорастать за пределы базальной мембраны. При глубине прорастания до 5 мм возникает микроинвазивная опухоль с диаметром не больше 7 мм. Увидеть ее невооруженным глазом невозможно, для выявления необходимо проведение кольпоскопии или цервикоскопии.
Микроинвазивный рак почти не проявляется клинически и зачастую диагностируется во время планового осмотра.
Постепенно опухоль прогрессирует и становится инвазивной. Количество атипичных клеток быстро растет, при вовлечении в патологический процесс соседних органов работа последних может нарушаться.
Симптомы
Типичным признаком развития злокачественного процесса в области матки являются кровотечения различной интенсивности. Они могут появляться в промежутках между менструациями, после полового акта и даже в постменопаузальном периоде, когда критические дни уже сошли на нет. Женщина может также замечать кровянистые выделения после спринцевания, гинекологического осмотра. Зачастую карцинома шейки матки проявляется меноррагиями – обильными менструациями.
Клиническая картина карцином напрямую зависит от степени инвазии. Если инвазивная опухоль дала метастазы в лимфатические узлы малого таза и сдавливает вены нижних конечностей, появляется отечность на ногах и гениталиях. Симптомом метастазирования в кишечник и мочевой пузырь может быть расстройство мочеиспускания и дефекации.
Лечение
Лечить карциному цервикса можно консервативно и хирургически. Выбор методики зависит от нескольких факторов – стадии болезни, локализации и распространенности злокачественного процесса, возраста и общего состояния здоровья женщины.
В хирургическом лечении может применяться органосохраняющая либо радикальная тактика. В первом случае, когда опухоль еще не проникла в глубокие слои маточной стенки, проводится обширная конизация, электроэксцизия или высокая ампутация шейки матки.
В ходе радикальных вмешательств возможно:
- удаление матки с одновременной транспозицией яичников в боковые каналы брюшной полости или овариэктомией;
- иссечение матки вместе с придатками, фаллопиевой трубой и регионарными лимфоузлами;
- гистерэктомия с частичной резекцией влагалища и парацеврикальных тканей.
Прогноз
Своевременная терапия карциномы обеспечивает пятилетнюю выживаемость у 8–9 пациенток из 10. При второй стадии выживаемость в течение 5 лет составляет уже порядка 60%, при третьей – 35%, при четвертой – 10%. После проведения радикальной операции, адъювантной или неоадъювантной терапии способность к деторождению утрачивается. Таким образом, чем выше стадия рака, тем меньше вероятность благоприятного прогноза.
Аденокарцинома матки — онкологическое заболевание женских внутренних половых органов. Данная опухоль развивается из секреторного эпителия слизистой оболочки тела матки. Именно этот вид рака считается наиболее распространенным среди данной локализации.
- Этиология
- Клиническая картина
- Классификация
- Стадии
- Диагностика
- Лечение
- Медицинское наблюдение после лечения
- Прогноз
Этиология
К основным факторам, которые способны вызвать развитие данной опухоли, относят:
- Повышенное содержание эстрогенов в крови (гиперэстрогения).
- Отсутствие родов.
- Прием некоторых лекарственных препаратов (например, тамоксифен).
- Ранняя менархе (первая менструация).
- Позднее наступление климактерического периода.
- Возраст более 55 лет.
В большинстве случаев аденокарцинома матки не связана с наследственной предрасположенностью, так как среди близких родственников пациенток не выявляется данный вид злокачественной опухоли. Генетический фактор становится причиной заболевания лишь в 5% случаев. Наиболее часто встречается синдром Линча — генетически обусловленное состояние, которое включает в себя опухолевое поражение толстой кишки, матки, яичников, поджелудочной железы и головного мозга.
Клиническая картина
Основными симптомами аденокарциномы матки является аномальное маточное кровотечение и нарушение менструального цикла. У пациенток репродуктивного возраста наблюдается увеличение объема теряемой крови, повышение длительности менструации, сокращение продолжительности или нерегулярные промежутки времени между менструальными кровотечениями. Для женщин климактерического периода характерны цикличные или нецикличные кровотечения из половых путей.
Также следует помнить, что аденокарцинома эндометрия матки, как и другие онкологические заболевания, может протекать бессимптомно, особенно на начальной стадии развития. Если опухоль достигает больших размеров, пациентка может испытывать боли внизу живота. Аденокарцинома матки может сдавливать или вызывать метастатические поражения соседних органов — прямой кишки и мочевого пузыря, за счет чего может возникать нарушение мочеиспускания и акта дефекации. Эти процессы могут сопровождаться болевым синдромом. При наличии метастазов в лимфатических узлах, наблюдается их увеличение. В некоторых случаях развивается односторонний отек нижней конечности из-за нарушения оттока лимфатической жидкости.
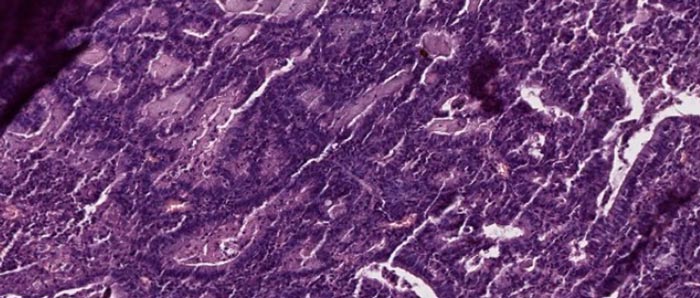
Классификация
Аденокарцинома матки делится на несколько видов, в зависимости от той или иной характеристики. Очень важно правильно классифицировать и определить тип опухоли, так как от этого зависит выбор лечения пациентки и прогноз заболевания.
В зависимости от направленности роста аденокарциномы матки различают экзофитную форму — разрастание опухоли в полость матки и эндофитную — характеризуется ростом вглубь просвета органа.
Исходя из строения тканей опухоли, выделяют несколько форм аденокарциномы матки:
- Эндометриоидная.
- Серозная.
- Смешанная.
- Муцинозная.
Также существует классификация, основанная на степени дифференцировки клеток, из которых состоит опухоль. По этому признаку выделяют три варианта аденокарциномы: G1 — высокодифференцированная, G2 — умереннодифференцированная, G3 — низкодифференцированная. Чем меньше зрелость клеток, образующих аденокарциному матки, тем выше степень ее агрессивности.
Стадии
Стадия аденокарциномы матки определяется по системе TNM или FIGO. Они учитывают характеристики первичной опухоли, наличие или отсутствие метастазов в регионарных лимфоузлах и отдаленных органах. На основании этих классификаций выделяют 4 стадии аденокарциномы матки. Их важно определить для того, чтобы составить оптимальный план лечения. С этой задачей врачу помогают справиться различные методы исследований.
Диагностика
Для уточнения стадии аденокарциномы матки и общего состояния пациентки может потребоваться проведение следующих диагностических мероприятий:
- Гинекологический осмотр пациентки.
- Раздельное диагностическое маточное выскабливание или аспирационная биопсия. Лабораторное исследование полученного материала позволяется подтвердить диагноз, определить гистологический тип и степень дифференцировки опухоли.
- Общий анализ крови, мочи, коагулограмма (АЧТВ, ПТВ, фибриноген, D-димеры), биохимический анализ крови (общий белок, глюкоза, билирубин, мочевина).
- Электрокардиография.
- Рентген грудной клетки.
- УЗИ органов малого таза, брюшной полости и забрюшинного пространства. Предоставляет врачу информацию о локализации, размере и форме опухоли.
- Определение концентрации СА-125 в крови.
- Кольпоскопия.
- Цистоскопия.
- Ректороманоскопия.
- Экскреторная урография.
- Рентгенологическое исследование костей.
- Консультации узких специалистов — терапевта, эндокринолога, уролога и других по показаниям.
Точный план обследования составляется индивидуально. При необходимости, объем исследований может быть уменьшен или увеличен. Дополнительно врач может назначить КТ, МРТ органов малого таза, ПЭТ-КТ, ЭХО—кардиографию, УЗДГ нижних вен и др.
Лечение
В лечении аденокарциномы матки используются несколько методов, выбор которых зависит от стадии и особенностей течения заболевания у конкретного пациента. При этом главную роль играет именно оперативное вмешательство. Однако провести его удается не всегда.
Если аденокарцинома выявлена на первой стадии, то назначается хирургическое вмешательство в объеме гистерэктомии с удалением придатков матки (маточных труб и яичников). В случае обнаружения метастазов в яичниках, рекомендуется удалять большой сальник. По показаниям также могут быть удалены тазовые и поясничные лимфатические узлы, так как в них могут находиться вторичные опухолевые очаги. Во время операции рекомендуется провести смыв брюшной полости. Данная процедура носит диагностический характер. Наличие или отсутствие клеток дает врачу возможность оценить распространенность опухолевого процесса. В послеоперационном периоде в случае необходимости может быть назначена химиотерапия — применение специальных цитостатических препаратов, которые блокируют деление клеток, нарушая, таким образом, развитие опухоли и метастазов. После проведенного лечения, за пациентом устанавливается регулярное наблюдение.
На второй стадии аденокарцинома эндометрия матки требует более радикального лечения. Во время хирургического вмешательства удаляется матка, придатки, тазовые и поясничные лимфатические узлы. В некоторых случаях также резецируется параметрий (клетчатка, окружающая орган). После проведения операции обязательно назначается лучевая терапия, иногда в комбинации с цитостатиками.
На третьей стадии аденокарциномы матки лечение начинается с лучевой терапии. Датчик могут вводить в половые органы (такое облучение называется внутриполостным или контактным) либо располагают на расстоянии от пациентки (дистанционное облучение). Продолжительность лучевой терапии зависит от размера опухоли и ее локализации. Затем проводится радикальная гистерэктомия, удаление тазовых и поясничных узлов, сальника. В послеоперационном периоде назначают лучевую терапию или химиотерапию. Наиболее результативной признана схема лечения, при которой данные консервативные методы последовательно чередуются друг с другом. Вначале пациентка получает лучевую терапию, затем переходит на цитостатическое лечение и снова возвращается к лучевой терапии.
На четвертой стадии аденокарциномы матки лечение носит паллиативный характер. Используется несколько видов хирургических вмешательств. Например, если опухоль проросла в мочевой пузырь и/или прямую кишку, но при этом отсутствуют метастазы в тазовой клетчатке и общее состояние пациентки относительно удовлетворительное, производится экзентерация (полное удаление) органов таза. В других случаях операции направлены на максимальное удаление опухолевой ткани. Это позволяет улучшить состояние пациентки и снизить степень выраженности симптомов. В послеоперационном периоде используются различные схемы лучевой и цитостатической терапии.
Медицинское наблюдение после лечения
После проведения лечения, пациентке необходимо регулярное медицинское наблюдение. В течение первых трех лет каждые три месяца необходимо проходить гинекологический осмотр и сдавать мазки на цитологию. В течение последующих двух лет данные исследования проводятся два раза в год. Затем пожизненно один раз в год. Также следует ежегодно проводить рентгенографию органов грудной клетки, чтобы исключить метастазирование в легкие.
Если в процессе диагностики аденокарциномы матки была обнаружена повышенная концентрация маркера CA-125, то после проведения операции необходимо контролировать его уровень при каждом посещении врача по описанному выше плану. Увеличение концентрации СА-125 может свидетельствовать о рецидиве заболевания. Если у женщины появляются жалобы, то следует выполнить ультразвуковое исследование или КТ малого таза и брюшной полости. Не реже одного раза в год следует проводить осмотр молочных желез.
Прогноз
Прогноз при аденокарциноме матки, в первую очередь, определяется ее стадией. Ранняя диагностика и своевременное лечение сопровождается более высокой выживаемостью пациентов и более редкими рецидивами. Более поздние стадии, соответственно, имеют менее благоприятный прогноз. К другим отрицательным прогностическим факторам относят:
- Аденокарцинома матки с низкодифференцированными (незрелыми) клетками.
- Малое число рецепторов к эстрогену и/или прогестерону на опухолевых клетках.
- Анеуплоидия опухоли. То есть изменение нормального числа хромосом в ее клетках.
- Опухолевое поражение более половины стенки матки.
- Метастазы в яичниках и лимфатических узлах.
- Выявление опухолевых клеток в смывах с брюшной полости.
- Большой размер опухоли.
- Распространение опухоли на шейку матки.
- Возраст пациентки более 60 лет.
Поскольку имеется тесная связь между стадией и прогнозом заболевания, женщинам необходимо проходить регулярные гинекологические осмотры и исследования. При первых признаках, сигнализирующих о нарушениях в работе половой системы, следует обратиться к доктору для проведения тщательного обследования. Данные мероприятия позволяют своевременно диагностировать аденокарциному матки и провести эффективное лечение.
Читайте также:

