Киста водянка у женщин
Кистому яичника очень часто называют водянкой. Этот тип опухоли является самым распространённым видом доброкачественных опухолей на сегодняшний день. Кистома яичника отличается от других опухолей неимоверно быстрым ростом.
За короткое время её размер может увеличиться в несколько раз. Доброкачественная опухоль подобного типа всегда имеют ножку, на которой и располагается тело опухоли. Через ножку проходят основная масса сосуды питающих опухоль. Так же через неё проходят нервные окончания и лимфатические сосуды.
Основной причиной появления водянки яичника, по словам медиков, является нарушение кровообращения в области яичника. Кистома является ничем иным как опухолью с полостью, разделённой на несколько отделов, каждый из которых заполнен жидкостью. Быстрый рост опухоли связан с постоянным делением клеток её образующих. Быстрый рост — это свойство всех раковых опухолей, но в данном случае кистома яичника является исключением из правила.
Серозоцеле
Серозоцеле яичника, это ещё одна форма патологии яичников. Серозоцеле отличается от кисты тем, что серозная жидкость скапливается промежутке между оболочками. С данной проблемой чаще всего приходится сталкиваться женщинам, перенёсшим оперативное вмешательство на яичниках и близлежащих органах.
Причиной выпотевания жидкости в яичнике может стать воспаление маточных придатков. Серозоцеле яичника является последствием этого заболевания. Симптоматика, характерная для развития данной патологии, очень похожа на ту, что будет наблюдаться при росте кистомы яичника. Те же самые боли внизу живота.
Отличить одну патологию от другой можно только путём проведения обследования, а именно УЗИ органов малого таза. При пальпации будет видна только припухлость, дифференцировать которую поможет ультразвуковая диагностика. Более точный ответ на вопрос, с новообразованием какого типа мы имеем дело, может МРТ. Возможности этого метода обследования более широки, чем при УЗИ.
Если и после проведения данных обследований у врачей остаются сомнения, которые не позволяют точно указать тип опухоли, проводится пунктуационная биопсия новообразования. Полученная из опухоли жидкость отправляется на обследование. В отличии от кистомы, у серозоцеле в жидкости нет клеток или они единичны.
Симптомы
Симптомы, с которыми приходится столкнуться лечащим врачам при наблюдении за пациенткой с подобным диагнозом, зависят от размера опухоли. Во-первых, при больших размерах кистомы всегда изменяется размер живота. Большая по размеру опухоль способна оказывать влияние на близлежащие органы.
К примеру, при сдавливании мочеиспускательного канала возникают проблемы с оттоком мочи. Из-за кистомы появляются отёки на ногах. В работе кишечника так же наблюдаются изменения. Они проявляются частыми запорами, или наоборот, поносами.
По идее, при наличии такого расстройства должно наблюдаться нарушение менструального цикла. Так оно и происходит, но только в том случае если размеры кистомы достаточно велики. О том, что у неё водянка яичника, женщина узнаёт на приёме у врача.
Причиной для обращения часто становятся проблемы с мочеиспусканием, так как растущая опухоль с каждым днём всё больше давит на мочевой пузырь. Но существует опасность намного более серьёзная, чем просто ускоренный рост новообразования. При определённом стечение обстоятельств может произойти разрыв кистомы.
К такому результату могут привести усиленные физические нагрузки, травмы живота. Нарушение целостности кистомы может произойти при неаккуратном осмотре пациентки врачом. Неосторожное обращение с инструментами во время осмотра может привести к нарушению целостности тела кисты. Единственным способом избежать тяжёлых осложнений в этом случае будет проведение немедленной хирургической операции.
Причины
Стоит внимательнее рассмотреть причины появления кистомы яичника. Рост доброкачественного образования может стимулировать нарушение гормонального баланса в организме. Помимо этого, врачи указывают на возможность передачи склонности к образованию кистомы яичника по наследству.
Очень часто появление кистомы связывают с наличием в организме вируса герпеса второго типа, или не менее опасного для человека вируса папилломы человека. Оба эти возбудителя способны влиять на развитие клеток через изменение заложенной в них природой программы.
Помимо названных причин, вызвать рост кистомы может отсутствие половой жизни, любые типы нарушений менструального цикла. Риск роста кистомы намного повышается во время климактерических изменений в организме.
К такому же результату могут привести инфекции половых путей, избыточный вес, курение, алкоголь. Любая операция, затрагивающая яичники, способна вызвать рост опухоли. Частые аборты не проходят бесследно для здоровья женщины. Рост кистомы может стать их последствием.
Окончательный диагноз устанавливается на основании данных визуального осмотра и по результатам проведённых специальных обследований. Очень важно для установления полной клинической картины развития заболевания провести подробный сбор анамнеза. Так как точно установление причины роста кистомы позволит избежать рецидива заболевания в будущем.
Лечение
При обнаружении водянки яичника, очень важно сразу начать лечение. На начальных этапах её роста, пока размеры новообразования не так и велики, сделать это можно консервативным способом, не прибегая к оперативному вмешательству.
Лечением любых новообразований в области яичников должен заниматься врач. В первую очередь опухоли яичников опасны тем, что они могут быть не только доброкачественными, но и раковыми. В этом случае самолечение может привести к печальным последствиям.
Лечение каждого типа опухолей яичника имеет свои нюансы, связанные с особенностями её строения. В зависимости от тяжести заболевания, врач принимает решение, будет ли лечение проходить в условиях стационара, или помощь женщине можно оказать амбулаторно.
Все хирургические вмешательства проходят в условиях стационара. Удаление кистомы яичника мало чем отличается о удаления любого другого доброкачественного новообразования. Удаляется тело опухоли вместе с ножкой, а участок где находилась кистома прижигается.
Жидкостное образование в яичнике с кровотоком может лечиться и консервативно, в этом случае предусматривается приём гормональных препаратов, которые могут заставить опухоль рассосаться. На большую опухоль повлиять радикально они не смогут. В этом случае лечение только одно -удаление.
Серозоцеле можно устранить путём удаления скопившейся серозной жидкости. Пункция проводится в том случае, если размеры образования достаточно велики. При небольшом размере серозоцеле за ним ведётся наблюдение. Для этого раз в полгода проводится ультразвуковое обследование органов малого таза. При проведении пункции из яичника убирается скопившаяся жидкость и его размеры уменьшаются, как и уменьшается давление на близлежащие ткани.
Если обратиться к специалистам в области народной медицины, то они смогут предложить свои способы лечения новообразований яичников. Но все эти способы должны быть применены совместно с официальным лечением и после разрешения лечащего врача. Необходимо помнить, что все сборы и настои — это дополнительное лечение, но никак не основное.
Водянку яичника народная медицина предлагает лечить листьями лопуха. Для этого их необходимо промыть и выжать из них сок. Сок принимают по две ложки три раза в день. Средство должно храниться в холодильнике не более трёх дней. Далее оно теряет свои лечебные свойства. Весь курс лечения обычно занимает около месяца.
Далее рекомендуется сделать УЗИ. В зависимости от его результатов назначается повторное лечение. Но между двумя курсами должен быть сделан перерыв на две недели.
Паралельно с соком лопуха рекомендуется принимать настойку из изюма. Для её приготовления берётся триста граммов изюма и заливается водкой. Хранить будущую настойку необходимо в темноте в течение двух недель. После этого полученное средство процеживается. С этого момента настойка готова к приёму.
Многие специалисты по лечению травами говорят о том, что хорошие результаты при лечении заболеваний яичников даёт использование калины. Для этого из неё выжимается сок и смешивается с мёдом. Данное средство необходимо принимать около двух месяцев по чайной ложке три раза в день.
Существует ряд заболеваний, которые образуются вследствие развития других патологий. Одним из таких является водянка живота или асцит брюшины. Но что такое асцит брюшной полости, каковы его причины возникновения и клинические признаки?

При водянке живота наступает скопление асцитической жидкости в брюшине, приводящее к развитию отеков и асцита.
Что такое водянка живота?
Давайте разберемся, что это такое асцит или водянка живота (другое название заболевания)? Это патология, при котором наступает скопление асцитической жидкости в брюшине, приводящее к развитию отеков и асцита. В норме асцитическая жидкость образуется в брюшине и постепенно всасывается сосудами. Но по причине развития других заболеваний происходит сбой и наступает слишком большая ее выработка организмом или она перестает попросту всасываться. В конечном итоге жидкость может достигнуть около 25 литров и это может привести к повышению давления, нарушению кровообращения.

В норме асцитическая жидкость образуется в брюшине и постепенно всасывается сосудами, но при нарушениях она начинает скапливаться образуя шар.
Очень часто можно услышать про такие заболевания как водянка печени и водянка почки. Но, если первая является основным фактором образования асцита брюшной полости, которая появляется в результате развития цирроза печени, то водянка почки — это самостоятельное заболевание, сопровождающееся нарушением оттока мочи из почечной лоханки. Второе более популярное название болезни — гидронефроз.
Различают несколько основных видов водянки:
- мозговая или по-другому гидроцефалия у взрослых и новорожденных;
- грудная;
- брюшинная;
- паховая.
Симптомы и лечение у каждого вида различны.
Причины скопления жидкости в брюшной полости
Заболевание имеет достаточно большой список предрасполагающих факторов. Причинами водянки живота могут являться:
- Цирроз или рак печени.
- Опухоли брюшной полости.
- Заболевания сердечно-сосудистой системы.
- Почечная и печеночная недостаточности.
- Туберкулез.
- Красная волчанка.
- Патологии эндокринной системы.
- Панкреатит.
- Микседема (резкое снижение в крови гормона щитовидной железы тироксина и трийодтиронина).
- Артрит и ревматизм.
- Цирроз печени.
- Некоторые онкологические новообразования.

В большую группу риска попадают люди злоупотребляющие алкоголем и употребляющие наркотические вещества, сахарные диабетики.
Но не у всех кто имеет вышеперечисленные заболевания может развиться водянка живота. В ходе диагностики, врач особенно тщательно акцентирует внимание на 3 главных причинах болезни: цирроз печени, онкология, сердечные заболевания.
Факторы риска развития водянки живота:
- прием алкоголя и наркотических веществ;
- гепатит;
- сахарный диабет;
- высокий уровень холестерина;
- ожирение.
При увеличении объема живота, сопровождающееся болезненностью, стоит немедленно обратиться в больницу.
Водянка живота у женщин развивается на фоне:
- кистозных образований;
- рака яичников;
- онкологии молочных желез;
- эндометриоза.
А также при резком изменении состава крови и лимфы.
Брюшная водянка у мужчин возникает при:
- резком снижением массы (алиментарная дистрофия);
- наружных травмах половых органов.
А также при инфаркте миокарда и миокардита.
Новорожденные дети страдают водянкой если:
- была потеря крови плода скрытого типа;
- существует недостаток массы по причине нехватки белка в рационе;
- имеются врожденные заболевания почек, печени и желчного пузыря;
- существует врожденный отек из-за несовместимости резус-фактора с матерью.

Дети с асцитом, обусловленным белковой недостаточностью.
Также заболевание может развиваться по причине потери белков плазмы крови через желудочно-кишечный тракт.
Симптомы асцита
Клинически водянка проявляются не сразу. Обычно это занимает несколько месяцев, что существенно усложняет своевременную диагностику. Так как пациенты думают, что всего лишь набрали несколько лишних килограмм.
Признаками водянки живота могут быть:

Основные признаки сердечной недостаточности. Асцит изображен в центре картинки.
- Болезни в животе.
- Нарушение работы кишечника, развитие метеоризма, возможны запоры или наоборот диарея.
- Часте приступы изжоги и отрыжки.
- При патологии печени симптомы выражаются в ощущении горечи и металлического привкуса во рту, желтизне.
- Отеки на ногах.
- Лимфатические узлы увеличиваются.
- Почечные отеки, появляются трудности с мочеиспусканием.
- Одышка и тяжелое дыхание.
По мере скапливания жидкости живот увеличивается в размере и напоминает шар. Могут образовываться растяжки и расширяться вены. Если жидкость зажимает печеночные стенки сосудов, то у человека развивается желтуха.
Стадии заболевания
В медицине существует 3 стадии водянки живота:

Существует 3 стадии водянки живота в зависимости от объема скопившейся жидоксти.
- Транзиторная. Сопровождается скоплением в животе асцитической жидкости не превышая 0,5 л, поэтому человек не испытывает тревожных неприятных симптомов. Определить наличие болезни самостоятельно на данном этапе невозможно. Обычно диагностирование происходит случайно при обследовании методом УЗИ или МРТ.
- Умеренная. Количество жидкости достигает 4 л, человек испытывает одышку, ощущает болезненность живота, который увеличивается и заметно провисает. Диагностировать может врач на клиническом осмотре, при помощи пальпации живота.
- Напряженная. Скопившаяся жидкость достигает отметки 10 л. Давление в брюшной полости ощутимо повышается, нарушается работа внутренних органов. Если не получить своевременную медицинскую помощь возможен летальный исход.
Внимание! Также выделяют особую стадию — рефрактерный асцит. Он является самой опасной стадией, так как практически не поддается лечению из-за большого количества жидкости в брюшной полости. После ее удаления, она быстро прибывает и в конечном итоге пациента ждет летальный исход.
Методы лечения
Вылечить водянку живота возможно, но это требует соблюдения всех предписаний лечащего врача и правильного выбора метода лечения. При установлении диагноза — водянка живота, лечение включает диету, прием медикаментов или же хирургическое вмешательство.
Самые популярные вопросы пациентов:
- Как лечить асцит брюшной полости при онкологии? Самой действенной схемой лечебной терапии считается удаление жидкости методом лапароцентеза, с дальнейшей установкой катетеров для вывода скопившейся жидкости. Далее схема лечения включает курс химиотерапии, но сейчас более эффективна внутриполостная химиотерапия (после удаления асцитической жидкости в брюшину вводится химиопрепарат). При этом следующее удаление не требуется в среднем на протяжении 60 дней.

Лечение асцита брюшной полости после вывода скопившейся жидкости включает курс внутриполостной химиотерапии.
- Если диагноз — рак яичников 4 стадии, сопровождающийся асцитом, сколько можно прожить? Ответить на данный вопрос сложно, но статистика говорит, что в среднем 20-25% случаев имеют положительный результат. Все зависит от вида опухоли и наличия метастаз, а также от количества рецидивов.
- Какое время набора жидкости в брюшную полость? Точного времени нет, так как оно зависит от причин образования асцита. Так, при онкологии скорость поступления жидкости выше, чем при сердечной патологии.
Стоит иметь ввиду, что оптимальное лечение может назначить только врач.
Как лечить водянку живота при помощи лекарственных препаратов? Схема лечебной терапии состоит из следующих групп медикаментов:
- Диуретики для выведения жидкости.
- Гепатопротекторы для поддержания работы печени.
- Витамины (калий, витамин С, Р).
- Белковые субстраты для улучшения обмена между клетками печени.
Также, если причина водянки кроется в болезни бактериальной этиологии, то дополнительно назначаются антибактериальные лекарства.
Питание при водянке живота должно быть рациональным и сбалансированным, чтобы человек получал все необходимые макро и микроэлементы. Пищевая соль из рациона должна быть исключена полностью. Также крайне не рекомендуется в день потребление более 1 л воды.

Пищевая соль из рациона должна быть исключена полностью.
Больному стоит отказаться от жирной и острой пищи, если причина водянки острый или хронический панкреатит.
Эффективным методом выведения скопившейся жидкости и снижения давления в брюшине является лапароцентез. Врачи не рекомендуют выводить более 4 л жидкости за один раз, иначе высок риск развития резкой сердечно-сосудистой недостаточности, потеря сознания и даже летальный исход. Но чем чаще будет проводиться процедура, тем выше риск образования осложнений. Поэтому в медицинской практике практикуется установление катетера.

Эффективным методом выведения скопившейся жидкости и снижения давления в брюшине является лапароцентез.
При онкологических заболеваниях, а также при раке и метастазах назначается удаление новообразования путем лапароскопии. После чего назначается курс химиотерапии или гормональной терапии.
Опасные осложнения
Главная опасность водянки живота заключается в нарушении функционирования всех систем организма. Также она способствует ухудшению протекания основной болезни и может вызвать развитие различных осложнений, таких как:
- возникновение грыж;
- нарушение функции дыхания;
- кишечная непроходимость и прочие.
Лечение основного заболевания и водянки должно быть одновременным.
Профилактика
Основными мерами профилактики являются исключение алкоголя, соблюдение правильного и рационального питания, занятия спортом. Но самое главное заключается в своевременном лечении любого заболевания, а также регулярном прохождении планового медицинского обследования.
Жидкость в яичнике обычно называют кистой. Она представляет собой полость, содержащую жидкость и различные примеси. Обычно патология диагностируется в репродуктивном или климактерическом периоде. Степень опасности заболевания определяется видом образования. При вероятности перерождения в злокачественную опухоль, лечение следует начинать незамедлительно.
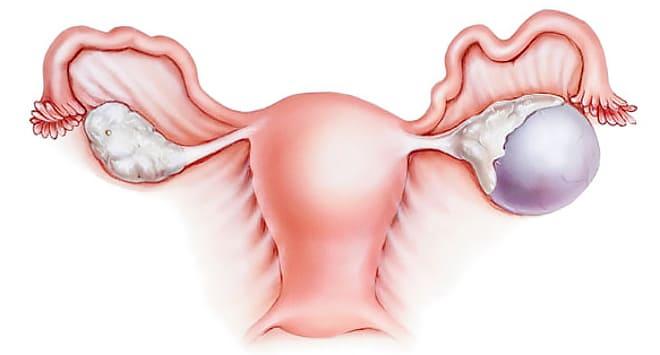
Причины возникновения патологии
Жидкость в полости яичников – следствие нарушений в организме женщины. Она не может образоваться самостоятельно и появляется при течении следующих заболеваний и состояний:
- Сбой гормонального фона. Влечет за собой появление функциональных, реже – эпителиальных кист. В первом случае причиной скопления жидкости в яичнике у женщин является нарушение процесса овуляции и созревания фолликулов.
- Воспалительное или инфекционное поражение придатков. Вызывает отечность тканей органа, что провоцирует его увеличение. В процессе выхода из него жидкости часто образуются кисты. Вероятно и множественное их появление, т.е. развитие поликистоза придатков.
- Наличие гинекологических заболеваний, родов, абортов, выкидышей, в том числе в анамнезе. Болезни половой сферы нарушают работу яичников, снижая их эндокринную и репродуктивную функции.
- Течение эндометриоза. При длительном присутствии данная патология поражает фаллопиевы трубы, а затем и придатки. Эндометриоз характеризуется разрастанием маточного эндометрия. При поражении яичников скапливается жидкость, из которой формируются патологические образования.
- Застойные процессы. Повышают вероятность появления новообразований в малом тазу.

На вероятность возникновения кист влияет не только течение заболеваний, но и образ жизни женщины. Воздействие на половые органы происходит и при некоторых индивидуальных особенностях ее организма. Дополнительные факторы, повышающие риск скопления жидкости в яичниках:
- раннее начало менструаций;
- поздний климакс;
- вредные условия труда;
- плохая экологическая обстановка;
- нерегулярная половая жизнь;
- прием оральных контрацептивов без назначения врача;
- частые стрессы, хроническая усталость;
- несоблюдение режима дня;
- злоупотребление курением и алкоголем.
Обычно накоплению жидкости в яичниках способствуют сразу несколько факторов. К появлению такой патологии склонны и женщины, у мам и бабушек которых были диагностированы различные заболевания половых органов, в том числе кисты и опухоли.
Механизм развития
Кисты бывают различных видов и отличаются причиной возникновения, строением и вероятностью перерождения в злокачественное образование. Скопление жидкости происходит с разной скоростью. Иногда подобные заболевания не требуют лечения в связи с высокой вероятностью самостоятельного исчезновения.
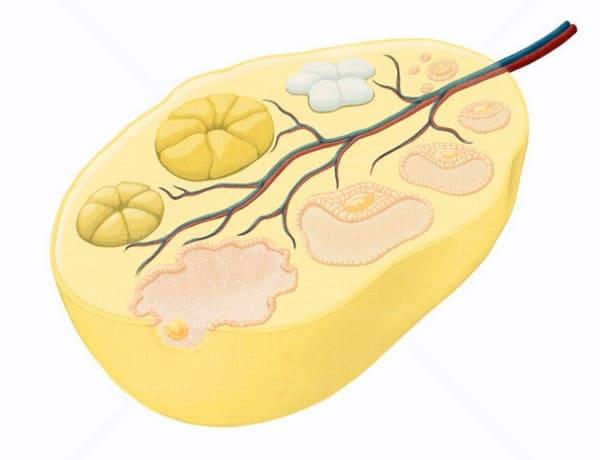
В первую фазу менструального цикла у женщины в яичниках происходит созревание фолликулов, содержащих яйцеклетку. При нормальном течении данного процесса выход последней происходит путем разрыва оболочки фолликула. На оставшемся месте образуется желтое тело, необходимое для выработки прогестерона, стимулирующего продвижение женской клетки по маточной трубе и дальнейшего закрепления плодного яйца в стенках матки.
Функциональные кисты появляются при сбое процесса фолликулогенеза. Они развиваются из неразорвавшегося фолликула. Представляют собой небольшое образование, имеющее диаметр 2-6 см. Чаще всего они исчезают самостоятельно за 2-3 менструальных цикла и не требуют лечения. При их большом количестве или дальнейшем росте кисты требуется назначение медикаментозной терапии.
Функциональные образования вызывают задержку месячных. Наступившее менструальное кровотечение протекает с явно выраженным болевым синдромом.
Киста желтого тела – следствие недостаточной выработки прогестерона придатками. Она образуется при отсутствии регресса самой железы, которая должна исчезать при наступлении менструации. Как и фолликулярное образование, желтая жидкость в яичнике способна исчезать самостоятельно и редко нуждается в лечении.
Относятся к эпителиальным видам кист. Наиболее распространены у женщин в период постменопаузы. В отличие от функциональных образований, имеют склонность к озлокачествлеванию. Нуждаются в хирургическом лечении.
Виды органических кист:
| Название | Описание |
|---|---|
| Муцинозная (цистаденома) | Способна достигать огромных размеров – от 15 до 50 см в диаметре. Имеет гладкую оболочку и множество камер, содержащих слизь. С высокой вероятностью перерождается в рак |
| Дермоидная | Врожденная патология, может формироваться уже в утробе. Начинает активно расти при естественном или патологическом гормональном сбое, чаще всего – в подростковом возрасте. Содержит элементы костных и мягких тканей |
| Эндометриоидная | Следствие длительного течения эндометриоза. Внутри капсулы содержится бурая жидкость с примесями сгустков крови. Редко перерождается в онкологию. При малых размерах поддается медикаментозному лечению |
Наличие объемного скопления жидкости вокруг яичников можно определить по асимметрии живота.
Органические кисты малых размеров не проявляются какими-либо симптомами. Они редко вызывают нарушение менструального цикла и проявляются только по достижению крупных размеров. При этом женщины отмечают сбой работы других органов малого таза из-за их сдавливания – кишечника, мочевого пузыря.
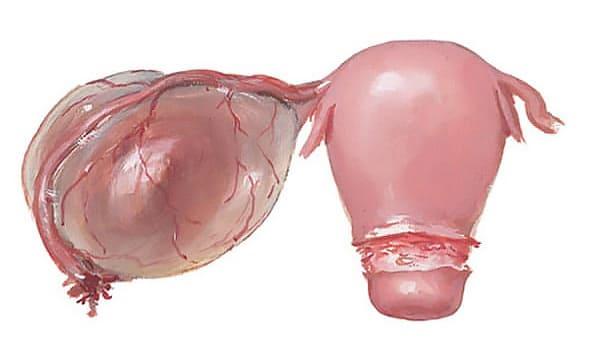
Обнаруживаются у пациенток в репродуктивном возрасте. Являются следствием воспалительных процессов. Имеют тонкую гладкую капсулу, внутри которой содержится прозрачная жидкость. Не влияет на гормональный фон и при малом диаметре не нарушает функциональность яичников. Редко перерождается в раковую опухоль, но ее способность к достижению крупных размеров опасна сбоем работы соседних органов.
Как обнаружить жидкость в яичниках
Для выявления патологии женщине следует пройти комплексное обследование. Методы диагностики назначаются гинекологом:
| Название | Описание |
|---|---|
| Гинекологический осмотр | Пальпация внутренних половых органов, примерное определение объема новообразования |
| УЗИ | Обнаружение жидкости в яичниках, природы ее происхождения, подробный осмотр органов малого таза |
| Мазок из влагалища | Анализ местной микрофлоры, наличия инфекций |
| Общие анализы крови и мочи | Оценка состояния всего организма, выявление воспалительного процесса |
| КТ или МРТ | Необходимы при малой информативности УЗИ, позволяют подробно оценить структуру патологии, наличие и объем свободной жидкости в левом или правом яичнике |
| Диагностическая лапароскопия | Назначается при неэффективности инструментальных видов обследований, позволяет проанализировать состояние придатков, провести биопсию образования для его дальнейшего исследования |
При подозрении на течение онкологического процесса женщине нужно сдать анализы на онкомаркеры. При наличии рака дополнительно проводится обследование ближайших органов малого таза и легких для выявления метастазирования.
Методы лечения

Консервативная терапия применяется только для жидкости в правом или левом яичниках, возникшей по причине функциональных нарушений. Восстановить работу придатков позволяют гормоносодержащие препараты и оральные контрацептивы. С их помощью корректируется течение фаз цикла, нормализуется процесс овуляции, возвращается репродуктивная функция. Длительность такого лечения – 3-6 месяцев.
Перед назначением любых гормональных средств пациентке обязательно следует сдать анализы для проверки работы эндокринных органов.

Эпителиальные кисты удаляются только хирургическим путем. Операция выполняется методом лапароскопии или лапаротомии. В первом случае в ходе вмешательства жидкость устраняется через небольшие проколы в брюшной полости. Такой способ подходит для образований небольших размеров. При лапаротомии выполняется один большой разрез брюшины, через который происходит удаление патологии.
Перед выполнением вмешательства или сразу после него пациентке могут назначить следующие виды препаратов:
- нестероидные противовоспалительные – уменьшают очаг воспаления, снимают болевой синдром;
- антибактериальные – убивают инфекции и грибки в половых путях, предотвращают нагноение швов;
- гормональные – назначаются для предотвращения гормонального сбоя после проведения вмешательства;
- антикоагулянты – предупреждают развитие тромбоза после операции;
- витамины – ускоряют процесс реабилитации, повышают уровень иммунитета.
После операции женщине требуется восстановление. Полный период реабилитации составляет 1-2 месяца. В это время ограничиваются физические нагрузки, запрещается половая жизнь, личную гигиену разрешено проводить только в душе. Ежедневно следует обрабатывать швы для предотвращения их нагноения.

Жидкость около яичников в малом тазу – патология, требующая медицинского вмешательства. Для ее устранения чаще всего прибегают к хирургической операции. После ее проведения женщина может иметь детей. В случае наличия злокачественного процесса необходимо удаление пораженного придатка, но при наличии второго органа репродуктивная способность не теряется.
Читайте также:

