Киста у детей чем мазать

Киста представляет собой четко ограниченное образование, внутри которого находится определенное биологическое содержимое, обычно жидкое. Киста у ребенка, так же как и у взрослого, может быть разного размера и различной локализации. Кистозные разрастания бывают врожденными и приобретенными. Обнаружение кисты у ребенка часто становится поводом для волнений у родителей. Рассмотрим причины появления этих образований и способы их лечения.
Причины развития кист
Причин образования кист у ребенка существует очень много. Некоторые из них связаны с нарушением нормальной циркуляции внутритканевой жидкости и перекрытием протока железы. Такие полости называют ретенционными кистами; они, как правило, локализуются в молочных, слюнных, сальных железах, а также в поджелудочной и щитовидной железе.
Рамоляционная киста может появиться в результате повреждения ткани органа при воспалении или другой патологии. Возникают такие кисты в любом месте.
Паразитарная киста у ребенка развивается после проникновения в организм некоторых паразитов. Например, если яйца ленточного глиста попадают в тело малыша, паразит поселяется в печени, защищая личинку хитиновой капсулой, которая и является паразитарной кистой.
Смещение эпителия в брюшной полости, суставах или позвоночнике после перенесенных травм приводит к появлению травматических кист.
У детей часто встречаются врожденные кисты, причинами которых обычно становятся патологии во время беременности, а также хронические заболевания женщины.
Дермоидная киста у ребенка
Дермоидная киста, или дермоид, – образование, имеющее округлую форму и стенки из соединительной ткани. Внутри кистозная полость шероховатая, а снаружи гладкая. Внутренние стенки дермоида по строению похожи на кожу и состоят из многослойного эпителия и надкожицы, имеют сальные и потовые железы, жировые и волосяные включения.
Чаще всего дермоидная киста у ребенка располагается на верхнем или внутреннем крае глазницы, в области виска, на волосистой части головы и нижней части шеи. Иногда дермоид локализуется в области грудины или на дне ротовой полости.
Такая киста у ребенка формируется в период внутриутробного развития, но заметной сразу после рождения она бывает не всегда. Ее величина может достигать размеров крупной горошины и даже грецкого ореха. Дермоид бывает однокамерным или двухкамерным.
Симптоматика патологии часто отсутствует. Обычно выраженность симптомов повышается по мере увеличения кисты. Кроме того, признаки дермоидной кисты появляются при ее воспалении, нагноении либо сдавливании соседних тканей.
Для этого вида кист характерны следующие проявления:
- Округлая форма, отсутствие спаянности с кожей;
- Эластичность и плотность на ощупь, безболезненность при пальпации;
- Неизменность кожи над образованием, отсутствие изъязвлений и высыпаний.
Дермоидная киста у ребенка, которая расположена на веке, способна нарушать четкость зрения. Дермоид на копчике нередко вызывает нарушения мочеиспускания и дефекации. Дермоидное образование на яичнике у девочки становится причиной сильных болей в животе. Если киста локализуется в позадипрямокишечном пространстве, она сдавливает прямую кишку, в результате затрудняется дефекация, а каловые массы выделяются в форме ленты. В случае инфицирования образование может вскрыться наружу или в просвет кишки, способствуя появлению свищей.
Основным методом диагностики кист у ребенка является компьютерная и магнитно-резонансная томография. Лечение дермоидов только хирургическое. В зависимости от локализации, размера кисты и некоторых других факторов, удаление образования может проводиться через маленький прокол (лапароскопия) либо посредством оперативного вмешательства. Операция у деток до семи лет выполняется под общим наркозом, для старших детей применяют местную анестезию.
Киста головного мозга у ребенка
Кисты мозга похожи на маленький шарик, заполненный водой. Иногда они представляют собой ограниченный участок мозговой оболочки, стенки которого слиплись после перенесенного воспалительного процесса.
Часто врожденная киста головного мозга у ребенка образуется в результате воспаления, которое малыш перенес в материнской утробе. Еще одной распространенной причиной появления такого кистозного образования у детей называют родовые травмы.
Существует много классификаций кист головного мозга. Согласно одной из них, кисты бывают арахноидальные и церебральные. Арахноидальная киста локализуется на поверхности мозга; наиболее частой причиной ее образования является перенесенный воспалительный процесс.
Церебральная киста у ребенка формируется в толще мозга, поэтому ее еще называют внутримозговой. Такая кистозная полость чаще всего образуется после родовой травмы. Церебральные кисты, по сути, являются скоплением жидкости на месте погибшего участка мозга. Таким образом, жидкость замещает утраченный объем мозгового вещества.
Симптомы, свидетельствующие о наличии внутримозговой кисты у ребенка, зависят от места ее локализации, вида, размера и многих других факторов. Наиболее частыми признаками заболевания являются головные боли, чувство давления или распирания в голове, нарушения слуха и зрения, шум в ухе, нарушение равновесия.
Диагностика кисты головного мозга у ребенка проводится с помощью МРТ или КТ. Лечение данной патологии только хирургическое: радикальное или паллиативное. Радикальная хирургия заключается в трепанации черепа с последующим удалением кисты. Паллиативные методы включают шунтирование (содержимое кисты удаляют с помощью шунтирующей системы) и эндоскопию (киста извлекается эндоскопом).
Нередко киста у ребенка рассасывается самостоятельно. Это особенно характерно для врожденных образований: они исчезают в течение первого года жизни. В некоторых случаях киста может существовать у человека всю жизнь, ничем себя не проявляя. Если же возникает необходимость в удалении кистозной полости, важно сделать это своевременно и у опытного хирурга.

Киста сальной железы кожи называется атеромой (эпидермальной кистой). Она образуется от того, что закупоривается выводной железистый проток или отекает волосяной фолликул.
Величина образования – от 5 до 40 миллиметров. Часто располагается на коже шеи, спины, головы, половых органов. Иногда атерома нагнаивается.
Как выглядит новообразования?
В младшем возрасте атеромы составляют 13,2% среди опухолей мягких тканей. Чаше они встречаются у мальчиков 12 – 17 лет, когда вырабатывается много кожного жира. Патология сальных желез бывает и у недавно родившихся малышей. Обычно кисты образовываются на лице и на голове (волосистой части). Они характеризуются:
- Малоподвижностью.
- Кругловатой формой.
- Забитым протоком – темной точкой в центре узелка.
- Уплотнением, мягким на ощупь.
- Появлением содержимого молочного цвета, напоминающего творог, когда на него нажимаешь. При воспалении новообразования гнойное содержимое имеет другой цвет – коричневый либо желтый, иногда в него примешивается кровь.
- Изредка киста вскрывается сама.
Атерому часто путают с липомой. Они схожи, но имеют отличия:
- Липома – гиперплазия жировой ткани, упругая на ощупь. Локализуется на внутренних органах. Никогда не нагнаивается. Над образованием кожа собирается в складку.
- Атерома чаще инфицируется (краснеет). Смещается вместе с кожей. Долгое время может оставаться маленького размера, но может и увеличиваться. Места возникновения – подкожная клетчатка.
Важно: если обнаружили на теле ребенка новообразование, обращайтесь к врачу. Он установит, атерома это или иная опухоль, и назначит правильное лечение.
Визуально ознакомиться с атеромой у детей можно на фото ниже:



Симптомы кисты
В начале развития атерома представляет узелок, который находится в верхних слоях эпидермиса. Боли он не доставляет. Угрозы здоровью ребенка не представляет, не требует вмешательства врача. Чаще киста образовывается у новорожденного на щеке, в паху, в подмышках.
При воспалении бугорок краснеет, становится горячим на ощупь, из протока может сочиться гной или кровь. При надавливании болит, чувствительна и область вокруг него. У детей повышается температура, пропадает аппетит, появляется слабость.
Причины
У младенцев не бывает гормональных колебаний, железы работают не как у взрослых (не интенсивно). Однако опухоли обнаруживаются и у них. Поэтому, дети, страдающие гормональными нарушениями и избыточным весом, должны наблюдаться у врача, чтобы своевременно обнаружить новообразование. В этом случае лечение будет действеннее.
Справка: атерома у младенцев носит наследственный характер. Часто появляется на таком месте, как и у родителей.
Киста не опасна в том случае, если не воспаляется, не чешется, не болит, кожа – без изменений. Детские хирурги советуют лишь следить за состоянием новообразования у деток младшего возраста. Если оно не доставляет им неприятных ощущений, родителям можно не волноваться.
В случае покраснения, инфицирования, быстрого роста образования надо идти к врачу. Опасность нагноившейся атеромы – в появлении свища и вытекании гноя в близлежащие ткани.
Кроме генетических, причины образования кист в эпидермисе такие:

- Повышенное потоотделение. Температура в квартире не должна быть больше 22 градусов. Не рекомендуется надевать на грудничка синтетическое белье.
- Применение присыпки, масла (детской косметики), которая способствовала закупорке протоки.
- Повреждение кожи из-за потницы.
- Нарушение терморегуляции, которое появляется у малышей, страдающих отклонениями в работе гипоталамуса, дистонии сердца и сосудов.
Диагностика
Обследование включает пальпацию и осмотр (визуальный). Точный диагноз ставят с помощью гистологического анализа.
Если узелок у малыша возник в области головы, врач выполняет диагностику, чтобы отличить кисту эпидермиса от опасной болезни – мозговой грыжи. Для этого малыша должен осмотреть невропатолог.
Способы лечения
У грудничка удалять кисту эпидермиса не рекомендуется, особенно при отсутствии воспалений.
Консервативная методика не результативна, так как киста находится под кожей. Маленькому пациенту при ее нагноении нужно проводить операцию. После назначаются антибиотики. Режим лечения – амбулаторный.
Важно: назначение хирургического вмешательства зависит от места расположения образования. Оно может принести опасность, если находится в области головы и лица. Это чревато тем, что инфекция распространяется на лице либо инфицируется головной мозг.
- под анестезией (местной или общей). Образование удаляется так: делается разрез скальпелем, тело атеромы вылущивается, капсула убирается. Это гарантия того, что киста на этом месте больше не возникнет.
- Способ применим на раннем этапе развития кисты, когда она еще маленькая. Здоровые ткани не рассекаются, послеоперационные рубцы не остаются.
- Проводится радиоволновым скальпелем при небольших кожных образованиях. Преимущество метода в том, что лазером блокируется кровотечение из капилляров. От вмешательства остается малозаметный след.
Для детей врачи советуют использовать щадящие лазерный либо радиоволновой метод.
Важно: у маленьких детей сложно удалять кисту эпидермиса. Ребенок при операции под местным наркозом должен лежать неподвижно. К рассечению кисты может привести даже незначительное движение. В экстренных случаях образование иссекают под общим наркозом, а для малышей это нежелательно. Поэтому удаление новообразования проводится по строгим медицинским показаниям.
Профилактика
Появлению атеромы способствует жирная кожа. Рекомендуется соблюдать гигиену, подбирать косметические средства, которые уменьшают жирность волос и кожи.
Ребенку надо подбирать свободную одежду из натуральных тканей, его не стоит кутать. Нельзя злоупотреблять бактерицидными мылами.

Также надо регулярно осматривать ребенка. Водить к педиатру, который своевременно заметит отклонение.
Особое внимание следует уделять состоянию кожи в подростковом возрасте. А при появлении проблем – обращаться к дерматологу.
Кистой называют доброкачественное полое образование (опухоль), внутри которого находится жидкость. Структура её ткани не соответствует той, которая присуща месту локализации новообразования. Киста может иметь различные размеры, иногда достигающие таковых, что происходит смещение органов и нарушение их работы. Эти опухоли могут появляться в любой части тела.
Причины
Нередко у детей возникают новообразования, которые провоцируются различными причинами и проявляются по-разному. Когда причиной появления патологической опухоли является перекрытие протока внутри отдельной железы или затруднение прохождения жидкости через ткань, речь идёт о ретенционной кисте. Чаще всего она может образоваться в следующих видах желёз:
- сальных,
- молочных,
- щитовидной,
- слюнных,
- поджелудочной.
Иногда местом её нахождения являются некоторые внутренние органы. Если же полая опухоль появилась в результате воспаления или повреждения внутреннего органа, мы имеем дело с рамоляционной кистой, образоваться которая может в любом месте.
Паразитарную опухоль могут вызвать попавшие в организм малыша яйца глиста ленточного. А причиной травматического новообразования может быть смещение эпителия (ткани) в области позвоночника, в суставах (чаще коленных или локтевых) и даже в брюшине.
Дизонтогенетические кисты, носящие врождённый характер, могут возникать в любом органе. Причина их появления – проблемы в период внутриутробного развития. Большинство специалистов сходятся во мнении, что основной причиной появления врождённых кист у детей являются хронические заболевания, которыми страдала будущая мама, и другие проблемы с её здоровьем, возникавшие в процессе вынашивания плода.
Симптомы
Проявления или симптомы новообразований у малыша зависят от места их локализации, типа кисты. Поэтому единого перечня характерных признаков присутствия этого недуга не существует. Если киста находится на коже или под ней, её можно обнаружить даже визуально. Киста же на лёгких, печени, в почках или поджелудочной железе чаще всего вообще никак не проявляется. Наличие такого новообразования обнаруживается только при обследовании на аппаратах УЗИ, КТ или МРТ.
Первыми признаками атеромы (подкожной кисты) является появление на соске малыша безболезненного прыщика белого цвета. Со временем, если не обращать на него внимания и ничего не предпринимать, он может увеличиться в размере и лопнуть. Иногда он отекает, приобретает красный цвет, воспаляется и болит.
Киста на ноге – ганглия – начинается с образования опухоли в тканях коленного или голеностопного сустава. Затем она очень быстро увеличивается в размерах, появляются болевые ощущения, усиливающиеся при ходьбе. Другой разновидностью новообразования на ноге является так называемая киста Беккера. Распознать её можно:
- по месту нахождения (под коленкой);
- внешнему виду (яйцевидная форма);
- болевым ощущениям (особенно при сгибании-разгибании ноги).
Особую группу составляют новообразования в головном мозге ребёнка, которые могут возникнуть вследствие:
- врождённых нарушений в работе ЦНС;
- родовых и послеродовых травм;
- кровоизлияний в мозг;
- перенесённого менингита или энцефалита.
Все кисты условно делятся на три основных вида: субэпендимальная, арахноидальная и сосудистых сплетений. Общими симптомами их проявления являются:
- вялость и частые приступы головных болей;
- нарушения сна и координации движений;
- эпилептические припадки;
- рвота, частые приступы тошноты.
При наличии различных симптомов какого-либо вида новообразования малыша необходимо без промедления показать специалистам. Диагностировать заболевание, определить место его нахождения, параметры и степень опасности можно благодаря современным методам исследования, включая:
- УЗИ,
- МРТ и компьютерную томографию,
- исследование кровотока сосудов мозга,
- специальных анализов.
Стоматологи проводят также рентгеновское обследование полости рта. После установления диагноза определяется способ избавления от недуга.
Осложнения
Если своевременно не предпринимать адекватное лечение кисты, можно получить осложнения в виде нагноения с последующим её разрывом. Происходит заражение крови, что опасно неприятными последствиями.
Не следует также забывать, что хотя киста относится к категории доброкачественных опухолей, не исключено её перерастание в злокачественное образование. Для предотвращения этих нежелательных последствий следует вовремя обратиться к специалисту.
Лечение
На определение методов лечения опухолей у детей оказывают влияние многие факторы, в список которых необходимо включить:
- тип заболевания;
- место его расположени;
- параметры;
- степень нарушения возможности выполнять органом возложенные на него функции;
- уровень причиняемого дискомфорта малышу;
- опасность болезни.
Первое, что требуется от родителей, – это обратиться к врачу за консультацией, если вы обнаружили у ребёнка угрожающие симптомы заболевания:
- Постарайтесь самостоятельно получить максимум информации о недуге из различных компетентных источников. Точно выполняйте все полученные от специалиста рекомендации. Попросите у доктора письменную инструкцию, что делать и как оказать первую помощь в случае возникновения нештатной ситуации.
- Если вам назначено консервативное лечение в домашних условиях:
- Записывайте, что и когда вы предпринимаете, какая реакция малыша на приём того или иного препарата; ознакомьтесь со списком возможных побочных эффектов и поинтересуйтесь у доктора, что делать в случае их появления; определите все факторы, которые могут спровоцировать ухудшение состояния и минимизируйте их наличие; не пропускайте приём у врача.
При первых проявлениях симптомов недуга вам стоит обратиться к педиатру, который направит к нужному специалисту. Он назначает все необходимые обследования и анализы, на основании которых устанавливает диагноз и определяет, как и чем лечить.
- делает все необходимые назначения;
- информирует родителей о том, можно ли вылечить данное заболевание с помощью медицинских препаратов;
- инструктирует их по поводу их приёма;
- если нужна операция – получает согласие родителей, назначает сроки подготовки к ней, дату проведения.
Профилактика
Как считают ведущие специалисты британского Института здоровья, способов, которые бы помогли предотвратить возникновение у детей многих разновидностей кист, просто не существует. Нет полного понимания причин, провоцирующих их возникновение. Не изучена также роль генетических факторов в их развитии.
Единственное общее мнение, к которому пришли учёные трёх крупных университетов Великобритании, – это положительная роль употребления грейпфрутов для профилактики кист и поликистоза почек. Имеющийся в них флавоноид нарингенин способен блокировать их развитие.
Киста на десне у ребенка — весьма распространённая патология, которую регулярно регистрирует множество родителей. Данное образование возникает в результате воспалительного процесса, вызванного инфекцией в ротовой полости.
По сути, это микроабсцесс, а не киста. Однако в медицинских источниках закрепилось именно такое обозначение.
Основная причина в том, что зона воспаления ограничивается фиброзной капсулой, придавая патологической структуре действительно кистозное строение.
Как выглядит и чем опасна
Киста на десне визуализируется как:
- гиперемированная припухлость, напоминающая горошину;
- иногда на припухлости можно заметить пятнышки беловатого или желтоватого цвета, когда новообразование обильно наполнено гнойным содержимым;
- новообразование с неровными краями, сильно различается по размерам и цвету, от очень мелких до 15 мм в диаметре, от бледно-розовых до ярко-красных;
- если обнаруживается небольшой белый бугорок (до 3 мм), то это, скорее всего, узелок Бона — разновидность кисты, формируется из остаточного эпителия слюнной железы, очень похожа на жемчужины Эпштейна (которые располагается на нёбе), почти всегда рассасывается в первые месяцы жизни.
Наиболее типичные места локализации таких патологий — дёсны зубов моляров. Инфекция всего лишь побочный, запускающий фактор болезни, а ключ есть психосоматика, нарушения в ней.
У детей с кистами на деснах часто наблюдаются проблемы психоневрологического характера, болезни ЖКТ, делающие ребёнка эмоционально нестабильным и беспокойным.
По тому, на какой десне киста дислоцируется, выделяют:
- кисты моляров;
- киста зуба мудрости;
- новообразование клыка;
- патология переднего зуба (резца).
Несмотря на общую причину воздействия инфекционного патогена, данное нарушение разделяют по сценариям возникновения.
Киста может быть:
- фолликулярная (зубная) — образуется при попадании патогена в непрорезавшийся зачаток зуба;
- радикулярная — возникает как осложнение периодонтита при хроническом протекании последнего (периодонтит — воспаление соединительной ткани, которая удерживают зуб в альвеоле);
- ретромолярная (парадентальная) — если третьи моляры (зубы мудрости) режутся долго и трудно, в повреждённую ткань часто проникают болезнетворные бактерии, и развивается очаг воспаления;
- первичная или кератокиста — является истиной кистой, поскольку возникает из того, что осталось от зубообразовательной ткани при формировании зуба;
- киста прорезывания — часто наблюдается при смене молочных зубов на постоянные (т.е. у детей в возрасте 6-11 лет), часто самопроизвольно проходит;
- резидуальная — распространённая форма, возникающая как инфекционное осложнение после удаления зуба;
- самая распространённая — кариозная, возникающая в результате хронического очага инфекции в зоне кариозного разрушения зуба.
Могут диагностироваться одновременно сразу несколько разновидностей.
Стадии развития образований на десне

Полноценные стадии образования описываемой патологической структуры неслучайно отмечаются в детском возрасте (от младенчества до 12 лет).
У взрослых киста десны много лет способна никак себя не проявлять.
Особенности развития кисты в десне у детей объясняются особенностями их иммунной системы. Детский иммунитет ещё не проконтактировал с большинством основных инфекционных агентов. Он не до конца сформирован. И при этом различается высоким уровнем сенсибилизации, то есть бурно реагирует даже на небольшое количество патогена.
Взрослый иммунитет успешно подавляет очаг воспаления в ротовой полости, не вызывая симптоматики.
У детей же начинает формироваться фиброзная капсула вокруг очага — это естественная реакция организма, когда зона воспаления достаточно выражена.
- Начальная стадия.
— У грудничков хорошо заметна уже начальная стадия заболевания.
— Воспаление периодонта, пульпы или верхушки корня зуба проявляется болевым синдромом: ребёнок постоянно плачет, кричит, плохо спит, плохо ест.
— У новорожденного десна может воспаляться спонтанно, без видимого предварительного очага инфекции. - Прогрессирующая стадия.
— При прогрессировании заболевания на десне уже можно заметить припухлость.
— Характерно, что иногда на данной стадии болевой синдром уменьшается. С чем это связано, точно неизвестно: миграция очага воспаления в зону кисты, постепенное отмирание нерва зуба в результате хронического воспаления. - При запущенном процессе.
— Если не принимать никаких мер, воспаление приобретает гнойный характер.
— Нагноение кисты — крайне нежелательно явление, поскольку даёт серьезную иммунную и токсикологическую нагрузку на неокрепший организм.
Причины кисты в детском возрасте

Такая патология возникает в результате перечня конкретных заболеваний или временных физиологических процессов:
Первопричина всегда одна — вирусная и бактериальная инфекция. Но, как правило, она имеет бактериальную этиологию. А значит и более опасна, потому что бактерия провоцирует гнойный процесс.
Явные симптомы

Киста в десне часто проявляет свои симптомы уже на второй стадии. Несмотря на сенсибилизированность детского иммунитета болезнь может протекать скрытно какое-то время.
Обратить внимание стоит на следующие проявления:
- на десне или на деснах регулярно регистрируется гиперемия, отек;
- ребёнок жалуется на боль при откусывании (боль может быть типичная зубная, либо напоминающая болевой синдром при пародонтозе);
- периодическое спонтанное возникновение болевого синдрома в челюстной зоне без возможности точно его локализовать;
- со временем воспаление десны усиливается, образуется характерный бугорок, зачастую имеющий синюшный оттенок;
- на бугорке не трудно заметить беловатые или желтоватые пятнышки – просвечивает гнойное содержимое;
- при дальнейшем развитии формируется свищ, через который происходит отток гноя наружу, свищ не всегда заметен визуально, но на его наличие указывает выступающий гной при надавливании на десну.
Среди системных проявлений отмечается:
- общая слабость;
- вечерний субфебрилитет;
- пониженный аппетит;
- головные боли;
- увеличение шейных и подчелюстных лимфоузлов, боль при их пальпации.
Но подобное характерно уже для созревшей кисты, которая в дальнейшем при отсутствии должного лечения рискует перейти во флюс или свищ.
Диагностика
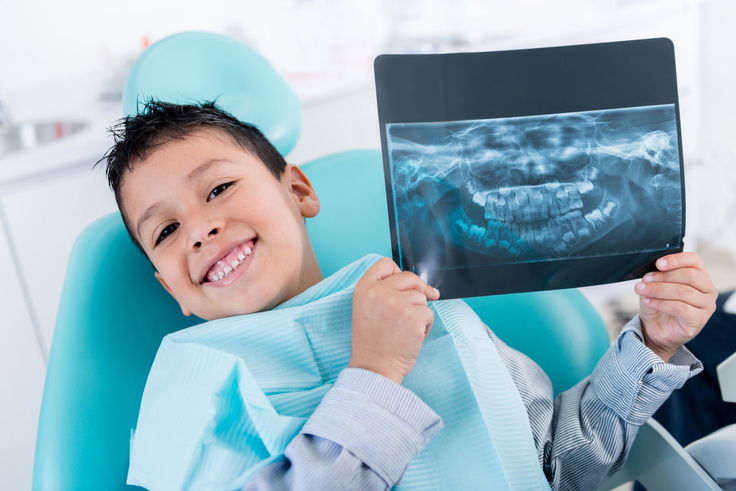
Диагностика в данном случае заключается в первичном клиническом осмотре, когда врач стоматолог занимается мониторингом ротовой полости пациента.
А главный момент — это развернутая рентгенография нижней или верхней (в зависимости от локализации образования) челюсти. Рентгенография позволяет точно определить тип кисты.
В некоторых случаях может быть взята биопсия, забор биоматериала кисты для исследования её клеточной морфологии.
Способы терапии
Устранением кисты на десне занимается стоматология, а в некоторых случаях лицевая хирургия.
Как и во всех других случаях лечения бывает:
- консервативное;
- хирургическое.
Консервативное лечение подразумевается, если образование имеет размеры до 10 мм, и не возникло каких-то серьезных осложнений.
Даже если киста самопроизвольно разрешилась, лопнула, всё равно требуется лечение. Ведь если оставить всё как есть, с высокой степенью вероятности наступит рецидив.

В настоящее время консервативная терапия проводится двумя методами:
- Поскольку новообразование почти всегда связано с запущенным кариесом, первая задача стоматолога состоит в прочистке корневого канала.
— Полость кисты соединяется с воспаленным корнем.
— Зуб просверливают, канал прочищают, промывают антистатическими растворами.
— Затем происходит закладка бактерицидных и лизирующих средств, которые нивелируют патологическое содержимое кисты.
— На финальном этапе в очищенную полость загружаются вещества, способствующие остеогенезу.
— Эти препараты обеспечивают уход и восстановление.
— Затем зуб пломбируется.
— Через полгода необходимо сделать контрольный рентгеновский снимок, необходимый для проверки качества установки пломбы и недопущения развития новой кисты.
— Эффективность описанной консервативной терапии составляет около 70%. - Сегодня все чаще применяется более современный метод — депофорез, эффективность которого значительно выше, 95%.
— Отличие его в том, что в просверленный канал закладывается гидроокись меди-кальция, а потом на зуб воздействуют электрическим током.
— Ионы меди и кальция под влиянием электромагнитного поля проникают во все каналы зуба и во все участки полости кисты, производя мощный дезинфицирующий эффект.
— И даже после постановки пломбы гидроокись ещё какое-то время выполняет функцию бактерицидного агента.
Выбор метода определяется строго индивидуально.

Удаление кисты на десне хирургическим путем актуально при:
- крупных размерах образования, более 12 мм;
- неэффективности консервативной терапии;
- неоднократных рецидивах.
Хирургическое лечение имеет три варианта:
- Цистэктомия.
— Её проводят в большинстве случаев.
— Операция заключается в удалении кисты и пораженной части корня.
— При этом остается хороший шанс сохранить сам зуб. - Цистомия.
— В тканях десны делают прокол.
— Проколоть кисту ещё легче, если она хорошо визуализируется.
— Прокол позволяет качественно откачать гнойное содержимое.
— Такое вмешательство актуально, когда киста большая, отмечается крупный гнойный очаг. - Гемисекция.
— Применяется только при запущенном, крупном поражении, когда воспаление начало распространяться на соседние ткани.
— По сути, здесь удаляют достаточно крупный участок десны с остатками разрушенного зуба.
— Впоследствии требуется зубное протезирование.
Первые два варианта вмешательства проводятся под местной анестезией и почти никогда не требуют госпитализации. Третий вариант — в зависимости от тяжести заболевания.
Вылечить кисту на десне, оставаясь в домашних условиях, причём быстро и надёжно, возможно лишь на самых ранних стадиях развития заболевания.
Но удаётся это не всегда из-за бессимптомного протекания начала патологии.

Известный и доступный вариант народной медицины — полость рта обрабатывается полосканиями.
Все средства для приготовления полосканий легко приобрести в ближайшей аптеке.
Примеры рецептов (рекомендуется использовать кипяченую воду):
- морская вода — 200 мл тёплой воды, чайная ложка пищевой соды, щепотка поваренной соли и пара капель спиртового раствора йода;
- таблетку Нитрофурала (Фурацилин) растворить в 200 мл тёплой воды;
- в 200 мл воды добавить 1-2 чайной ложки календулы на спирту;
- аналогично можно добавить несколько капель Фукорцина (жидкость Кастелляни);
- несколько кристалликов перманганата калия (марганцовка) тщательно растворить в 200 мл воды (важно убедиться, что кристаллики растворились полностью, чтобы не обжечь слизистую ротовой полости).
Все полоскания проводятся по 3 правилам:
- полоскать минимум 3 раза в день;
- после полоскания ничего не есть и не пить минимум 20 минут;
- каждую порцию раствора тщательно передвигать во рту не менее 10 секунд.
Если у ребёнка на какое-то средство возникла аллергия, его можно заменить травяным отваром: ромашка, зверобой, мультитравяной сбор.

Для совсем маленьких детей (младше 3 лет) процедуры полоскания могут стать проблемой. В этом случае аналогом является примочки и компрессы.
Если примочки делают непосредственно на пораженный участок десны, то компрессы можно делать на поверхность челюсти (для улучшения общего состояния).
В качестве раствора для примочек и компрессов рекомендуется использовать травяные отвары.
Хорошо помогают компрессы из свежей капусты, варёного или свежего перетёртого картофеля:
- свежий лист капусты приложить к челюсти и обмотать бинтом;
- в бинт заложить вареный или тертый картофель и зафиксировать на челюсти.
Для лечения кистозного образования, порой, применяют спиртовые настойки. Уже была упомянута спиртовая настойки календулы.
В народной медицине очень популярны водочные компрессы. Но поскольку речь идёт о детях, то спиртовые настойки, не рекомендованы.
Натуральные масла используются для аппликаций на пораженную десну.
Масла обладают противовоспалительным, рассасывающим эффектом и улучшают микрофлору ротовой полости.
Применяют: кунжутное, гвоздичное, лимонное, миндальное, эвкалиптовое масла.
- пропитывается ватный диск или тампон и на 15 минут прикладывается к десне;
- затем рот необходимо прополоскать теплой водой.
Возможные осложнения

Так как пациенты находятся ещё в допубертатном возрасте, нелеченная или недолеченная киста в десне зуба способна иметь последствия:
- очаг гнойного воспаления способен распространяться в соседние ткани. Инфекция может проникнуть, в первую очередь, в нёбные миндалины, запустив начало гнойной ангины;
- постоянное присутствие инфекции держит сенсибилизированный иммунитет в ещё более напряженном состоянии. Это может спровоцировать развитие аллергических реакций, а ещё хуже — развитие аутоиммунных реакций;
- хронический очаг бактериальной инфекции наносит удар по сердцу, может возникнуть перикардит или миокардит;
- крупная киста нарушает постановку зуба, постоянные зубы могут прорезываться неправильно, а это приведет к нарушениям в дикции.
Иногда возникают менее серьёзные, временные осложнения:
- болит десна после удаления кисты;
- присоединяется вторичная инфекция.
Эти явления купируются приемом анальгетиков, местный дезинфицирующей обработкой, иногда кратковременным курсом антибиотиков.
Профилактика в юном возрасте

Главная профилактика подобного заболевания — гигиена полости рта.
- регулярная чистка зубов;
- рот в течение дня необходимо полоскать обычной проточной водой, особенно после употребления сладкого и кислого;
- зубная паста рекомендуется гипоаллергенная, а зубную щетку жесткостью не выше средней.
Надо помнить, что о здоровых деснах тоже нужно заботиться.
Заключение
Киста во рту является распространенной патологией и достаточно легко лечится. Важно не запускать этот процесс, и вовремя показаться стоматологу. Нужно приучать ребёнка к соблюдению гигиены ротовой полости. Объяснять, почему это необходимо.
Читайте также:

