Киста сальниковой сумки поджелудочной железы
Любые объемные процессы, которые располагаются во внутренних органах, приводят к стойкому нарушению их функции. Киста поджелудочной железы не является исключением. Она представляет собой полость, стенки которой образованы соединительной тканью.
По мере ее формирования, разрушается ткань органа, что приводит к снижению секреции ферментов и гормонов, необходимых для нормальной жизнедеятельности организма. Чтобы восстановить качество жизни пациента, необходимо своевременно обнаружить эту патологию и выбрать правильную тактику лечения.
Классификация
В национальных клинических рекомендациях по хирургии, выделено две классификации кист поджелудочной железы. Определяющий критерий первой — строение этого образования:
- Истинная киста — при наличии эпителиальной выстилки, кисту принято называть истинной. Это врожденный порок развития, который встречается крайне редко;
- Ложная киста — образование, развивающееся после перенесенного заболевания и не имеющее на своих стенках железистого эпителия, обозначается как ложное.
Вторая классификация определяет возможные положения кист в поджелудочной железе: 
- на головке (в полости сальниковой сумки ) — о данным профессора Г.Д. Вилявина, такая локализация встречается в 16,8% случаев. Ее особенностью является возможность сдавления 12-перстной кишки;
- на теле — доля этих кист составляет 47%. Является наиболее частым вариантом расположения, при котором происходит смещение ободочной кишки и желудка;
- на хвосте — располагается в 38,2% случаев. Особенность положения (забрюшинное) заключается в крайне редком повреждении окружающих органов.
Так как частота встречаемости истинных кист крайне незначительна, а клиническая картина и принципы лечения во многом совпадают, в дальнейшем будут рассматриваться ложные формы.
Причины и предрасполагающие факторы
Кисты поджелудочной могут развиваться у пациентов любого возраста, быть различного размера и количества. У некоторых больных, особенно при врожденном происхождении кисты, может наблюдается системный поликистоз (поликистоз яичников, кисты почек, мозга, печени).
Ложная киста никогда не возникает в здоровом органе – этот процесс является следствием какого-либо заболевания. По данным профессора Курыгина А.А., наиболее распространенной причиной является:
- острый панкреатит — 84,3% от всех случаев (см. симптомы острого панкреатита)
- травмы поджелудочной железы – 14% в структуре заболевания, это второе место, по частоте встречаемости
- непродолжительное закрытие выводящего протока (камнем, пережатие сосудом) или выраженное нарушение его моторики -также может провоцировать образование кисты
В настоящее время, Российское хирургическое общество выделяет пять основных предрасполагающих факторов. В ходе клинических исследований была доказана их значимость и процентно определен риск развития кисты поджелудочной железы:
- злоупотребление алкогольными напитками высокой крепости – 62,3%;
- желчнокаменная болезнь – 14%;
- ожирение — нарушение обмена липидов (лабораторно проявляется повышением бета-фракций липидов и холестерина) — 32,1%;
- наличие в прошлом операций на любом элементе пищеварительной системы;
- сахарный диабет (преимущественно второго типа) – 15,3%.
Наличие одного из вышеперечисленных состояний у больного при появлении симптомов поражения поджелудочной железы позволяет заподозрить образование кисты.
Симптомы кисты поджелудочной железы
Начало формирования кисты достаточно характерное. Практически у 90% пациентов оно имеет следующее течение:
Также у больного могут наблюдаться:
- субфебрильная температура
- общая слабость
- сильная тяжесть в области надчревья (чаще в левом подреберье)
- в 6% случаев развивается желтуха, которая проявляется окраской склер, слизистых рта и кожи.
К симптомам кисты поджелудочной железы также относится недостаточность выработки гормонов: Инсулина, Соматостатина, Глюкагона. Пациент будет жаловаться на:
- учащенное обильное мочеиспускание (до 15 литров в сутки)
- сухость во рту
- потери сознания (при развитии гипо-/гипергликемической комы).
При осмотре, в области эпигастрия (участок тела под грудиной) определяется выпячивание передней брюшной стенки. Этот признак непостоянный, так как он характерен только для кист головки железы, объемом не менее 200 мл. Он отмечается у 56% больных, по статистике профессора Курыгина.
Диагностика
Золотым стандартом обнаружения кист, в том числе в поджелудочной железе, является УЗИ (см. подготовка к УЗИ брюшной полости). В норме, поджелудочная железа определяется как эхогенное образование (черного цвета на мониторе) с бугристой поверхностью. При наличии такого объемного процесса, будет визуализироваться округлый объект на фоне железы, со сниженной эхогенностью (более светлый). Часто, ограниченный ровным контуром, который представляет собой стенку кисты. Поверхность железы в этом месте будет сглажена.
При затруднении с диагностикой, можно сделать КТ- или МРТграмму органа. Обычный рентген неинформативен. Лабораторные методы также не имеют диагностической ценности, единственное, что может насторожить врача в биохимическом анализе крови – это длительное повышение уровня амилазы.
Осложнения при крупных кистах
Длительно существующая киста крупных размеров кроме сдавления близлежащих органов может сопровождаться прочими осложнениями:
- разрывом
- формированием свищей
- нагноением или формированием абсцесса
- кровотечением из-за повреждения сосудов.
Консервативное лечение
Лечение кисты поджелудочной железы терапевтическими методами проводится если:
- патологический очаг четко ограничен;
- имеет небольшой объем и размеры (до 2 см в диаметре);
- образование только одно;
- нет симптомов механической желтухи и выраженного болевого синдрома.
Во всех остальных случаях прибегают к хирургическим методам лечения.
На первые 2-3 дня назначается голодная диета. В последующем необходимо ограничить прием жирной, жареной и соленой пищи, так как она стимулирует секрецию ферментов поджелудочной железы и усиливает разрушение тканей (см. что можно есть при хроническом панкреатите). Алкоголь и курение также следует исключить. Режим больного – постельный (7-10 дней).
Назначаются антибактериальные препараты тетрациклинового ряда или цефалоспорины, которые направлены на профилактику попадания бактериальной инфекции в полость кисты и заполнения ее гноем. В противном случае, возможно расплавление стенок и быстрое распространение процесса по железе и соседним тканям.
Если консервативное лечение неэффективно в течение 4-х недель, показано оперативное вмешательство.
Современные хирургические методы лечения
Более 92% всех больных с кистой поджелудочной железы лечатся в хирургическом стационаре. В настоящее время, существует около 7-ми вариантов операций, которые позволяют избавиться от этой патологии. Рекомендации российского хирургического общества отдают предпочтение малоинвазивным вмешательствам (когда кожный покров пациента практически не повреждается).
Наименьшее количество осложнений имеют чрескожные операции при кисте, которые обязательно проводятся одновременно с УЗИ. Они наиболее эффективны при локализации объемного процесса в головке или в теле. Принцип хирургической манипуляции достаточно прост – после обезболивания пациенту вводится инструмент (аспиратор или пункционная игла) через прокол в эпигастральной области. В зависимости от размеров образования, хирург может выполнить:
- Чрескожное пункционное дренирование кисты – после забора всей жидкости из полости устанавливают дренаж (тонкую резиновую трубку) для создания постоянного оттока. Его не убирают, пока полностью не прекратится выделение экссудата. Это необходимо для закрытия дефекта соединительной тканью. Операцию нельзя выполнять, если киста закрывает проток железы или имеет значительный объем (более 50-100 мл);
- Чрескожное склерозирование кисты – эта методика предусматривает введение химически-активного раствора в полость кисты, после ее опорожнения. Результат – санация (очищение) полости, разрастание соединительной ткани и закрытие дефекта.
Невозможность выполнение эндоскопических или чрескожных операций вынуждает прибегать к лапаротомическим вмешательствам (со вскрытием брюшной полости). Они требуют долгого реабилитационного периода, однако предоставляют возможность совершить любой объем хирургических действий. Выделяют следующие методики с открытым доступом:
- Открытая резекция части железы;
- Иссечение и наружное дренирование кисты;
- Марсупилизация кисты – эта операция впервые была опробована в 70-х годах прошлого века и до настоящего времени не утратила своей актуальности. Техника ее достаточно оригинальна – производится вскрытие и санация кисты, с последующим подшиванием стенок образования к краям разреза. После этого – послойно ушивают операционную рану. Таким образом, достигается закрытие патологического очага. Недостатком способа является частое образование свищевых ходов на переднюю брюшную стенку.
Кисты поджелудочной железы – достаточно редкая патология. Частота ее встречаемости, по данным профессора В.В. Виноградова составляет 0,006% в мире. Однако выраженные симптомы, снижающие качество жизни пациента, требуют проведения своевременной диагностики и лечения. В настоящее время, врачи могут успешно справиться с этим заболеванием. Для этого, пациенту необходимо только воспользоваться квалифицированной медицинской помощью.
Киста поджелудочной железы – полость, которая окружена капсулой и заполнена жидкостью. Самой распространённой морфологической формой кистозных поражений поджелудочной железы являются постнекротические кисты. В Юсуповской больнице врачи выявляют кисты в поджелудочной железе благодаря применению современных инструментальных методов диагностики: ультразвукового исследования (УЗИ), ретроградной холангиопанкреатографии, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ). Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Увеличению количества пациентов с кистозными поражениями поджелудочной железы способствует неукротимый рост заболеваемости острым и хроническим панкреатитом, возрастание числа деструктивных и осложнённых форм заболеваний. Частота постнекротических кист поджелудочной железы увеличивается благодаря внедрению эффективных методик консервативной терапии острого и хронического панкреатита.
На фоне проведения интенсивной терапии терапевтам Юсуповской больницы всё чаще удаётся остановить процесс деструкции, снизить частоту гнойно-септических осложнений. Хирурги применяют инновационные методики лечения кист поджелудочной железы. Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие хирурги коллегиально принимают решение о тактике ведения пациентов.

Врождённые (дизонтогенетические) кисты поджелудочной железы образуются в результате пороков развития ткани органа и его протоковой системы. Приобретенные кисты поджелудочной железы бывают следующими:
Ретенционными – развиваются в результате сужения выводных протоков железы, стойкой закупорки их просвета новообразованиями, камнями;
Дегенерационными – образуются вследствие повреждения ткани железы при панкреонекрозе, опухолевом процессе, кровоизлияниях;
Пролиферационными – полостные новообразования, к которым относятся цистаденомы и цистаденокарциномы;
Паразитарными – эхинококковыми, цистицеркозными.
В зависимости от причины заболевания выделяют кисты поджелудочной железы алкогольной природы и развивающиеся вследствие желчекаменной болезни. С увеличением количества участившихся террористических актов, дорожно-транспортных происшествий, природных и техногенных катастроф значение приобретает образование ложных кист поджелудочной железы при тяжёлых абдоминальных травмах. В зависимости от локализации кистозного образования различают кисту головки, тела или хвоста поджелудочной железы.
Истинные кисты составляют 20% кистозных образований поджелудочной железы. К истинным кистам относят:
Врождённые дизонтогенетические кисты железы;
Приобретенные ретенционные кисты;
Цистаденомы и цистаденокарциномы.
Отличительная особенность истинной кисты – наличие эпителиальной выстилки на внутренней её поверхности. Истинные кисты в отличие от ложных образований обычно не достигают больших размеров и нередко являются случайными находками во время операции.
Ложная киста наблюдается в 80% всех кист поджелудочной железы. Она образуется после травмы поджелудочной железы или острого деструктивного панкреатита, которые сопровождались очаговым некрозом ткани, разрушением стенок протоков, кровоизлияниями и выходом панкреатического сока за пределы железы. Стенки ложной кисты представляют собой уплотнённую брюшину и фиброзную ткань, изнутри не имеют эпителиальной выстилки, а представлены грануляционной тканью. Полость ложной кисты обычно заполнена некротическими тканями и жидкостью. Её содержимое – серозный или гнойный экссудат, который содержит большую примесь сгустков изменённой крови и излившегося панкреатического сока. Ложная киста может располагаться в головке, теле и хвосте поджелудочной железы и достигать больших размеров. В ней выявляют 1-2 литра содержимого.
Среди кистозных образований поджелудочной железы хирурги выделяют следующие основные разновидности, которые отличаются механизмами и причинами образования, особенностями клинической картины и морфологии, необходимой в применении хирургической тактикой:
Экстрапанкреатические ложные кисты возникают на почве панкреонекроза или травмы поджелудочной железы. Они могут занимать всю сальниковую сумку, левое и правое подреберья, иногда располагаются в других отделах грудной и брюшной полостей, забрюшинном пространстве;
Интрапанкреатические ложные кисты обычно являются осложнением рецидивирующего очагового панкреонекроза. Они имеют меньшие размеры, чаще располагаются в головке поджелудочной железы и нередко сообщаются с её протоковой системой;
Кистозное расширение панкреатических протоков по типу их водянки наиболее часто встречается при алкогольном калькулёзном панкреатите;
Ретенционные кисты чаще исходят из дистальных отделов поджелудочной железы, имеют тонкие стенки и не сращены с окружающими тканями;
Множественные тонкостенные кисты неизмененной в остальных отделах поджелудочной железы.
Стадии
Процесс формирования постекротической кисты поджелудочной железы проходит 4 стадии. На первой стадии возникновения кисты в сальниковой сумке образуется полость, заполненная экссудатом вследствие перенесенного острого панкреатита. Эта стадия продолжается 1,5-2 месяца. Вторая стадия – начало формирования капсулы. В окружности несформировавшейся псевдокисты появляется рыхлая капсула. На внутренней поверхности сохраняются некротические ткани с полинуклеарной инфильтрацией. Продолжительность второй стадии 2-3 месяца с момента возникновения.
На третьей стадии завершается формирование фиброзной капсулы псевдокисты, прочно сращенной с окружающими тканями. Интенсивно протекает воспалительный процесс. Он носит продуктивный характер. За счёт фагоцитоза завершается освобождение кисты от некротических тканей и продуктов распада. Продолжительность этой стадии варьируется от 6 до 12 месяцев.
Четвёртая стадия – обособление кисты. Только спустя год начинаются процессы разрушения сращений между стенкой псевдокисты и окружающими тканями. Этому способствует постоянное перистальтическое движение органов, которые сращены с неподвижной кистой, и длительное воздействие протеолитических ферментов на рубцовые сращения. Киста становится подвижной, легко выделяется из окружающей ткани.

Симптомы и диагностика
Клинические признаки кисты поджелудочной железы обусловлены основным заболеванием, на фоне которого она возникла, наличием самой кисты и возникшими осложнениями. Киста небольших размеров может протекать бессимптомно. При остром и хроническом панкреатите во время очередного рецидива болезни врачи Юсуповской больницы определяют в зоне проекции поджелудочной железы малоболезненное округлое образование, которое может навести на мысль о кисте железы. Наиболее часто бессимптомно протекают кисты врожденного характера, ретенционные кисты и цистаденомы небольших размеров.
Боли в зависимости от величины кисты и степени давления ее на соседние органы и нервные образования, на солнечное сплетение и нервные узлы по ходу крупных сосудов могут быть следующего характера:
Приступообразными, в виде колики;
При выраженном болевом синдроме пациент иногда принимает вынужденное коленно-локтевое положение, ложится на правый или левый бок, стоит, наклонившись вперёд. Боли, вызываемые кистой, часто оцениваются больными как чувство тяжести или давления в подложечной области, которые усиливаются после еды.
Более резкие боли сопровождают острую форму кисты в начальной фазе её формирования. Они – следствие панкреатита травматического или воспалительного происхождения и прогрессирующего протеолитического распада тканей железы. Опухолевидное образование, которое прощупывается в подложечной области, является наиболее достоверным признаком кисты поджелудочной железы. Иногда оно возникает и вновь исчезает. Это связано с периодическим опорожнением полости кисты в панкреатический проток.
К более редким признакам кисты поджелудочной железы относятся следующие симптомы:


Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Острый панкреатит - острый воспалительный процесс в поджелудочной железе (ПЖ), который может поражать также перипанкреатические ткани и отдаленные органы. Смертность при остром панкреатите составляет 5-10 %, а при присоединении осложнений может увеличиваться до 35-40 %, достигая при распространенных формах поражения 90-95 % 5. Панкреатит тяжелого течения характеризуется органной недостаточностью или местными осложнениями, такими как некроз, образование псевдокист или фистул.
В последние годы отмечено увеличение количества больных с псевдокистами ПЖ [2, 4, 6-10]. По статистическим данным, среднетяжелые и тяжелые (некротические) панкреатиты приблизительно в 50 % случаев осложняются образованием псевдокист, чаще это происходит на 2-5-й неделе от начала заболевания. Однако псевдокиста может развиться и значительно позже.
В свою очередь псевдокисты могут приводить к таким грозным осложнениям, как механическая желтуха, нагноение кисты, прорыв кисты в брюшную полость, прорыв кисты в плевральную полость, прорыв кисты в соседние органы брюшной полости, кровотечение в полость кисты.
Хирурги, пройдя период увлечения как консервативными, так и хирургическими методами лечения острого панкреатита и его осложнений, так и не пришли к единому мнению о преимуществах того или иного вида лечения.
Несмотря на разнообразие точек зрения, большинство авторов согласны с утверждением, что эффективность лечения этого заболевания зависит от своевременной верификации диагноза и правильного определения лечебной тактики. Высокая летальность при панкреонекрозе с формированием псевдокисты, отсутствие оптимальной диагностической и лечебной программы при различных формах острого панкреатита заставляют искать новые подходы в этой области.
Кисты ПЖ представляют собой осумкованные полости или ограниченные капсулой скопления жидкости (панкреатического секрета и тканевого детрита) в виде полостей, расположенных как в самой железе, так и в окружающих ее тканях, но непосредственно связанных с ней. Ложные кисты не имеют эпителия.
Псевдокисты могут быть одиночными и множественными, большими и маленькими. Форма и величина псевдокисты зависят от окружающих органов, на которые она давит, а также от размера протоков, по которым притекает и дренируется панкреатический сок. Большинство псевдокист связано с панкреатическим протоком и содержит большое количество пищеварительных ферментов.
Можно различать интрапанкреатические и парапанкреатические формы псевдокист. Панкреатический сок при некротическом панкреатите нередко изливается в сальниковую сумку и попадает между окружающими органами (поперечной ободочной кишкой, задней стенкой желудка и желудочно-ободочной связкой), формируя полость вне тела ПЖ. Изредка псевдокисты могут распространяться забрюшинно.
Стенки псевдокисты представлены прилегающими тканями, такими как желудок, поперечно-ободочная кишка, желудочно-толстокишечная связка и поджелудочная железа. Внутренняя выстилка псевдокисты представлена грануляционной и фиброзной тканью, отсутствие эпителиальной выстилки отличает ее от истинных кистозных образований ПЖ.
В формировании псевдокисты ПЖ различают 4 стадии.
I стадия (до 4-6 нед от начала панкреатита) - в раннем периоде образования кисты на определенном участке панкреатической паренхимы происходит ферментативный аутолиз с образованием рыхлого инфильтрата, содержащего продукты распада тканей. В панкреатическом инфильтрате формируется начальная полость кисты.
II стадия (2-3 мес. от начала панкреатита) - начало формирования капсулы. Стенка кисты рыхлая, толщиной менее 3 мм, легко рвется.
III стадия (до 6 мес.) - завершение формирования капсулы. Стенка кисты состоит из плотной фиброзной ткани толщиной более 3 мм.
IV стадия (6-12 мес.) - обособление кисты. Киста становится подвижной и легко отделяется от окружающих тканей.
В I и II стадиях киста считается формирующейся, в III и IV стадиях - сформированной.
Клиническую картину псевдокисты характеризует триада признаков: боли в эпигастральной области, наличие опухолевидного образования в животе, синдром функциональной недостаточности ПЖ. При осмотре пациента может пальпироваться образование в брюшной полости при больших размерах кисты.
УЗИ является первичным (скрининговым) методом в диагностике кист ПЖ, диагностируя кисты в 90 % случаев [11]. Благодаря УЗИ теперь известно, что приблизительно в половине случаев после приступа острого панкреатита формируется псевдокиста и в 40 % случаев она спонтанно резорбируется.
Ультразвуковая картина псевдокисты часто зависит от стадии ее развития. В I стадии псевдокисты чаще всего имеют неправильную форму, которая постепенно приближается к округлой. Стенка (капсула) псевдокисты отсутствует или едва различима. Окружающие ткани сохраняют признаки отечности, размытости. Содержимое кист ан- или гипоэхогенное с наличием или отсутствием гиперэхогенных включений и дистального псевдоусиления (рис. 1). В I стадии спонтанной резорбции подвергается до 19,4 % псевдокист.
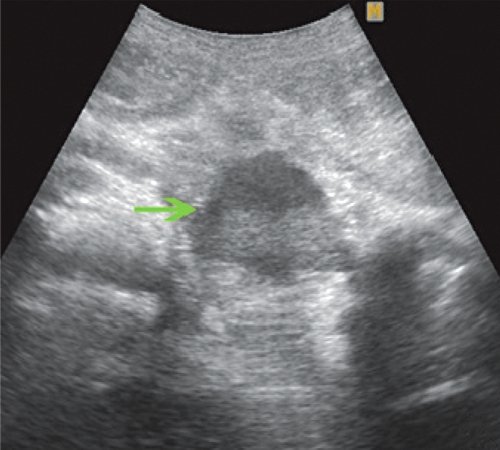
а) В сальниковой сумке в проекции тела ПЖ визуализируется жидкостное образование неправильной формы, без четкой капсулы, с гиперэхогенной взвесью внутри (зеленая стрелка).
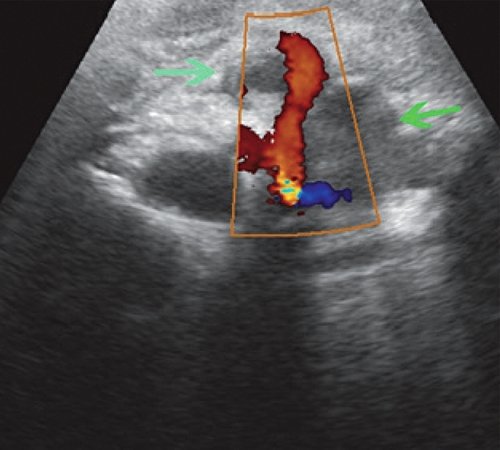
б) В сальниковой сумке образование по типу инфильтрата, в проекции тело - хвост ПЖ визуализируются два жидкостных образования, одно из них содержит густой уровень взвеси (зеленые стрелки). Между этими двумя образованиями проходит основная часть чревного ствола.
Во II стадии при УЗИ псевдокисты имеют типичную ультразвуковую картину. Псевдокисты приобретают округлую форму, четкие контуры. Воспалительный процесс в окружающих тканях стихает, о чем свидетельствует отсутствие размытости контуров ПЖ, повышение эхогенности и однородности ее структуры. Визуализируется четкая стенка псевдокисты в виде эхогенной капсулы толщиной 2-3 мм. Во II стадии спонтанной резорбции подвергается до 11,1 % псевдокист (рис. 2).
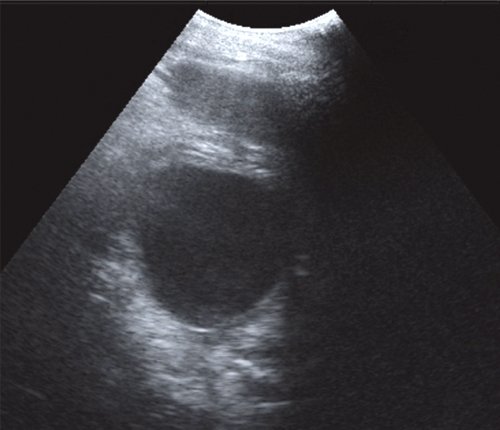
а) Жидкостное образование в проекции хвоста ПЖ, с четкими ровными контурами, с плотной эхогенной капсулой, дает эффект дистального усиления.
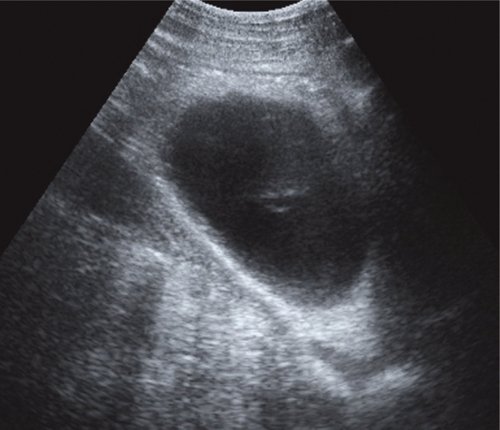
б) В левом подреберье жидкостное образование с капсулой более 3 мм, дисперсным содержимым.
В III и IV стадиях формирования псевдокисты имеют ультразвуковую картину зрелой псевдокисты округлой формы с толстой стенкой (толщиной свыше 3 мм), однородным содержимым. В большинстве случаев наблюдается эффект дистального псевдоусиления. В этих стадиях спонтанной резорбции псевдокист не наблюдается (см. рис. 2).
КТ позволяет оценить состояние ПЖ, выявить парапанкреатические инфильтраты, псевдокисты и другие осумкованные скопления жидкости при остром панкреатите (рис. 3-5).
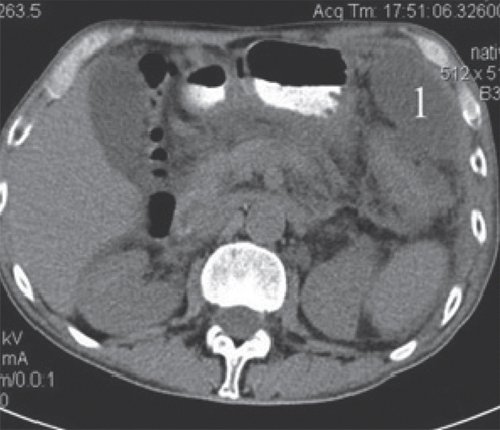
a) Нативная фаза. Слева между желудком, ходом толстого кишечника и передней брюшной стенкой КТ-признаки отграниченного скопления жидкости размером приблизительно 7,4x4,7 см, с плотной капсулой (1).
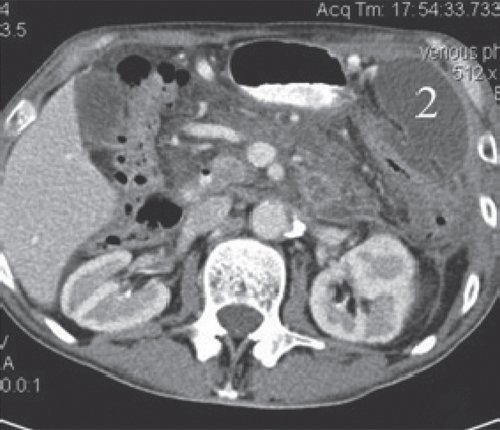
б) После введения контрастного вещества стенка образования (2) накапливает контраст, визуализация ее улучшается. Само образование не накапливает контрастное вещество.
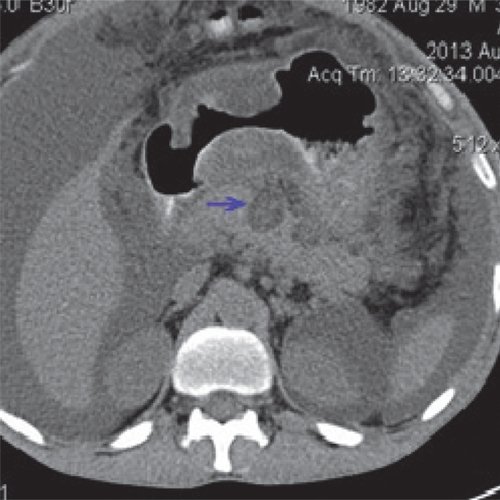
a) Нативная фаза. ПЖ диффузно неоднородной структуры, контуры ровные, четкие, плотность не изменена. В теле ПЖ визуализируется жидкостное образование размером до 17 мм (синяя стрелка), однородной структуры, выходит на передний контур.
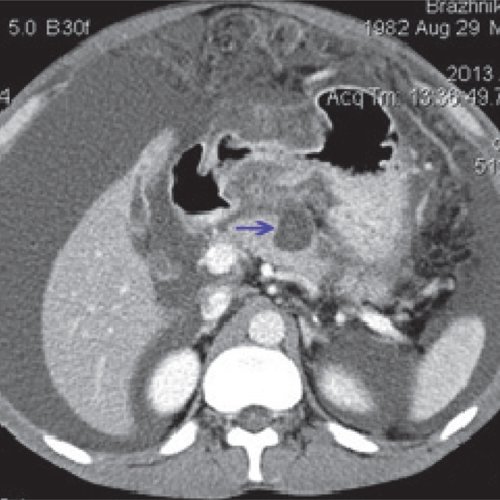
б) После контрастирования ПЖ накапливает контрастное вещество, на ее фоне хорошо визуализируется образование, не накапливающее контрастное вещество (синяя стрелка), с плотной капсулой. Вирсунгов проток на уровне хвоста ПЖ - 2-3 мм, доходит до описанного жидкостного образования и далее не визуализируется.
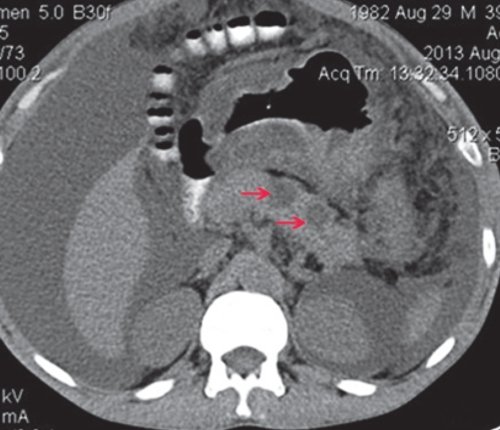
a) Нативная фаза. ПЖ диффузно неоднородной структуры, контуры ровные, четкие, плотность не изменена, в хвосте и теле ПЖ визуализируются жидкостные образования (красные стрелки), разного размера, однородной структуры.
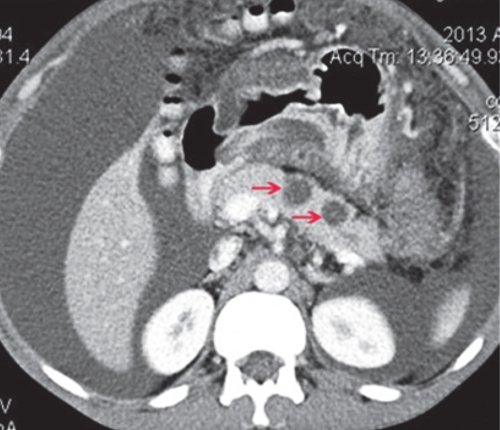
б) При контрастировании не накапливают контраст (красные стрелки).
При КТ в нативную фазу псевдокиста ПЖ характеризуется наличием образования округлой формы, с четкими, ровными контурами, гомогенной структуры, четко отграниченного газом от окружающих тканей. КТ позволяет диагностировать кисты от 2 до 15 см в диаметре. Плотность псевдокист обычно колеблется от 0 до +15 ед. При введении контрастного вещества участки сохраненной паренхимы ПЖ накапливают контраст и становятся гиперденсными, в отличие от зон некроза и секвестров. Это позволяет оценить количество живой железы и определить тактику ведения больного. Постоянная зона низкой плотности наиболее часто соответствует некрозу. Отчетливая визуализация кисты, которая не накапливает контраст, на фоне гиперденсной паренхимы ПЖ позволяет определить не только соотношение кисты с областями ПЖ (головка, тело, хвост), но и количество сохраненной паренхимы в области кисты. При визуализации панкреатического протока очень важно выяснить соотношение протока и кисты. Наличие или отсутствие соединения протока с кистой прямо влияет на хирургическую тактику.
Кроме того, накапливающая контраст капсула кисты создает более плотный ободок, что позволяет точно определить толщину стенки кисты, ее структуру, выраженность на всем протяжении, что дает дополнительную информацию при планировании операций.
Выявление кистозного поражения ПЖ в большинстве случаев определяет и показания к оперативному лечению. Регрессия кист происходит в основном в первые 6-7 нед после их образования. Сохранившиеся дольше 7 нед псевдокисты проявляют тенденцию к осложнениям, и в отношении их должна быть принята активная тактика лечения.
Диапазон оперативных вмешательств, выполняемых по поводу панкреатических псевдокист, весьма широк: энуклеация кисты, различные по объему резекции ПЖ с кистой (радикальные операции), наложение внутренних анастомозов между стенкой кисты и различными отделами желудочно-кишечного тракта, наружное дренирование кист [1, 2, 4, 5, 7, 12].
Наружное дренирование - один из основных и нередко единственно возможный способ хирургического лечения псевдокист ПЖ, показание к которому встречается у 25-30 % больных. В последние годы отдается предпочтение чрескожному наружному дренированию псевдокист ПЖ под контролем УЗИ или КТ (рис. 6, 7). Успешное дренирование в сочетании со склерозирующей терапией 96%-ным спиртом возможно лишь при отсутствии связи кисты с панкреатическим протоком.
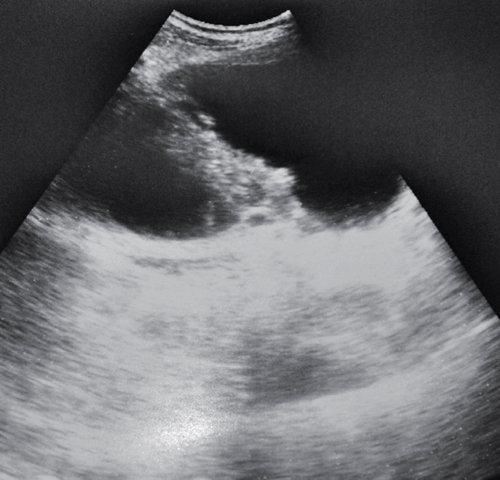
а) ПЖ диффузно неоднородная, смешанной эхогенности, головка ПЖ до 40-45 мм. У задней поверхности головки ПЖ распространяющееся на область ворот печени образование ячеистой структуры в виде песочных часов размером 59x69 мм, с утолщенными стенками 3 мм.
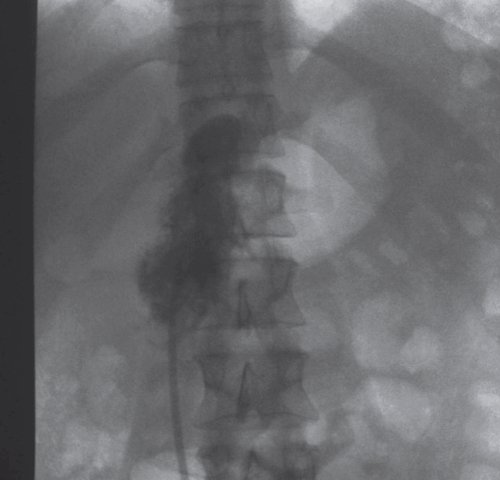
б) Фистулография после проведенного дренирования жидкостного образования в проекции ПЖ под контролем УЗИ. По дренажу введено контрастное вещество. На уровне позвоночной тени Th12-L2 контрастировано овальной формы образование, размером 80x30 мм, с нечеткими контурами, связи с протоком не выявлено.
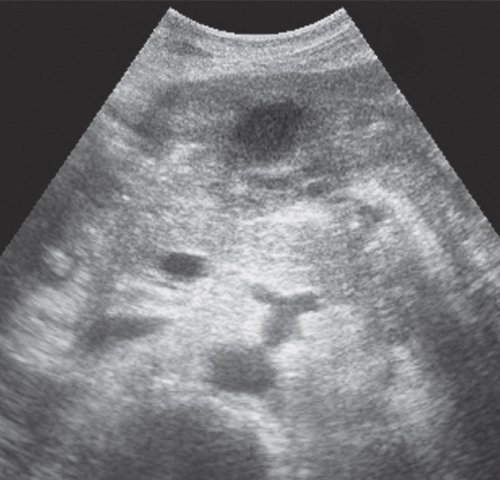
в) В сальниковой сумке визуализируется жидкостное образование размером 24x24 мм, с гиперэхогенным содержимым (остаточная полость после удаления дренажа).
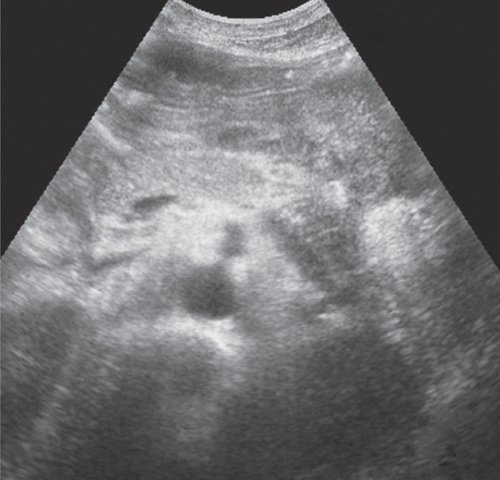
г) ПЖ после проведения дренирования псевдокисты под контролем УЗИ через 2 мес. Жидкостных образований в проекции сальниковой сумки не выявлено.
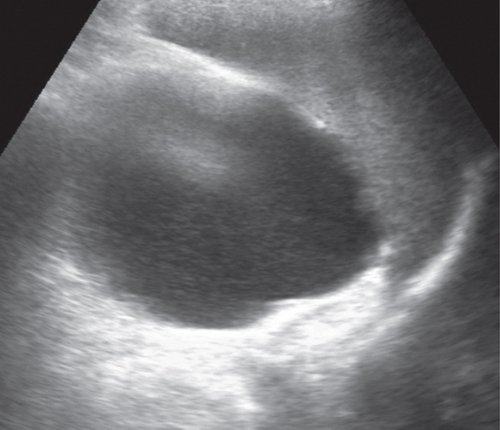
а) Размеры ПЖ не изменены, эхоструктура диффузно неоднородная. В проекции ворот селезенки (хвоста ПЖ) визуализируется жидкостное образование размером 104x92 мм с капсулой и мелкодисперсной взвесью внутри.
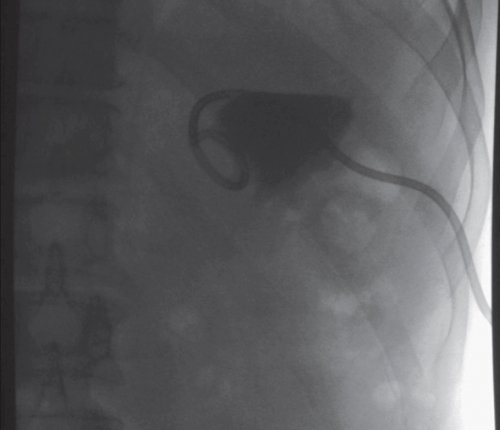
б) Фистулография после проведенного дренирования образования под контролем УЗИ. Контрастный раствор введен через дренажную трубку. Слева в поддиафрагмальном пространстве определяется треугольной формы тень, интенсивного характера, с четкими контурами, размером 50x30 мм, связи с протоком нет.
Таким образом, выбирая оптимальный срок и объем операции при псевдокистах ПЖ, хирург должен найти правильный баланс между стремлением предотвратить развитие осложнений кист, а также вызвавшим кистообразование деструктивным панкреатитом и желанием выполнить радикальное оперативное вмешательство в наиболее благоприятных условиях.
Больной Л., поступил в клинику с диагнозом: "Острый панкреатит, тяжелое течение. Стерильный панкреонекроз. Парапанкреатический инфильтрат, псевдокисты ПЖ".
Несколько дней назад появились сильные опоясывающие боли. Подобный приступ был месяц назад. Пациент госпитализирован с диагнозом: "острый панкреатит, стерильный панкреонекроз, парапанкреатический инфильтрат". После проведенной терапии инфильтрат разрешился.
При смотре состояние удовлетворительное. Живот мягкий, болезненный при пальпации.
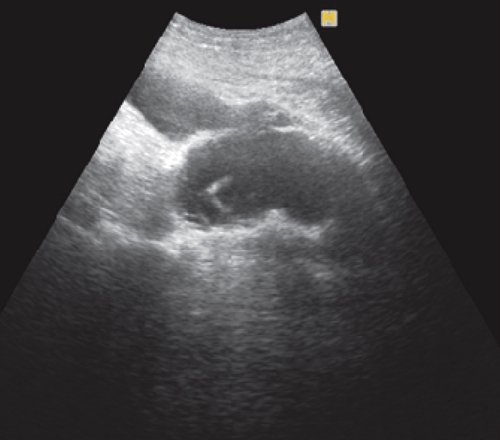
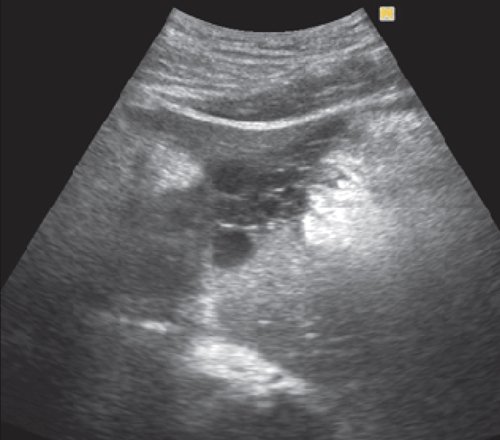
УЗИ брюшной полости: печень нормального размера, контуры ровные, четкие, структура диффузно неоднородная, средней эхогенности. Признаков портальной и билиарной гипертензии нет. Воротная вена - 12 мм. Общий желчный проток - 6 мм. Желчный пузырь нормального размера, стенка - 2 мм, конкрементов не выявлено. ПЖ увеличена в размере, контуры неровные, структура диффузно неоднородная, пониженной эхогенности, проток - 1 мм. В проекции сальниковой сумки визуализируется образование по типу инфильтрата, на фоне него визуализируется жидкостное образование больших размеров, распространяющееся подпеченочно и по левому флангу, неправильной формы, с перегородками внутри. Селезенка нормального размера, обычной структуры. Заключение: "Ультразвуковые признаки острого панкреатита. Инфильтрат в сальниковой сумке. Жидкостное образование в проекции тела - хвоста ПЖ (псевдокиста)" (рис. 8).
КТ: печень не увеличена, форма иположение не изменены, контуры ее ровные, четкие. Структура паренхимы диффузно неоднородная, плотность не изменена. Внутри- и внепеченочные желчные протоки не расширены. КТ-признаков очаговых и объемных образований в ней не выявлено. В желчном пузыре конкрементов не выявлено. ПЖ диффузно неоднородна по эхоструктуре, контуры четкие, плотность заметно не изменена. На уровне ее тела, по верхнему контуру многокамерное жидкостное образование, сливающееся с массивным парапанкреатическим инфильтратом (достоверно дифференцировать их нельзя, возможно - является частью инфильтрата). Вирсунгов проток - без признаков обструкции. Парапанкреатическая клетчатка диффузно инфильтрирована, с преобладанием жидкостного компонента, с распространением по малой кривизне желудка, подпеченочно, в ворота селезенки, в проекцию корня брыжейки и поперечной и тонкой кишки, по левому боковому флангу до уровня входа в малый таз. Общий размер инфильтрата приблизительно 12x15x25 см (рис. 9).
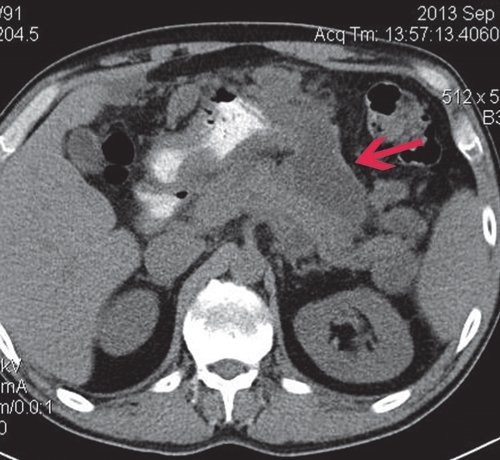
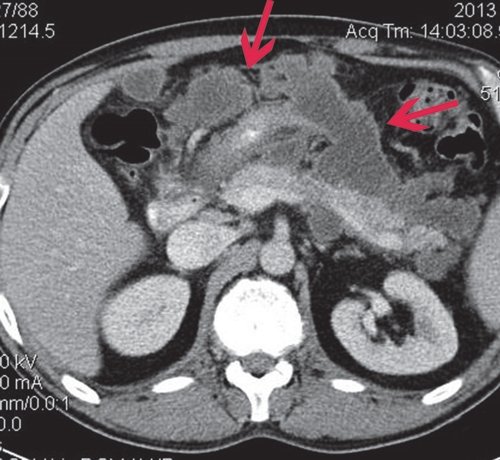
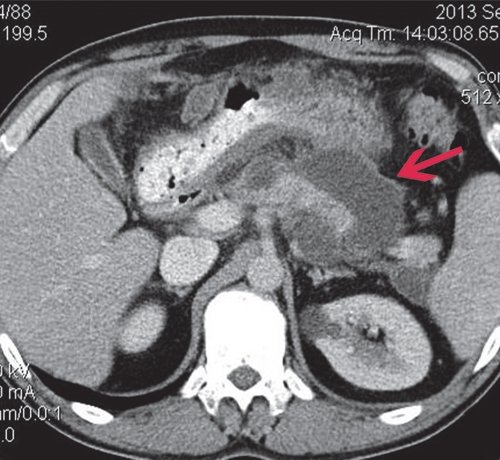
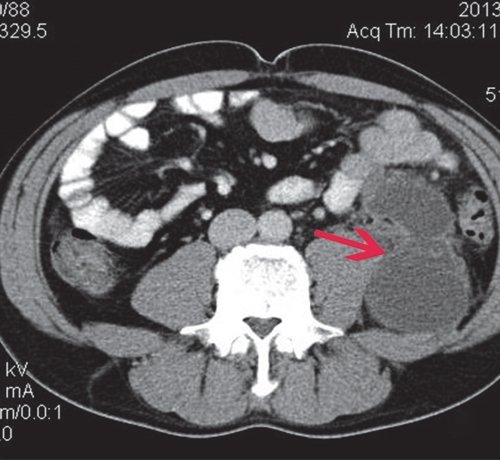
Пациенту первым этапом лечения проведено чрескожное дренирование жидкостного образования в сальниковой сумке.
При повторном УЗИ: состояние после дренирования жидкостного образования в сальниковой сумке. На момент осмотра сохраняется инфильтрат в проекции сальниковой сумки, а также структуры по типу спавшихся полостей. Свободной жидкости в брюшной полости нет.
При КТ после дренирования: отмечается установка дренажа в парапанкреатическое пространство. Размеры инфильтрата по левому флангу живота существенно не изменились (рис. 10).
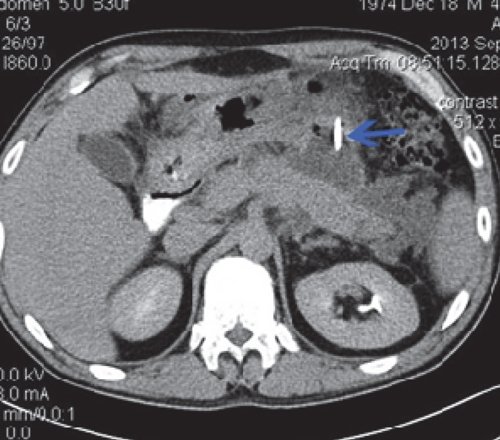
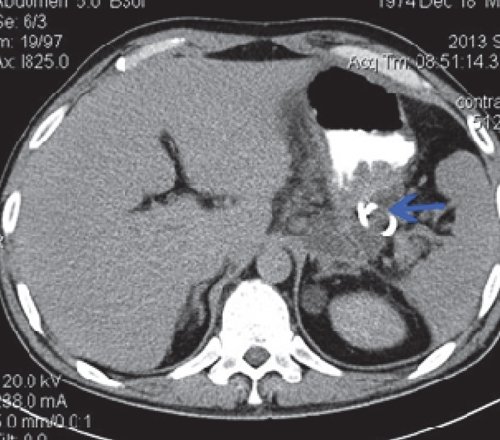
Однако, несмотря на проведенное дренирование, состояние больного не улучшалось. Учитывая нарастающую клиническую картину, поставлен диагноз: "Острый панкреатит, тяжелое течение. Инфицированный панкреонекроз. Парапанкреатический инфильтрат, забрюшинная флегмона слева, абсцесс сальниковой сумки, сепсис".
Больному проведено оперативное лечение: парапанкреатическая некрсеквестрэктомия, наложение вакуумного дренажа.
При контрольной КТ брюшной полости: состояние после оперативного вмешательства и удаления дренажей. В сравнении с предыдущим исследованием основной объем инфильтрата удален, в проекции его виден газ, с небольшой примесью плотной жидкости. Сохраняются небольшие инфильтраты в парапанкреатическом пространстве в проекции хвоста - тела. ПЖ - состояние прежнее, сохраняется неоднородность, без убедительных участков секвестрации. В малом тазу и слева поддиафрагмально небольшое количество свободной жидкости (рис. 11).
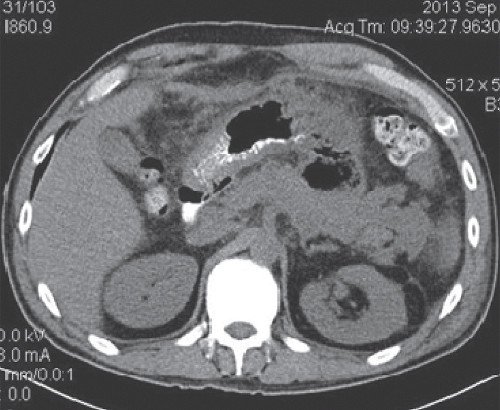
В малом тазу и слева поддиафрагмально небольшое количество свободной жидкости.
В последующем отмечена положительная динамика. Инфильтраты в брюшной полости не определяются, видны два отграниченных скопления жидкости в проекции хвоста ПЖ, размером 2x2,5 и 2,5x3,0 см. Дренажи установлены в парапанкреатическом пространстве. Свободной жидкости в брюшной полости не выявлено (рис. 12, 13).
Читайте также:

